Аденома паращитовидной железы на мрт

Что необходимо знать об аденоме паращитовидной железы
- Часто развивается у женщин после менопаузы.
- Частота первичного гиперпаратиреоза (население Западной Европы): 0,001-0,002%
- 80% случаев — одиночная аденома паращитовидной железы
- 15-20% — гиперплазия паращитовидной железы
- 0,05% составляют множественные аденомы и рак паращитовидной железы
- Заболеваемость выше среди женщин (3:1)
- Доброкачественная гиперплазия паращитовидной железы с избыточной продукцией паратгормона
- В 85% случаев — одиночная опухоль
- В одних случаях имеет неустановленную этиологию, в других — генетическую
- В детском и подростковом возрасте следует исключить наследственные причины (семейная доброкачественная гиперкальциемия (семейная гипокальциурическая гиперкальциемия), МЭН типа I и На)
- Аденома паращитовидной железы — основная причина гиперкальциемии.
Симптомы аденомы паращитовидной железы
- У многих пациентов наблюдается гиперкальциемия, камни в почках, возможны переломы костей
- Иногда пальпируются плотные узелки размером 2-3 мм
Лабораторные исследования: Уровни кальция и паратгормона в сыворотке крови, исследование суточной мочи.
Признаки аденомы паращитовидной железы на МРТ и КТ снимках шеи
Методы выбора
- МРТ
- Сочетание МРТ с однофотонной эмиссионной КТ с использованием 99Тс-МИБИ
- УЗИ.
Делают ли КТ шеи при аденоме паращитовидной железы
- Часто неоднородное (гипоинтенсивное в центре) усиление в артериальной фазе и гомогенное усиление в венозной фазе.
Что покажут снимки МРТ шеи при аденоме паращитовидной железы
- Округлое образование, иногда с фиброзными или геморрагическими изменениями
Локализация: перед пищеводом или около него; около, позади, редко — внутри щитовидной железы или эктопическое расположение в мягких тканях шеи и средостения
- При аденомах или гиперплазии паращитовидных желез наблюдается высокая интенсивность сигнала на Т2-взвешенном изображении и увеличение интенсивности сигнала на Т1- взвешенном изображении после введения гадолиния
- Диагноз обычно затруднен в послеоперационном периоде или у пациентов с зобом
- Чувствительность МРТ в выявлении аденом паращитовидной железы составляет 62-94%, в выявлении гиперплазии — 54-75%.
Выборочные нормальные значения
Нормальная паращитовидная железа: 3-10 х 2-6 х 2-4 мм.
Аденома паращитовидной железы: 6-30 х 5-15 х 3-8 мм.
Отличительные признаки аденомы
- Характеристики сигнала фактически специфичны для аденом, расположенных в типичном месте и имеющих типичные размеры и структуру усиления.
Что хотел бы знать лечащий врач
- Диагноз
- Дифференциальная диагностика
Какие заболевания имеют симптомы, схожие с аденомой паращитовидной железы
Рак паращитовидной железы
— Часто достигает больших размеров
— Локальный инвазивный рост
— Метастазирование в лимфатические узлы
Увеличение лимфатических узлов (злокачественная опухоль, гранулематоз или воспаление)
— Часто множественное поражение
— Диффузное усиление после введения контраста
— Возможны очаги некроза в центре
— Отсутствие ворот
— Перифокальная воспалительная реакция
Гамартома, аденолипома
Содержат жировую ткань (высокая интенсивность сигнала на Т1-взвешенном изображении)
— Наличие фиброза
Лечение
- Одно- или двусторонняя паратиреоидэктомия через открытый доступ или с помощью малоинвазивных методов
Врачи каких специальностей диагностируют и лечат аденому паращитовидной железы
-Эндокринолог (консультация пациента)
— Онколог (консультация и ведение больного)
— Хирург (операция по удалению аденомы паращитовидной железы)
Прогноз
- Полное выздоровление после одно- или двусторонней паратиреоидэктомии наступает в 98% случаев
- Симптомы заболевания после операции сохраняются редко
- Малоинвазивные методы удаления сопоставимы по эффективности с вмешательством открытым доступом, но реже приводят к осложнениям.
- Аденома паращитовидной железы имеет блягоприятный прогноз для жизни при вовремя начатом лечении
Возможные осложнения и последствия
- Гипокальциемия в послеоперационный период
- Повреждение возвратного гортанного нерва (1-3%) во время операции, повреждение сосудов, сохранение ткани паращитовидной железы с повышенной секреторной функцией.
Аденома паращитовидной железы, расположенная справа и сзади от щитовидной железы. МРТ, Т2-взвешенное изображение без контрастирования: опухоль выглядит как округлое образование с высокой интенсивностью сигнала (стрелка).
КТ с контрастированием, горизонтальная проекция (а): аденома паращитовидной железы, расположенная слева и сзади от щитовидной железы (стрелка), рядом с пищеводом. Опухоль имеет плотность чуть ниже, чем щитовидная железа. КТ без контрастирования, горизонтальная проекция (b): опухоль имеет более высокую плотность, чем кровеносные сосуды (стрелка).
Источник
Паращитовидная железа относится к органам эндокринной системы и отвечает за выработку гормона, который контролирует кальциево-фосфорный обмен. Но иногда в железе начинаются нарушения, которые влияют на весь орган. Ультразвуковое исследование паращитовидных желез в этом случае может быть недостаточно информативным, так как дает не четкую картинку и не способно показать кисты небольшого размера, аденомы и опухоли. Именно поэтому назначается МРТ паращитовидных желез, КТ, биопсия и анализ крови на гормоны.
МРТ паращитовидных желез: все, что нужно знать о процедуре
Несмотря на свои небольшие размеры, железа может вызывать серьезные проблемы в функционировании всего организма.
Существует несколько информативных типов диагностики, и у каждой есть свои преимущества.
Исследование паращитовидной железы включает лабораторные и инструментальные методики. В первом случае речь идет о тонкоигольной биопсии, анализе крови на гормоны. Во втором случае прибегают к МРТ, КТ, рентенографии, УЗИ или сцинтиграфии.
Но только МРТ считают наиболее информативным анализом, так как в процессе получается детально визуализировать орган без вмешательства в него. Принцип действия – использование магнитного поля и высокочастотных импульсов.
Когда положительно заряженная частичка двигается, она выделяет энергию, что и фиксирует устройство. Полученные снимки можно распечатать, передавать через интернет или хранить на дисках.
Плюсы МРТ
Томография паращитовидных желез обладает рядом преимуществ по сравнению с похожими методиками:
- в отличие от рентгена или КТ, в процедуре нет ионизирующего излучения;
- точная детализация позволяет изучить состояние органа и увидеть любые отклонения от нормы;
- в снимках есть информация с тонких срезов ткани под разным углом, поэтому врачу не сложно отличить здоровую структуру от поврежденной;
- метод можно использовать при наличии аллергии на контрастное вещество.
Как проводится исследование?
Исследование паращитовидных желез (томография, КТ, УЗИ) способны определить заболевание еще на этапе развития.
Общая продолжительность процедуры МРТ – около 25 минут, во время которых пациент должен неподвижно лежать, ведь от этого зависит качество полученных снимков.
В процессе теста можно слышать стук или треск, это нормальное явление.
Подготовка не нужна, за исключением случаев, когда требуется анестезия. Такое бывает при клаустрофобии, с детьми или из-за травм, когда не получается лежать неподвижно. Также нужно предупредить врача о наличии имплантов.
Когда МРТ проводить нельзя?
Несмотря на то, что исследование считают безвредным, есть ряд противопоказаний, когда от анализа нужно отказаться:
- беременность – относительное противопоказание, так как вред от МРТ на плод не изучен до конца. Но при возможности процедуру лучше отложить, а вводить контрастное вещество строго запрещено;
- когда необходимо отслеживать жизненные показатели или проводить реанимацию;
- при некоторых операциях, которые проводились ранее;
- если есть импланты, на них нужно показать сертификат;
- когда вес пациента превышает 150 кг;
- при наличии татуировок, которые были сделаны с использованием металла в составе.
Важно понимать, что эффективность процедуры и точность результатов зависит от квалификации врача, клиники и оборудования. Поэтому нужно выбирать только проверенные и специализированные центры.
Эффективность исследования при гиперпаратиреозе
Заболевания, которые позволяет выявить МРТ:
- гиперплазия железы;
- аденома;
- гиперпаратиреоз;
- рак;
- кисту;
- зоб.
Если у пациента есть подозрение на гиперпаратиреоз или аденому железы, то без МРТ не обойтись. Изменения в тканях при первичной форме могут проявиться в виде одной или пары опухолей, гиперплазии.
На снимках МРТ они будут округлыми или овальными, с четкими краями, однородной текстуры. Также могут присутствовать участки кровоизлияния, фиброза и дегенерации. Если выявлены подобные факторы, требуется дифференциальная диагностика для уточнения диагноза.
Рак в ПЩ находят крайне редко, но даже тогда образование будет крупного размера, с нечеткими контурами, неоднородностью текстуры, увеличением лимфатических узлов. Иногда с поражением голосовой нерв, что вызывает речевой паралич.
Вторичный гиперпаратиреоз считается тяжелым осложнением почечной недостаточности, при этом наблюдается гипокальцемия, усиленная работа железы и развитие аденомы. Позднее присоединяется остеопороз, поражение костных структур, частые переломы.
На МРТ подобные отклонения будут выглядеть так:
- множественные или одиночные участки, заполненные фиброзной тканью;
- расположение костного-мозгового канала;
- экспансивное развитие;
- кортикальный слой может быть очень тонким или совсем незаметным;
- присутствуют области некроза с образованием кист, кровоизлияний;
- в костных тканях просматриваются переломы.
Несмотря на информативность метода, без дополнительных анализов и дифференциальной диагностики не обойтись. Ведь иногда даже МРТ не поможет отличить аденому от гиперплазии. Для этого врач назначает биопсию, сцинтиграфию, анализ крови на гормоны и УЗИ.
Если имеются нарушения в работе паращитовидных желез, МРТ поможет выявить даже небольшие отклонения. Ведь диагностика позволяет рассмотреть ткани изнутри, выявляя опухоли или кисты от 1 см.
Большой плюс в том, что исследование практически безвредно, не вызывает побочные эффекты и не приносит дискомфорта, при этом не нарушается целостность органа. Хотя на основании одной МРТ поставить диагноз невозможно, дополнительно нужно проходить комплексное обследование.
Поделиться ссылкой:
Реклама партнеров и статьи по теме
Источник
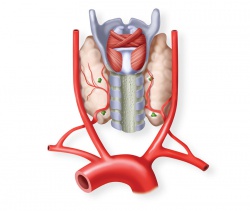 паращитовидные железы
паращитовидные железы
Паращитовидная железа отвечает за выработку гормона, от которого зависит нормальный кальциево – фосфорный обмен организма. На запущенной стадии заболевание требует длительной терапии и приводит к расстройствам, влияющим на полноценную жизнедеятельность пациента.
- Содержимое:
- МРТ околощитовидных желез
- КТ паратиреоидных желез
- КТ или МРТ – что лучше
Чтобы определить патологию в самом начале развития, назначается КТ и МРТ диагностика паращитовидных желез. Каждый из методов томографии имеет свои особенности.
МРТ околощитовидных желез
МРТ паращитовидной железы имеет несколько весомых преимуществ по сравнению с компьютерной томографией и другими способами диагностики. А именно:
-
 снимок железы Отсутствует ионизирующее излучение. Сканирование происходит с помощью создания магнитного поля. Полная безопасность метода позволяет повторное проведение МРТ практически без ограничений.
снимок железы Отсутствует ионизирующее излучение. Сканирование происходит с помощью создания магнитного поля. Полная безопасность метода позволяет повторное проведение МРТ практически без ограничений. - Магнитно-резонансная томография паращитовидных желез позволяет получить максимально развернутый и информативный результат. С помощью снимка удается получить тонкий срез ткани и рассмотреть его под разными углами.
- Развернутый и точный результат можно получить без использования контрастных веществ. В результате проведение магнитно-резонансной диагностики становится возможным для пациентов, страдающих аллергией на основное активное вещество маркера.
МРТ является одним из лучших способов диагностировать наличие аденомы в околощитовидной железе. На снимке можно различить опухоль с диаметром несколько мм.
КТ паратиреоидных желез
Проверить паращитовидную железу можно и с помощью метода компьютерной томографии. Проведение КТ назначается в случае необходимости быстрого получения результатов анализов. При КТ процедуре пациент получает дозированное облучение, поэтому проследить тенденцию к развитию патологических изменений органа не получится.
Преимущества, которые имеет КТ паращитовидной железы, заключаются в следующем:
- Скорость проведения процедуры. Для получения результатов понадобится от 5 до 7 минут.
- При введении в организм пациента маркера, КТ способна выявить нарушения сосудов и артерий: головного мозга, печени, почек, гортани и т.д.
- Отсутствуют противопоказания к проведению исследования. По сравнению с МРТ, диагностическая процедура может назначаться пациентам с металлическими имплантатами, устройствами для поддержания сердечного ритма и т.д.
При исследованиях паращитовидные железы визуализируются, что дает возможность рассмотреть в подробностях тканевую структуру.
КТ или МРТ – что лучше для проверки паратиреоидных желез
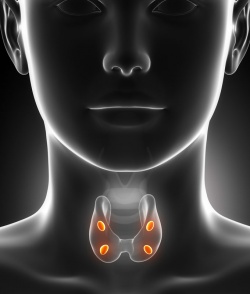 околощитовидные железы
околощитовидные железы
Существует распространенная ошибка, заключающаяся во мнении, что КТ и МРТ в диагностике аденом паращитовидной железы являются двумя взаимозаменяемыми методами. На самом деле, каждый вид диагностики предназначен для своей конкретной задачи. Но при выборе метода диагностирования патологий паращитовидного отдела, решающим фактором остается индивидуальная непереносимость и особенности здоровья пациента. А именно:
- Подозрения на онкологическое заболевание.
- Необходимая скорость получения анализов.
- Наличие противопоказаний.
В целом решение о том, что лучше, компьютерная томография паращитовидной железы или МРТ принимает лечащий врач. При этом он будет руководствоваться уже полученными клиническими анализами, дающими представление о самочувствии пациента.
КТ паращитовидной железы назначается в тех случаях, когда отсутствуют аллергические реакции на контрастное вещество, необходимо получить быстрые результаты, а также подозреваются нарушения, связанные с наличием травм исследуемого органа. Также рекомендовано проведение для пациентов, которые не могут пройти МР – томографию по определенным причинам.
МРТ лучше проводить при подозрении на онкологические заболевания, патологии, которые потребуют повторного выполнения диагностики. Как правило, при нарушениях в работе органов, вырабатывающих гормоны, магнитно-резонансная томография дает максимально развернутый результат, что позволяет выявить нарушения на ранней стадии заболевания.
В выборе метода диагностического исследования стоит прислушаться к рекомендациям лечащего врача. Он назначит такой тип исследования, который позволит ему получить необходимую картину заболевания.
Источник

Хирург-эндокринологCтаж — 15 летКандидат наук
Медицинский центр «Арраус»
Медицинский центр аптечной сети «Здоровье»
Медицинский центр «Будь здоров»
Медицинский центр аптечной сети «Здоровье»
Медицинский центр «Ринаблад» («Инвитро»)
ДНК клиника на 40 лет Победы
Медицинский центр «Ситимед» на Кашириных
Городская больница №1 (ГКБ 1)
Медицинский центр «Кристалл» на Парковой
Дата публикации 17 февраля 2020Обновлено 8 июля 2020
Определение болезни. Причины заболевания
Аденома паращитовидной железы — это доброкачественная опухоль паращитовидной железы.
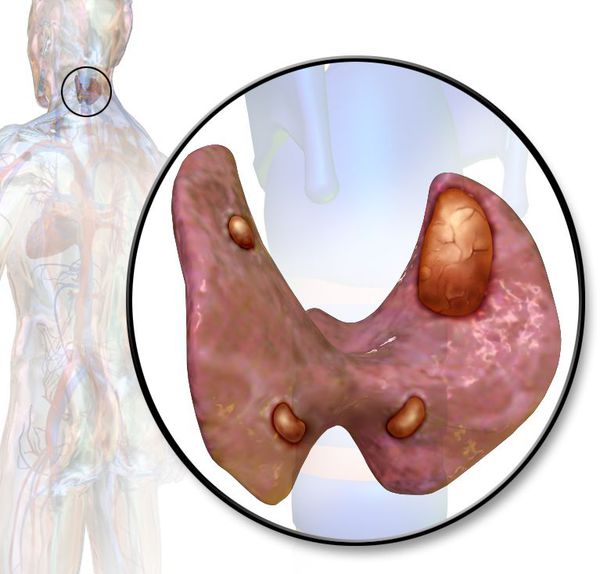
Паращитовидные, или околощитовидные, железы — это четыре очень маленькие желёзки, расположенные рядом (около) или в задней части щитовидной железы, поэтому их и назвали «околощитовидными». Они вырабатывают паратиреоидный гормон (ПТГ), который помогает регулировать уровень кальция и фосфора в крови.
Не стоит путать околощитовидные железы и щитовидную железу. Хотя они и располагаются рядом на шее и имеют похожие названия, функции у них совершенно разные (это как желудок и поджелудочная железа или почки и надпочечники).
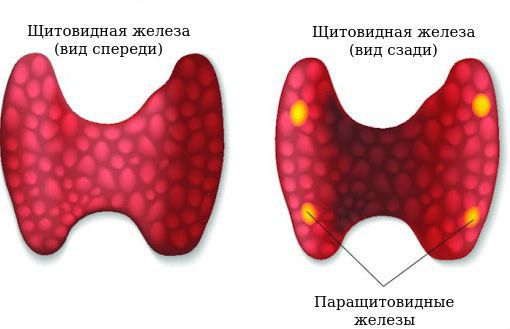
Аденома паращитовидной железы заставляет поражённую железу выделять больше паратгормона, чем в нормальном состоянии. Это нарушает баланс кальция и фосфора, в результате развивается гиперкальцемия и гипофосфатемия (повышение кальция и снижение фосфора в крови).
Аденомы могут появиться на одной или нескольких паращитовидных железах человека. Около 10 % аденом считаются наследственными. Радиационное воздействие на область головы и шеи, перенесённое в детстве или молодом возрасте, также может увеличить риск развития аденом. Рак паращитовидной железы встречается крайне редко — менее чем в 1 % случаев первичного гиперпаратиреоза [12].
Примерно у 100 000 американцев ежегодно развивается аденома паращитовидной железы. У женщин она встречается в два раза чаще, чем у мужчин, и часто после менопаузы [1]. По РФ нет точных статистических данных.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы аденомы паращитовидной железы
На ранней стадии пациент может не испытывать никаких симптомов. В этом случае обнаружить заболевание возможно по анализу крови, который брали для поиска другого заболевания. Если же аденома существует уже длительное время, то в результате гиперпаратиреоза могут развиваться серьёзные патологические состояния. Например, из-за наличия аденомы кальций не может задерживаться в костях, поэтому они становятся хрупкими и болезненными, что в конечном итоге приводит к их переломам [2]. Кроме этого, у пациента могут появиться и другие симптомы:
- острая или хроническая боль в костях и суставах;
- уменьшение роста;
- изжога;
- нарушение стула (диарея);
- боль в грудной клетке;
- чувство нехватки воздуха.
Избыток кальция оседает в почках, что может привести к камнеобразованию в этих органах. Человек при этом может испытывать:
- боли при мочеиспускании;
- боли по ходу мочеточников при перемене положения тела;
- изменение цвета мочи, возможно появление крови.
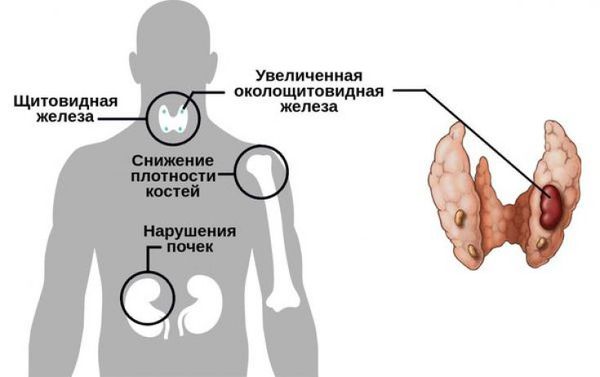
В дополнение к этим симптомам могут быть более общие, или неспецифические, признаки:
- депрессия;
- спутанность сознания;
- тошнота;
- рвота;
- боль в мышцах или животе.
Патогенез аденомы паращитовидной железы
Причины и механизм развития аденомы паращитовидной железы очень сложны и до конца не изучены. Выявлены два гена, участвующих в развитии этих опухолей.
Первый — это ген циклина D1/PRAD1, который является ключевым регулятором клеточного цикла. Избыточная экспрессия циклина D1 была вовлечена в патогенез 20-40 % спорадических (единичных, несемейных) аденом паращитовидных желёз. То, что такая сверхэкспрессия циклина D1 действительно является стимулом к чрезмерной пролиферации (размножению) клеток паращитовидной железы, было экспериментально подтверждено разработкой трансгенной модели мыши с паращитовидной направленной сверхэкспрессией циклина D1. У таких мышей развивается гиперплазия паращитовидной железы (увеличение органа и его функций) и биохимический гиперпаратиреоз. Эти мыши представляют собой животную модель гиперпаратиреоза человека, в которой могут быть дополнительно исследованы аспекты туморогенеза (опухолевого перерождения клеток), контроля секреторной функции паращитовидной железы и патофизиологии хронического гиперпаратиреоидного состояния.
Второй ген — это супрессор опухоли MEN1. Примерно в 15-20 % спорадических аденом паращитовидной железы были обнаружены изменения, включающие мутацию или делецию (потерю части гена) обоих копий гена MEN1. Такие потери на 11q хромосоме встречаются примерно в два раза чаще аденом. Это увеличивает вероятность того, что дополнительный ген опухолевого супрессора на 11q хромосоме может быть функциональной мишенью многих из этих приобретённых делеций. Мышиная модель дефицита MEN1 вызывает фенотип, который включает в себя паращитовидную гиперцеллюлярность (увеличение числа клеток), хотя и не сопровождается биохимическим гиперпаратиреозом. Дополнительные мышиные модели, в которых дефицит менина (продукт гена MEN1) нацелен на паращитовидные железы, вероятно, дадут дополнительные важные сведения.
Рост опухоли паращитовидной железы приводит к увеличению общей массы гормонопродуцирующих клеток и, как следствие, к увеличению выработки паратгормона.
Влияние других генов, которые раньше считались возможной причиной развития аденом паращитовидной железы, не подтвердилось. К ним относятся кальций-чувствительный рецепторный белок (CaR), витамин D рецептор (VDR) и ген RET [3].
Классификация и стадии развития аденомы паращитовидной железы
Классификация Всемирной организации здравоохранения (ВОЗ) опухолей паращитовидных желёз (WHO classification of tumours of the parathyroid glands) [4]:
- Паратиреоидная аденома — код 8140/0.
- Паратиреоидная карцинома — код 8140/3.
- Вторичные, мезенхимальные и другие опухоли.
Морфологические коды взяты из Международной классификации болезней для онкологии (ICD-O, 898A). Кодировка подтипов:
- /0 — для доброкачественных опухолей;
- /1 — для пограничных опухолей или опухолей с неопределённым поведением;
- /2 — для карциномы in situ (нулевой стадии) и злокачественной интраэпителиальной неоплазии;
- /3 — для злокачественных опухолей.
Стадии развития заболевания определяются только для карциномы паращитовидной железы [5]:
Т — первичная опухоль:
- Тх — первичная опухоль не может быть оценена;
- T0 — признаков первичной опухоли не обнаружено;
- Tis — атипичное новообразование паращитовидной железы (новообразование неопределённого злокачественного потенциала);
- T1 — локализуется в паращитовидной железе;
- T2 — инвазия в щитовидную железу;
- T3 — инвазия в возвратный гортанный нерв, пищевод, трахею, скелетную мышцу, вилочковую железу, прилегающий лимфатический сосуд или лимфоузел;
- Т4 — инвазия в крупные кровеносные сосуды или позвоночник.
N — метастазы в регионарных лимфатических узлах:
- Nx — регионарные лимфатические узлы не могут быть оценены;
- N0 — метастазов в регионарных лимфатических узлах не обнаружено;
- N1a — метастазы в лимфатических узлах VI уровня (претрахеальные, паратрахеальные и преларингеальные) и лимфатических узлах средостения;
- N1b — метастазы в односторонней, двусторонней или контралатеральной области шеи (уровни I, II, III, IV или V).
М — отдалённые метастазы:
- М0 — нет отдалённых метастазов;
- M1 — есть отдалённые метастазы.
Осложнения аденомы паращитовидной железы
Осложнения чаще всего связаны не с самой опухолью, так как даже самая крупная аденома редко достигает размера более 3 см, а с поздней диагностикой и, как следствие, длительно существующим гиперпаратиреозом. При избытке паратгормона усиливается выведение кальция из костной ткани. В костях его остаётся слишком мало, а в кровотоке становится чрезмерно много.
Общие осложнения включают в себя:
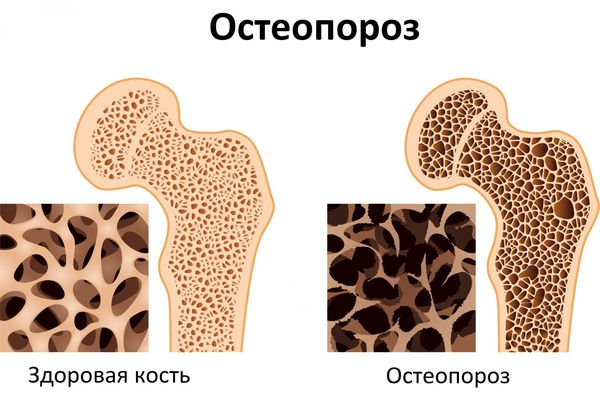
- Остеопороз. Из-за потери кальция кости становятся слабыми, хрупкими и легко ломаются. Характерным признаком являются патологические переломы, когда даже небольшие травмы, которые у здоровых людей вызвали бы только ушиб, у пациентов с аденомой околощитовидной железы приводят к перелому.
- Камни в почках. Большое количество кальция в крови может привести к его избытку в моче, в результате чего могут образоваться небольшие твёрдые отложения кальция и других веществ в почках. Проходя через мочевыводящие пути, камень почки обычно вызывает сильную боль.
- Сердечно-сосудистые заболевания. Хотя точная причинно-следственная связь не ясна, известно, что высокий уровень кальция вызывает высокое кровяное давление (гипертонию) и некоторые другие виды сердечных заболеваний.
- Гипопаратиреоз новорождённых – это опасно низкий уровень кальция у новорождённых. Он может быть вызван тяжёлым гиперпаратиреозом у женщины во время беременности [6]. Повышенный уровень кальция в крови матери подавляет выработку гормона околощитовидной железы у плода. После родов гормон паращитовидной железы ребёнка находится в подавленном состоянии, в то же время поступление материнского кальция прекращается, что вызывают гипокальциемию. Это экстренное состояние, которое требует неотложных мер по нормализации уровня кальция у новорождённого. При стабилизации состояния младенца в дальнейшем гипопаратиреоз никак не проявляется.
Диагностика аденомы паращитовидной железы
Если у пациента по результатам анализов выявлен высокий уровень кальция и паратгормона в крови, в 95 % случаев это указывает на наличие аденомы околощитовидной железы. Основным методом её лечения является хирургический. Но прежде, чем удалить аденому, её нужно обнаружить. Паращитовидные железы очень маленькие, и сделать это бывает крайне сложно. Раньше, когда не было методов дооперационной визуализации опухолей, основным методом поиска паращитовидных желёз была интраоперационная ревизия. Хирург «вслепую» пытался найти аденому в том месте, где она встречается чаще всего (в анатомических паратрахеальных областях позади щитовидной железы). Иногда при таком подходе аденому так и не удавалось обнаружить. Этот метод и сейчас используется в диагностике аденом паращитовидных желёз, но только в качестве дополнения к другим методам.
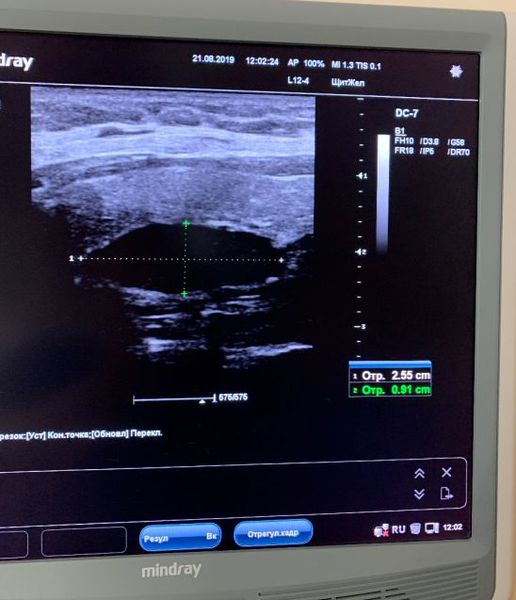
1. Ультразвуковое исследование
Исследуемая область при УЗИ сверху ограничена бифуркацией (разделением) сонной артерии, снизу — грудинной вырезкой, сбоку — сонной артерией/внутренней ярёмной веной [7]. Паращитовидные железы нормального размера обычно не визуализируются с помощью ультразвука. Аденомы проявляются в виде овальных анэхогенных (выглядят чёрными) или гипоэхогенных (выглядят тёмно-серыми) образований, расположенных кзади от щитовидной железы. Обычно можно увидеть эхогенную (светлую) линию, которая отличает щитовидную железу от увеличенной паращитовидной железы. Более крупные аденомы чаще имеют кистозные изменения.
2. Компьютерная томография
Не всегда по УЗИ можно точно определить месторасположение аденомы паращитовидной железы, так как бывает атипичное и скрытое расположение. В этом случае применяют компьютерную томографию (КТ), в том числе наиболее современный её вид — мультиспиральную компьютерную томографию (МСКТ).
Аденомы паращитовидной железы, как правило, представляют собой гиперваскулярные (хорошо кровоснабжённые) структуры с переменным контрастным усилением и ранним вымыванием. Считается, что гиперваскулярная опухоль мягких тканей вблизи предполагаемого расположения паращитовидных желёз представляет собой аденому паращитовидной железы. Эктопические железы (расположенные в нетипичном месте) чаще всего можно увидеть в средостении [8].
У МСКТ чувствительность и специфичность выше 90 %, что при параллельных сравнениях превосходит как ультразвуковые исследования, так и МРТ, особенно при попытке диагностировать точное место заболевания для минимально инвазивной операции.
3. Ядерная визуализация
Ядерная медицина паращитовидных желёз была введена в конце 1970-х годов с использованием таллия-201 (201Tl) в качестве визуализирующего агента. Впоследствии был описан метод сочетания 201Tl и 99mTc-пертехнетата (thallium-pertechnetate), который стал первым широко принятым методом радионуклидной визуализации паращитовидных желёз [9]. Ткань щитовидной железы накапливает как 201Tl, так и 99mTc-пертехнетат. Аномальные ткани паращитовидной железы, такие как аденомы, карциномы и гиперпластические паращитовидные железы, накапливают 201Tl, но не 99mTc-пертехнетат.
Другой радиопрепарат — технеций 99mTc sestamibi — поглощается как тканью щитовидной железы, так и аномальной паращитовидной тканью. Метод двойного фазового контрастирования основан на дифференциальном вымывании 99mTc sestamibi из ткани щитовидной железы по сравнению с аномальной паращитовидной тканью. Скорость вымывания из аномальных паращитовидных тканей значительно ниже, чем у нормальной ткани щитовидной железы. Для лучшей визуализации метод может быть дополнен однофотонной эмиссионной компьютерной томографией.
Хирург сам принимает решение, какие методы диагностики ему применять. Возможно, будет достаточно только УЗИ, в сложных случаях обычно используют все методы вместе.
Лечение аденомы паращитовидной железы
Основным методом лечения аденомы паращитовидной железы является хирургический, так как он сразу позволяет избавить пациента от этого заболевания. Но операцию можно выполнить не всегда. В случае с тяжелобольными, истощёнными пациентами нет уверенности, что они перенесут операцию. Таким пациентам можно назначить лекарственные препараты, которые на время уменьшают количество паратиреоидного гормона в крови. Одним из таких препаратов является цинакальцет [10]. Однако эти лекарства не лечат аденому — это временная мера, чтобы стабилизировать состояние больного. В дальнейшем всё равно показано оперативное лечение.
Хирургическое вмешательство является наиболее распространённым методом лечения аденомы паращитовидной железы даже для людей, которые не чувствуют каких-либо симптомов. Паратиреоидэктомия (удаление аденомы паращитовидной железы) может помочь пациентам чувствовать себя лучше и тем самым повысить качество жизни. Что ещё более важно, паратиреоидэктомия может предотвратить остеопороз и камни в почках.
Операция проводится под общим наркозом. В передней части шеи делается небольшой разрез, обычно проверяются все четыре околощитовидные железы, их обнаружение обеспечивает самый высокий процент излечения в долгосрочной перспективе.
При выявлении одной или двух аномальных паращитовидных желёз их удаляют, оставшиеся нормальные железы могут поддерживать нормальный уровень кальция. Если все четыре паращитовидные железы аномальны, то оставляют только половину одной железы, остальные три с половиной удаляют. Часть околощитовидных тканей нужно оставить для поддержания нормального уровня кальция. Если удалить все поражённые железы, то уровень паратиреоидного гормона упадёт более чем на 50 %.
Удалённые паращитовидные железы отправляются на гистологическое исследование, где врач-морфолог проверяет, что это действительно была аденома паращитовидной железы.
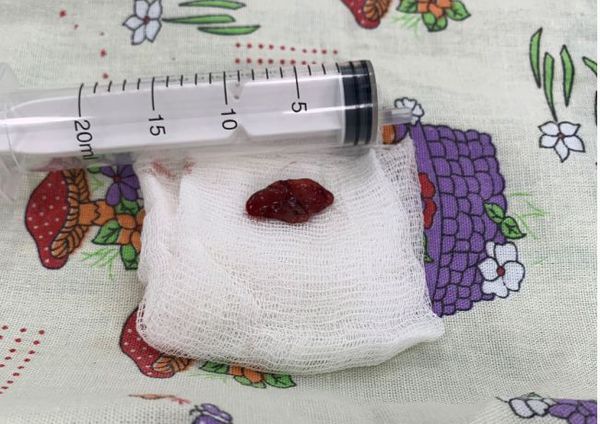
Любое хирургическое вмешательство сопряжено с риском, эта операция не исключение. При паращитовидной хирургии некоторые пациенты испытывают кратковременный или постоянный низкий уровень кальция в крови. Недостаток кальция может проявляться в виде онемения, мышечных судорог, покалывания в пальцах и вокруг рта. Также возможны гематомы, изменение голоса, кровотечение, нагноение раны.
Многих пациентов интересует, можно ли удалить аденому паращитовидной железы без разреза на шее. Опытный хирург при наличии соответствующего эндоскопического оборудования в клинике может сделать операцию через небольшой разрез длинной 2-4 см. Также можно выполнить небольшие проколы в подмышечной области, в области ореолы или с внутренней стороны нижней губы, и через эти проколы удалить аденому. Разрез на шее при такой операции не нужен, а значит не будет и рубца. После такой операции пациент обычно уже на следующий день выписывается домой.

Прогноз. Профилактика
При своевременном выявлении аденомы паращитовидной железы прогноз всегда благоприятный [11]. Поэтому в случае возникновения вышеописанных симптомов обязательно нужно сдать кровь на общий кальций и паратгормон. Если они оба повышены, необходимо срочно обратиться к врачу.
Если же начальный период заболевания пропущен и развились такие грозные осложнения, как остеопороз и мочекаменная болезнь, то после удаления аденомы пройдёт не менее шести месяцев, пока организм начнёт восстанавливаться.
Заболевание обусловлено генетическими особенностями, поэтому профилактики как таковой не существует. Если у близких родственников было это заболевание, то необходимо хотя бы раз в два года проверять у себя уровень кальция и паратгормона в крови.
Источник
