Бронхиальная астма у детей препараты для иммунитета

Бронхиальная астма – это заболевание хроническое, которое может угрожать жизни человека, однако при своевременном лечении у пятидесяти процентов детей это заболевание проходит бесследно. Во взрослом возрасте вылечить астму довольно сложно, но при ведении образа жизни, при котором исключаются провоцирующие приступы факторы, и соблюдении режима лечения, вполне возможно забыть о ней надолго.
Астма — это повторяющиеся приступы удушья, кашель и одышка. Симптомы заболевания могут быть умеренными, но также могут быть опасными для жизни. Правильная диета может замедлить прогрессирование заболевания или помочь ослабить приступы астмы.
Человек, страдающий этим заболеванием, обязательно должен вне зависимости от длительности ремиссии, всегда иметь при себе ингалятор, чтобы немедленно принять меры при первых признаках удушья. Согласно статистическим данным, бронхиальной астмой болеют около десяти процентов детей и от трех до шести процентов взрослых людей во всем мире, то есть половина людей, болевших в детском возрасте этим заболеванием, выздоравливают.
Тем не менее, эта болезнь считается довольно серьезной из-за приступов, которые могут начаться в любое время. При длительном сроке заболевания или тяжелой форме, устанавливается пациенту группа инвалидности, по данному заболеванию (Льготы инвалидам 3 группы). Бронхиальная астма – это воспаление бронхов, вызванное либо аллергической реакцией, либо механическим раздражением — частичками пыли, дымом. Возникает она при специфической предрасположенности и гиперчувствительности бронхиальных путей, и провоцирующим фактором являются частые воспалительные заболевания и наследственность. У детей, один из родителей которых болен астмой, значительно повышается вероятность заболеть ей тоже. Также достаточно часто заболевают люди, страдающие сезонными поллинозами и аллергией на домашнюю пыль. Проявляется астма кашлем, приступами удушья и бронхоспазмом, вызываются все эти симптомы закупоркой просветов в мелких бронхах вязкой слизью, которая образуется при резкой активизации тучных клеток. Тучные клетки вырабатывают гистамины в большом количестве, а гистамины в свою очередь вызывают первичный кратковременный бронхоспазм.
Изменения при возникновении приступа затрагивают не только слизистую оболочку бронхов, но и мышечную оболочку бронхиол, которая отекает и увеличивается, сужая просвет, и препятствуя нормальному дыханию, вызывая приступ астмы. Астматический приступ может быть вызван резкими запахами химических или моющих веществ, пылью или шерстью домашних животных, пыльцой растений. Физическая нагрузка, особенно бег в холодное время года или прием аспирина и не специфических противовоспалительных средств также может спровоцировать резкий приступ удушья. Воспалительные заболевания бронхов, аллергия, грипп и простуда, перенесенные на ногах, при наследственной предрасположенности также вызовут астму. Неверно думать, что приступы удушья и кашель, которые вызваны сезонной аллергией, и проходят в другое время года, не являются признаком бронхиальной астмы. Это самая настоящая астма, и при пренебрежении лечением она будет прогрессировать со временем.
При возникновении любого из подобных симптомов – ночного кашля, отдышки, затрудненного дыхания или удушья (Признак и симптомы астмы), надо обязательно обратиться в медицинское учреждение для обследования. Это необходимо для того, чтобы предотвратить дальнейшее развитие болезни, угрожающее жизни человека.
Рекомендации для астматиков
В последние 50-100 лет наблюдается значительное увеличение числа случаев аллергии и астмы. Различные факторы могут влиять на формирование заболевания:
- Активное курение сигарет и пассивное.
- Курение при беременности может повлиять на формирование астмы у плода.
- Экологические факторы ( пыль, пылевые клещи, аллергены домашних животных, тараканы, грибы, пыльца).
- Загрязнение воздуха.
- Инфекции дыхательных путей.
- Несоблюдение врачебных рекомендаций.
- Химические вещества (консерванты, красители), содержащиеся в пище.
- Генетические факторы, аллергия, бронхиальная гиперреактивность, аллергический ринит.
Факторы, которые могут вызвать острый приступ астмы
- Вдыхание аллергенов, раздражителей, загрязняющих веществ, сигаретного дыма.ыыыыыы
- Вирусные инфекции дыхательных путей, холодный воздух, стресс, панические расстройства, химические вещества, содержащиеся в пище, некоторые лекарства.
В Древнем Риме и Греции, врачи людям с астмой рекомендовали употреблять чеснок, корицу, перец и уксус.
Особенно рекомендуется для людей, страдающих астмой лук, который содержит противовоспалительные вещества. Польза лука связана с наличием сернистых соединений, имеющих антибактериальные свойства.
Союзник в борьбе с астмой — рыбий жир, который обладает противовоспалительным действием и поможет облегчить регенерацию слизистой оболочки, таким образом, облегчая дыхание. Астматикам рекомендуется употреблять рыбу, такую как лосось, макрель, сардины, тунец.
В рационе необходимо найти место для овощей и фруктов, особенно богатых витамином С, — смородина, апельсины, ягоды, помидоры, перец должны быть постоянно на тарелке человека который борется с астмой. Витамин С нейтрализует свободные радикалы в организме, которые могут стимулировать
Посмотрите интересное видео по теме:
Источник
Астма – это состояние, сопровождающееся удушьем вследствие спазма мускулатуры бронхов и сужения просвета бронхиального дерева. Причинами его развития может служить непосредственное воздействие аллергена, что наблюдается наиболее часто, эндогенных провоцирующих факторов или отдельно выделяемая патология левых отделов сердца. В последнем случае состояние называется сердечной астмой. Оно встречается довольно редко и в основном астматический приступ наблюдается при бронхиальной астме.
Витаминотерапия для нормализации работы иммунной системы
Одним из наиболее важных факторов, определяющих правильное лечение, является этиология, то есть причина, спровоцировавшая развитие болезни.
При бронхиальной астме имеют значение как внешние, так и внутренние обстоятельства. Именно их взаимодействие часто приводит к обострению заболевания.
Однако бывают ситуации, когда приступ начинается без видимого воздействия аллергенов извне. В тех случаях, когда внешний источник, вызвавший реакцию, не обнаружен, принято говорить об астме эндогенного генеза.
 К провокационным факторам в данном случае можно отнести:
К провокационным факторам в данном случае можно отнести:
- резкие перепады температур – переохлаждение;
- острый или длительный стресс;
- сильные физические нагрузки;
- инфекционные заболевания.
На последнем факторе следует остановиться подробнее, так как именно его присутствие наблюдается наиболее часто при бронхиальной астме эндогенного характера. Особенно опасны вирусные болезни дыхательных путей как состояние, напрямую влияющее на иммунные реакции в области бронхов и часто на их нервную регуляцию. В случае атопического (аллергического) происхождения болезни реактивность иммунитета также играет основополагающую роль в механизме развития приступа.
Неудивительно, что важным аспектом борьбы с астмой является нормализация работы иммунной системы и повышение сопротивляемости к инфекционным агентам. Известно, что польза витаминов при астме огромна.
 Наиболее выраженное влияние оказывают следующие соединения:
Наиболее выраженное влияние оказывают следующие соединения:
- аскорбиновая кислота;
- витамины группы В;
- витамины А и Е;
- группа витамина P;
- витамин D.
В таблице подробно расписано биологическое действие этих веществ для улучшения состояниях больных бронхиальной астмой.
Таблица – Значение витаминов при лечении астмы
| Витамин | Химическое название | Действие на симптомы бронхиальной астмы |
|---|---|---|
| С | Аскорбиновая кислота | Ослабление сезонных проявлений. Снижает риск возникновения анафилактического шока и отека Квинке. Некоторые данные свидетельствуют об уменьшении под действием этого витамина содержания гистамина (основного вещества, вызывающего аллергические реакции) в крови |
| В | Никотиновая кислота (B3) | Снижение интенсивности астматических хрипов и скорости развития аллергической реакции |
| Пиридоксин (В6) | Нормализует обмен гистамина. Может быть снижен у больных, длительно принимающих брохорасширяющие препараты | |
| Цианокобаламин (В12) | Облегчение дыхательных движений во время приступа. Способствует благоприятному преодолению контакта с аллергенами и физических нагрузок. Уменьшает проявление аллергии к яичному желтку | |
| Е | Токоферол | Снижает продукцию медиаторов воспаления. Способствует уменьшению кашля, выраженности свиста, затрудненности дыхания. Улучшает функционирование сердца. Употребляется в комбинации с витамином А (ретинолом) |
| Р | Рутин | Нормализует реактивность иммунной системы |
| D | Кальциферол | Уменьшает восприимчивость дыхательных путей к аллергенам, снижает воспалительные реакции |
Прежде чем начинать употреблять какие-либо витаминные препараты или комплексы при бронхиальной астме, необходимо проконсультироваться с врачом. Аллергические реакции весьма вариабельны, поэтому назначение витаминов рассматривается в каждом отдельном случае индивидуально.
к оглавлению ↑
Какие еще вещества показаны при бронхиальной астме?
Помимо вышеуказанных полезных соединений существуют определенные микроэлементы и химические вещества, которые также показаны, когда у больного может развиться астматический приступ.
В медицине известны следующие клинические данные о влиянии различных компонентов на течение заболевания:
- Цинк (Zn) снижает восприимчивость бронхов к воздействию раздражающих веществ-аллергенов. Его дефицит обнаруживается у многих людей с нарушениями в работе дыхательной системы.
- При приеме селена (Se) по 100-200 мкг в сутки наблюдаются значимые улучшения в состоянии больных.
-
 Магний (Mg) обладает некоторыми спазмолитическими свойствами, расслабляет мышцы. Снижает восприимчивость организма к аллергенам. Его в некоторых случаях при бронхиальной астме даже назначают внутривенно.
Магний (Mg) обладает некоторыми спазмолитическими свойствами, расслабляет мышцы. Снижает восприимчивость организма к аллергенам. Его в некоторых случаях при бронхиальной астме даже назначают внутривенно. - Молибден (Mo) специфически снижает реактивность организма при аллергических реакциях на сульфиты, которые содержаться, к примеру, в яйцах или вине.
- N-ацетилцистеин разжижает мокроту.
- Теобромин (содержится в продуктах из какао) может применяться в качестве бронхорасширяющего вещества.
Отдельно стоит сказать о применении незаменимых жирных кислот ввиду их выраженной противовоспалительной активности. Они препятствуют спазмированию бронхов и их набуханию. К данной группе веществ относятся:
- Линолевая кислота;
- Гамма-линоленовая кислота.
 Стоит отметить, что эти кислоты при определенных химических трансформациях могут превращаться в другие омега-6 жирные кислоты, такие как арахидоновая кислота, что делает последние условно заменимыми.
Стоит отметить, что эти кислоты при определенных химических трансформациях могут превращаться в другие омега-6 жирные кислоты, такие как арахидоновая кислота, что делает последние условно заменимыми.
Известно, что олеиновая кислота, та самая, что входит в состав оливкового масла, оказывает тормозное действие на высвобождение гистамина. Данный биогенный амин вырабатывается особыми высокоспециализированными элементами иммунной системы – тучными клетками. Они содержаться в тканях, в крови же их роль играют другие клетки из лейкоцитарного ростка – базофилы.
Любые синтетические микроэлементы, как и витамины при астме, назначаются лишь врачом на основе опроса и осмотра больного, тщательной проработки анамнеза его жизни и анализа лабораторных данных.
Баланс всех компонентов человеческого организма весьма важен для поддержания здоровья и любое вмешательство должно быть обдуманным, главное – обоснованным.
к оглавлению ↑
Противопоказания и побочные эффекты при приеме витаминов
Прием любых лекарственных средств неизбежно сопряжен с риском возникновения различных сопутствующих нежелательных эффектов. В связи с этим к приему аптечных, а иногда и употреблению в натуральном виде некоторых витаминов следует относиться с осторожностью. Организм, который страдает какой-либо из форм аллергии, в большей мере подвержен также развитию пищевой аллергии.
К применению различных витаминов существуют следующие известные противопоказания:
 Витамин С:
Витамин С:- болезни, связанные с патологией крови, и особенно эритроцитов (гемохроматоз, талассемия, сидеробластная анемия);
- повышенная экскреция с мочой оксалатов;
- наличие камней в почках;
- сахарный диабет.
Витамин D:
- повышенное содержание в крови кальция;
- атеросклероз;
- мочекаменная болезнь;
- хроническая сердечная недостаточность;
- беременность и период кормления;
- повышенное содержание фосфора в крови.
 Витамин Е:
Витамин Е:- нежелательно употреблять детям до 12 лет;
- инфаркт миокарда, острая форма.
Витамин Р:
- беременность, первый триместр;
- не следует принимать детям до 3 лет.
Также противопоказанием для приема любых витаминов можно назвать индивидуальную непереносимость какого-либо из них. Здесь перечислены и те противопоказания, при которых можно употреблять препарат, но с осторожностью.
К побочным эффектам приема большинства из витаминов можно отнести:
- тошноту;
- повышение секреции желудочного сока;
- общую слабость или наоборот повышение возбудимости центральной нервной системы;
- головокружение;
- дерматит;
- местную реакцию в виде появления боли в области введения или инфильтрата;
- гипервитаминоз.
У каждого витамина имеются свои специфические побочные эффекты при несоблюдении прописанных дозировок:
- аскорбиновая кислота может вызвать серьезные изменения в показателях крови, обмене веществ и функциях сердца;
-
 пиридоксин – онемение в области конечностей, уменьшение лактации у женщин, изредка судороги;
пиридоксин – онемение в области конечностей, уменьшение лактации у женщин, изредка судороги; - никотиновая кислота при передозировке ударяет по желудочно-кишечному тракту и печени;
- при повышенном содержании в организме витамина В12 страдает сердце и головной мозг, увеличивается свертываемость крови;
- очень остро проявляется гипервитаминоз кальциферола: начиная от нарушений пищеварения и функции почек, заканчивая болями в костях и воспалительными процессами в поджелудочной железе.
Повышение иммунной сопротивляемости организма является одним из главных факторов успешного преодоления заболевания. Помочь в этом может прием витаминных комплексов, однако обязательно нужно учитывать противопоказания и индивидуальные особенности организма, чтобы получить максимальную пользу и избежать побочных эффектов.

Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
Загрузка…
Adblock
detector
Источник
Бронхиальная астма – хроническое воспаление верхних дыхательных путей, возникающее по причине действия раздражителей и сопровождающееся изменением структуры бронхов. БА особенно распространена среди детей.
Медицина обладает набором довольно эффективных медикаментов для облегчения состояния больного при бронхиальной астме.
Специфика терапии БА
Концепция лечения детей в современном мире основывается на том, что прогрессирование заболевания определяется аллергическими реакциями, приводящими к воспалениям верхних дыхательных путей ребенка. Лечение состоит в:
-
 непосредственном создании IgE-ответа;
непосредственном создании IgE-ответа; - снижении высокой чувствительности бронхов;
- увеличении просвета бронхов;
- прекращении спазма;
- устранении воспаления бронхов.
Таким образом, главная задача терапии БА – получение картины клинической ремиссии, снижение острых и хронических признаков, исключение возврата болезни, поддержание нормального функционирования органов дыхания, снижение побочного действия медикаментов и улучшение качества жизни. Согласно GINA, целью терапии БА является устойчивый контроль над ней.
Выбор лекарственных средств основывается на степени тяжести заболевания, соотношении полезных и отрицательных свойств лекарства, их доступности, правилах системы здравоохранения, семейных обстоятельствах пациента.
Препараты от астмы для детей делятся на два типа:
- Базисная терапия. Профилактический прием медикаментов против воспаления бронхов.
- Облегчение признаков во время приступа.
Препараты, созданные для контролирования течения болезни, принимаются каждый день в течение длительного времени.
 Медикаменты для скорой помощи являются быстродействующими, направленными на устранение конкретных острых симптомов БА, и не являются лечебными. Существует несколько способов ввода лекарств в организм пациента:
Медикаменты для скорой помощи являются быстродействующими, направленными на устранение конкретных острых симптомов БА, и не являются лечебными. Существует несколько способов ввода лекарств в организм пациента:
- ингаляционный, осуществляемый при помощи небулайзера, дозированного аэрозольного или порошкового ингалятора. Является наиболее результативным и безопасным;
- пероральный;
- парентеральный.
к оглавлению ↑
Препараты для лечения астмы у детей
Сегодня существует огромное количество лекарственных препаратов, направленных на облегчение симптоматики астмы, купирование приступов и профилактику болезни. Однако для детей могут применяться не многие из них.
к оглавлению ↑
Медикаменты для контроля БА
Препараты этого типа регулярно применяются в течение длительного времени и направлены на увеличение межприступного периода у детей-астматиков. Основными из них можно считать следующие:
Ингаляционные глюкокортикоиды (ИГК) – Беклазон, Пульмикорт. Это одни из самых эффективных контролирующих средств, которые используются также для лечения персистирующей бронхиальной астмы. Они показаны для регулярного приема у больных БА всех степеней тяжести. Эффективность терапии повышается, если лечение начинать как можно раньше. Сначала назначаются высокие дозы ингаляционных глюкокортикоидов.
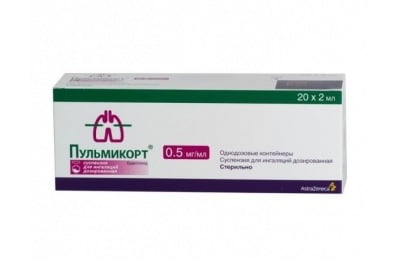 После исчезновения признаков дискомфорта дыхания дозировку сокращают в два раза. Обычно это происходит в период со второго по четвертый месяц приема. Внешняя дыхательная функция приходит в норму с шестого по восьмой месяц. Улучшение бронхомоторных тестов замечается с десятого по двенадцатый месяц.
После исчезновения признаков дискомфорта дыхания дозировку сокращают в два раза. Обычно это происходит в период со второго по четвертый месяц приема. Внешняя дыхательная функция приходит в норму с шестого по восьмой месяц. Улучшение бронхомоторных тестов замечается с десятого по двенадцатый месяц.Длительное планомерное лечение приводит к нивелированию симптомов гиперактивности бронхов. Спустя полгода пациент может принимать негормональные противовоспалительные медикаменты, такие как Интап, Тайлед. Поддерживающая терапия ИГК для детей обеспечивает контроль над симптомами БА. У детей дошкольного возраста выявляются положительные результаты. ИГК – это единственный препарат базисной терапии, подходящий для детей, не достигших трехлетнего возраста.
- Кромоны – Кромогексал, Кетотифен. Являются первичной терапией персистирующей БА. Имеют короткий период влияния и более низкую эффективность, чем ИГК. Защищают от непрямых бронхоконстрикторных стимулов, таких как физическое усилие, дым или аллерген. Теперь используются нечасто, так как заменяются низкими дозами ИГК. Эффективность применения кромонов у детей дошкольного возраста не доказана.
-
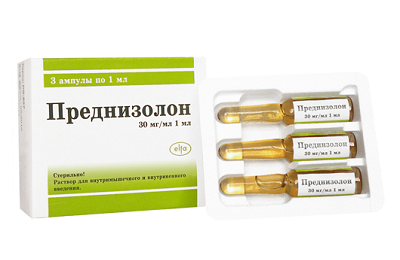 Системные глюкокортикоиды – Гидрокортизон, Преднизон. Довольно действенны в лечении, но имеют много нежелательных побочных явлений. Поэтому длительная терапия противопоказана. Вызывают увеличение веса, задержку роста, расстройства психики, остеопороз, иммуносупрессию, стероидный диабет. Назначение детям ограничено из-за вирусных инфекций.
Системные глюкокортикоиды – Гидрокортизон, Преднизон. Довольно действенны в лечении, но имеют много нежелательных побочных явлений. Поэтому длительная терапия противопоказана. Вызывают увеличение веса, задержку роста, расстройства психики, остеопороз, иммуносупрессию, стероидный диабет. Назначение детям ограничено из-за вирусных инфекций. Ингаляционные Бета-2- адреномиметики длительного действия – Фенотерол. Дети показывают хорошую переносимость препарата даже при большом сроке употребления. Средство обладает эффективностью для поддержания контроля БА. Но монотерапия бета2-адреномиметиками увеличивает возможность летального исхода пациента. Поэтому обычно их комбинируют с базовой терапией ИГКС, когда начальные дозы ИГКС не оказывают должного действия.
Длительность положительного эффекта сохраняется в течение 12 часов, лекарство начинает действовать через двадцать минут. К этой группе препаратов относятся также Формотерол, Салметерол, Кленбутерол. Последний имеет вид сиропа, что больше подходит для ребенка. Действие Формотерола начинается быстрее, через три минуты после приема. Максимальный эффект наступает спустя полчаса или час.
-
 Пероральные Бета2 — адреномиметики длительного действия. Это препараты Сальбутамола, которые эффективно и быстро действуют против ночных приступов БА. Сальбутамол отлично купирует симптомы астмы. Используются также как дополнение к ИГК. Имеют некоторые негативные воздействия на сердце, вызывают тревогу и тремор.
Пероральные Бета2 — адреномиметики длительного действия. Это препараты Сальбутамола, которые эффективно и быстро действуют против ночных приступов БА. Сальбутамол отлично купирует симптомы астмы. Используются также как дополнение к ИГК. Имеют некоторые негативные воздействия на сердце, вызывают тревогу и тремор. - Комбинации. Комбинации препаратов могут оказывать боле сильное действие за счет их совокупности. Сочетание двух сильнодействующих веществ в одном ингаляторе – преимущество этих препаратов. Низкая дозировка сочетания ИГК и Бета2-адренометика длительного действия действуют лучше, чем только ИГК. Салметерол и Флутиказон в одном ингаляторе позволяют быстрее добиться контроля над заболеванием. Формотерол с Будесонидом в совместном применении также оказывают больший контроль над БА.
- Метилксантины. К этому типу лекарственных средств относится Теофиллин, оказывающий бронхолитическое действие, устраняющие воспаления. Он способен подавить не только раннюю, но и позднюю стадию реакции астмы, а также контролирует ночные приступы. Но применение в детском возрасте нежелательно, так как лекарство дает побочные быстро возникающие нарушения работы сердца и даже смерть. Поздними последствиями становятся нарушения в поведении и трудности в учебе.
-
 Антагонисты лейкотриеновых рецепторов. Частично защищают, в течение нескольких часов, от спазма бронхов, возникшего из-за физического напряжения. Применяются такие препараты, как Зафирлукаст, Монтелукаст. Применяются при неэффективности низких дох ИГК. Усиливают терапию у детей со средней тяжестью БА или ее тяжелым течением. Антагонисты лейкотриеновых рецепторов также используются как монотерапия. При этом они улучшают функционировании легких у детей старше шести лет, контролируют признаки бронхиальной астмы у детей двухлетнего возраста. Зафирлукаст улучшает дыхание у детей после двенадцати лет с тяжелой формой БА.
Антагонисты лейкотриеновых рецепторов. Частично защищают, в течение нескольких часов, от спазма бронхов, возникшего из-за физического напряжения. Применяются такие препараты, как Зафирлукаст, Монтелукаст. Применяются при неэффективности низких дох ИГК. Усиливают терапию у детей со средней тяжестью БА или ее тяжелым течением. Антагонисты лейкотриеновых рецепторов также используются как монотерапия. При этом они улучшают функционировании легких у детей старше шести лет, контролируют признаки бронхиальной астмы у детей двухлетнего возраста. Зафирлукаст улучшает дыхание у детей после двенадцати лет с тяжелой формой БА. - Антихолинергические препараты. Ипратропия бромид для детей практически не применяется, так как его безопасность и эффективное действие не установлено.
к оглавлению ↑
Препараты для снятия приступа астмы
Часто против свистящего хрипа, кашля и зажатости грудной клетки применяются Бета 2-агонисты, обладающие быстротой воздействия. Потребность в таких медикаментах является вынужденной, поскольку указывает на то, что базовая терапия не дает должного эффекта.
 Слишком большое количество ингаляционных бронхорасширителей приводит к тому, что бронхи перестают реагировать, развивается астматический статус. Это очень опасно, так как может привести к смерти пациента, даже если он получит лекарство. Поэтому лишь дети с адекватной базовой терапией могут жить, как все здоровые люди.
Слишком большое количество ингаляционных бронхорасширителей приводит к тому, что бронхи перестают реагировать, развивается астматический статус. Это очень опасно, так как может привести к смерти пациента, даже если он получит лекарство. Поэтому лишь дети с адекватной базовой терапией могут жить, как все здоровые люди.
Для неотложной помощи используется ингаляционная форма бронхорасширяющих средств, относящихся к группе бета2-агонистов: Сальбутамол, Беротек, Вентолин, Беродуал и другие. Они применяются для снятия острых проявлений, так как хорошо расширяют бронхи.
Таблетированная форма медикаментов, облегчающих признаки, это: Эуфиллин, Теофедрин, Теотард, Теопек. Эуфиллин короткого действия при частом применении негативно сказывается на работе сердечной мышцы. Тяжелые обострения снимают системными таблетированными или внутривенными гормональными препаратами.
Важно подобрать эффективный препарат, а также метод его введения. Баллончик-ингалятор не всегда удобен для детей при использовании. Кроме того, большая часть препарата при использовании баллончика оседает на задней стенке гортани. Существует специальный резервуар для препарата в виде аэрозоля – спейсер, совместно с которым применяется система «легкое дыхание».
 Для порошковых препаратов созданы такие приспособления как дискхалер, циклохалер, турбухалер. Аппарат для перевода медикамента в аэрозоль, небулайзер, дает возможность делать долгую ингаляцию.
Для порошковых препаратов созданы такие приспособления как дискхалер, циклохалер, турбухалер. Аппарат для перевода медикамента в аэрозоль, небулайзер, дает возможность делать долгую ингаляцию.
Препараты от астмы для детей должны применяться только после согласования с врачом. Также стоит помнить, что при самостоятельном использовании ингаляторов детьми возможны передозировки из-за боязни возникновения приступа. Необходимо строго вести контроль над приемом медикаментов у детей.

Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
Загрузка…
Adblock
detector
Источник
