Дегенеративно дистрофические изменения на мрт

Чаще всего с проблемами дегенеративно-дистрофических изменений сталкиваются люди пожилого возраста. В связи с естественным изнашиванием связок, хрящей, костей, нарушением обменных процессов и кровотока их опорно-двигательная система начинает давать сбои. Подобная деградация постепенно приводит к снижению качества жизни. Если не предпринимать никаких действий, то изменения в позвоночном столбе могут привести к еще большим осложнениям и инвалидизации пациента. Однако дегенерация в позвоночных дисках способна затронуть и молодое поколение. Признаки остеохондроза в 47% случаев уже наблюдаются у пациентов 25-30 лет. Поэтому врачи рекомендуют, начиная с 30 лет, следить за здоровьем своей спины.
Для того, чтобы выявить признаки дегенеративно-дистрофических процессов в позвоночнике, необходимо записаться на прием к неврологу и сделать МРТ всего позвоночника. По данным томографии и неврологического осмотра врач определит степень дегенерации и назначит схему лечения или профилактики заболеваний.
Симптомы
На начальных этапах дегенеративные изменения в позвоночнике никак о себе не дают знать. Наша спина обладает сильными компенсаторными возможностями. О наличий дегенеративных процессов в позвоночных структурах может говорить появившиеся дискомфорт в области шеи, груди, поясницы, скованность движений и болезненные ощущения, отдающая боль в руке и в ноге, боль мышечного напряжения в спине, межреберная невралгия.
Самый точный и первый симптом, который отметит у себя человек с дегенеративными изменениями в позвоночнике, это спазматическая боль. Она способна захватить всю шею, перейти в затылок, отдаться в плечах, пояснице. Нередко во время мышечного спазма человек попросту не может пошевелиться. Тогда пациент временно замирает, не двигается.
Помимо сильной боли и скованности человек может ощущать регулярные головные боли. Кроме того, для больного характерны такие состояния, как повышенная утомляемость, астения, сбой в координации движений.
Все это происходит из-за неврологических и сосудистых нарушений. Ведь изменение размеров межпозвоночного диска способно привести к ущемлению нервных корешков и кровеносных сосудов. Следует заметить, что такое состояние может быть опасно для спинного и головного мозга.
Узнать о защемлении нерва можно по следующим признакам:
- Головная боль;
- Повышенное давление;
- Утреннее головокружение;
- Ухудшение памяти;
- Нарушение слуха;
- Снижение внимания;
- Шум в ушах;
- Онемение конечностей;
- Снижение чувствительности рук;
- Ослабление зрения;
- Необъяснимая тошнота.
Виды дегенеративных нарушений позвоночника
Среди самых распространенных заболеваний, вызванных дегенеративными изменениями в позвоночнике стоит отметить:
- Остеохондроз. Широко распространенная патология, которая характеризуется сжатием позвоночника. На основании такого воздействия происходит уменьшение высоты диска, его разделение или расслоение. Как правило, остеохондроз сопровождается проявлением протрузии, а затем и полноценной грыжи.
- Спондилез. Это заболевание представляет собой разрушение фиброзной ткани дисков позвоночника и разрастание костной ткани. Образование остеофитов чаще всего свойственно для людей пожилого возраста.
- Спондилоартроз. Это — разрушение межпозвоночных суставов. Данная болезнь может развиваться самостоятельно или быть продолжением остеохондроза.
Дегенеративные изменения в позвоночнике обычно протекают следующим образом:
- Ткани позвоночного столба у пациента начинают уплотняться;
- Происходит дистрофия межпозвонковых дисков;
- Нарушается цельность пульпозного ядра;
- Формируются протрузии и грыжи;
- Образуются выросты — остеофиты.
Такие нарушения характеризуются уменьшением гибкости позвоночника, скованностью движений, появлением онемении, болью, хрустом.
Причины болезни
Дегенеративные изменения в позвоночнике наблюдаются чаще всего у людей пожилого возраста. В связи с естественным старением организма и нагрузкой на опорно-двигательный аппарат происходит снижение плотности тканей, постепенное их разрушение. Как правило, такие проявления являются хроническими. Молодые люди также подвержены вышеперечисленным заболеваниям. Чаще всего недуг затрагивает тех, кто мало двигается, много сидит.
Разрушение тканей позвоночного столба могут быть вызваны разными факторами. Среди самых распространенных стоит отметить:
- Полусогнутое положение туловища может спровоцировать растяжение спинных мышц;
- Малоподвижный образ жизни офисных работников, водителей автотранспорта вызывает снижение тонуса мускулатуры;
- Аномальное расположение позвонков из-за генетической предрасположенности человека.
Иногда дегенеративные нарушения в позвоночнике могут стать следствием:
- Механических повреждений или травм;
- Гормональных нарушений;
- Постоянных стрессов;
- Неправильного питания;
- Метаболического расстройства дисков.
МРТ, КТ и дегенеративные изменения в позвоночнике
МРТ и КТ позвоночника — это два основных метода диагностики дегенеративных изменений позвоночника. Рентгенография, к сожалению, не дает достаточных данных о состоянии тканей, чтобы качественно диагностировать данные состояния на ранних этапах. КТ позвоночника хорошо покажет костную дегенерацию позвонков. Она позволит выявить:
- зоны костного разрастания — остеофиты
- истощения костей — остеопороз
- остеоартроз.
МРТ позвоночника является приоритетным методом диагностики дегенеративно-дистрофических изменений в межпозвоночных дисках и позвоночных суставах. С ее помощью можно оценить качество содержимого пульпозного ядра, места разрушения кольца, зоны протрузий и грыж, зоны расслоения хрящевой ткани суставов.
Признаки дегенеративно-дистрофических изменений на МРТ снимках
Признаками дегенерации позвоночника на МРТ будет:
- снижение расстояния между позвонками;
- смещение позвонков вправо и влево;
- дистрофия наружных волокон передних или боковых отделов фиброзного кольца;
- остеофиты на позвонковых душках;
- протрузии и грыжи в межпозвоночных дисков;
- воспаление окружающих тканей, связок и околосуставных мышц.

Автор статьи:Тархов Дмитрий Юрьевич
Врачебная специальность: Врач-невролог
Записаться на прием: ГУ «Институт геронтологии им. Д.Ф. Чеботарева НАМН Украины»
Последние статьи об МРТ
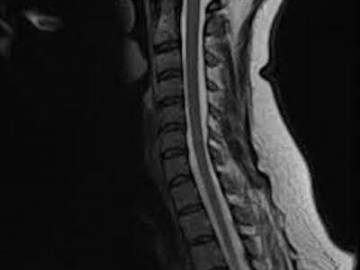
Шейный остеохондроз на МРТ — это очень частая находка. Как правило, его диагностируют случайно, когда пациент делает исследование на поиск других болезней, часто даже не задумываясь, что причиной онемения в руке, боли в шеи, шуме в ушах может быть остеохондроз. Следует сказать, что

КТ и МРТ позвоночника — это на данный момент два самых информативных метода обследования. Они позволяют с наибольшей точностью определить костные деформации, размеры грыжевых выпячиваний межпозвонковых дисков, патологии спинного мозга, дегенеративно-дистрофические изменения.
Мощное магнитное поле томографа при МРТ позвоночника обуславливает ряд противопоказаний. Особенность поля взаимодействовать с объектами, содержащими металл, сдвигая их с места, и нарушать работу электронных систем, ограничивает проведение МРТ процедуры для пациентов, в теле которых установлены любые металлические имплантаты.
Источник
- Предпосылки к возникновению дегенерации позвоночника
- Классификация заболеваний
- Наиболее частые причины возникновения боли при патологии позвоночника
- Что предпочтительнее- КТ или МРТ
Дегенеративно-дистрофические изменения — наиболее часто встречающиеся поражения позвоночника. Появление томографии существенно расширило возможности диагностики этих заболеваний. Она позволяет получать поперечные послойные изображения позвоночника, дифференцировать интраспинальные структуры, выявлять незначительные различия в плотности нормальных и патологически измененных тканей.
Распространенность дегенеративных заболеваний
Проявления дегенерации позвоночного столба встречается у 90% людей старше 45 лет и у 100% после 60 лет. В 60% случаев поражается поясничный отдел, в 30%-шейный, и менее чем в 10%- грудной. Это объясняется анатомией и функцией отделов.
Поясничный отдел испытывает тяжелейшие нагрузки. Манометрическое измерение давления в области межпозвонкового диска L5-S1 показало, что при поднятии тяжести в положении стоя нагрузка возрастает до 200%, а при сгибании сидя- до 250% и более.
Шейный отдел поражается вследствие своей огромной подвижности во всех направлениях. МРТ при остеохондрозе шейного отдела выявляет не только снижение высоты диска, но и разрастания так называемых «крючков» верхней поверхности тел позвонков, при разрастании формирующих унковертебральный артроз.
Грудной отдел практически обездвижен, поэтому здесь дегенерация выражена менее всего.
Классификация дегенеративно-дистрофических заболеваний
Локальные (затрагивающие один сегмент — два позвонка и хрящ между ними)
- Хондроз диска- изменение хряща (суставного или межпозвонкового), его истончение, потеря упругости, замена гиалинового хряща на волокнистый или фиброзный, обызвествление и окостенение слоя, прилежащего к кости. Хондроз всегда предшествует остеохондрозу.
- Остеохондроз позвоночника- изменение межпозвонкового диска и прилежащих к нему замыкательных пластинок тел позвонков. Проявляется характерными краевыми костными разрастаниями (остеофитами) в виде продолжения площадок тел позвонкова. При этом обязательны признаки хондроза. Остеоходроз может осложняться межпозвонковой грыжей в разных стадиях.
- Спондилез— проявляется костеобразованием под передней продольной связкой, особенность которого заключается в том, что образующаяся костная скоба огибает межпозвонковый диск. Окостенение начинается у места отрыва передней продольной связки от тела позвонка. Процесс ограничен одним, редко — двумя сегментами. Эта форма дистрофического поражения впервые установлена и названа спондилезом Шморля.
- Спондилоартроз— артроз дугоотростчатых суставов (суставы между суставными отростками позвонков).
- Патологическая функциональная перестройка тел и дисков растущего позвоночника
- Тендиноз локальный- изменение сухожилия мышцы, характеризующееся замещением ткани сухожилия у места его прикрепления к кости волокнистым хрящом, который вначале обызвествляется, а затем замещается костью. Проявляется обызвествлением и окостенением участка сухожилия у поверхности кости, которая становится неровной, с костными нарастаниями.
- Лигаментоз локальный- изменение связки, заключающееся в замещении связки вблизи ее прикрепления к кости волокнистым хрящом, который затем обызвествляется, после чего замещается костью.
Распространенные (затрагивающие весь позвоночник)
- Фиксирующий гиперостоз (болезнь Форестье) — распространенное костеобразование под передней продольной связкой позвоночника, встречающееся в пожилом возрасте. Чаще всего возникает в грудном, поясничном отделах, иногда в шейном. Толщина скобообразных нарастаний может достигать 1 см и более. В начальной стадии необходимо дифференцировать от спондилеза и болезни Бехтерева.
- Остеопеническая дистрофия позвоночника (дисгормональная, эндокринная, алиментарная (от недоедания), при нарушениях витаминного баланса, заболеваниях внутренних органов, интоксикациях, в том числе лекарственных) — уменьшение количества костной ткани в единице объема кости вследствие уменьшения толщины и количества костных балок без изменения количества извести в костной ткани.
Причины возникновения боли при дегенеративных изменениях позвоночника
Наиболее частая причина болей в спине- стеноз позвоночного канала с его мозгом и/или корешками. Он может быть дискогенного и недискогенного генеза.
Дискогенные причины
Они всем известны- это выпячивания и грыжи диска, являющиеся осложнением остеохондроза поясничного отдела. Из-за старения и повторяющихся нагрузок хрящи и замыкательные пластинки становятся тоньше, ядро и кольцо хряща теряют до 70% воды, объем диска уменьшается. Под действием повторяющих нагрузок в кольце появляются радиальные концентрически направленные трещины. Это предопределяет выход ядра через кольцо. Хотя центральные грыжи диска не редки, чаще наблюдается заднелатеральное выпячивание, т.к. задняя продольная связка и фиброзное кольцо в этой части более толстые и упругие, чем по сторонам.
Патологические изменения диска могут быть классифицированы как выпячивание и непосредственно грыжа. Последняя может классифицироваться как протрузия, экструзия и секвестрация.
При выпячивании фиброзная капсула растянута, но не повреждена; диск выходит за пределы замыкательных пластинок равномерно, это не приводит к возникновению симптомов.
Протрузии межпозвонковых дисков происходят, когда разрываются внутренние волокна диска, а внешние слои остаются неповрежденными. Характерна начальная симптоматика давления на мозг и корешки.
Экструзия — выпячивание диска, при котором пульпозное ядро выходит через полное повреждение фиброзного кольца и сдерживается только задней продольной связкой. Симптоматика сдавления нервов нарастает.
Наконец, когда ядро полностью вырывается из диска — это секвестрированная грыжа. Она может быть ограничена или не ограничена задней продольной связкой. Фрагмент может мигрировать вверх и вниз и, в редких случаях, проникать через твердую мозговую оболочку. Поскольку связи с диском нет, такие свободные фрагменты могут быть ошибочно приняты за опухоль, абсцесс или перидуральный фиброз.
Клиника грыжи обычно развивается остро, чаще у людей более младшего возраста (30-45 лет). Связано с каким-либо воздействием — падение, резкий подъем, вращение. Иногда клиника возникает спонтанно. Пациент принимает вынужденную позу. Боль усиливается с увеличением давления спинномозговой жидкости, вызванной кашлем, чиханием и т.п. В зависимости от сегмента, в котором возникла грыжа, нарушается иннервация соответствующего участка тела (см. картинку), что кроме боли проявляется парестезиями, хромотой, нарушениями функции органа (например, расстройство мочеиспускания, половой функции).
Всегда ли видна грыжа на МРТ
Грыжи диска МРТ можно увидеть в стадии выраженной протрузии, экструзии и секвестрации. В первых двух случаях грыжа выглядит как выстояние диска с давлением на корешок или мозг. Само пульпозное ядро и окружающее его фиброзное кольцо имеют одинаковый сигнал МРТ, поэтому о конкретной стадии судить нельзя. В случае секвестрации грыжа на снимке МРТ выглядит как свободный фрагмент, по плотности соответствующий таковой ядру диска.
Недискогенные причины боли
Даже при отсутствии грыжи диска, сочетание гипертрофии суставных отростков и краевых остеофитов может привести к сдавлению спинного мозга. Эти изменения называются спондилез. Гипертрофия костного отростка возникает при длительных повторных нагрузках на позвоночник и, так как суставной отросток- часть межпозвонкового отверстия, оно суживается, затрагивая корешок. Остеофиты— это краевые костные разрастания, с одной стороны, они возникают как попытка организма увеличить площадь поверхности нагруженного позвонка, с другой- попытка заместить разрушающуюся костную ткань.
Также недискогенный характер боли встречается при смещении одного позвонка относительно соседнего. Этот процесс называется спондилолистезом. Он возникает, когда суставные отростки в суставе постоянно взаимодействуют между собой, становятся гладкими и скользкими. Таким образом, снижается способность удерживаться одному позвонку своими суставными отростками за отростки другого позвонка. Тело вышележащего позвонка постепенно скользит вперед. Чаще всего это происходит на уровне L4-L5.
Последний механизм стеноза канала позвоночника- гипертрофия желтой связки, которая лежит напротив задней стенки канала. Почему она увеличивается- до конца неизвестно. Клиника стеноза возникает, когда толщина связки становится более 7 мм.
Что выбрать — КТ или МРТ
С появлением МРТ, КТ отходит на второй план. МРТ дает преимущество в зоне покрытия, тканевом контрасте, многопланарном исследовании. Хотя компьютерная томография предоставляет достаточные возможности для визуализации дистрофических изменений позвоночника и сохраняет некоторое преимущество перед МРТ в оценке костей, остеофитов, но, чтобы полноценно визуализировать спинномозговой канал, приходится прибегать к инвазивной миелографии, поэтому КТ остается методом выбора у пациентов, которые по тем или иным причинам не могут подвергнуться МРТ.
Описание МРТ позвоночника с остеохондрозом должно отражать высоту и плотность дисков, замыкательных пластинок и самих позвонков; при снижении высоты хряща и его выстоянии в просвет канала- измерение в миллиметрах ширины последнего в зоне стеноза. Должно быть отражено состояние физиологических изгибов (лордозов, кифоза), паравертебральных тканей, мышц, связок, сухожилий. При наличии смещения позвонков (спондилолистеза)- процентное смещение по отношению к нижележащему позвонку.
Источник

МРТ поясничного отдела позвоночника. Т2-взвешенная сагиттальная МРТ. Дегенеративные изменения дисков. Цветовая обработка изображения.
Понятие нормы для позвоночника в МРТ изображении довольно условно. Считается, что диск в норме двояковыпуклый, пульпозное ядро светлое на Т2-зависимых МРТ изображениях, в центре может быть горизонтальная линия соединительной ткани.
Термин “дегенеративные изменения позвоночника” обобщает целый ряд заболеваний.
С третьей декады жизни начинается постепенная дегидратация межпозвоночного диска с потерей им эластичности. Увеличивается соотношение кератин сульфат/хондроэтин сульфат и среди хондроэтинов также меняется соотношение в пользу хондроэтин-4-сульфата. Снижается синтез и уменьшается концентрация протеогликанов и неколагеновых протеинов. Деполимеризация мукополисахаридов приводит к потереводы. Поступление в диск кислорода и питающих веществ ухудшается, а продукты обмена, наоборот, накапливаются. Происходит постепенная дегидратация межпозвоночного диска. Пульпозное ядро накапливает коллаген, и замещается фибрознохрящевой тканью. Процесс начинается с задней части диска, затем распространяется на весь диск, граница пульпозного ядра и фиброзного кольца стирается. Это может быть названо термином остеохондроз. Диск теряет эластичность. Снижение давления внутри диска приводит к засасыванию азота в ядро и возникновению пузырей – “вакуум-феномена”, наиболее отчетливо видимого при КТ.
Важно отметить, что дегенерация диска и его естественное старение это по сути один процесс, но идущий разными темпами.
Клинические проявления дегенеративных процессов носят каскадный характер: дисфункция-нестабильность-восстановление стабильности. Патологоанатомические изменения в первую фазу в виде протрузии диска, разрушения хряща и артрита дугоотростчатых суставов могут приводить к болям в спине (или шее), обычно, локального типа. Вскоре наблюдается гипермобильность и напряжение мышц спины.
Дегенерация периферических волокон фиброзного кольца приводит к ослабеванию их связи с кортикальной костной тканью, образованию щелей и смещению диска кпереди. Это вызывает натяжение прободающих волокон на месте их примыкания к замыкательной пластине и формированию остеофитов. Первоначально они образуются в горизонтальной плоскости, но сзади в этом направлении их сдерживает задняя продольная связка. Поэтому остеофиты передне-латеральные и клювовидно загнуты. Остеофиты рентгенологически выявляются у 60-80% людей старше 50 лет.
Увеличение нагрузки приводит к вторичной дегенерации дугоотростчатых суставов – эрозии и щелям в хряще – “остеоартриту”, а затем костеобразованию -“остеоартрозу”. При рентгенографии и КТ видно уменьшение суставной щели, костный склероз и краевой остеофитоз. При МРТ позвоночника в суставе часто видно избыточное количество жидкости. Остеоартроз имеется у всех старше 60 лет. Он, в свою очередь, приводит к тропизму суставов, когда один или оба направлены более сагиттально. Возникает их асимметрия и сколиоз. Сагиттальная ориентация дугоотростчатых суставов на уровня L4 и L5 способствует дегенеративному спондилолистезу и возникновению грыж дисков.

МРТ поясничного отдела позвоночника. Остеоартрит и остеоартроз дугоотростчатых суставов. Аксиальная Т2-взвешенная МРТ.
Остеоартроз приводит к уменьшению бокового кармана (в норме 5 мм на поясничном уровне). Синовиальная суставная жидкость может выходить через щели в капсуле сустава и осумковываться, образуя кисту. Типичное место расположения синовиальных кист – уровень диска L4-5. На КТ киста гипо- или гиперденсна, в ее стенке могут быть кальцинаты. При МРТ позвоночника синовиальная киста гипо- или слегка гиперинтенсивна на Т2-зависимых МРТ изображениях.

МРТ поясничного отдела позвоночника. Синовиальная киста справа. Аксиальная Т2-взвешенная МРТ.
Дегенеративные процессы на второй стадии проявляются в виде дальнейшего снижения высоты дисков, формирования грыж и артроза дугоотростчатых суставов. Клинически эта стадия наиболее ярко проявляется в виде болевого и корешкового синдрома.
Дальнейшая дегенерация суставного аппарата приводит к ослабеванию связок и их кальцификации. Костные мосты между телами 4 смежных позвонков за счёт обызвествления передней продольной связки наблюдается у 15-20% взрослых. Уменьшение высоты диска приводит к смыканию остистых отростков. В результате образуются псевдосуставы, вокруг которых развивается гранулематозное воспаление. С остеоартрозом связан также дегенеративный спондилолистез. Обычно это антелистез 4 поясничного позвонка на 5. В отличие от других этиологий может быть и не только антелистез, но и ретролистез. Степень листеза всегда небольшая.

МРТ поясничного отдела позвоночника. Болезнь Бааструпа. Псевдосустав обозначен стрелками. Сагиттальная Т2-взвешенная МРТ.
Комплекс дегенеративных изменений позвоночника может приводить к сужению позвоночного канала и/или бокового кармана, видимое при КТ и МРТ позвоночника. Часто это состояние обозначают термином “спондилёз”. Этому способствует также врождённая узость канала вследствие коротких корней дуг.

МРТ шейного отдела позвоночника. Стеноз позвоночного канала . Сагиттальная Т2-взвешенная МРТ.
Подвижность в позвоночных сегментах постепенно уменьшается, боли становятся не столь острыми, однако, имеется постоянное напряжение мышц, формируется сколиоз. Процесс переходит в третью стадию. Клинические проявления также во многом зависят от влияния грыжи на корешок.
Грыжи дисков – общий термин, отражающий смещение диска. До 90% грыж дисков наблюдаются на уровне двух нижних поясничных сегментов. МРТ поясничного отдела позвоночника служит методом выбора для их диагностики.
МРТ поясничного отдела позвоночника. Парамедиальная грыжа (экструзия) диска L5/S1 слева с компрессией экстрадурального сегмента корешка. Сагиттальная и аксиальная Т2- взвешенные МРТ. |  |
Сопоставление размеров и расположения грыж, определяемых при МРТ, с болевым синдромом показывает,что нет прямой связи между болевым синдромом и величиной грыжи. До 30% грыж видимых при МРТ позвоночника бессимптомные. Нет и прямой связи между болевым синдромом и размером позвоночного канала. В то же время, вокруг грыжи, по данным МРТ позвоночника, формируется грануляционная ткань а костном мозге смежных позвонков наблюдается асептический спондилит, что говорит о большом значении воспалительного процесса.
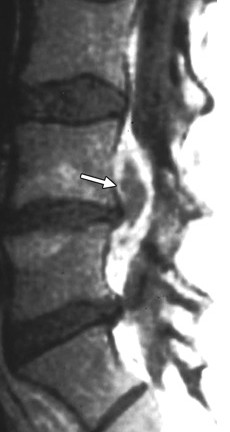
МРТ поясничного отдела позвоночника. Реактивный эпидурит вокруг грыжи диска. Сагиттальная Т1-взвешенная МРТ после контрастирования.
МРТ СПб позволяет выбирать место выполнения МРТ, мы рекомендуем воспользоваться нашим огромным опытом в этой области. МРТ в СПб мы проводим в нескольких центрах на аппаратах закрытого типа и открытых МРТ в тесном сотрудничестве с неврологами и нейрохирургами для выбора оптимальной тактики лечения.
Источник
