Факторы иммунитета при травме
1.1. Изменения локального и системного врожденного иммунитета при термической травме
Воспаление, развивающееся при ТТ, является типовым патологическим
процессом, включающим местные альтеративные, сосудисто-экссудативные
и репаративные реакции с вовлечением большого количества клеток кожи,
а также системные изменения со стороны клеточных и гуморальных факторов
крови, органов и систем организма [224, 256, 260].
Существует представление, что первоначальные изменения в коже
после воздействия термического фактора происходят с кератиноцитами. Они
приобретают многие черты макрофагов под влиянием провоспалительных
цитокинов – ИЛ-1 и ИЛ-6, ФНО-α, а также ИФН-γ, ИЛ-4 и ИЛ-17 [290]. На
поверхности активированных кератиноцитов увеличивается количество
рецепторов для молекул адгезии, что позволяет им вступать в прямые
контакты с иммунными клетками. Помимо этого, кератиноциты экспрессируют
молекулы CD80+, CD86+, CD40+, благодаря которым эпителиальные клетки
превращаются в антигенпрезентирующие [280]. Наконец, кератиноциты
приобретают способность выделять ИЛ-1, ФНО-α, ИЛ-6, а также ГММЭ-КСФ,
ИЛ-7, фактор активации фибробластов, хемокины, способные привлекать
в кожу нейтрофилы, моноциты, клетки Лангерганса и Т-лимфоциты [274]. Все
происходящие изменения являются лишь частью событий, создающих условия
для запуска в коже иммунных процессов.
Роль нейтрофилов в очаге термического повреждения не менее важна.
Особую роль играет метаболическая активность нейтрофилов, заключающаяся
в разрушении омертвевших тканей за счет выделения ферментов во
внеклеточную среду [35]. Секретируя протеазы, катепсины,
миелопероксидазу, катионные белки, кислые гидролазы, коллагеназу,
эластазу, они воздействуют на межклеточный матрикс очага воспаления,
приводя к его деградации [28]. Продукты стимулированных нейтрофилов
влияют на бластную трансформацию лимфоцитов, вызывают дегрануляцию
тучных клеток, действуют на тромбоциты, активируют систему комплемента,
хемотаксис макрофагов, калликреин-кининовую систему, систему свертывания
и фибринолиза и др. Таким образом, нейтрофилы являются источниками
разнообразных медиаторов, поддерживающих каскад реакций воспалительного
процесса [41, 48, 49].
Внимание некоторых исследователей врожденного локального
иммунитета в коже при ТТ сосредоточено на дендритных клетках. Их роль
связана, во-первых, с поглощением, процессингом и презентацией
антигенов, во-вторых, с миграцией и прицельной активацией
CD4+ Т-лимфоцитов, наконец, с опосредованной Toll-подобными рецепторами
продукцией таких иммунорегуляторов как цитокины [265]. Показана роль
дендритных клеток в активации хемотаксиса и микробоцидных эффектов
нейтрофилов in situ [81]. Дисфункция дендритных клеток при ТТ выражается
в изменении экспрессии HLA-DR и Тoll-подобного рецептора 4 типа (TLR-4)
[110].
При термическом повреждении эпидермиса изменяется активность
наиболее лабильных клеток дермы – тканевых базофилов [17]. Их
гранулярный компонент, содержащий биологически активные вещества, играет
важную роль в развитии воспаления. В коже лаброциты локализуются
в верхних слоях дермы вокруг кровеносных сосудов. Их дегрануляция
приводит к выбросу гистамина, серотонина, кининов, гепарина, фактора
активации тромбоцитов, гиалуроновой кислоты, фактора хемотаксиса
эозинофилов и др. [30, 16]. Эффекты биологически активных веществ тучных
клеток приводят к разрыву клеточных контактов между элементами
сосудистого эндотелия, что облегчает миграцию лейкоцитов в очаг
воспаления, агрегацию тромбоцитов и нейтрофилов, хемотаксис лейкоцитов
[47]. Таким образом, тканевые базофилы кожи являются регуляторами
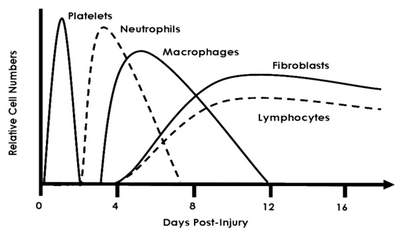
местного гомеостаза. На рис. 1 представлена последовательная смена
ключевых клеточных элементов, координирующих воспалительные и иммунные
реакции в очаге ТТ.

Рис. 1. Последовательная смена представительства ключевых клеток
в очаге термического повреждения кожи. По [247]
При термических повреждениях кожи после активации и реализации
эффектов нейтрофилов в очаге повреждения накапливаются макрофаги, они
приобретают более выраженные антимикробные свойства, в т.ч. благодаря
фагоцитозу антимикробных компонентов нейтрофилов (миелопероксидаза
и катионные белки). В результате макрофаги приобретают ранее не
свойственную им способность галоидировать белки – способность, исходно
присущую нейтрофилам. Внутриэпидермальные макрофаги, или клетки
Лангерганса (КЛ) – постоянная клеточная популяция, входящая в состав
многослойного эпителия [23]. Эти клетки образуют «интраэпидермальную»
фагоцитарную систему, содержат на мембране белки HLA 1 и 2 класса
и участвуют в иммунном ответе [156]. В экспериментальных условиях ex
vivo при ТТ показано, что депрессия активности Т-лимфоцитов in situ,
мигрировавших в очаг повреждения из кровотока, обусловлена нарушением
антигенпрезентирующей функции КЛ и дендритных клеток [129, 279].
Макрофаг является ключевой клеткой, координирующей процесс
заживления раны и регулирующей переход процесса от
сосудисто-экссудативной стадии к стадии репарации. Предложена и находит
подтверждение гипотеза о центральной роли макрофагов в эпидермальной
пролиферативной единице. Известно, что макрофаги представлены
3 субпопуляциями: М1 – участники фагоцитарных реакций; М2 – регуляторы
репаративных процессов; Мох – защитники от окислительного стресса.
Адгезия макрофагов (М1) к экстрацеллюлярному матриксу является ключевым
событием, запускающим процесс превращения их в так называемые макрофаги
репарации (М2). За счет синтеза ИЛ-1, ИЛ-6, ИЛ-10, ИЛ-8, ФНО-α,
макрофагальных воспалительных пептидов (MIP), моноцитарного
хемотаксического протеина (МСР-1), TGF-a, TGF-b, инсулиноподобных
факторов роста и др. они приводят к активации фибробластов, гладких
миоцитов и эндотелиоцитов в очаге ТТ.
В последние годы внимание многих исследователей привлечено
к антимикробным пептидам фагоцитарного и иного происхождения,
участвующим в реализации врожденного иммунитета в коже, в частности
дефенсинам, дермицидинам и кателицидинам, их перспективную роль
в профилактике и терапии гнойно-септических осложнений при ТТ трудно
переоценить [69, 201, 236, 266].
Факторы врожденного иммунитета, такие как дермицидины DCD-1
и DCD-1L, производимые экзокринными потовыми железами, играют
определяющую роль в стимуляции кератиноцитов и макрофагов кожи через
активацию G-белка, МАР-киназного пути и NF-κВ продукции цитокинов
и хемокинов, что повышает микробоцидность кожи [201, 257]. У больных
с ТТ наблюдается снижение уровня катионных белков, предрасполагающее
к развитию септических осложнений. Пептид из тучных клеток дермы
катестатин, обладающий широким спектром иммуномодулирующего действия,
претендует на роль основного связующего звена между
нейроиммуноэндокринной системами организма и кожи [67].
Активация продукции цитокинов макрофагами опосредована
Тоll-подобными рецепторами TLR2 и TLR4 [89]. Выработка цитокинов
в макрофагах происходит под стимулирующим влиянием нейросенсорных
пептидов, которые выделяются в первые минуты после повреждения из
пептидергических нервных волокон, участвующих в ноцирецепции. Связывание
макрофагов со специфическим белками экстрацеллюлярного матрикса
стимулирует фагоцитоз микроорганизмов и разрушенных фрагментов тканей.
Макрофагальные факторы роста имеют важнейшее значение для образования
и роста ткани в раневых дефектах, поскольку у животных
с экспериментальной моноцитопенией, вызванной гидрокортизоном
в сочетании с локальным применением антимоноцитарных антител, процесс
заживления раны резко нарушается.
Активность макрофагов имеет определяющее значение в развитии
иммунной дисфункции после ТТ. Это связано, во-первых, с синтезом оксида
азота (II) и потенцированием оксидативного стресса, регуляцией
экспрессии цитокинов, во-вторых, с активацией циклоксигеназы
и образованием дериватов арахидоновой кислоты, в-третьих, модуляции Th-1
и Th-2 направленного иммунного ответа, изменением активности
γδ-Т-лимфоцитов и др. Полагают, что глубокое понимание взаимосвязей
между активностью макрофагов в очаге термического поражения и развитием
иммунной дисфункции обеспечит формирование плацдарма для разработки
широкого спектра иммуномодуляторов для терапии ожоговых больных [176,
244]. Особый акцент участия макрофагов в патогенезе иммунной дисфункции
при ожогах делают на продукции простагландинов, в частности Е2, ФНО-α
и оксида азота (II) [243]. Полагают, что эти агенты ответственны за
развитие ранней дисфункции лимфоцитов при ТТ [185].
Активация iNOS и повышение продукции NO макрофагами в очаге
повреждения и моноцитами в крови имеет значение в модуляции
иммунологических функций, изменении пролиферации лимфоцитов
и спленоцитов при экспериментальной ТТ, в том числе, за счет изменения
продукции ИЛ-10 [200, 242]. NO и пероксинитрит
макрофагально/моноцитарного происхождения рассматривают как один из
факторов патогенеза полиорганной недостаточности при ожогах [99, 130,
236]. Полагают, что одним из механизмов гиперергии макрофагов после ТТ
является избыточная активация МАРК – зависимых путей внутриклеточной
сигнализации [58]. В повреждении легочной ткани при термической травме
имеет значение активация лейкоцитов через адгезивные молекулы (ICAM-1,
VCAM-1), что запускает активацию JNK-зависимого сигнального пути
и экспрессию iNOS [100, 163, 241].
В процессе репарации кожи при ТТ важная роль отводится Т-клеткам.
Моноциты/макрофаги, активированные медиаторами Т-хелперов (СD4 +),
выделяют фиброгенные цитокины, вызывающие пролиферацию фибробластов
и синтез коллагена. Причем не только от выраженности иммунного ответа,
но и от его характера будет зависеть характер рубцевания раны при ТТ.
Активация Тh2 с повышением продукции IL-4, IL-5, IL-10 и IL-13 связана
с фиброгенезом, тогда как Тh1-опосредованный ответ подавляет образование
соединительной ткани за счет продукции ИФН-γ и IL-12.
В процессах репарации кожи при ТТ важная роль принадлежит
тромбоцитам, которые не только формируют первичную гемостатическую
пробку, но и секретируют ряд медиаторов заживления раны, такие как
тромбоцитарный фактор роста (PDGF), привлекающий и активирующий
макрофаги и фибробласты.
К настоящему времени хорошо известно, что фибробласты секретируют
множество факторов роста, биологически активных полипептидных
медиаторов. Важнейшими из них являются кислый и основной
фибробластические факторы роста, сосудистый эндотелиальный фактор роста,
трансформирующий фактор роста β, кератиноцитовый фактор роста, факторы
роста тромбоцитарного ряда и др. В процессе воспаления и заживления раны
при ТТ эти факторы оказывают влияние на рост и функции клеток раны,
активно участвуют в ангиогенезе. Важнейшая их роль заключается также
в осуществлении внутриклеточных связей, последовательном вовлечении
в процесс различных клеточных элементов, что в конечном итоге
и обеспечивает заживление раны. Скорость образования грануляционной
ткани определяется уровнем экспрессии рецепторов к фибронектину
и фибрину на фибробластах [192]. Впоследствии провизорный матрикс
заменяется на более полноценную коллагеновую структуру, вероятно под
влиянием TGF-b. Под действием не вполне определенных факторов
фибробласты претерпевают апоптоз, соответственно синтез белков
внеклеточного матрикса прекращается и богатая клетками грануляционная
ткань превращается в рубец [113]. Нарушение процесса апоптоза
фибробластов рассматривают как один из возможных механизмов
келоидообразования.
Кроме локальных изменений в очаге термического повреждения
фиксируются и системные изменения клеточных и гуморальных факторов
врожденного иммунитета. Изменения количества и активности
иммунокомпетентных клеток и гуморальных факторов в крови могут быть
зафиксированы доступными методами и являться диагностическими
и прогностическими критериями тяжести ТТ.
При ТТ наблюдается повышение реактивности нейтрофилов. Это
приводит после ТТ к накоплению и активации нейтрофилов в периферической
крови и разрушению изначально интактных органов вне очага поражения:
легких, печени и др. Показано, что активация циркулирующих фагоцитов,
особенно на 3-7 день после ТТ, связана с Тоll-подобными рецепторами
(TLR), особенно TLR-2 и TLR-4 [248]. Активация TLR-2 и TLR-4 приводит
к увеличению продукции ИЛ-1β, ИЛ-6, ИЛ-10, ИЛ-17, TNF-α, MCP-1, MIP-1α,
MIP-1β и RANTES, что, в частности, имеет решающее значение в развитии
острого повреждения легких и респираторного дистресс-синдрома взрослых
[202]. У больных с ТТ на фоне подавления цитотоксической активности
макрофагов наблюдается высокий уровень естественной
и антителонезависимой цитотоксичности нейтрофилов, что связано
с появлением в крови юных гранулоцитов. В эксперименте показана
прогностическая роль мониторинга НСТ-теста после ТТ: выживаемость выше,
если первоначально НСТ-тест повышается, а затем постепенно снижается,
непрерывный рост НСТ-теста приводит к неблагоприятным исходам [287].
Гиперергия нейтрофилов после ТТ может лежать в основе повреждения
многих органов и систем, развития синдрома полиорганной недостаточности
за счет воздействия АФК и ферментов лизосомального происхождения [183,
251, 270]. В экспериментальных условиях после ТТ кожи площадью 20–40 %
от поверхности тела показано прицельное накопление и реализация
деструктивных эффектов нейтрофилов в легких и в печени, но не в почках
и кишечнике уже через 6-12 час, сохраняющееся до 7 суток после
повреждения [70]. Избыточная активация нейтрофилов, повышение ими
продукции АФК и ферментов имеют определяющее значение в повышении
проницаемости сосудов не только in situ, но и отдаленно и приводить
к развитию отеков тканей и органов после ТТ [136]. Убедительно
продемонстрирована роль Е- и Р-селектинов на эндотелиальных клетках
в секвестрации и активации нейтрофилов в очаге повреждения и за его
пределами после ТТ [136]. Определенное значение в активации
циркулирующих нейтрофилов после ТТ имеет их взаимодействие с С5
компонентом комплемента [262]. Установлена роль фактора активации
тромбоцитов, Са2+ и протеинкиназы С – опосредованных внутриклеточных
сигнальных путей в изменении активности нейтрофилов при ТТ [121, 229].
Именно избыточное накопление фагоцитов в очаге ТТ в сочетании с их
дисфункцией ответственны за оксидативный стресс и его
патофизиологические последствия [212]. Развитие последнего также связано
с дефицитом цинка и блокадой систем антиоксидантной защиты организма
[104, 105]. Окислительный стресс после ожога является ведущим фактором
патогенеза эндотелиальной дисфункции, которая, в свою очередь,
инициирует и/или потенцирует развитие синдрома системного
воспалительного ответа [231]. Показана роль АФК, продуктов пероксидации
липидов, накапливающихся в крови после ТТ, в NF-κВ опосредованной
активации синтеза
ИЛ-1β, ФНО-α, ИЛ-6 в эндотелиоцитах и кардиомиоцитах
[148,
231]. Установлена регулирующая, антиоксидантная роль гемоксигеназы-1
в реализации функции нейтрофилов и протекции тканей от их деструктивных
эффектов при ожогах, связанная с блокадой p47(phox) и p67(phox)
субъединиц НАДФН-оксидазного комплекса [175]. Одним из направлений
экспериментальной антиоксидантной терапии при ТТ является применение
лептина, который в дозе 10 мкг/кг приводит к снижению повышенной
активности миелопероксидазы нейтрофилов и как следствие к протекции от
полиорганной недостаточности [90]. Развитие сердечной дисфункции через
24 ч после ТТ предотвращает локальная блокада р38 субъединицы
МАР-киназы, что рассматривается как новый терапевтический
подход [146].
В тоже время, у обожженных больных фиксируется чрезвычайная
вариабельность функциональной активности нейтрофилов, в т.ч. генерации
АФК, поглотительной способности, что имеет связь с развитием
инфекционных осложнений: представлены сведения как о повышении, так и
о снижении функциональной активности, функционального резерва фагоцитов,
причем, независимо от масштабов повреждения кожи [64, 76, 77, 212, 215,
230, 267, 271]. Так, наряду с многочисленными сведениями
о гиперактивности нейтрофилов, приводят данные о снижении фагоцитарной
активности нейтрофилов, включая окислительный взрыв и образование
фагосом при термической травме, независимые от состояния цитоскелета
и окружающих гуморальных факторов [92, 209].
Установлена роль повышения концентрации в плазме у больных
с ожогами растворимой формы межклеточной адгезивной молекулы SICAM-1,
ответственной за чрезмерную активацию циркулирующих нейтрофилов и как
следствие повреждение кожи и расширение зоны вторичной альтерации в коже
[53]. Не менее важным представляется нарушение биологической программы
гибели нейтрофилов в очаге ТТ путем апоптоза. Обнаружена обратная
корреляция между фрагментацией ДНК нейтрофилов и дисфункцией органов на
10 сутки после травмы и роль ИЛ-18 в этом процессе [54, 214]. Механизм
задержки апоптоза нейтрофилов у больных с ТТ обусловлен снижением
экспрессии генов семейства Bcl-XL, Bax и Bad [150].
Еще одним неблагоприятным предиктором инфекционных осложнений
является нарушение хемотаксиса фагоцитов – подавление миграции
фиксируется уже через 24 ч после ожога и достигают максимума на 72–120 ч
наблюдения, коррелируя с размером очага повреждения [86, 111]. Механизм
снижения хемотаксической активности нейтрофилов связан с нарушением
полимеризации и деполимеризации актиновых филаментов [280].
Дисфункция нейтрофилов у больных с ТТ может быть опосредована
дефицитом или дефектом некоторых опсонинов, например, компонентов
комплемента, маннозо-связывающих лектинов (МСЛ) и др. Так, дефицит МСЛ
значительно повышает восприимчивость к послеожоговой инфекции, вызванной
синегнойной палочкой и др. микроорганизмами, а также является фактором
риска тромбообразования и ДВС-синдрома [172, 196, 197, 269].
Отечественными исследователями под руководством И.И. Долгушина
показано, что нейтрофилы выделяют продукты пептидной природы –
нейтрофилокины с молекулярной массой 15–68 кД. Причем, нейтрофилокины
интактных клеток обладают иммунодепрессивными свойствами,
а активированных – иммуностимулирующими. Первые снижают хемотаксис,
образование АФК, фагоцитарную, лизосомную активность нейтрофилов,
вторые, наоборот, стимулируют эти функции. Убедительно
продемонстрирована иммуномодулирующая функция нейтрофилокинов при
термической и механической травме [11, 12, 13].
Дисфункцию врожденного иммунитета при ТТ трудно отделить от
изменений адаптивного иммунитета, функционирующих в тесной взаимосвязи,
равно как и невозможно определить удельный вес каждого из видов
иммунитета в патогенезе иммунореактивности и развития гнойно-септических
осложнений, сепсиса и полиорганной недостаточности. Полагают, что
именно адаптивный иммунитет играет ключевую роль в протекции от
полимикробного сепсиса и регуляции терминального этапа воспалительного
процесса при ожогах [255].
Источник
