Гигрома что это на мрт

Определение
Субдуральная гигрома — cкопление жидкости под твердой мозговой оболочкой в результате травматического и оперативного повреждения паутинной оболочки.
Причина возникновения — травматический разрыв паутинной оболочки
Патанатомическая характеристика: цереброспинальный ликвор в субдуральном пространстве (головки стрелок рис.1,2)

Рис.1 Субдуральная гигрома малого объёма по конвексу правой лобной доли на МРТ изоинтенсивна цереброспинальному ликвору (жёлтые головки стрелок на рис.1).

Рис.2 Субдуральная гигрома малого объёма по конвексу правой лобной доли на КТ изоденсна цереброспинальному ликвору (жёлтые головки стрелок на рис.2).
Морфология
Серповидный уровень жидкости по конвексу правой лобной доли, изоденсный на КТ (жёлтые стрелки рис.3а) и изоинтенсивный спинномозговой жидкости по всем ИП на МРТ (рис.3б и 3в) — скопление цереброспинального ликвора в субдуральном пространстве (жёлтые стрелки на рис.3б и 3в).
Значительным масс-эффектом гигрома не сопровождается, т.к. ликвор не нагнетается в ее полость в большом объеме, по сравнению с кровью, однако может иметься клапанный механизм с увеличением объёма гигромы.

Рис.3
На компьютерной томограмме определяется распространение спинно-мозговой жидкости по конвекситальной поверхности правого полушария (стрелки на рис.4а) и межполушарной щели (головка стрелки рис.4а), на МРТ в ИП Flair представлено изоинтенсивность МР-сигнала от субдуральной гигромы и внутрижелудочкового ликвора (жёлтые стрелки на рис.4б). Расположение субдуральной гигромы на томограмме во фронтальной плоскости по Т2 (жёлтые стрелки на рис.4в).

Рис.4
На МР томограммах в ИП Т1 (рис), Т2(рис) и Flair (рис) видно скопление ликвора под ТМО по поверхности левого полушария большого мозга, и во всех ИП ликвор в субдуральном пространстве изоинтенсивен ликвору в бороздах и желудочках.

Рис.5 Субдуральная гигрома по конвексу левой теменной доли на МРТ в импульсных последовательностях Т1, Т2 и Flair.
Скопление ликвора под ТМО по поверхности левой гемисферы мозжечка, изоинтенсивеной ликвору в бороздах и цистернах по Т1 (головки стрелок на рис.6а), а так же на Т2 и Flair (рис. 6б и 6в).

Рис.6 Судуральная гигрома инфратенториальной локализации.
На рис.7 определяется гигрома супратенториально (головки стрелок на рис.7б) и инфратенториально (рис.7б и 7в) изоинтенсиная по Т2(головки стрелок на рис) и в градиентном эхо Т2* (или Т2-hemo), без признаков наличия гипоинтенсивной полосы гемсидерина, что отличает гигрому от хронической гематомы (рис.7а).

Рис.7 Сочетание супратенториальной и инфратенториальной субдуральной гиромы на МРТ и КТ.
Сопутствующие изменения
Достаточно часто субдуральная гигрома сочетается с субдуральной гематомой, субарахноидальным кровоизлиянием и контузионными очагами.
На томограммах головного мозга определяется двусторонняя субдуральная гигрома, а также по конвекситальной поверхности левой затылочной доли имеется субдуральная гематома (стрелки рис.8а), слабо гиперинтенсивная относительно мозга по Т1 (рис.8а), слабо гиперинтенсивная по Flair (рис.8в). Имеются следы крови в САП (головки стрелок на рис.8в).

Рис.8 Сочетание субдуральной гематомы по поверхности затылочной доли, субарахноидального кровоизлияния и двусторонней субдуральной гигромы на МРТ.
На рис.8б показано отложение гемосидерина по краю поутинной оболочки и вдоль заднего края серпа (головки стрелок на рис.8б). На рис.8в в ИП Flair в бороздах височных долей и сильвиевых щелях имеются полосовидные участки повышенного МР-сигнала, не дифференцирующиеся на остальных ИП, представляющие собой субарахноидальное кровоизлияние (головки стрелок рис.8в).

Рис.9 Сочетание субдуральной гигромы контузионных очагов на МРТ и КТ.
Сочетание субдуральной гигромы по конвексу левого полушария большого мозга — серповидная зона скопления жидкости (головки стрелок на рис.9а и 9б), изоинтенсивной ликвору и контузионного очага I типа в правой теменной доле (стрелки на рис.9а и 9б). На рис.9в показано сочетание двусторонней субдуральной гигромы (головки стрелок на рис.9в) с контузионными очагами II типа (стрелки на рис.9в).
Контрастное усиление
Контрастное усиление показывает смещенные поверхностные вены церебральные, содержащие контраст (стрелка на рис.10).
Полость не увеличивает плотность на КТ и не меняет сигнал на МРТ после контрастирования.

Рис.10 Субдуральная гирома с контрастным усилением на КТ.
Дифференциальный диагноз
- Субдуральная гематома
- Хроническая субдуральная гематома
- Послеоперационная субдуральная эмпиема
- Асимметричная гидроцефалия

Рис.11 Подострая двусторонняя субдуральная гематома на Т1 (МРТ) — рис.11а. Хроническая фаза массивной субдуральной гематомы на КТ — рис.11б. и субдуральной эмпиемы на КТ (рис.11в).
На рис.11 в ИП Т1 имеется повышение МР-сигнала от серповидных субдуральных зон, что соответствует подострой и хронической субдуральной гематоме, так же гематома в ходе эволюции сопровождается отложением гемосидерина в твердой и паутинной оболочках.
На рис серповидный уровень жидкости по конвексу правой лобной доли, изоденсный спинномозговой жидкости — скопление плазмы с лизированными форменными элементами в субдуральном пространстве. По сравнению с гематомой (в данном случае в хронической фазе) значительным масс-эффектом гигрома не сопровождается.
Эмпиема имеет повышенную плотность на КТ, по сравнению с ликвором. Для эмпиемы характерен высокий сигнал по DWI и контрастирование капсулы, а так же реактивно воспаленной прилежащей твердой мозговой оболочки.
При асимметричной гидроцефалии нет асимметричного смещения конвекситальных вен головного мозга, что видно после в/в усиления.
Автор: врач-рентгенолог, к.м.н. Власов Евгений Александрович
Полная или частичная перепечатка данной статьи, разрешается при установке активной гиперссылки на первоисточник
Похожие статьи
Источник
Под гигромой понимают новообразование мягких тканей лучезапястного сустава, которое по строению напоминает кисту. Она имеет плотную оболочку, а ее полость заполнена вязкой белковой жидкостью. Чаще всего у человека диагностируется гигрома лучезапястного сустава, когда киста располагается у основания кисти руки со стороны ладони или с наружной стороны. По симптомам и внешним проявлениям гигрома на запястье схожа с другими заболеваниями (опухолями), которые сложно дифференцировать визуально. Поэтому в число исследований патологических изменений данной области врач может включить магнитно-резонансную томографию (МРТ).
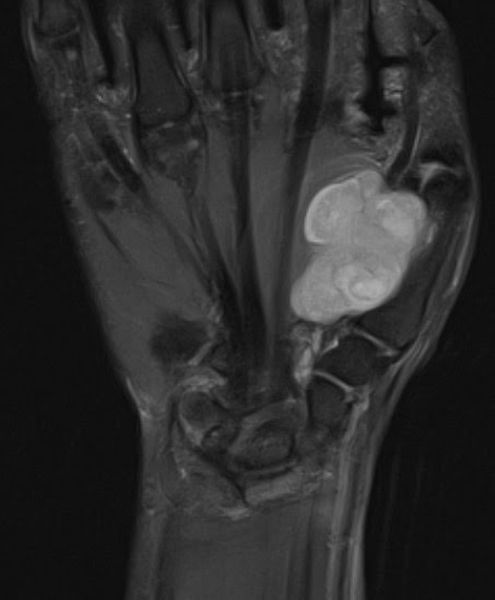
МРТ лучезапястного сустава. На МР-томограмме в корональной плоскости в мягких тканях по ладонной поверхности, на уровне 1 пальца определяется объемное образование (невринома) неправильно округлой формы, имеющее яркий МР-сигнал.
Видео — Гигрома лучезапястного сустава на МРТ
Симптомы гигромы лучезапястного сустава
Под термином гигрома лучезапястного сустава в медицине известна доброкачественная полая опухоль, которая состоит из плотной капсулы, состоящей из соединительных тканей, и вязкого жидкого содержимого. Причинами ее возникновения врачи называют:
- травмы, полученные при часто повторяющихся цикличных движениях кистью;
- травмы области лучезапястного сочленения, в том числе ушибы, вывихи, переломы;
- чрезмерная физическая нагрузка на запястье у спортсменов тяжелоатлетов, теннисистов и т. д.;
- оперативное вмешательство на сустав в прошлом.
Считается, что гигромы кисти часто возникают у швей, музыкантов, ювелиров, тех, кто много пишет или печатает.
Первым признаком развития болезни является четко ограниченная припухлость небольшого размера, которая может медленно увеличиваться в размерах. Отличительной чертой гигромы, позволяющей поставить диагноз до проведения инструментальных исследований, врачи называют отсутствие признаков воспалительного процесса. Это значит, что патологическое образование не вызывает повышение температуры от данного участка, изменения цвета кожных покровов на уровне образования, не тревожит болевыми ощущениями.
Когда гигрома прогрессирует и увеличивается в размерах, пациенты жалуются на дискомфорт в кисти руки:
- тупые или распирающие боли в запястье;
- снижение чувствительности пальцев;
- уменьшение подвижности сустава;
- изменение кожи на кисти и запястье — она становится сухой, шелушащейся, холодной на ощупь;
- покраснение кожи над кистой.
Запущенная форма болезни, когда лечение гигромы запястья не проводилось при ее активном росте, становится опасной. Из-за постоянного сдавливания опухолью сосудов и нервов возможно развитие ишемии и стойкой потери чувствительности конечности. Поэтому после появления первых признаков патологии человеку необходимо обратиться к врачу и пройти диагностику, включая МРТ. По ее результатам врач определит тактику ведения пациента и подберет эффективные методы лечения. На ранней стадии можно обойтись консервативным лечением (без операции) и народными средствами. Крупные гигромы требуют радикального удаления.
Диагностика гигромы запястья с помощью МРТ
Стандартная диагностика гигромы включает несколько лабораторных и инструментальных исследований:
- сбор анамнеза, визуальный осмотр и пальпация опухоли, оценку подвижности сустава;
- пункцию с последующим анализом содержимого кисты;
- лучевые исследования — рентген сустава, МРТ.
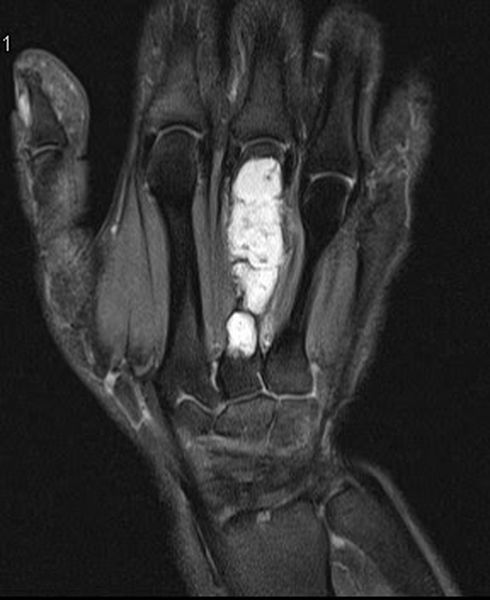
МРТ лучезапястного сустава. На МР-томограмме в корональной плоскости в структуре III пястной кости определяется образование (энхондрома), с наличием множественных перегородок, неправильно овальной формы, имеющее яркий МР-сигнал.
В первом случае врачом устанавливаются вероятные причины появления новообразования и стадия его развития. При помощи процедуры прокола (пункции) исследуют содержимое кисты, чтобы выявить вероятные злокачественные изменения. И только МР-томография позволяют врачу буквально изнутри рассмотреть новообразование. Рентгенография помогает выявить патологические изменения костных структур на уровне образования, МРТ позволяет определить:
- точную локализацию, размер и форму гигромы, ее сообщение с окружающими тканями;
- структуру и объем образования;
- толщину капсулы образования;
- влияние новообразования на расположенные рядом сосуды и нервы.
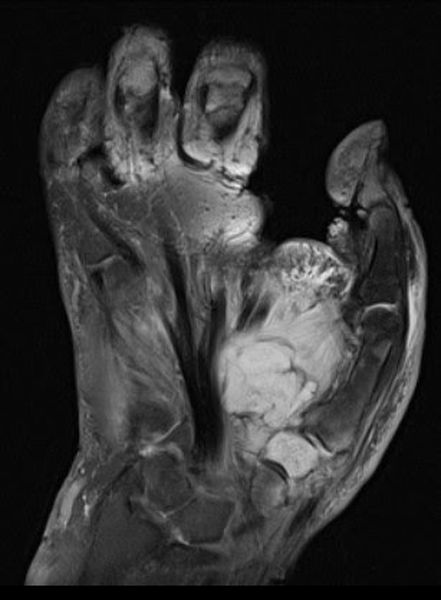
МРТ лучезапястного сустава. На МР-томограмме в корональной плоскости отмечается состояние после удаления II пястной кости (II пальца) по поводу образования (хондросаркомы). В мягких тканях лучезапястного сустава по ладонной поверхности на фоне послеоперационных изменений отмечается неправильной формы патологическое образование (рецидив), имеющее яркий МР-сигнал.
Также врач может увидеть на МР-изображениях сопутствующие изменения, которые могут повлиять на выбор методов лечения гигромы.
Показанием для проведения обследования с применением магнитно-резонансной томографии являются:
- большой размер опухоли;
- признаки нарушений кровоснабжения или иннервации кисти;
- неэффективность консервативной терапии;
- быстрый рецидив опухоли после ее хирургического удаления.
Исследование не требует специальной подготовки. В назначенное время пациенту нужно явиться с необходимыми документами — направлением на МРТ, полисом ОМС или ДМС, паспортом. Непосредственно перед процедурой ему необходимо снять аксессуары, пирсинг и одежду с металлическими элементами. При отсутствии удобной одежды без застежек в клинике могут выдать одноразовый халат. После этого пациента укладывают на подвижный стол томографа и фиксируют конечность в специальной рамке. Медперсонал покидает помещение и запускает томограф. Процедура длится не дольше 30 минут.
Расшифровка МРТ гигромы лучезапястного сустава
Выглядит гигрома запястья на МРТ как округлое новообразование с плотными стенками и однородным жидким содержимым. Внешним видом она напоминает кисту, расположенную в мягких тканях лучезапястного сустава по ладонной или тыльной поверхности. О доброкачественности опухоли свидетельствует отсутствие контрастирования и мягкотканных (опухолевых) компонентов внутри кисты. В расшифровке снимков врач-рентгенолог указывает локализацию и размер гигромы, описывает ее влияние на окружающие сосуды, нервы и мягкие ткани.
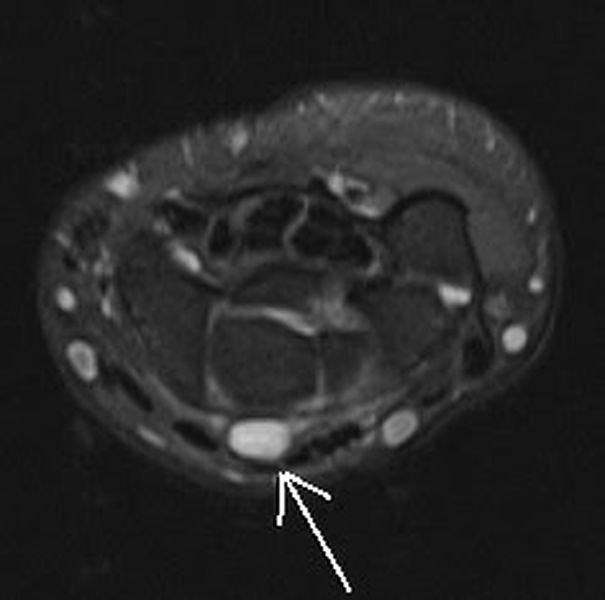
МРТ лучезапястного сустава. На МР-томограмме в аксиальной плоскости в мягких тканях по тыльной поверхности определяется отграниченный овальной формы яркий МР-сигнал (стрелка) от кистозного образования (гигромы), заполненной жидкостным содержимым.
Источник
Субдуральная гигрома – кистозная полость в мозговом отделе, которая наполнена цереброспинальной жидкостью. Часто она развивается из-за механических травм мозговых оболочек, однако иногда образуется без веских причин. Лечение новообразования в головном мозге бывает консервативным или хирургическим.
 Часто развивается из-за механических травм мозговых оболочек.
Часто развивается из-за механических травм мозговых оболочек.
Что такое гигрома мозга?
Этот тип доброкачественных опухолей возникает из-за накопления цереброспинальной жидкости. Она застаивается между арахноидальной и церебральной оболочками мозга в субдуральном пространстве. Гигрома мозга не имеет четко выраженной капсулы, в которой скапливалась бы жидкость. Обычно содержимое прозрачное, но иногда в нем присутствуют кровяные вкрапления.
 Гигрома не имеет четко выраженной капсулы.
Гигрома не имеет четко выраженной капсулы.
Наиболее частой причиной развития патологии считают механические травмы головы. Но существуют и иные факторы риска. Новообразование возникает в любом возрасте, однако в большей степени ему подвержены пожилые люди. Это объясняется нарушением циркуляции в церебральных тканях. Чаще всего опухоль локализуется в зоне над висками.
Причина развития
 Самой частой причиной является травма головы.
Самой частой причиной является травма головы.
Самая распространенная причина появления гигромы головного мозга – травматическая. Спровоцировать аномальное развитие и застой жидкости могут даже незначительные удары. При черепно-мозговой травме вероятность появления кистозного уплотнения повышается до 20%.
При механическом повреждении мозговые оболочки расходятся, увеличивая пространство. В него просачивается жидкость, формируя нечеткую полость.
Однако существуют и другие причины появления новообразования:
- при наличии арахноидальной кисты и ее самопроизвольном разрыве нарушается ток цереброспинальной жидкости. В мозговых тканях появляется уплотнение;
- ранее проведенные операции на мозге часто провоцируют возникновение доброкачественной опухоли;
- в некоторых случаях появление новообразования никак нельзя объяснить. При отсутствии причин она обычно развивается у детей.
Как распознать патологию?
Существуют общие симптомы патологии:
- наблюдается спутанное сознание, его потеря. Пациенты впадают в ступор, иногда – в кому. Тяжесть последствий зависит от того, какого размера достигла гигрома на голове;
 Потеря сознания.
Потеря сознания. - нарушается чувствительность, восприимчивость. Человек хуже реагирует на внешние раздражители, скорость реакции увеличивается;
- дыхание учащается либо замедляется, как и биение сердца;
- появляется тошнота, рвота;
- пациент становится безучастным к происходящему вокруг него. Интерес к жизни утрачивается. Однако часто полная апатия внезапно сменяется чрезмерным возбуждением. Правда, длится этот процесс недолго;
- ухудшается зрение;
 Ухудшение зрения.
Ухудшение зрения. - появляется постоянная мигрень;
- в некоторых случаях развиваются зрительные, слуховые галлюцинации;
- судороги, спазмы, дрожание конечностей;
- чувствуется покалывание в коже, не хватает воздуха, при этом могут возникать болезненные ощущения в области сердца;
- нарушается речь, память ухудшается, человек утрачивает ориентацию в пространстве;
- со стороны поведенческих расстройств отмечают необоснованную агрессию, гнев, постоянную раздражительность. Пациенты часто ведут себя неадекватно, не в состоянии контролировать собственные эмоции.
Кроме общих признаков существуют дополнительные. Они зависят от места локализации новообразования. Например, скопление жидкости в затылочных долях приводит к выпадению боковых полей зрения или полной утрате зрительной функции. Если опухоль располагается в височной коре, человек столкнется с ухудшением или потерей слуха. Возможны галлюцинации, нарушения памяти.
Скопления жидкости в теменной зоне провоцируют снижение общей чувствительности (тактильной). Лобная гигрома приводит к гипертонусу мышц, спазмам, припадкам и судорогам.
Диагностика
Диагностические процедуры необходимы для уточнения диагноза. Субдуральная гигрома подтверждается следующими методами исследования:
 МРТ головного мозга.
МРТ головного мозга.
- неврологическое обследование;
- томография головного мозга. Позволяет определить не только место локализации кистозного новообразования, но и его точные размеры и характеристики;
- рентген головы;
- эхоэнцефалография – альтернативный метод исследования, при котором уточняют, повышено ли давление внутри черепа, а также, не изменилось ли положение церебральных структур;
- люмбальная пункция проводится только в случаях, когда у пациента нет противопоказаний. Производят забор жидкости, чтобы определить, присутствуют ли в ней вкрапления крови. Это указывает на внутреннее кровоизлияние;
- ангиография сосудов позволяет отличить гигрому от гематомы. Эти два кистозных образования иногда путают, поэтому важно их различать. От этого зависит выбор терапевтического курса;
- магнитно-резонансная или компьютерная томография тоже помогают точно диагностировать уплотнение.
Методы лечения
Терапия субдуральной гигромы головного мозга бывает двух видов – консервативная и хирургическая. В первую очередь врачи стремятся вылечить новообразование без проведения операции. Если опухоль небольшая и не доставляет пациенту неприятных ощущений, то выбирают выжидательную тактику. При прогрессировании патологии назначают препараты для стабилизации состояния.
Крупные утолщения, при которых пациента мучают частые мигрени, нарушение зрительной функции и другие неприятные симптомы, требуют удаления. Хирургическое вмешательство сложное, поэтому его назначают только при отсутствии противопоказаний.
Перед операцией используют общее обезболивание. Затем врач делает отверстие в черепной коробке – в той зоне, где локализуется гигрома. Через него внутрь устанавливают дренирующее устройство. С его помощью из полости откачивают скопившуюся жидкость. Дренаж могут снять только спустя пару суток. Это зависит от размеров капсулы и дополнительных особенностей.
Послеоперационный период занимает не меньше недели. Все это время пациент находится в больнице, под врачебным контролем. Хирургическое вмешательство не гарантирует, что опухоль вновь не даст о себе знать. Существует высокий риск повторного скопления содержимого в мозговых оболочках. Поэтому операцию иногда назначают не один раз, а несколько.
При постоянных рецидивах может потребоваться установка шунта, позволяющего отводить жидкость из мозга.
Возможные осложнения
Прогноз после лечения заболевания будет положительным в том случае, если терапию назначили вовремя. В этой ситуации риск развития осложнений сводится к минимуму. Вероятность полного выздоровления также зависит от того, были ли у пациента механические травмы, сколько ему лет, не повлияло ли уплотнение на мозговую деятельность. При отсутствии дополнительных факторов риска и небольшом размере новообразования прогноз благоприятный.
Однако нельзя исключать развитие осложнений после хирургического вмешательства. К потенциальным последствиям после операции относят:
- инфицирование здоровых тканей. Осложнение встречается редко, но существует вероятность проникновения инфекции, поражающей мозг;
- риск развития внутреннего кровотечения;
- рецидив болезни. Чаще всего с повторным образованием сталкиваются люди пожилого возраста, но случаи встречаются и у молодых людей. При соблюдении всех врачебных рекомендаций вероятность рецидива будет минимальной;
- сохранение неприятных симптомов. Наблюдается редко. Но иногда даже после операции остаются нарушения речевой функции и поведенческие расстройства.
Чтобы свести к минимуму повторное образование гигромы, требуется оберегать голову от любых ударов и повреждений. Даже легкое сотрясение может спровоцировать рецидив. Если в течение нескольких дней после хирургического вмешательства сохраняются неприятные симптомы, необходимо сообщить о них лечащему врачу.
Субдуральная гигрома – опасный вид кистозных образований в области головного мозга. Этот тип опухолей приводит к необратимым изменениям. При отсутствии лечения ухудшается зрение, затрудняется речь, притупляются реакции. Крупные уплотнения лечат только при помощи хирургического вмешательства. В остальных случаях врач может предложить консервативную терапию.
Источник
