Гиперинтенсивный сигнал flair на мрт

Если мне нужно сделать фотографию, я достаю из кармана мобильник, выбираю фотоприложение, навожу объектив на понравившийся объект и… щёлк! В 99% случаев я получаю снимок, который сносно отображает необходимый фрагмент реальности.
А ведь ещё несколько десятилетий назад фотографы вручную выставляли выдержку и диафрагму, выбирали фотоплёнку, устраивали проявочную лабораторию в ванной комнате. А снимки получались… ну, такие себе.
Магнитно резонансная томография — потрясающая методика. Для врача, который осознанно управляет параметрами сканирования, она предоставляет огромные возможности в визуализации тканей человеческого организма и патологических процессов.
В зависимости от настроек, одни и те же ткани могут совершенно по разному выглядеть на МР томограммах. Для относительной простоты интерпретации существует несколько более-менее стандартных «режимов» сканирования. Это сделано для того, чтобы МРТ, из категории методик, которыми владеют только одиночки-энтузиасты, пришла в широкую медицинскую практику. Как методика фотографии, которая упростилась настолько, что не только стала доступна каждому, но и порядком успела многим надоесть 😉
Здесь я расскажу о нескольких наиболее часто использующихся режимах сканирования. Поехали!
Т1 ВИ (читается «тэ один вэ и») — режим сканирования, который используется всегда и везде. Свободная безбелковая жидкость (например ликвор в желудочках мозга) на таких изображениях выглядит тёмной, мягкие ткани имеют различные по яркости оттенки серого, а вот жир ярок настолько, что кажется белым. Также на Т1 ВИ очень яркими выглядят парамагнитные контрастные вещества, что и позволяет использовать их для визуализации различных патологических процессов.
Слева — Т1 ВИ, а справа — Т1 ВИ после введения контраста. Опухоль накопила парамагнитный контраст. Просто и красиво!
А ещё на Т1 яркой будет выглядеть гематома на определённых стадиях деградации гемаглобина.
В МРТ «яркий» обозначается термином «гиперинтенсивный»,а «тёмный» — термином «гипоинтенсивный».
Т2 ВИ (читается «тэ два вэ и») — также используется повсеместно. Этот режим наиболее чувствителен к регистрации патологических процессов. Это значит, что большинство патологических очагов, например в головном мозге, будут гиперинтенсивными на Т2 ВИ. А вот определение какой именно патологический процесс мы видим требует применения других режимов сканирования. Помимо патологических процессов и тканей, яркой на Т2 будет свободная жидкость (тот же ликвор в желудочках).
Т2 ВИ — классика в визуализации головного мозга. И вообще, любимая картинка всех МРТшников.
Аббревиатура «ВИ» расшифровывается как «взвешенные изображения». Но боюсь, мне не удастся объяснить смысл этого заклинания без углубления в физику метода.
Pd ВИ (читается «пэ дэ вэ и») — изображения взвешенные по протонной плотности. Что-то среднее между Т1 и Т2 ВИ. Применяется достаточно редко, в связи с появлением более прогрессивных режимов сканирования. Контрастность между разными тканями и жидкостями на таких изображениях довольно низкая. Однако, при исследовании суставов этот режим продолжает пользоваться популярностью, особенно в комплексе с жироподавлением, о котором разговор отдельный.
Слева — Pd ВИ, справа — Т2 ВИ. Одному мне понятно, почему Pd теперь редко используют ?
Словосочетание «режим сканирования» конечно можно использовать, но правильнее использовать словосочетание «импульсная последовательность». Речь про набор радиочастотных и градиентных импульсов, которые используются во время сканирования.
FLAIR (произносится как «флаир» или «флэир») — это Т2 ВИ с ослаблением сигнала от свободной жидкости, например, спинномозговой жидкости. Очень полезная импульсная последовательность, применяется в основном при сканировании головного мозга. На таких изображениях многие патологические очаги видны лучше чем на Т2 ВИ, особенно если они прилежат к пространствам, которые содержат ликвор.
Здесь FLAIR — крайняя картинка справа. Именно на ней лучше всего видны патологические очаги, которые прилежат к желудочкам мозга и субарахноидальному пространству.
Это режимы сканирования или импульсные последовательности, которые наиболее часто используются в ежедневной практике. Но есть ещё много других, которые применяются реже и дают более специфическую информацию.
P.S. Если вам интересно узнать, что такое жиродав и каим он бывает — обязательно поставьте лайк статье, подпишитесь на мой канал в ЯндексДзен или в telegram — так я буду знать, что вы требуете продолжения 😉
Источник
Т1+С
 На Т1-взвешенных постконтрастных изображениях Т1+С кровеносные сосуды (например, артерии и вены в мозгу, шее, груди, животе, верхних и нижних конечностях) выглядят гиперинтенсивно. Кровеносные сосуды и патологии с высокой васкуляризацией гиперинтенсивнее на Т1-взвешенных постконтрастных изображениях.
На Т1-взвешенных постконтрастных изображениях Т1+С кровеносные сосуды (например, артерии и вены в мозгу, шее, груди, животе, верхних и нижних конечностях) выглядят гиперинтенсивно. Кровеносные сосуды и патологии с высокой васкуляризацией гиперинтенсивнее на Т1-взвешенных постконтрастных изображениях.

Патология.
Патологии с гиперваскуляризацией выглядят гиперинтенсивными на Т1-взвешенных постконтрастных изображениях (например, опухоли, как гемангиома, лимфангиома, гемангиоэндотелиома, саркома Капоши, ангиосаркома, гемангиобластома и т.д., а также воспалительные процессы, такие как дисцит, менингит, синовит, артрит, остеомиелит и т.д.). Патологические процессы не имеющие кровеносных сосудов остаются неизменными.
Смотри также паттерны контрастирования головного мозга.
В большинстве случаев при получении Т1-взвешенных пост контрастных изображений используется жироподавление (Fat Sat), кроме исследований головного мозга.
Примеры изображений:

Последовательности восстановления с инверсией
- FLAIR
- STIR

Последовательности восстановления с инверсией используются, чтобы получить изображения взвешенные по T1, но при этом кривые T1 релаксации тканей «разведены друг от друга», чтобы создать большее различие в Т1 контрасте.
В начале последовательности применяется 180° РЧ импульс, который поворачивает суммарный вектор намагниченности в отрицательное направление оси Z. Намагниченность подвергается спин-решеточной релаксации и возвращается к состоянию равновесия вдоль положительного направления оси Z. Перед тем, как она достигнет равновесия, применяется 90° импульс, который поворачивает продольную намагниченность в плоскость XY. Время между 180° и 90° импульсами является временем инверсии (TI).
Flair или Fluid attenuation inversion recovery (FLAIR)

Flair или Fluid attenuation inversion recovery (FLAIR) представляет собой последовательность инверсии-восстановления с длинным T1 используемая для устранения влияния жидкости в получаемом изображении.
Т1 время в данной последовательности подобрано равным времени релаксации вещества/ткани которую необходиом подавить. Импульс инверсии приложен так, что T1-релаксация жидкости достигает пересечения с нулевым значением в момент TI, приводя к «стиранию» сигнала.

Патология
Патологические процессы, при которых увеличивается содержание воды в тканях, как правило, гиперинтенсивные на FLAIR изображениях.
FLAIR последовательность полезна при следующих заболеваниях центральной нервной системы:
- инфаркт
- рассеянный склероз
- субарахноидальное кровоизлияние
- черепно-мозговая травма
- постконтрастные FLAIR изображения включены в протоколы для оценки лептоменингеальных заболеваний, таких как менингит.
Примеры изображений:

STIR или Short tau inversion recovery
Особенности STIR изображений.
Последовательность инверсия-восстановление спинового эха (STIR), так же называемая инверсией-восстановление с коротким Т1, представляет собой метод подавления сигнала с временем инверсии TI = T1 ln2 при котором сигнал от жировой ткани равен нулю. В магнитном поле при 1,5Т это соответствует примерно 140 мс.

На изображениях, получаемых методом STIR пространства заполненные жидкостью (например, спинномозговая жидкость в желудочках мозга и позвоночном канале, свободная жидкость в брюшной полости, жидкость в желчном пузыре и общем желчном протоке, синовиальная жидкость в суставах, жидкость в мочевом канале и мочевом пузыре, отек или любая другая патологическая жидкость в организме) выглядят гиперинтенсивными, а жир очень гипоинтенсивным.
Примеры изображений:

Патология
Патологические процессы, при которых увеличивается содержание воды в тканях, как правило, гиперинтенсивные на STIR изображениях.
Источник
- Radiopaedia — Frank Gallard and Andrew Dixon
- Radiographia
- Mrimaster
Источник
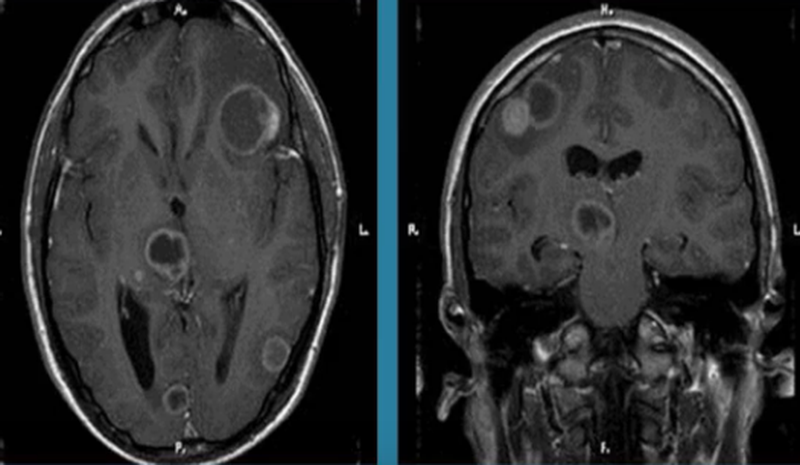 Токсоплазмоз на МРТ головного мозга
Токсоплазмоз на МРТ головного мозгаМагнитно-резонансная томография является безболезненным и информативным способом исследования головного мозга. Послойное МР-сканирование позволяет детально рассмотреть все участки органа, оценить их структуру. С помощью определенных последовательностей можно подробно изучить белое и серое вещество, сосуды, желудочковую систему.
МРТ считают эффективным методом выявления очаговых поражений мозга. К таковым относят ограниченные участки с нарушенной структурой внутри вещества органа. Подобные изменения часто сопровождаются масс-эффектом, отеком, деформацией окружающих областей. Очаги в головном мозге на МРТ выглядят как зоны изменения МР-сигнала. По специфическим признакам, локализации, размерам и степени влияния на окружающие структуры рентгенолог может сделать предположения о характере патологии. Пользуясь перечисленными сведениями, врач ставит диагноз, составляет для пациента прогноз и подбирает лечение.
Очаги на МРТ головного мозга: что значит?
Результатом магнитно-резонансной томографии является серия послойных снимков исследуемой области. На изображениях здоровые ткани выглядят как чередующиеся светлые и темные участки, что зависит от концентрации в них жидкости и применяемой импульсной последовательности. По срезам врач-рентгенолог оценивает:
- развитость и положение отдельных структур;
- соответствие интенсивности МР-сигнала норме;
- состояние извилин и борозд;
- размеры и строение желудочковой системы и подпаутинного пространства;
- параметры слуховых проходов, глазниц, придаточных синусов;
- структуру сосудистого русла;
- строение черепных нервов и церебральных оболочек;
- наличие признаков патологии (очаговые изменения, отек, воспаление, повреждения стенок артерий и вен).
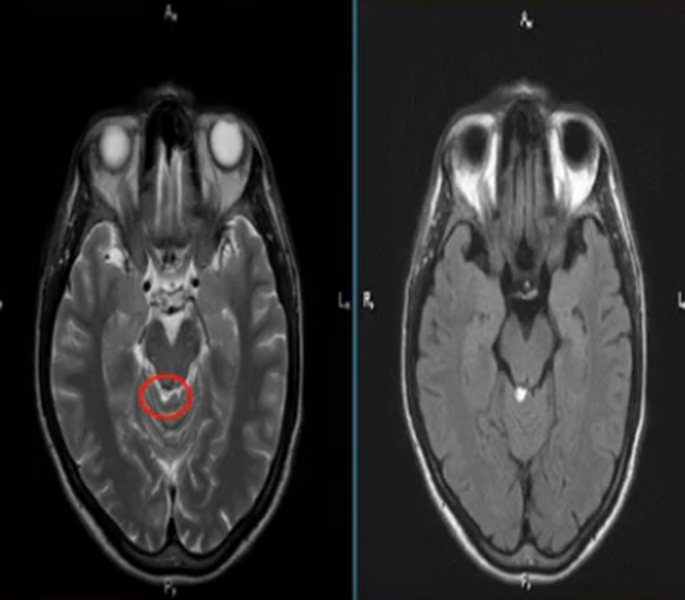 Липома четверохолмной цистерны на МРТ (обведена кругом)
Липома четверохолмной цистерны на МРТ (обведена кругом)
МРТ назначают, если у пациента наблюдаются неврологические отклонения, обусловленные поражением мозговой ткани. Симптомами могут быть:
- головные боли;
- нарушения координации движений;
- дисфункции органов слуха или зрения;
- нарушения концентрации внимания;
- расстройства памяти;
- проблемы со сном;
- психоэмоциональные расстройства;
- парезы/параличи конечностей и/или мышц лица;
- чувствительные нарушения;
- судороги и пр.
Магнитно-резонансная томография головы позволяет врачу точно определить локализацию очаговых изменений и выяснить природу плохого самочувствия у пациента. В ДЦ «Магнит» на вооружении специалистов новейшие аппараты для МР-сканирования, которые позволяют с высокой достоверностью провести исследование.
Виды очагов на МРТ головы
Цвет получаемого изображения нормальных мозговых структур и патологических изменений зависит от используемой программы. При сканировании в ангиорежиме, в том числе с применением контраста, на снимках появляется разветвленная сеть артерий и вен. Очаговые изменения бывают нескольких типов, по их характеристикам врач может предположить природу фокусов.
При патологии мозгового вещества нарушаются свойства пораженных фокусов, что проявляется резким изменением МР-сигнала по сравнению со здоровыми областями. Применение определенных последовательностей (диффузионно-взвешенных, FLAIR и пр.) или контрастирования позволяет более четко визуализировать локальные изменения. То есть, если рентгенолог видит на результатах МРТ единичный очаг, для более подробного его изучения будут применены разные режимы сканирования либо контрастирование.
При сравнении изменений со здоровыми участками мозга выделяют гипер-, гипо- и изоинтенсивные зоны (соответственно яркие, темные и такие же по своему цвету, как рядом расположенные структуры).
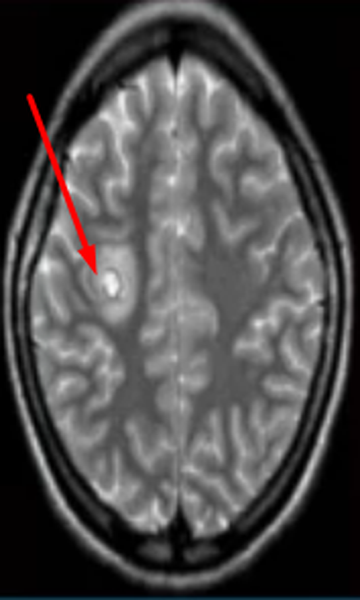 Абсцесс головного мозга на МРТ (указан стрелкой)
Абсцесс головного мозга на МРТ (указан стрелкой)
Гиперинтенсивные очаги
Выявление гиперинтенсивных, т.е. ярко выделяющихся на МР-сканах, очагов заставляет специалиста подозревать опухоль головного мозга, в том числе метастатического происхождения, гематому (в определенный момент от начала кровоизлияния), ишемию, отек, патологии сосудов (каверномы, артерио-венозные мальформации и пр.), абсцессы, обменные нарушения и т.п.
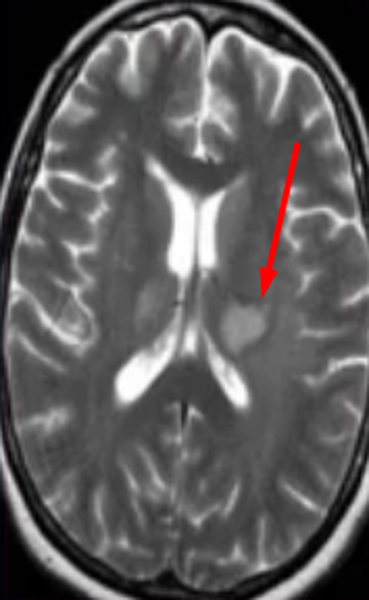 Опухоль головного мозга на МРТ (указана стрелкой)
Опухоль головного мозга на МРТ (указана стрелкой)
Субкортикальные очаги
Поражение белого вещества головного мозга обычно характеризуют, как изменения подкорковых структур. Выявленные при МРТ субкортикальные очаги говорят о локализации повреждения сразу под корой. Если обнаруживают множественные юкстакортикальные зоны поражения, есть смысл подозревать демиелинизирующий процесс (например, рассеянный склероз). При указанной патологии деструктивные изменения происходят в различных участках белого вещества, в том числе прямо под корой головного мозга. Перивентрикулярные и лакунарные очаги обычно выявляют при ишемических процессах.
Очаги глиоза
При повреждении мозговой ткани включаются компенсаторные механизмы. Разрушенные клетки замещаются структурами глии. Последняя обеспечивает передачу нервных импульсов и участвует в метаболических процессах. За счет описываемых структур мозг восстанавливается после травм.
Выявление глиозных очагов указывает на предшествующее разрушение церебрального вещества вследствие:
- родовой травмы;
- гипоксических процессов;
- наследственных патологий;
- гипертонии;
- эпилепсии;
- энцефалита;
- интоксикации организма;
- склеротических изменений и др.
По количеству и размерам измененных участков можно судить о масштабах повреждения мозга. Динамическое наблюдение позволяет оценить скорость прогрессирования патологии. Однако изучая зоны глиоза нельзя точно установить причину разрушения нервных клеток.
Очаги демиелинизации
Некоторые заболевания нервной системы сопровождаются повреждением глиальной оболочки длинных отростков нейронов. В результате патологических изменений нарушается проведение импульсов. Подобное состояние сопровождается неврологической симптоматикой различной степени интенсивности. Демиелинизация нервных волокон может быть вызвана:
- мультифокальной лейкоэнцефалопатией;
- рассеянным склерозом;
- диссимулирующим энцефаломиелитом;
- болезнью Марбурга, Девика и многими другими.
Обычно очаги демиелинизации выглядят как множественные мелкие участки гиперинтенсивного МР-сигнала, расположенные в одном или нескольких отделах головного мозга. По степени их распространенности, давности и одновременности возникновения врач судит о масштабах развития заболевания.
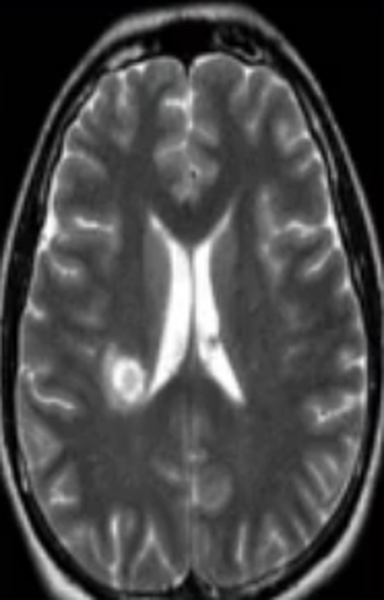 Очаг демиелинизации на МРТ
Очаг демиелинизации на МРТ
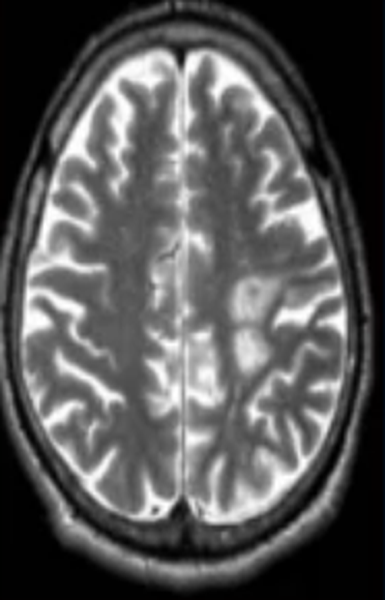
Очаг сосудистого генеза
Недостаточность мозгового кровообращения являются причиной ишемии церебрального вещества, что ведет к изменению структуры и потере функций последнего. Ранняя диагностика сосудистых патологий способна предотвратить инсульт. Очаговые изменения дисциркуляторного происхождения обнаруживают у большинства пациентов старше 50 лет. В последующем такие зоны могут стать причиной дистрофических процессов в мозговой ткани.
 Лакунарный инфаркт головного мозга на МРТ (указан стрелкой)
Лакунарный инфаркт головного мозга на МРТ (указан стрелкой)
Заподозрить нарушения церебрального кровообращения можно по очаговым изменениям периваскулярных пространств Вирхова-Робина. Последние представляет собой небольшие полости вокруг мозговых сосудов, заполненные жидкостью, через которые осуществляется трофика тканей и иммунорегулирующие процессы (гематоэнцефалический барьер). Появление гиперинтенсивного МР-сигнала указывает на расширение периваскулярных пространств, поскольку в норме они не видны.
Иногда при МРТ мозга обнаруживаются множественные очаги в лобной доле или в глубоких отделах полушарий, что может указывать на поражение церебральных сосудов. Ситуацию часто проясняет МР-сканирование в ангиорежиме.
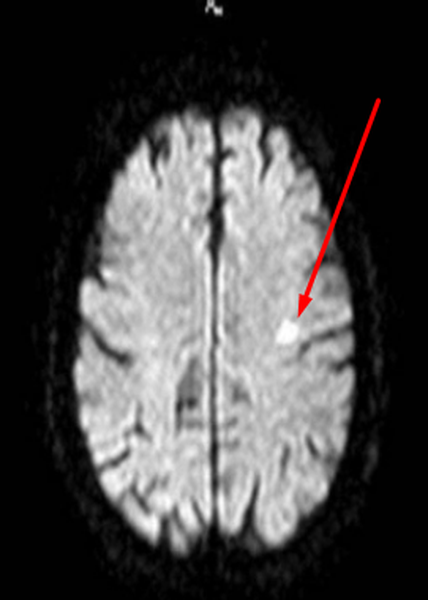
 Очаги ишемии на МРТ
Очаги ишемии на МРТ
Очаги ишемии
Нарушения мозгового кровообращения приводят к кислородному голоданию тканей, что может спровоцировать их некроз (инфаркт). Ишемические очаги при Т2 взвешенных последовательностях выглядят как зоны с умеренно гиперинтенсивным сигналом неправильной формы. На более поздних сроках при проведении в Т2 ВИ или FLAIR режиме МРТ единичный очаг приобретает вид светлого пятна, что указывает на усугубление деструктивных процессов.
Что означают белые и черные пятна на снимках МРТ?
Зоны измененного МР-сигнала могут означать:
- ишемию тканей;
- отек;
- некроз;
- гнойное расплавление;
- опухолевую трансформацию;
- метастатическое поражение;
- глиоз;
- демиелинизацию;
- дегенерацию и др.
Врач-рентгенолог описывает интенсивность сигнала, размеры и локализацию очага. С учетом полученных сведений, жалоб пациента и данных предыдущих обследований специалист может предположить природу патологических изменений.
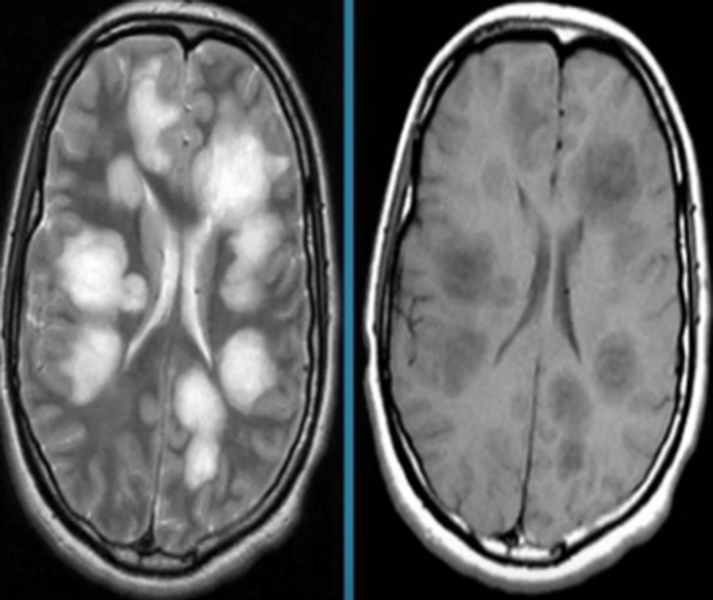 Острый рассеянный энцефаломиелит на МРТ
Острый рассеянный энцефаломиелит на МРТ
Причины возникновения очагов на МРТ головного мозга
Если при МРТ головного мозга выявлены очаги, их расценивают как симптомы патологии органа. Зоны гипер- или гипоинтенсивного МР-сигнала свидетельствуют о нарушении структуры определенного участка церебрального вещества. Очаговые изменения могут быть единичными или множественными, крупными, мелкими, диффузными и т.п.. Подобное наблюдается при:
- атеросклерозе;
- ангиопатии;
- инсультах;
- хронической недостаточности мозгового кровообращения;
- рассеянном склерозе или иных демиелинизирующих заболеваниях;
- болезни Альцгеймера, Пика, Паркинсона и т.п.;
- энцефаломиелите и других заболеваниях.
Очаговые изменения могут быть результатом некроза, гнойных процессов, ишемии, воспаления тканей, разрушения нервных волокон и т.п. Фокальная патология на МР-сканах почти всегда свидетельствует о развитии серьезного заболевания, а в некоторых случаях указывает на опасность для жизни больного.
Источник
Автор: Уланова Наталья Владимировна, ветеринарный врач-невролог. Ветеринарная клиника «Бэст», г. Новосибирск.
МРТ является незаменимым методом в диагностике острых и хронических неврологических нарушений у животных.
На сегодняшний день МРТ позволяет диагностировать такие заболевания, как болезни дисков (Hansen I, Hansen II), дискоспондилиты, опухоли головного и спинного мозга, синдром Киари, атланто-аксиальную нестабильность, воспалительные заболевания и инфаркты головного и спинного мозга, энцефалиты, миелиты, менингоэнцефалиты, менингоэнцефаломиелиты, воспаление внутреннего и среднего уха, аномалии развития спинного и головного мозга, патологии, связанные с нарушением ликворооттока.
При диагностике болезней межпозвоночных дисков оцениваются высота и гидрофильность дисков, тип патологии диска – экструзия или протрузия, степень компрессии спинного мозга. В случае экструзии межпозвоночного диска оценивается расположение фрагментов диска в спинномозговом канале. Эта оценка важна для последующего выбора операционного доступа – право- или левосторонней гемиламинэктомии. С помощью программ STIR, FLAIR оценивается степень отека спинного мозга. С помощью программы Т2-ВИ определяется степень компрессии спинного мозга и блок ликвора в патологической области. Важным критерием оценки при грыжах II типа является степень компрессии спинномозговых корешков (фото 1, 2).
Прогнозы и дальнейшая тактика лечения (хирургическое или терапевтическое) при экструзии межпозвоночного диска основываются на оценке степени неврологических расстройств, степени компрессии и отека спинного мозга при МРТ-диагностике.
При диагностике дискоспондилитов оценивается степень разрушения концевых пластинок, степень отека костной ткани тел позвонков в режиме Т2-ВИ (фото 3).
При болезни дисков Hansen I – острое течение, тогда как при Hansen II и дискоспондилите – хроническое течение.
При диагностике воспалительных заболеваний головного и спинного мозга производится оценка мозговых структур на наличие очагов воспаления, характеризующихся гиперинтенсивным свечением в режимах Т2-ВИ и FLAIR, и, как правило, изоинтенсивных в режиме Т1-ВИ. Оцениваются локализация очагов, вовлеченность мозговых оболочек, наличие отрицательного либо положительного масс-эффекта, а также степень накопления контраста.
Для бактериального энцефалита характерно чаще фокальное поражение, имеющее очень яркое свечение в режиме Т2 и FLAIR и слабовыраженное гипоинтенсивное в режиме Т1 (фото 4).
При гранулематозном менингоэнцефалите (GME) МРТ демонстрирует фокальные или мультифокальные очаги воспаления, слабогипоинтенсивные в режиме Т1 и гиперинтенсивные в режимах Т2 и FLAIR, интенсивно накапливающие контраст.
Некротический менингоэнцефалит (NME) чаще поражает оболочки и кору головного мозга и редко – ствол, в отличие от некротического лейкоэнцефалита (NLE). Типичное расположение очагов некроза для NME – на границе серого и белого вещества коры головного мозга. Очаги, как правило, множественные, гиперинтенсивные в режимах Т2 и FLAIR, накапливающие контраст (фото 5).
При NLE МРТ выявляет единичный или множественные очаги повреждения, как правило, резко ограниченные демаркационной линией от окружающих тканей, могут наблюдаться участки кистозной атрофии головного мозга, накапливающие контраст по окружности (фото 6).
При воспалительных заболеваниях спинного мозга на МРТ-диагностике обнаруживается усиление МР-сигнала в режимах Т2-ВИ, FLAIR, STIR, отсутствие сигнала от дорсального и вентрального столбика ликвора в режиме Т2-ВИ. Центральный канал в зоне поражения не визуализируется. Прогнозы при воспалительных заболеваниях головного и спинного мозга напрямую зависят от причины, вызвавшей воспаление, от локализации процесса и индивидуального ответа на терапию. Течение заболевания может быть как острым (NLE), так и хроническим.
Опухоли спинного и головного мозга могут быть единичными и множественными – при МРТ-диагностике имеют достаточно характерную картину. Как правило, это объемные образования с четкими границами, однако на стадии распада опухоли границы стираются вследствие воспаления и перифокального отека. При опухолевом процессе головного мозга на МРТ наблюдается смещение срединных структур и положительный массэффект в области объемного процесса. Опухоли имеют гиперинтенсивное свечение в режимах Т2 и FLAIR и гипо- или изоинтенсивное в режиме Т1. В стадии распада опухолей отмечается гетерогенность МР-сигнала, в зависимости от тропности к той или иной ткани они имеют характерную локализацию (фото 7).
По этиологии опухоли мозговых оболочек — менингиомы (чаще встречаются у кошек) (фото 8), опухоли мозговой ткани – астроцитомы, глиомы, эпендимомы, опухоли гипофиза (аденомы), опухоли черепных нервов (невриномы). Опухоли могут быть вторичными – опухоли метастатического происхождения (фото 9). Для опухолей головного мозга характерно накопление контраста, исключение составляют астроцитомы, лимфомы, олигодендроглиомы.
Прогнозы при опухолях головного мозга, как правило, неблагоприятные, исключение составляют менингиомы (при соответствующем хирургическом лечении). Течение заболевания всегда хроническое.
В нашей клинике с целью улучшения качества жизни животного мы рекомендуем хирургическое лечение при всех опухолевых процессах головного и спинного мозга, если пациент имеет серьезные неврологические нарушения.
Ишемический инфаркт головного мозга располагается по ходу крупных артерий и имеет характерную МР-картину – треугольную форму с четкими границами, изоинтенсивным свечением в Т1, гиперинтенсивным в Т2, не накапливает контраст. Геморрагический инфаркт встречается у собак крайне редко, имеет нечеткие формы, гиперинтенсивные в режиме Т2, изоинтенсивные в режиме Т1, накапливает контраст по периферии. Инфаркты всегда имеют острое течение и осторожные прогнозы.
Фиброзно-хрящевая эмболия – острая, тяжелая патология спинного мозга, характеризующаяся развитием ишемического инфаркта. В течение первых суток МРТ-диагностика при этой патологии неинформативна. На вторые сутки отмечается картина отека спинного мозга с характерной картиной в режимах Т2 и FLAIR. Спустя 2-3 недели в области поражения на МРТ отмечается кистозная атрофия спинного мозга с гиперинтенсивным свечением в режиме Т2 и гипоинтенсивным в режиме Т1, с четкими краями (фото 10). Прогноз варьируется от осторожного до неблагоприятного в зависимости от обширности поражения и степени неврологических расстройств.
Синдром Киари – сложная сочетанная патология, характеризующаяся множественными МР-изменениями. В первую очередь на МРТ уделяется внимание расположению мозжечка, для данной патологии характерно его смещение из заднечерепной ямки в спинномозговой канал. В результате компрессии затылочной костью наблюдается усиление МР-сигнала каудальных оболочек спинного мозга и краниальной части мозжечка. Из-за нарушения ликворооттока развивается сирингомиелия или гидромиелия, которая сопровождается расширением центрального канала; наблюдается блок дорсального столбика ликвора на уровне С1-С2, что сопровождается усилением МР-сигнала в режиме Т2. Наблюдаются развитие вторичной гидроцефалии, расширение четвертого желудочка, дилатация латеральных желудочков (фото 11). Патология, как правило, имеет хроническое течение, но может иметь острое начало.
В нашей клинике проводится хирургическое вмешательство по коррекции этого заболевания – расширение затылочного отверстия. Прогноз при хирургическом лечении – от осторожного до благоприятного.
Атланто-аксиальная нестабильность протекает и остро, и хронически. МРТ-диагностика позволяет оценить степень смещения зубовидного отростка С2 в спинномозговой канал, отек спинного мозга на уровне С1-С2. Может наблюдается блок ликвора, сопровождающийся отсутствием МР-сигнала от дорсального и вентрального столбиков ликвора. В нашей клинике при атланто-аксиальной нестабильности проводится вентральная стабилизация С1-С2. Прогноз при хирургическом лечении – от осторожного до благоприятного (фото 12).
Гидроцефалия – врожденное, хроническое заболевание, характеризующееся при МР-диагностике расширением желудочковых систем и ликворных пространств, атрофией коры головного мозга. Для хирургической коррекции этой патологии в нашей клинике проводится вентрикуло-перитонеальное шунтирование. Прогноз даже при хирургической коррекции – сомнительный.
Неврологические нарушения, связанные с патологией внутреннего и среднего уха, могут иметь как хроническое, так и острое течение. На МРТ они имеют характерную картину. Барабанные полости заполнены гиперинтенсивными массами в режиме Т2-ВИ и изоинтенсивными в режиме Т1. Может наблюдаться усиление МР-сигнала от внутреннего уха. При наличии восходящего энцефалита можно увидеть гиперинтенсивный очаг в режимах Т2 и FLAIR – область ствола мозга и преддверно-улиткового нерва, наблюдается незначительное накопление контраста в этом очаге. Лечение проводится терапевтическое, а при отсутствии положительной динамики – трепанация барабанной полости. При стенозе наружного слухового прохода терапевтическое лечение неэффективно, и в нашей клинике мы рекомендуем проведение резекции слухового прохода, трепанации барабанной полости. При хирургическом лечении прогноз благоприятный (фото 13).
Автор:
Уланова Н. В.
Рубрика:
Неврология
Источник
