Иммунитет при уретрите у

Неспецифический уретрит – это воспаление мочеиспускательного канала, которое вызвано любыми причинами, за исключением специфической инфекции.
В это понятие не входят воспаления мочеиспускательного канала на фоне гонореи, хламидиоза, туберкулеза или других инфекционных заболеваний.
Инфекционные причины неспецифического уретрита
В большинстве случаев воспаление вызывают неспецифические бактерии.
К ним относятся:
- стафилококки;
- стрептококки;
- кишечные палочки;
- энтерококки и т.д.
Неспецифический уретрит у женщин редко бывает изолированным.
Как правило, он сочетается с воспалительными процессами других органов урогенитального тракта.
Чаще всего – вагинитом или циститом.
Инфекция мочевыделительных путей может стать рецидивирующей.
Бактериальный уретрит у женщин чаще всего вызывает грамотрицательная флора.
Лидирует в структуре возбудителей кишечная палочка.
Если она выделяется из уретры, то в 56% случаев выявляется и во влагалище.
Часто патологию вызывают клебсиеллы, протей или энтерококки.
Факторы риска уретрита у женщин:
- менопауза или преждевременное истощение яичников – из-за дефицита эстрогенов немолочнокислые бактерии поселяются во влагалище и инфицируют уретру;
- опущение матки и влагалища;
- проведенные хирургические операции;
- дисбактериоз влагалища;
- недостаточные гигиенические процедуры.
Дополнительными факторами риска неспецифического уретрита у мужчин считаются:
- катетеризация мочевого пузыря;
- хронический простатит;
- операции на простате;
- анальный или оральный секс без презерватива.
Иногда развивается бактериальный неспецифический уретрит после лечения антибиотиками.
Некоторые другие препараты могут его спровоцировать.
В первую очередь те, что угнетают иммунитет.
Это цитостатики, иммунодепрессанты, глюкокортикоиды.
Неинфекционные причины неспецифического уретрита
Не всегда воспаление урогенитального тракта обусловлено бактериальной или другой микрофлорой.
Иногда воспалительные процессы бывают асептическими.
К ним относятся:
- аллергические реакции;
- стриктуры или механические повреждения мочеиспускательного канала (чаще всего это результат хирургического вмешательства или медицинской манипуляции);
- опухолевые процессы – как доброкачественные, так и злокачественные;
- мочекаменная болезнь и предшествующая ей кристаллурия (выделение солей – фосфатов, оксалатов, уратов, которые травмируют стенку уретры);
- застойные явления в тазу, мошонке.
Венозный стаз может привести к асептическому воспалению с болевым синдромом.
Он вызван недостаточной или чрезмерной половой жизнью, низкой физической активностью.
Симптомы неспецифического уретрита
У мужчин могут наблюдаться признаки изолированного поражения мочеиспускательного канала.
Как правило, они предъявляют жалобы на:
- выделения;
- боль;
- затрудненное мочеиспускание;
- слипание стенок уретры;
- неприятный запах;
- примеси в моче.
При осмотре врач обнаруживает покраснение меатуса.
Отмечается отечность в зоне выходного отверстия.
Пальпаторно может определяться уплотненная уретра.
У женщин симптомы, как правило, выражены сильнее.
Потому что у них очень редко наблюдается изолированное неспецифическое воспаление уретры.
Обычно в патологический процесс одновременно вовлекается мочевой пузырь.
Это связано с тем, что мочеиспускательный канал у женщин короткий, широкий.
Инфекция легко распространяется восходящим путем.
Как правило, это грамотрицательная флора.
Она имеет тропность к эпителию не только уретры, но и мочевика.
Появляются такие признаки:
- болезненность надлобковой области;
- частые мочеиспускания;
- императивные позывы;
- гной в моче;
- неприятный запах мочи;
- лихорадка и слабость.
Болевой синдром не связан с менструальным циклом, что отличает заболевание от воспалительных поражений тазовых органов.
Диагностика неспецифического уретрита
Для того чтобы пациент получил диагноз «уретрит», достаточно обнаружить у него два симптома:
- выделения;
- боль или другой дискомфорт в уретре, который усиливается при мочеиспускании.
Все последующие исследования направлены на уточнение характера и происхождения заболевания.
Выясняется распространенность воспалительного процесса, степень вовлеченности других органов.
Устанавливается этиология заболевания.
Выясняется, имеет оно инфекционное или другое происхождение.
При инфекционном уретрите необходимо по возможности установить возбудителя.
Требуется обязательное исключение инфекций, передающихся половым путем.
В первую очередь исключают гонорею как наиболее частое ЗППП, провоцирующее симптомы острого уретрита.
У всех пациентов берется мазок из уретры.
Его исследуют путем микроскопии.
Окрашивание проводят по Граму.
В мазке должны отсутствовать диплококки, расположенные внутриклеточно.
В этом случае уретрит считается негонококковым.
Одновременно обнаруживается большое количество лейкоцитов.
Появление этих клеток подтверждает сам факт воспалительного процесса.
Могут выявляться неспецифические бактерии – кокковая или палочковая флора.
Для врача важно выяснить причину воспалительного процесса.
Поэтому оцениваются все возможные факторы риска, включая:
- гормональный профиль (у женщин может быть обнаружен дефицит эстрогенов);
- состояние углеводного обмена (риск уретрита выше на фоне плохо компенсированного сахарного диабета);
- прием различных препаратов;
- недавно перенесенные операции или диагностические манипуляции, длительная катетеризация мочевого пузыря;
- состояние иммунитета;
- наличие заболеваний соединительной ткани;
- признаки почечной недостаточности;
- мочекаменная болезнь;
- нейрогенный мочевой пузырь.
Обнаружив у пациента уретрит, нельзя просто дать ему антибиотики и отпустить домой.
Особенно если патология сопровождается у женщин циститом или вагинитом, а у мужчин – простатитом.
Всем пациентам назначается общий анализ мочи.
В нем оценивается наличие лейкоцитов, бактерий, крови (эритроцитов), солей и кристаллов.
Проводится ультразвуковое исследование почек и мочевика.
Оно позволяет оценить:
- наличие воспаления в мочевом пузыре (в этом случае утолщается его стенка);
- присутствие конкрементов в чашечно-лоханочной системе почек, мочеточниках;
- наличие солей;
- признаки опухолевых процессов;
- признаки восходящей инфекции (уретрит и цистит может осложняться пиелонефритом).
Сдается анализ крови на глюкозу для исключения диабета.
Проводится биохимический анализ крови.
Он дает возможность оценить функцию почек, выявить признаки различной соматической патологии.
При подозрении на иммунодефицитные состояния назначается иммунограмма.
Если подозреваются половые инфекции, проводится обследование на все часто встречающиеся ЗППП.
Для этого используется ПЦР.
Мазок берут из уретры.
Методика позволяет выявить ДНК любых патогенных микроорганизмов, присутствующих в уретре.
Анализы при неспецифическом уретрите выполняются также для подбора эффективной противомикробной терапии.
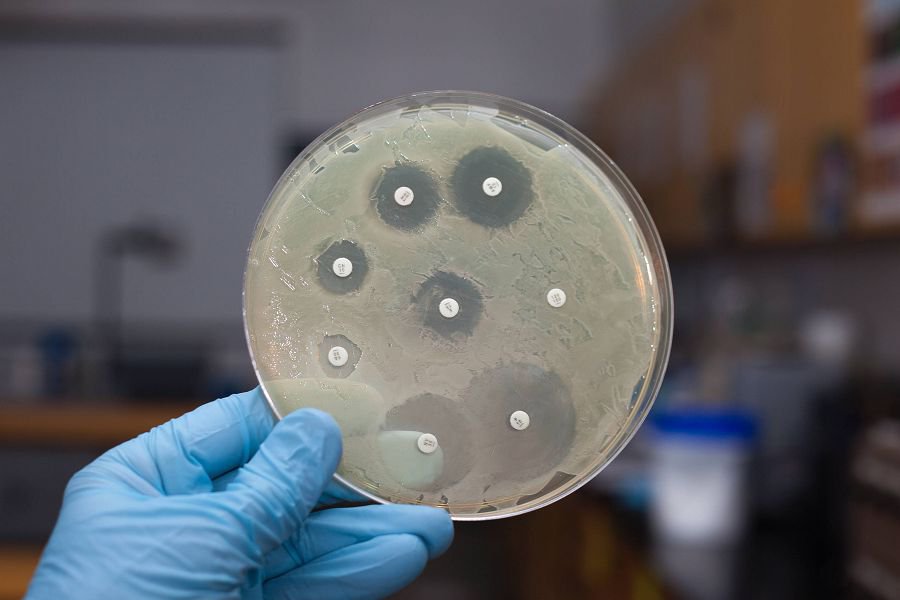
Для этого используют культуральный метод.
Делают посев из уретры на неспецифический уретрит.
Взятый материал наносят на питательную среду.
На ней вырастают колонии бактерий.
По их внешнему виду, антигенным, ферментативным свойствам микроорганизмов проводится их идентификация.
Затем может быть проведена оценка чувствительности бактерий к антибиотикам.
 Её делают, если выявляются микроорганизмы, которых в норме не должно быть в уретре в большом количестве.
Её делают, если выявляются микроорганизмы, которых в норме не должно быть в уретре в большом количестве.
По результатам антибиотикограммы подбирают лечение.
Назначаются те антибиотики, к которым имеет чувствительность выделенный патоген.
Осложнения неспецифического уретрита
При уретрите большинство осложнений связаны с распространением инфекционного процесса на вышележащие отделы мочевыделительной или репродуктивной системы.
У мужчин иногда формируются стриктуры уретры.
Это рубцовые изменения в ней, которые ведут к сужению канала.
Чаще всего наблюдается при длительном нелеченном хроническом уретрите.
Рубцы могут сформироваться и при тяжелом остром воспалительном процессе.
У мужчин инфекция иногда распространяется на:
- простату;
- придатки яичек (с вовлечением самого яичка или без него).
Гораздо чаще воспаляется предстательная железа.
В основном её поражение обусловлено попаданием в простату кишечной палочки.
Развивается острый простатит.
Он проявляется болью в промежности, затруднением мочеиспускания.
При пальцевом ректальном исследовании определяется болезненная увеличенная простата.
В секрете её обнаруживаются лейкоциты, бактериальные клетки.
Иногда появляется кровь в эякуляте.
Сама эякуляция становится болезненной.
В свою очередь острый простатит может осложниться абсцессом предстательной железы.
Патология часто требует хирургического лечения.
Иногда простатит переходит в хроническую форму, что негативно отражается на качестве жизни мужчины и его репродуктивной функции.
Реже встречаются орхоэпидидимиты на фоне уретрита.
Инфекция проникает в придатки восходящим путем.
Отмечается болезненность мошонки, её покраснение.
У женщин уретрит часто сочетается с циститом.
Инфекция также может подниматься в направлении внутренних репродуктивных органов.
Воспаляется влагалище, цервикс, матка и фаллопиевы трубы.
Воспалительные процессы в тазовых органах проявляются:
- слабостью, ознобом, повышением температуры тела;
- болью в животе – постоянной или схваткообразной;
- нарушением менструального цикла;
- обильными выделениями – гнойными, с примесью крови.
У обоих полов распространение инфекционного процесса негативно сказывается на фертильности.
Механизмы бесплодия могут быть разными.
У мужчин при воспалении простаты формируется экскреторно-токсическое бесплодие.
Нарушается функция предстательной железы, которая в норме образует треть объема эякулята.
Она обеспечивает разжижение спермы и выживаемость сперматозоидов в женских половых путях.
При активном воспалительном процессе метаболиты попадают в эякулят, повреждая сперматозоиды и снижая их подвижность.
В случае воспаления яичек на фоне неспецифического уретрита нарушается продукция спермы.
При сильном воспалительном процессе может нарушиться гематотестикулярный барьер.
Это чревато иммунологическим бесплодием.
Оно не поддается лечению, и преодолевается лишь с помощью вспомогательных репродуктивных технологий.
У женщин возможно формирование трубной непроходимости.
Если она односторонняя, вероятность беременности сохраняется, хотя и несколько снижается.
При этом увеличивается риск трубной беременности.
В случае двустороннего процесса реализация репродуктивной функции становится невозможной.
Снижению фертильности также способствует воспаление матки.
Оно нарушает процесс созревания эндометрия.
Его структура и толщина не позволяют эмбриону внедриться в стенку матки, поэтому даже в случае успешного оплодотворения яйцеклетки беременность не наступает.
Лечение неспецифического уретрита
Терапия включает несколько этапов.
Изначально необходимо устранить непосредственную причину воспаления.
Как правило, это бактерии.
Поэтому основа терапии неспецифического уретрита – это антибиотики.
Обычно они назначаются эмпирически.
Врач выбирает препарат, исходя из:
- предполагаемого или выявленного возбудителя;
- клинической картины;
- наличия воспаления в других органах;
- сопутствующей патологии;
- данных антибиотикограммы.
Используются макролиды, тетрациклины, фторхинолоны.
Длительность курса составляет 5-10 дней.
Применяются симптоматические препараты.
Могут назначаться нестероидные противовоспалительные, противоаллергические средства.
Эти лекарства помогают нормализовать мочеиспускание, устранить боль и зуд.
Повысить эффективность антибиотиков помогают ферменты.
Они увеличивают концентрацию антибактериальных веществ в тканях.
Дополнительно используется местное лечение.
Женщинам могут назначить вагинальные таблетки (при сопутствующем вагините).
Мужчинам назначают инстилляции уретры антисептическими растворами.
Причины рецидивов неспецифического уретрита
Бывают уретриты спорадические.
Они проходят после лечения без всяких последствий.
Но у некоторых больных случаются рецидивы.
Причем, зачастую они повторяются снова и снова.
Так бывает, если имеются предрасполагающие факторы.
Они продолжают воздействовать на организм человека.
Если основные причины уретрита не устранены, то воспалительные процессы вернутся после лечения через некоторое время.
Вот почему пациентов с этим заболеванием полноценно обследуют.
Выясняются по возможности все факторы, которые могут спровоцировать рецидивирующие уретриты.
Только после их устранения можно рассчитывать на устойчивый результат.
Рассмотрим основные из этих факторов.
- Сахарный диабет.
Повышает риск воспалительных поражений любых локализаций.
Вылечить заболевание невозможно.
Но добиться его компенсации – вполне реально.
Чаще встречается диабет 2 типа.
Иногда для нормализации показателей углеводного обмена бывает достаточно диеты, увеличения физических нагрузок и снижения веса.
Применяется и медикаментозное лечение.
Препараты метформина снижают уровень сахара в крови за счет улучшения чувствительности тканей к инсулину.
При диабете 1 типа применяются препараты инсулина.
Их доза подбирается под контролем уровня глюкозы в крови.
После достижения компенсированного состояния риск неспецифического уретрита снизится.
- Иммунодефициты.
Пациентов при выявлении признаков недостаточности иммунитета обследуют на ВИЧ.
Делают иммунограмму для оценки состояния иммунной системы.
Для её коррекции применяется специальное лечение.
Используются иммуномодулирующие средства.
В течение нескольких месяцев они позволяют нормализовать состояние иммунитета.
Поэтому слизистая мочеиспускательного канала становится менее восприимчивой к инфекциям.
- Простатит.
Иногда воспаление простаты развивается на фоне уретрита как его осложнение.
Но бывают и обратные ситуации.
Хронические очаги воспаления в простате является источником поражения мочеиспускательного канала.
Поэтому необходимо лечение воспаления предстательной железы.
Оно занимает гораздо больше времени, чем терапия уретрита.
Терапия может продолжаться до 1 месяца и больше.
Используются не только антибиотики, но и различные лечебные процедуры: массаж, физиотерапия и т.д.
- Вагинит или бактериальный вагиноз.
Нарушение биоценоза влагалища относится к весомым факторам риска уретрита для женщин.
В случае выявления дисбиоза необходимо проводить лечение в 2 этапа.
Вначале следует уничтожить всю микрофлору, которой не должно быть во влагалище, или которая может присутствовать в минимальных количествах.
Применяются антибиотики.
Используются свечи с метронидазолом.
На втором этапе назначают пробиотики.
Они способствуют заселению влагалища «полезными» бактериями.
В дальнейшем лактобациллы за счет выработки перекиси водорода и молочной кислоты будут защищать половые пути от повторной колонизации анаэробной микрофлорой.
- Мочекаменная болезнь.
Необходимо установить вид камней, причины их образования.
По возможности причины устраняются.
Сами камни, если они крупного размера, подлежат дроблению, растворению или хирургическому удалению.
После нормализации метаболических процессов и устранения кристаллурии снижается риск рецидива неспецифического уретрита.
Профилактика неспецифического уретрита
С целью предотвращения воспаления мочеиспускательного канала необходимо:
- регулярно проводить туалет половых органов;
- не допускать травматизации уретры;
- не использовать бесконтрольно антибиотики и другие препараты (например, глюкокортикоиды, иммунодепрессанты и т.д.);
- не заниматься анальным сексом без презерватива;
- не переохлаждаться;
- своевременно устранять расположенные рядом очаги инфекции (вагинит, простатит и т.д.);
- не вести беспорядочную половую жизнь;
- своевременно излечивать соматические заболевания, которые ведут к снижению иммунитета и ухудшению микроциркуляции, либо держать их под контролем.
Куда обращаться с неспецифическим уретритом
В случае возникновения признаков воспаления уретры вы можете обратиться в нашу клинику.
Здесь работают опытные, высококвалифицированные специалисты.
Они помогут решить проблему.
У нас можно сдать анализы и установить точную причину уретрита.
Мы обследуем вас и выясним факторы риска, провоцирующие повторные воспаления уретры.
Затем подберем антибиотикотерапию, которая поможет быстро уничтожить бактерий в мочевыделительной системе.
При подозрении на неспецифический уретрит обращайтесь к автору этой статьи – урологу в Москве с многолетним опытом работы.
Источник
В центрах медицины IMMA выполняются диагностические мероприятия, медикаментозная и альтернативная терапия любых патологий половой, мочевыделительной сферы разного происхождения. Незаметная симптоматика, бессимптомный инкубационный период, традиционно характерный для инфекционного поражения доказывают важность регулярных профилактических осмотров.
У нас в клинике вы можете:
- Получить консультацию врача уролога;
- Пройти курс массажа простаты;
- Воспользоваться услугами детского уролога;
- И многое другое.
Для уточнения подробностей и по любым вопросам обращайтесь по номеру, указанному на сайте
Поражение слизистой мочевыделительного канала, или уретрит, распространено у представителей обоих полов. Но чаще обнаруживается и имеет более яркие симптомы у мужчин. Причина факта кроется в особенностях физиологического строения мочеточника. Если у женщин он короткий и достаточно широкий, то в мужском организме – это длинный и узкий канал, который имеет ряд изгибов и изменений ширины.

В женском организме возбудители инфекции или сразу вымываются из уретры, не успевая закрепиться и вызвать патологические изменения, либо проникают выше. Сложное строение уретры в мужском организме определяет тяжелое течение любых воспалительных явлений, сопровождающееся возможными нарушениями мочеиспускания.
Причины и симптомы
Опосредованной причиной заболевания является образ жизни и пониженные защитные механизмы организма, слабый иммунитет, недостаток витаминов. Природа уретрита может быть как неинфекционного происхождения, так и инфекционного.
Первый тип возникает в результате механического травмирования канала, иногда в результате медицинских процедур, например, установки катетера. Патологическое поражение слизистой может быть следствием местной аллергической реакции. Аллерген, попавший в организм с пищей, выводится с мочой, раздражая эпителий канала.
Повреждение нежной слизистой возможно при мочекаменной болезни. Камни, возникшие в мочевом пузыре, выходят и цепляют по пути клетки эпителия. Травмирование слизистой возможно в начале половой жизни при первых контактах. Особенности системы кровоснабжения органов малого таза обуславливают развитие застойных явлений в этой области. Этому способствует малоподвижный образ жизни. К тканям поступает недостаточное количество кислорода, снижается местный иммунитет, появляются очаги воспаления и патологических изменений клеток.
Факторы, способствующие возникновению неспецифического уретрита и других патологий мочевыделительной системы:
- малоподвижный образ жизни;
- употребление алкоголя;
- беспорядочная половая жизнь;
- слабый иммунитет;
- переохлаждение;
- гормональные сбои;
- хронические воспалительные заболевания половой и мочевыделительной систем;
- частые стрессовые ситуации.
В группе риска находятся будущие матери и женщины в период климакса: защитные функции организма ниже нормы, проявляются обострения заболеваний. К этому добавляются серьезные изменения гормонального фона. Также причиной уретрита у женщины могут стать осложненные роды.
Инфекционный уретрит, как понятно это из названия, вызывается различными возбудителями инфекций. Существует несколько путей заражения. Наиболее распространенным является половой при незащищенном контакте. Наряду с ним возможно и бытовое попадание представителей патогенной микрофлоры через полотенце, постельное бельё. Особенно следует быть внимательными родителям, которые наблюдают у себя признаки воспалительного процесса. Распространенный в наши дни совместный сон с ребенком может стать причиной бытового заражения малыша через постельное белье.
Анатомическое строение внешний половых органов в женском организме, близость анального отверстия способствуют попаданию в уретру возбудителей болезни из влагалища и прямой кишки. Особенно велики шансы этого явления в тех случаях, когда женщина предпочитает носить стринги. Узкая полоска ткани становится мостом для бактерий, которые свободно могут перебраться из анального отверстия. Другой причиной может быть неправильное проведение гигиенический процедур.
Очаги воспаления общего характера, такие как кариес, ангина, трахеит, — это источники заражения других органов и тканей в организме, где местный иммунитет оказался не способен к адекватной защите. Инфекционные агенты распространяются через кровь и лимфу, соответственно, эти способы распространения называются гематогенный и лимфогенный.
Известная причина уретрита как у мужчин, так и у женщин — нисходящая инфекция. Зачастую — это цистит или пиелонефрит.
По принадлежности возбудителей инфекционный уретрит бывает специфическим и неспецифическим. В последнем случае возбудители – это кишечная палочка, стафилококк, стрептококк. К первому типу заболевания относят многочисленные половые инфекции:
- хламидиоз;
- трихомонада;
- кандидоз;
- гонорея;
- микроплазма.
Отличительная характеристика бактериального уретрита — период инкубации, или бессиптомного развития патогенных организмов. Его продолжительность определяется видом инфекции, колеблется от пары дней до месяца. При попадании в уретру возбудителей половых инфекций острая фаза болезни может пройти за короткий срок. Симптоматика исчезает, заболевание становится хроническим. Оно может протекать бессимптомно или с минимальными проявлениями, например, скудными гнойными выделениями или возникновением корочек с внешней стороны уретры после ночного сна. Человек становится источником заражения для своего партнёра, не зная об этом. Скрытые инфекции вызывают опасные осложнения, вплоть до бесплодия. Опасны они и для женщины, которая готовится к беременности, так как могут вызвать нарушения развития плода.
Важно! Даже при незначительных признаках уретрита необходимо обратиться к врачебной помощи и пройти назначенный курс лечения.
Общие признаки уретрита таковы:
- общая интоксикация с повышенной температурой и плохим самочувствием;
- выделения гнойного характера белой, зелёной окраски с запахом;
- чувство жжения в начале и конце мочеиспускания;
- болевые ощущения внизу живота;
- позывы помочится возникают чаще, многие из них ложные;
- отёк слизистой ткани уретры;
- нехарактерная болезненная краснота;
- элементы эритроцитов или крови, гнойных образований в моче;
- раздражение интимной зоны, сопровождающееся зудом, болью.
Высокие значения на градуснике и остальные проявления интоксикации – проявления острого уретрита. Он может являться не только стадией первичного заражения, но и периодом обострения хронического заболевания. Для пациента важно не откладывать визит к специалисту. Диагностика и лечение уретрита на ранних стадиях способны купировать обострения, добиться длительной ремиссии, или полностью избавиться от заболевания.
Исключительные симптомы уретрита у мужчин – патологические изменения в процессе мочеиспускания. К ним относят:
- задерживание начала вывода мочи;
- снижение интенсивности струи;
- прерывание процесса;
- выделение мочи по каплям;
- абсолютная задержка.
Важно! Опасным следствием попустительского отношения к заболеванию является полная задержка мочи, которая требует срочной госпитализации и установки катетера. При первых симптомах у мужчин необходимо оперативное лечение уретрита.
Причина в том, что пораженная воспалением слизистая отекает до такой степени, что перекрывает узкий полость канала мочеиспускания. При уретрите у женщин даже интенсивный отёк не вызывает нарушения процесса выведения мочи, так как уретра достаточно широкая, короткая и прямая.
Особенностью симптомов уретрита у женщин является затруднение при их точном определении. Близость уретры и входа во влагалище делают сложным определение источника обильных выделений, зуда и боли.
Первые проявления болезни в большинстве случаев стихают самостоятельно. Заболевание постепенно переходит в хроническую бессимптомную форму. Скудные редкие выделения, небольшой дискомфорт в интимной области, появление гнойных корочек у выхода мочеиспускательного канала – свидетельства патологии, которые могут исчезнуть совсем. При этом зона поражения будет распространяться, восходящая инфекция поражает предстательную железу, мочевой пузырь, мочеточники и почки. Постепенно патология захватывает и внутренние половые органы.
Важно! Последние исследования показали связь хронического уретрита у мужчин и рака яичек.
Диагностика. Лечение
Жалобы пациента и внешний осмотр, при котором врач может наблюдать отёк и покраснения мочеиспускательного канала, становятся причиной для проведения лабораторных исследований. К ним относятся:
- общий анализ мочи и специфические, например, по Ничипоренко;
- бактериологический посев мочи;
- мазок из уретры, наиболее точно укажет на конкретного возбудителя.
- уретроскопия;
- УЗИ.
Уретроскопия позволяет детально исследовать мочевыводящий проток плоть до мочевого пузыря и сделать забор биоматериала для проведения лабораторных исследований. УЗИ малого таза дает возможность оценить состояние почек, мочевого пузыря, половых органов.
Наиболее точную информацию предоставляет мазок. Он дает возможность определить точного возбудителя заболевания. От этого зависит выбор терапии.
Лечение уретрита проводят с помощью медикаментов. Дополнением могут служить физиопроцедуры, коррекция образа жизни и рациона.
При назначении конкретных схем приема лекарств важное значение имеет диагностика. Выбор подходящего типа лекарственных средств зависит от причины поражения слизистой ткани.
При инфекционном заболевании применяются антибиотики. Причем каждый возбудитель поддается определенному виду лекарства. Неправильно подобранный антибиотик способен усугубить течение болезни. Данные препараты эффективны против возбудителей- бактерий, например, при хламидиозе и гонорее. Кандидозный уретрит требует применения противогрибковых средств. Заболевания вирусного характера, например, герпеса, лечатся противовирусными препаратами. При трихомонадном уретрите назначаются противомикробные лекарства.
Важно! При подозрении на уретрит нельзя заниматься самолечением. Подобрать эффективную схему лечения может только врач, ориентируясь на данные диагностики.
Неспецифический уретрит лечится противовоспалительными препаратами. Вспомогательными средствами лечения уретрита у мужчин и женщин являются:
- препараты, способствующие усилению иммунитета;
- витаминные комплексы.
Лечение хронического уретрита – длительный процесс. Наряду с медикаментозной терапией применяются физиопроцедуры, промывания уретры лекарственными препаратами, ванночки и прогревания.
Курс лечения должен сопровождаться коррекцией образа жизни и принципов питания. Прежде всего из рациона следует исключить острые, соленые, пряные блюда, алкоголь. Эффективности лечения способствует выполнение следующих рекомендаций:
- половой покой при симптомах и лечении уретрита;
- предотвращение переохлаждения, следует одеваться по погоде;
- использование свободного белья из натуральных материалов;
- тщательное соблюдение требований гигиены;
- регулярные осмотры уролога и гинеколога;
- в последующем избегать случайных половых связей и незащищенного секса.
При возникновении симптомов уретрита у женщин лечение сопровождается использованием свеч для нормализации микрофлоры влагалища. Изолированная терапия невозможна, так как заражение произойдет вновь.
В зону риска данного заболевания попадают люди со слабым иммунитетом. К ним можно отнести беременных, больных иммунодифицитными заболеваниями, сахарным диабетом, пациентам после тяжелых заболеваний. Высок риск и для тех, кто практикует секс со случайными партнёрами. Барьерный типа контрацепции не обеспечивает полную защиту от венерических заболеваний.
Медицинские клиники IMMA осуществляют диагностику и лечение уретрита и других воспалительных заболеваний мочеполовой системы. Качество обслуживания гарантируется высокой квалификацией персонала и точностью лабораторных исследований.
Источник
