Изменения головного мозга при дцп на мрт
Детский церебральный паралич (ДЦП) — следствие повреждений головного мозга при внутриутробном развитии, во время родов и в неонатальный период. Патология влияет на двигательно-рефлекторную сферу, у ребенка могут наблюдаться нарушения речи и психики. Чем раньше диагностирован детский церебральный паралич, тем результативнее меры по минимизации последствий заболевания. Помимо неврологического анализа применяют МРТ — при ДЦП данный метод исследования показывает малейшие изменения в головном мозге.
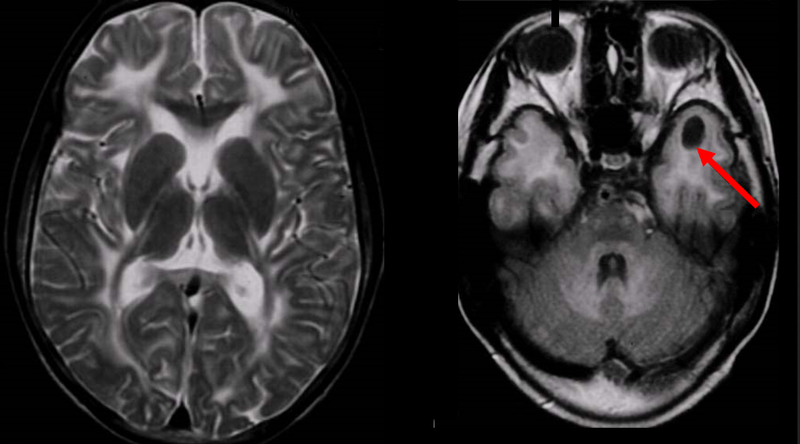
 МРТ ребенка с ДЦП. Снимок в аксиальной проекции показывает поражения головного мозга с левой стороны: кистозную трансформацию гемисферы и обширную ишемию полушария в бассейне задней и средней мозговых артерий
МРТ ребенка с ДЦП. Снимок в аксиальной проекции показывает поражения головного мозга с левой стороны: кистозную трансформацию гемисферы и обширную ишемию полушария в бассейне задней и средней мозговых артерий
Детский церебральный паралич возникает по разным причинам. В группе риска малыши:
- пережившие асфиксию и гипоксию при родах;
- заразившиеся внутриутробной инфекцией;
- с пороками развития головного мозга;
- недоношенные, особенно с экстремально низкой массой тела, и пр.
Основные симптомы ДЦП формируются к году, но родители могут заподозрить неблагополучие гораздо раньше, даже если не делали МРТ. Для больного ребенка характерны:
- излишняя вялость или, наоборот, возбужденность;
- проблемы с тонусом мышц: грудничок плохо держит голову, не может взять в руку игрушку и т.д.;
- болевой синдром, проявляющийся в постоянном плаче;
- патологические движения (гримасы, неестественные позы, повороты головы и т.п.);
- нарушения сосания, глотания;
- косоглазие, “синдром заходящего солнца” (часть радужной оболочки скрыта под нижними веками — возникает впечатление, будто малыш смотрит вниз);
- гиперкинезы (хаотичное движение конечностей);
- судороги;
- парезы и параличи с полным или частичным обездвиживанием рук или ног и т.п.
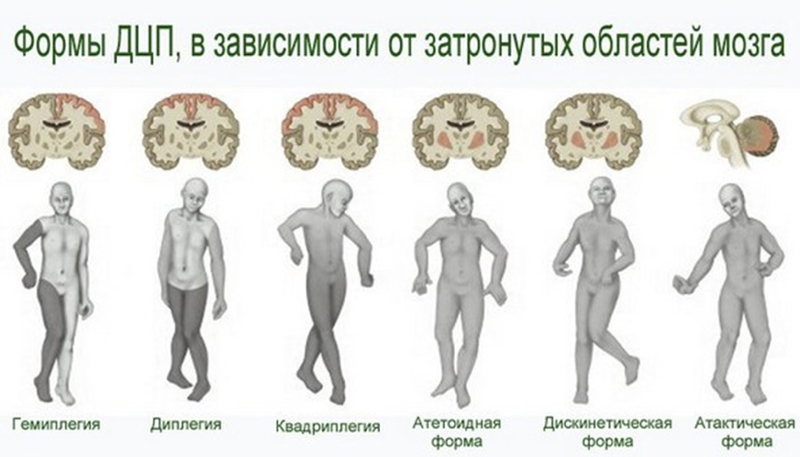 Формы детского церебрального паралича
Формы детского церебрального паралича
МРТ помогает определить ДЦП на начальных стадиях и своевременно начать работу по восстановлению нормальных функций.
Показывает ли МРТ ДЦП?
Человеческий мозг на 70-90% состоит из воды, поэтому считается идеальным объектом для магнитно-резонансной диагностики. Среди всех методов выявления ДЦП МРТ можно назвать наиболее достоверным. Обследование позволяет увидеть поражения белого и серого вещества и скрытые структурные изменения (особенно в подкорковой области и стволе), которые не покажут КТ и УЗИ. Благодаря полученной информации специалисты могут разрабатывать оптимальную стратегию терапии, контролировать результативность применяемых мер и прогнозировать исход заболевания. В некоторых случаях по показаниям проводят пренатальную магнитную томографию: определенные нарушения в головном мозге плода заметны с 18-20 недели беременности.
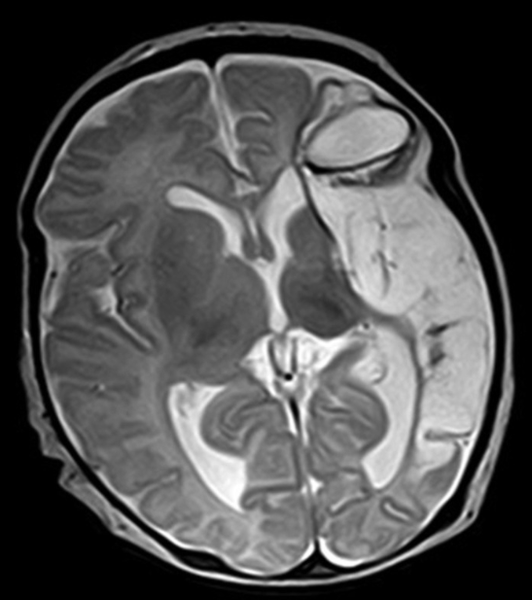
 На МР-изображениях в аксиальной проекции (слева в режиме Т2, справа FLAIR) визуализируется картина мегалэнцефалической лейкоэнцефалопатии с подкорковой кистой в передней левой теменной доле (красная стрелка).
На МР-изображениях в аксиальной проекции (слева в режиме Т2, справа FLAIR) визуализируется картина мегалэнцефалической лейкоэнцефалопатии с подкорковой кистой в передней левой теменной доле (красная стрелка).
МРТ при ДЦП, что покажет?
При подозрении на ДЦП МРТ головного мозга выполняют для констатации нейроанатомических изменений в областях, отвечающих за движения. Процедура помогает оценить соответствие структурной патологии клинической картине и анамнезу.
При сканировании мозга ребенка по поводу ДЦП МРТ показывает:
- кортикальные мальформации;
- нарушение кровоснабжения разных отделов (чаще всего — таламуса, височных областей коры, базальных ганглиев, мозжечка);
- деструкцию белого вещества вследствие ишемических микроинсультов и кровоизлияний;
- врожденные аномалии развития мозга (агирия или микрогирия, агенезия коры и др.);
- поражения серого вещества субкортикального и кортикального слоев;
- порэнцефалические кисты;
- задержку миелинизации проводящих путей;
- гидроцефалию;
- пороки сосудов и т.д.
МРТ головного мозга помогает дифференцировать ДЦП от последствий черепно-мозговых травм и других заболеваний, сопровождающихся схожими симптомами:
- синдрома Джакомини (одной из форм микроцефалии);
- опухолей головного мозга;
- врожденного и приобретенного гипертонуса мышц;
- спинальной мышечной атрофии (проксимальной спинальной амиотрофии);
- наследственных нарушений координации движений;
- лейкодистрофии;
- врожденных структурных миопатий и т.д.
Как выглядит ДЦП на снимке МРТ?
При ДЦП МРТ помогает установить место и обширность поражения головного мозга, определить время повреждения. Указывающими на заболевание признаками являются:
- уплотнение и уменьшение белого вещества в объеме;
- атрофия долей мозга, чаще всего лобных и височных;
- разрастание глии;
- уплотнение (и нередко сращение с корой) оболочек мозга;
- увеличение подпаутинных пространств, особенно в передних отделах;
- растянутость желудочков;
- кистозные образования в коре больших полушарий;
- нарушение кровотока в интра-и экстракраниальных церебральных сосудах и т.д.
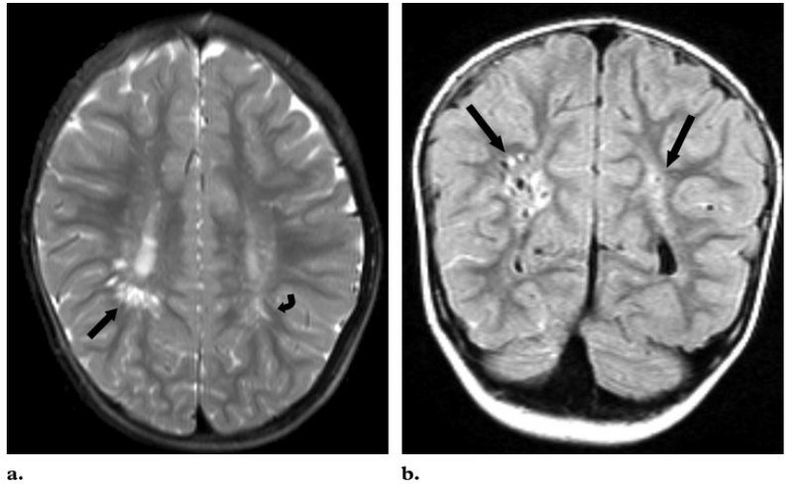 Р-снимки демонстрируют картину кистозной перивентрикулярной лейкомаляции у ребенка. На изображении в аксиальной плоскости, взвешенном по протонной плотности (а), видны гиперинтенсивные очаги поражения в правой (прямая стрелка) и левой (изогнутая стрелка) перитригональных областях. На коронарном FLAIR-изображение (b) присутствуют признаки глиоза вокруг кистозных образований (обозначены стрелками)
Р-снимки демонстрируют картину кистозной перивентрикулярной лейкомаляции у ребенка. На изображении в аксиальной плоскости, взвешенном по протонной плотности (а), видны гиперинтенсивные очаги поражения в правой (прямая стрелка) и левой (изогнутая стрелка) перитригональных областях. На коронарном FLAIR-изображение (b) присутствуют признаки глиоза вокруг кистозных образований (обозначены стрелками)
Обследовать ребенка по поводу ДЦП можно в медицинском центре “Магнит”. Запись на диагностику по номеру +7 (812) 407-32-31.
Источник
Распространенность внутримозговых патологий новорожденных детей повышается по причине гипоксии малыша во время передвижения через естественные родовые пути.
Диагностика детского церебрального паралича (ДЦП) клиническими методами затруднительна. Различная симптоматика обусловлена разными поражениями внутримозговых центров. МРТ при заболеваниях таза показывает специфичные изменения в зависимости от формы болезни.
Органическое поражение структур спинного и головного мозга проявляется поведенческими аномалиями, когнитивными расстройствами, эпилептическими приступами, патологией восприятия и чувствительности.
Заключение магнитно-резонансной томографии указывает на распространенное снижение плотности белого вещества, атрофические изменения височных и лобных долей, псевдопорэнцефалию. Определить подобные изменения у новорожденного ребенка на ранней стадии помогает сканирование. Заключение МРТ укажет форму заболевания, поможет врачам назначить правильное лечение.
Диагностика ДЦП с помощью МРТ: формы заболевания
Европейская классификация детского паралича оптимизирована под раннюю диагностику, индивидуальную оптимизацию лечебных схем.
Основные формы заболевания:
- Тетраплегия спастическая – сопровождается распространенным изменением полушарных сфер головного мозга. У новорожденных форма проявляется рядом МР-признаков – избирательным нейрональным некрозом, лейкомаляцией перивентрикулярной. Комплекс внутримозговых изменений в сочетании с клиническими симптомами (нарушения зрения, мышечная слабость в 4-ех конечностях, речевые расстройства) помогают установить диагноз;
- Спастическая диплегия на МРТ прослеживается преимущественно у новорожденных детей. Томограммы показывают перивентрикулярную лейкомаляцию, атрофические изменения коры мозга с участками атрофии. Клиническая картина (поражение мышц нижних конечностей, деформация суставов и позвоночника, контрактуры) вместе с заключением МР-сканирования достоверно диагностирует нозологию;
- Гемиплегическая форма у детей проявляется односторонним повреждением верхней и нижней конечности. Нарушение походки (по типу Вернике-Манна) возникает сразу после начала ходьбы ребенком, патология речевых и психических функций – клинические признаки. МРТ-проявления заболевания – околожелудочковый инфаркт, атрофия коры в бассейне среднемозговой артерии;
- Дискинетический (гиперкинетический) паралич сопровождается поражением экстрапирамидальной сферы, слухового анализатора, гемолитической желтухой. На МР-снимках видно поражение экстрапирамидальной системы;
- Атаксическая форма характеризуется поражением периостальной и сухожильной рефлекторной активностью. Речевые расстройства сочетаются с псевдобульбарной или мозжечковой дизартрией. На МРТ (диффузионно-тензорная трактография) видно поражение трактов между лобно-мосто-мозжечковыми каналами.
Классические формы при магнитно-резонансной томографии головного мозга наблюдаются не всегда. Диагностика может показать смешанный вид с изменениями, характерными для нескольких типов одновременно.
Магнитно-резонансная томография для исключения детского церебрального паралича
Исключить симптомы церебрального паралича клиническими методами возможно только при выраженных внутримозговых повреждениях. Практика применения томографии позволяет выявить специфические внутримозговые изменения с определенной частотой встречаемости:
- Гемиплегия (одностороннее поражение верхних и нижних конечностей) – 26%;
- Диплегия (судорожные сокращения мышц ног) – 34%;
- Тетраплегия спастическая (судороги мускулатуры ног и рук) – 18%;
- Дискинезия – 14%;
- Атаксия – 4%.
К моторным нарушениям у 28% детей присоединяются приступы эпилепсии. Когнитивные расстройства возникают более чем у половины пациентов. На МРТ-снимках при моторных формах визуализируются изменения:
- Перивентрикулярные кровоизлияния;
- Желудочковая лейкомаляция;
- Повреждение базальных ганглиев;
- Очаговые инфаркты;
- Пороки развития сосудов.
Спастические формы заболевания сопровождаются локализацией деструктивного очага в средней и задней зонах мозга, поражением таламуса, базальных ганглиев.
Гемиплегия сопровождается кортикальным инфарктом, субкортикальными изменениями (мультикистозная лейкомаляция). Более редкие мозговые изменения при детском церебральном параличе – дисплазия коры, шизэнцефалия, полимикрогирия, лиссэнцефалия. Сопутствующие пороки развития – повреждение зрительного центра, аномалии сосудов.
Описанные факты достоверно отвечают, видно ли ДЦП на МРТ. Обследование назначается не только, чтобы исключить нозологию, но и отслеживать нарушений в ходе лечения. Если морфологические расстройства нарастают, эффективность терапевтической тактики низка.
Что видно на МР-томограммах мозга при ДЦП
Диффузно-тензорная трактография (разновидность МР-томографии) проводится пациентам с детским церебральным параличом для обнаружения морфологических изменений:
- Кистозно-глиозные поражения мозга;
- Кисты с ликвором;
- Пороки спинного и головного мозга;
- Гидроцефалия (повышение внутричерепного давления);
- Атрофия мозговой структуры;
- Внутримозговая демиелинизация;
- Артериовенозные мальформации (аномальные сочленения между венами и артериями).
Диффузно-тензорная МРТ покажет опухоль таза гипоксические, ишемические изменения. Помогает верифицировать атрофические и демиелинизирующие расстройства. Доказательность ядерно-магнитного резонанса в диагностике детского церебрального паралича не вызывает сомнений.
Как определить атаксический паралич
Спастические параличи с когнитивными, моторными расстройствами сопровождают атаксию мозжечка. Более легкие расстройства появляются в случае поражения подкорково-корковых структур. Диагностируются тензорной трактографией.
Форма характеризуется спастическими сокращениями исключительно флексорной мускулатуры. Гипотонические расстройства прослеживаются во время ходьбы и стоянии. Перемена положения тела усиливает мышечные спазмы. Грубые нарушения нижних и верхних конечностей приводят к неспособности ребенка удерживать позицию вертикально.
Атактическая разновидность сопровождается гиперкинезами, пирамидальной недостаточностью различной степени тяжести.
Клинические симптомы осложненной атаксии детского паралича:
- Асфиксия;
- Неконтролируемая гипертоническая болезнь;
- Мышечные гиперкинезы с тетрапарезами.
Если магнитно-резонансные томограммы покажут вентрикуломегалию, клинические симптомы сопровождаются гиперкинезами, гемипарезами, асфиксией, повышением давления.
МРТ-признаки поражения серого вещества исследует режим Т1 и Т2 взвешенной последовательности. Анализ снимков помогает обнаружить гипо- и гиперинтенсивные зоны области головки хвостатого ядра, таламуса. Каждый ребенок с подобными изменениями перенес асфиксию во время родов или внутриутробно.
Есть научные работы, показывающие зависимость между атрофией хвостатого ядра, продолговатого мозга и гиперкинетической формой ДЦП. Информация подтверждается длительным опытом применения метода у детей с церебральным параличом.
Что покажет диффузионно-тензорная трактография при ДЦП у новорожденного ребенка
Диагностика ДЦП у новорожденных детей позволяет выявить обширный комплекс патологии головного мозга. Обнаружение морфологических изменений с помощью МРТ помогает сделать прогноз течения церебрального паралича, определить лечебную тактику:
- Микроинсульты, кровоизлияния;
- Сплетение сосудистых пучков (мальформация);
- Повреждение субкортикального и кортикального слоев мозга;
- Гипоплазия или дисплазия проводящих трактов, мозолистого тела;
- Уменьшение поперечника продолговатого мозга, атрофия хвостатого ядра;
- Экстрапирамидальная гипоксия;
- Эффект «облачка» – повреждение таламуса, скорлупы.
Не представляет сложностей, как определить ДЦП у новорожденного ребенка. К сожалению, заболевания неизлечимо. Раннее выявление позволяет уменьшить сроки прогрессирования, исключить осложнения.
Диффузионно-тензорная МРТ обязательно должна проводиться новорожденным детям при наличии малейших признаков мозгового паралича. Томография – объективный метод оценки структурно-функциональных комплексов коры и подкорковых структур.
Источник
Клинико-МРТ анализ пациентов с гиперкинетической формой детского церебрального паралича
Залялова З.А., Аюпова В.А.
Казанский государственный медицинский университет, Детская республиканская клиническая больница, г.Казань
Реферат. Обследовано 35 пациентов в возрасте от 11 до 28 лет с гиперкинетической формой детского церебрального паралича. Данное заболевание имеет характерную клинику и МРТ-признаки в зависимости от этиологии. Ведущей причиной является перинатальная гипоксия и лишь затем гемолитическая болезнь новорожденных. Недоношенность и гемолитическая болезнь новорожденных часто приводят к изолированным дискинезиям, а глубокая гипоксия — к сочетаниям с тетра- и парапарезами. Клинико-МРТ обследование выявило уменьшение переднезадних размеров скорлупы и хвостатого ядра, слабую визуализацию таламуса, отсутствие очаговых повреждений субкортикального белого вещества, атрофию коры мозга и мозжечка. Специфично сочетание гиперкинезов с парезами. При тяжелой асфиксии нередко обнаруживается феномен «облачка».
Рост распространенности детского церебрального паралича (ДЦП) в индустриальных странах является самой важной проблемой детской неврологии. Использование методов нейровизуализации позволило уточнить патоморфологические изменения ЦНС у больных ДЦП при жизни. Известны анатомические субстраты паретических форм ДЦП в виде перивентрикулярной лейкомаляции при парапарезе, контрлатеральных поражений при гемипаретической форме [3, 6]. Гиперкинетическая форма ДЦП изучена недостаточно. Предметом дискуссии остаются как основные причины формирования гиперкинезов, так и морфологические изменения структуры головного мозга по данным нейровизуализации [3, 4].
Целью настоящего исследования было изучение клинических, МРТ-визуальных и МРТ-морфометрических параметров больных с гиперкинетической формой ДЦП в зависимости от ведущего этиологического фактора и неврологических проявлений.
Обследовано 35 пациентов (20 — мужского и 15 — женского пола) с гиперкинетической формой ДЦП в возрасте от 11 до 22 лет (средний возраст — 16,15±0,49). Всем пациентам проведены традиционное клиническое исследование [1, 2] и МРТ головного мозга. Группой сравнения результатов МРТ головного мозга послужили 20 пациентов неврологического и ЛОР-отделений с диагнозами сотрясения головного мозга, вегетососудистой дистонии, риносинусита, острого отита (средний возраст — 15,13±0,34). Сравниваемые группы не различались по возрасту. МРТ головного мозга выполнена на аппаратах фирмы «Bruker» 0.28Т, «Toshiba» 0.5T и GE «Horizon» 1, OT в режимах Tl, T2, гидрограммы и FLAIR. При МРТ исследовании визуально оценивались очаговые, атрофические изменения. Проводилось морфометрическое исследование ряда структур головного мозга [5].
У больных с гиперкинетическими проявлениями патология нервной системы возникла в периоде новорожденности и в первый год жизни. У всех пациентов был отягощен перинатальный анамнез (табл. 1). Среди вероятных причин болезни чаще определялись гипоксические, токсические факторы, недоношенность и гипотрофия плода. Гипоксия внутриутробного и интранатального периода отмечалась особенно часто и характеризовалась синей и белой асфиксией, слабостью родовой деятельности, преждевременным отхождением вод, ателектазами легких, обвитием пуповиной, патологией предлежания. 14 пациентов были рождены в значительной степени недоношенности и незрелости по срокам гестации. У 11 пациентов диагностирована гемолитическая болезнь новорожденных (ГБН). У 11 пациентов внутриродовой период был особенно тяжелым, о чем свидетельствуют такие манипуляции, как оживление, использование акушерских щипцов и вакуум-экстракции, выдавливание плода.
Из 35 обследованных нами больных лишь у 31% причиной ДЦП могла быть ГБН и у 25,7% — недоношенность. Воздействия на плод и новорожденного чаще были многофакторными. У всех пациентов имели место гипоксические факторы риска в перинатальном периоде. Таким образом, по нашим данным, для больных с гиперкинезами при ДЦП наиболее значимой является перинатальная гипоксия, далее следуют недоношенность и незрелость и лишь затем — ядерная желтуха.
Постнатальный период характеризовался угнетением безусловных рефлексов в периоде новорожденности, запаздыванием формирования основных физиологических постуральных навыков (удержание головки, сидение, стояние, ходьба). Гиперкинезы стали проявляться через несколько месяцев после рождения (табл. 2).
Как видно по данным табл. 2, дистония и хорея были ведущими гиперкинезами в клинике. Насильственные движения были генерализованными, локализуясь в конечностях, туловище, шее, лице. Исключение составляли 6 пациентов с гемипарезами, у которых гиперкинезы носили геми характер, распространяясь лишь на паретичные конечности. В силу сочетания хореических и дистонических гиперкинезов у всех пациентов насильственные движения характеризовались как дискинезии. В меньшей степени они проявлялись в покое, усиливались при движениях. Тремор, тики, миоклонии встречались в единичных случаях.
В то же время гиперкинезы редко были изолированными от других неврологических проявлений. Лишь у 4 (11,4%) пациентов не выявлялась заинтересованность пирамидных путей. У 14 обследованных определялась пирамидная недостаточность, у 6 — тетрапарез, у 5 — нижний спастический парапарез, у 6 — гемипарез (табл. 3).
Обследованные больные с гиперкинетической формой ДЦП были разделены на подгруппы: 1-я (18 чел.) — с гиперкинезами без парезов, 2-я (11) -с пара- и тетрапарезами, 3-я (6) — с гемипарезами. Сравнение пациентов по нарушению черепно-мозговой иннервации выявило отсутствие поражения ЧМН у 22,2% больных в 1-й подгруппе, у 45,4% — из 2-й и у 50% — из 3-й. Наиболее часто во всех подгруппах имели место асимметрия нижнелицевой мускулатуры, нарушение конвергенции и сходящееся косоглазие (от 36,4 до 45,4%). Ограничение глазодвижения как по горизонтали, так и по вертикали отмечалось у 22,2% пациентов 1-й подгруппы и отсуствовало во 2-й подгруппе. Клинические проявления в обобщенной группе пациентов с диагнозом «гиперкинетическая форма ДЦП» были таким образом неоднородны, что в какой-то степени обусловлено этиологической гетерогенностью.
Из 11 пациентов, перенесших ГБН, у 8 выявлялась пирамидная недостаточность, у 2 — в сочетании с тетрапарезом, у одного — с гемипарезом. Из 14 обследованных, рожденных недоношенными, у 8 имелся гиперкинетический синдром без парезов, у 4 — в сочетании с тетра- и парапарезами, у 2 — с гемипарезами. Достоверных различий при этом не получено, то есть, по нашим данным, и ГБН, и недоношенность могут в равной степени привести к формированию гиперкинезов без парезов и в сочетании с ними. Однако сочетание гиперкинезов со значительным поражением пирамидных путей в виде тетра- и парапарезов достоверно чаще определялось у пациентов с тяжелыми расстройствами витальных функций при рождении, требующих реанимационных мероприятий, в сравнении с пациентами, рожденными с низкой массой тела или перенесшими ГБН. Так, из 10 пациентов, подвергшихся оживлению при рождении, у 6 были тетрапарезы (р<0,05).
У 6 пациентов с гемипарезами и гемидиски-незиями неблагоприятно протекал пренатальный период с асфиксией в родах. У 2 из них были недоношенность и гипотрофия, двое подверглись выдавливанию в родах, один перенес ГБН.
При МРТ обследовании 35 пациентов с гиперкинетическими проявлениями у 11 (31,4%) из них визуальные изменения отсутствовали, у 7 (20,0%) определялись признаки гидроцефалии, у 8 (22,8%) — очаговые повреждения серого подкоркового вещества, у 6 (17,1%) — кисты со смещением срединных структур в сторону очага, у 2 (5,6%) — атрофия коры, у одного (2,8%) — очаговые повреждения белого вещества.
Рассмотрим подробнее обнаруженные МРТ изменения.
У 9 (67%) пациентов с отсутствием визуальных признаков повреждения головного мозга на МРТ были только гиперкинетические проявления, у 3 — гиперкинезы в сочетании с тетрапарезами. Из них 4 родились недоношенными, 3 — перенесли ГБН, 2 — асфиксию. Вентрикуломегалия в основном имела легкую и среднюю степени выраженности, и лишь у одного больного, перенесшего ГБН и асфиксию в родах с гиперкинезами в клинической картине, выявлялись гигантские желудочки. У 3 определялось асимметричное расширение заднего рога боковых желудочков, у 3 — симметричная равномерная вентрикуломегалия. У 5 из пациентов с признаками вентрикуломегалии были гиперкинезы, у 2 — гемигиперкинезы в сочетании с гемипарезами. 4 пациента перенесли асфиксию при рождении, 3 — ГБН.
Поражение серого подкоркового вещества характеризовалось наличием симметричного гиперинтенсивного в Т2 и слабо гипоинтенсивного в Т1 взвешенном изображении сигнала со скорлупы, головки хвостатого ядра, таламуса (у 3 — гиперкинезы, у 5 — гиперкинезы и тетрапарезы). У 6 пациентов была асфиксия, у 2 — ГБН. Недоношенности и гипотрофии в этой группе не было. У одного пациента после глубокой асфиксии выявлялось двустороннее симметричное кистообразование в задних отделах скорлупы (рис.1).
У 2 пациентов визуализировалось диффузное поражение хвостатого ядра и скорлупы, у остальных 4 — симметричные умеренно гиперинтенсивные в Т2-взвешенном изображении очаговые изменения в задних отделах скорлупы или в таламусе, имевшие нечеткие контуры и овальную форму (рис. 2). Все они перенесли асфиксию при рождении. Этот необычный феномен «облачка» не описан в литературе.
У 6 пациентов определялись контрлатеральные гемипарезы с гемигиперкинезами в сочетании с кистами и атрофией вещества мозга подкорковой локализации со смещением срединных структур в сторону поражения на 7-25 мм. Кисты часто примыкали к рогам боковых желудочков, локализовались в проекции серого и белого веществ. Основной причиной болезни у данных больных была асфиксия.
У 2 обследованных с гиперкинезами отмечались легкие диффузные атрофические изменения коры головного мозга с преимущественной локализацией в лобной коре.
У одного пациента с тетрапарезом, выраженным больше слева, и хореоатетозом имели место сочетание очаговых повреждений белого вещества лобно-теменной локализации (гиперинтенсивного в Т2 и слабо гипоинтенсивного в Т1) неправильной формы, с четкими контурами, легкое расширение наружных субарахноидальных пространств, расширение задних рогов боковых желудочков и слабо гиперинтенсивного в Т2 изображении симметричного сигнала в области таламуса (рис. 3).
Заслуживает внимания, на наш взгляд, визуализация зрительного бугра. Если в группе контроля таламус контурировал в 85% случаев, то у больных с гиперкинетической формой ДЦП в силу снижения дифференциации серого и белого веществ произвести его измерение удалось лишь в 35,3% (р<0,01).
Клинико-МРТ морфометрические сопоставления некоторых структур головного мозга также выявили ряд особенностей, характеризующих отдельные подгруппы. Пациенты с изолированными гиперкинезами и в сочетании с парезами не отличались от группы контроля по размерам моста, среднего мозга, IV желудочка, верхней и средней мозжечковой ножки (табл. 4). У больных с гиперкинезами были меньшие поперечные и продольные размеры скорлупы и переднезадние размеры хвостатого ядра. При гиперкинезах в сочетании с парезами достоверно чаще, чем в группе контроля и у пациентов с изолированными гиперкинезами, определялась атрофия продолговатого мозга, меньшие продольные и поперечные размеры скорлупы и меньшие поперечные размеры хвостатого ядра в сравнении с контролем.
Таким образом, наличие гиперкинезов у больных ДЦП, вероятно, обусловлено атрофи-ческими изменениями скорлупы и хвостатого ядра, а сочетание с атрофией продолговатого мозга ответственно за появление парезов на фоне насильственных движений.
Представлял интерес и анализ МРТ головного мозга в зависимости от ведущего перинатального патологического фактора воздействия. Сравнивали пациентов, перенесших тяжелую асфиксию, ГБН и имевшие глубокую степень недоношенности при рождении между собой и группой контроля (табл. 5).
Наиболее значительные отклонения параметров отдельных структур головного мозга на МРТ (уменьшение переднезадних размеров моста, поперечника продолговатого мозга, продольных и поперечных размеров скорлупы, атрофия хвостатого ядра) выявлены у пациентов с тяжелой асфиксией. У недоношенных при рождении пациентов были меньшие поперечные размеры скорлупы и переднезадние размеры хвостатого ядра в сравнении с контролем, однако степени достоверных различий они не достигли.
Таким образом, перинатально обусловленные экстрапирамидные расстройства, являясь гетерогенными по этиологическим и клиническим признакам, могут быть изолированными и сочетанными с поражением пирамидных путей различной выраженности и формируются отсроченно. По нашим данным, основным этиологическим фактором является гипоксия и лишь затем ГБН и недоношенность новорожденного. Последние часто приводят к изолированным дискинезиями, в то время как при глубокой гипоксии присоединяются тетра- и парапарезы.
Для всех пациентов с гиперкинетической формой ДЦП характерны уменьшенные переднезадние размеры скорлупы и хвостатого ядра, слабая визуализация таламуса, отсутствие очаговых повреждений субкортикального белого вещества, атрофии коры полушарий мозга и мозжечка. При дискинезиях без парезов типичны надъядерные нарушения глазодвижения, отсутствие визуальных МРТ изменений, возможны легкие и умеренные признаки расширения боковых желудочков и легкая атрофия лобной коры. При дискинезии в сочетании с тетра- и парапарезами, наряду с перечисленными выше МРТ изменениями, уменьшены переднезадние и поперечные размеры продолговатого мозга и переднезадние размеры скорлупы.
У недоношенных при рождении пациентов наблюдается преимущественно изолированный гиперкинетический синдром, обусловленный уменьшением поперечных размеров скорлупы и хвостатого ядра. ГБН не формирует статистически значимых морфометрических МРТ изменений и характеризуется дискинезиями. Тяжелая асфиксия вызывает грубые пирамидные и экстрапирамидные нарушения, обусловленные атрофией моста, скорлупы и хвостатого ядра. Нередки и визуальные МРТ изменения с наличием гиперинтенсивного в Т2 изображении симметричного сигнала от скорлупы и таламуса в виде «облачка».
Источник
