Измерение размера очагов по мрт

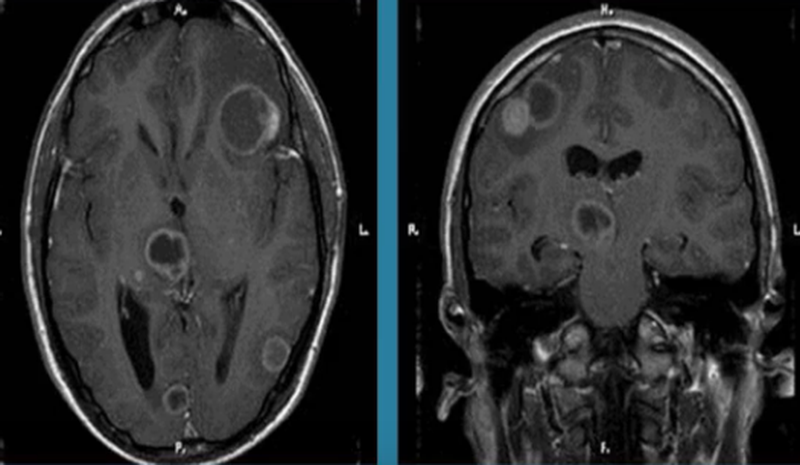 Токсоплазмоз на МРТ головного мозга
Токсоплазмоз на МРТ головного мозгаМагнитно-резонансная томография является безболезненным и информативным способом исследования головного мозга. Послойное МР-сканирование позволяет детально рассмотреть все участки органа, оценить их структуру. С помощью определенных последовательностей можно подробно изучить белое и серое вещество, сосуды, желудочковую систему.
МРТ считают эффективным методом выявления очаговых поражений мозга. К таковым относят ограниченные участки с нарушенной структурой внутри вещества органа. Подобные изменения часто сопровождаются масс-эффектом, отеком, деформацией окружающих областей. Очаги в головном мозге на МРТ выглядят как зоны изменения МР-сигнала. По специфическим признакам, локализации, размерам и степени влияния на окружающие структуры рентгенолог может сделать предположения о характере патологии. Пользуясь перечисленными сведениями, врач ставит диагноз, составляет для пациента прогноз и подбирает лечение.
Очаги на МРТ головного мозга: что значит?
Результатом магнитно-резонансной томографии является серия послойных снимков исследуемой области. На изображениях здоровые ткани выглядят как чередующиеся светлые и темные участки, что зависит от концентрации в них жидкости и применяемой импульсной последовательности. По срезам врач-рентгенолог оценивает:
- развитость и положение отдельных структур;
- соответствие интенсивности МР-сигнала норме;
- состояние извилин и борозд;
- размеры и строение желудочковой системы и подпаутинного пространства;
- параметры слуховых проходов, глазниц, придаточных синусов;
- структуру сосудистого русла;
- строение черепных нервов и церебральных оболочек;
- наличие признаков патологии (очаговые изменения, отек, воспаление, повреждения стенок артерий и вен).
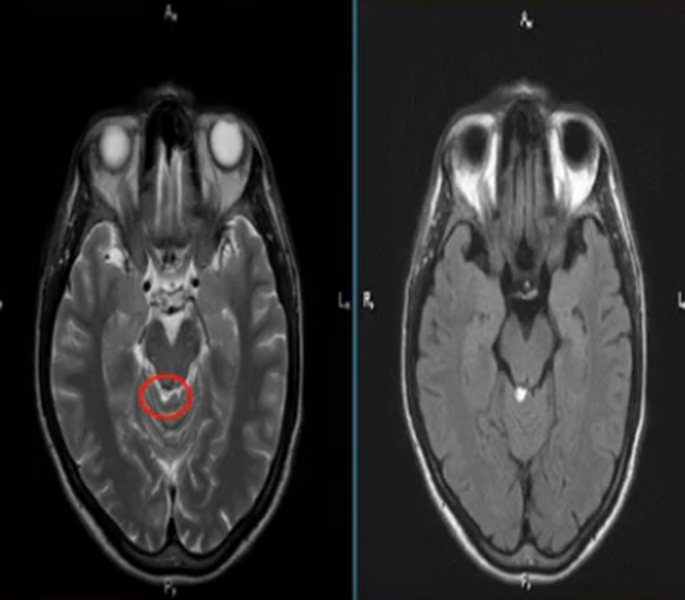 Липома четверохолмной цистерны на МРТ (обведена кругом)
Липома четверохолмной цистерны на МРТ (обведена кругом)
МРТ назначают, если у пациента наблюдаются неврологические отклонения, обусловленные поражением мозговой ткани. Симптомами могут быть:
- головные боли;
- нарушения координации движений;
- дисфункции органов слуха или зрения;
- нарушения концентрации внимания;
- расстройства памяти;
- проблемы со сном;
- психоэмоциональные расстройства;
- парезы/параличи конечностей и/или мышц лица;
- чувствительные нарушения;
- судороги и пр.
Магнитно-резонансная томография головы позволяет врачу точно определить локализацию очаговых изменений и выяснить природу плохого самочувствия у пациента. В ДЦ «Магнит» на вооружении специалистов новейшие аппараты для МР-сканирования, которые позволяют с высокой достоверностью провести исследование.
Виды очагов на МРТ головы
Цвет получаемого изображения нормальных мозговых структур и патологических изменений зависит от используемой программы. При сканировании в ангиорежиме, в том числе с применением контраста, на снимках появляется разветвленная сеть артерий и вен. Очаговые изменения бывают нескольких типов, по их характеристикам врач может предположить природу фокусов.
При патологии мозгового вещества нарушаются свойства пораженных фокусов, что проявляется резким изменением МР-сигнала по сравнению со здоровыми областями. Применение определенных последовательностей (диффузионно-взвешенных, FLAIR и пр.) или контрастирования позволяет более четко визуализировать локальные изменения. То есть, если рентгенолог видит на результатах МРТ единичный очаг, для более подробного его изучения будут применены разные режимы сканирования либо контрастирование.
При сравнении изменений со здоровыми участками мозга выделяют гипер-, гипо- и изоинтенсивные зоны (соответственно яркие, темные и такие же по своему цвету, как рядом расположенные структуры).
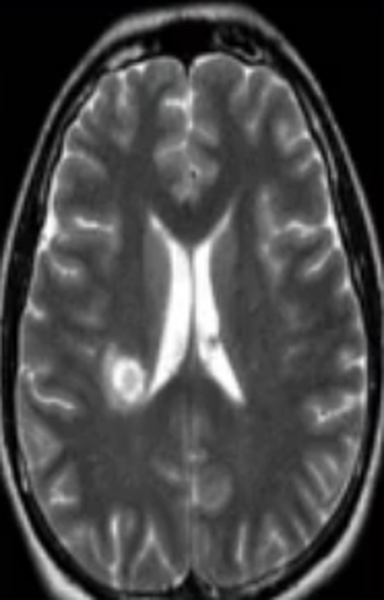
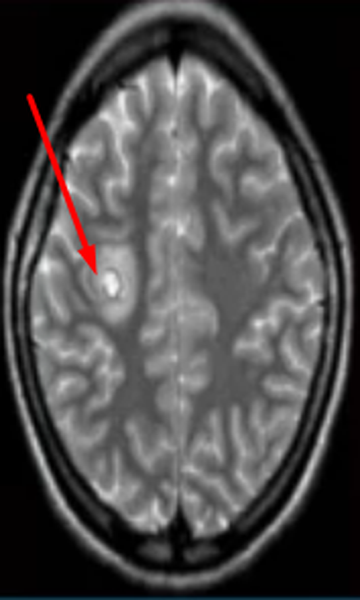 Абсцесс головного мозга на МРТ (указан стрелкой)
Абсцесс головного мозга на МРТ (указан стрелкой)
Гиперинтенсивные очаги
Выявление гиперинтенсивных, т.е. ярко выделяющихся на МР-сканах, очагов заставляет специалиста подозревать опухоль головного мозга, в том числе метастатического происхождения, гематому (в определенный момент от начала кровоизлияния), ишемию, отек, патологии сосудов (каверномы, артерио-венозные мальформации и пр.), абсцессы, обменные нарушения и т.п.
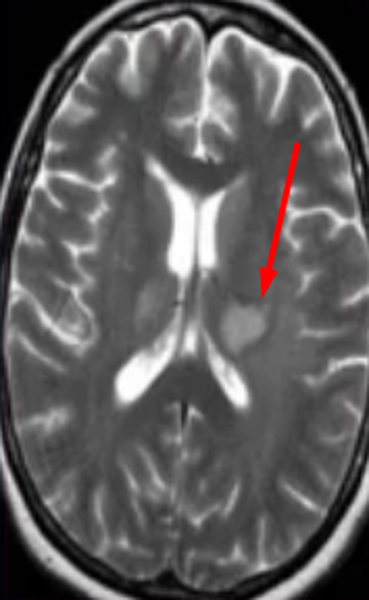 Опухоль головного мозга на МРТ (указана стрелкой)
Опухоль головного мозга на МРТ (указана стрелкой)
Субкортикальные очаги
Поражение белого вещества головного мозга обычно характеризуют, как изменения подкорковых структур. Выявленные при МРТ субкортикальные очаги говорят о локализации повреждения сразу под корой. Если обнаруживают множественные юкстакортикальные зоны поражения, есть смысл подозревать демиелинизирующий процесс (например, рассеянный склероз). При указанной патологии деструктивные изменения происходят в различных участках белого вещества, в том числе прямо под корой головного мозга. Перивентрикулярные и лакунарные очаги обычно выявляют при ишемических процессах.
Очаги глиоза
При повреждении мозговой ткани включаются компенсаторные механизмы. Разрушенные клетки замещаются структурами глии. Последняя обеспечивает передачу нервных импульсов и участвует в метаболических процессах. За счет описываемых структур мозг восстанавливается после травм.
Выявление глиозных очагов указывает на предшествующее разрушение церебрального вещества вследствие:
- родовой травмы;
- гипоксических процессов;
- наследственных патологий;
- гипертонии;
- эпилепсии;
- энцефалита;
- интоксикации организма;
- склеротических изменений и др.
По количеству и размерам измененных участков можно судить о масштабах повреждения мозга. Динамическое наблюдение позволяет оценить скорость прогрессирования патологии. Однако изучая зоны глиоза нельзя точно установить причину разрушения нервных клеток.
Очаги демиелинизации
Некоторые заболевания нервной системы сопровождаются повреждением глиальной оболочки длинных отростков нейронов. В результате патологических изменений нарушается проведение импульсов. Подобное состояние сопровождается неврологической симптоматикой различной степени интенсивности. Демиелинизация нервных волокон может быть вызвана:
- мультифокальной лейкоэнцефалопатией;
- рассеянным склерозом;
- диссимулирующим энцефаломиелитом;
- болезнью Марбурга, Девика и многими другими.
Обычно очаги демиелинизации выглядят как множественные мелкие участки гиперинтенсивного МР-сигнала, расположенные в одном или нескольких отделах головного мозга. По степени их распространенности, давности и одновременности возникновения врач судит о масштабах развития заболевания.
 Очаг демиелинизации на МРТ
Очаг демиелинизации на МРТ
Очаг сосудистого генеза
Недостаточность мозгового кровообращения являются причиной ишемии церебрального вещества, что ведет к изменению структуры и потере функций последнего. Ранняя диагностика сосудистых патологий способна предотвратить инсульт. Очаговые изменения дисциркуляторного происхождения обнаруживают у большинства пациентов старше 50 лет. В последующем такие зоны могут стать причиной дистрофических процессов в мозговой ткани.
 Лакунарный инфаркт головного мозга на МРТ (указан стрелкой)
Лакунарный инфаркт головного мозга на МРТ (указан стрелкой)
Заподозрить нарушения церебрального кровообращения можно по очаговым изменениям периваскулярных пространств Вирхова-Робина. Последние представляет собой небольшие полости вокруг мозговых сосудов, заполненные жидкостью, через которые осуществляется трофика тканей и иммунорегулирующие процессы (гематоэнцефалический барьер). Появление гиперинтенсивного МР-сигнала указывает на расширение периваскулярных пространств, поскольку в норме они не видны.
Иногда при МРТ мозга обнаруживаются множественные очаги в лобной доле или в глубоких отделах полушарий, что может указывать на поражение церебральных сосудов. Ситуацию часто проясняет МР-сканирование в ангиорежиме.
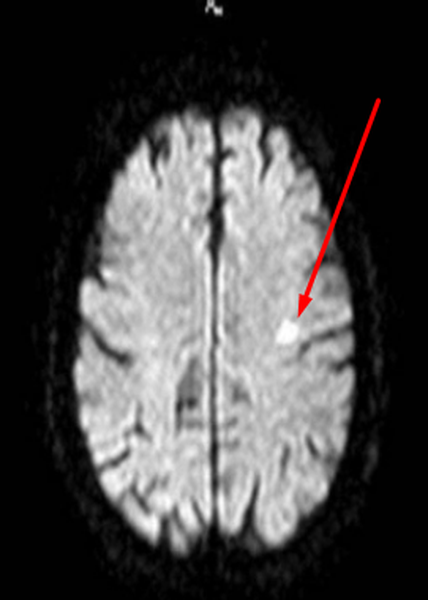
 Очаги ишемии на МРТ
Очаги ишемии на МРТ
Очаги ишемии
Нарушения мозгового кровообращения приводят к кислородному голоданию тканей, что может спровоцировать их некроз (инфаркт). Ишемические очаги при Т2 взвешенных последовательностях выглядят как зоны с умеренно гиперинтенсивным сигналом неправильной формы. На более поздних сроках при проведении в Т2 ВИ или FLAIR режиме МРТ единичный очаг приобретает вид светлого пятна, что указывает на усугубление деструктивных процессов.
Что означают белые и черные пятна на снимках МРТ?
Зоны измененного МР-сигнала могут означать:
- ишемию тканей;
- отек;
- некроз;
- гнойное расплавление;
- опухолевую трансформацию;
- метастатическое поражение;
- глиоз;
- демиелинизацию;
- дегенерацию и др.
Врач-рентгенолог описывает интенсивность сигнала, размеры и локализацию очага. С учетом полученных сведений, жалоб пациента и данных предыдущих обследований специалист может предположить природу патологических изменений.
 Острый рассеянный энцефаломиелит на МРТ
Острый рассеянный энцефаломиелит на МРТ
Причины возникновения очагов на МРТ головного мозга
Если при МРТ головного мозга выявлены очаги, их расценивают как симптомы патологии органа. Зоны гипер- или гипоинтенсивного МР-сигнала свидетельствуют о нарушении структуры определенного участка церебрального вещества. Очаговые изменения могут быть единичными или множественными, крупными, мелкими, диффузными и т.п.. Подобное наблюдается при:
- атеросклерозе;
- ангиопатии;
- инсультах;
- хронической недостаточности мозгового кровообращения;
- рассеянном склерозе или иных демиелинизирующих заболеваниях;
- болезни Альцгеймера, Пика, Паркинсона и т.п.;
- энцефаломиелите и других заболеваниях.
Очаговые изменения могут быть результатом некроза, гнойных процессов, ишемии, воспаления тканей, разрушения нервных волокон и т.п. Фокальная патология на МР-сканах почти всегда свидетельствует о развитии серьезного заболевания, а в некоторых случаях указывает на опасность для жизни больного.
Источник
Результаты МРТ головного мозга – это серия снимков в нескольких плоскостях, представляющих собой послойные виртуальные срезы толщиной в пару миллиметров, сделанные через исследуемую область. Полная и точная интерпретация снимков магнитно-резонансной томографии – работа врача-рентгенолога, имеющего специализацию в соответствующей области. Задача данного материала – знакомство с основными принципами расшифровки результатов МРТ головного мозга, но не обучение данному процессу.
Как выглядит снимок МРТ головного мозга
Классический пример МРТ снимков головного мозга показан на рисунках ниже. Магнитно-резонансная томография выполняется в поперечной (или аксиальной – рисунок снизу) и продольной (или сагиттальной — рисунок сверху) плоскостях.
Исследование выполняется в нескольких режимах. Основные из них Т1 и Т2. Изображения, полученные в данных режимах, часто также называют Т1-взвешенными или Т2-взвешенными снимками. Изображения, показанные выше, сделаны в Т1-режиме.
Главное отличие этих режимов – в том, как на снимках отображается жидкость и воздух. В Т1 режиме ткани, содержащие большое количество воды, имеют более темную окраску, в то время как в Т2 режиме они яркие, светлые. Это легко понять, посмотрев на снимки выше – глазные яблоки визуализируются в виде светлых парных округлых образований с одной стороны яркие и светлые, с другой – темные. Следовательно, снимок справа сделан в Т1 режиме, снимок слева – в Т2. Также существует разница в том, как в этих режимах отображается серое вещество головного мозга. В Т2 режиме оно светлее, чем белое вещество.
На самом деле режимов намного больше – FLAIR, DWI, STIR и так далее. Какой-то режим используется для подавления сигнала от богатых жиром тканей, какой-то – для изучения плотности распределения протонов в тканях, третий – для оценки броуновского движения молекул воды. Вот почему полный курс МРТ-диагностики для врачей длится не один месяц.
Норма и отклонения на МРТ головного мозга
Как же узнать, есть ли на снимках признаки болезни? Самое главное – запомнить, как выглядит головной мозг здорового человека. Врач, изучая снимки пациентов, постоянно сравнивает их с нормальными снимками, хранящимися у него в голове. Чтобы понять, как это происходит – посмотрите на снимки внизу:
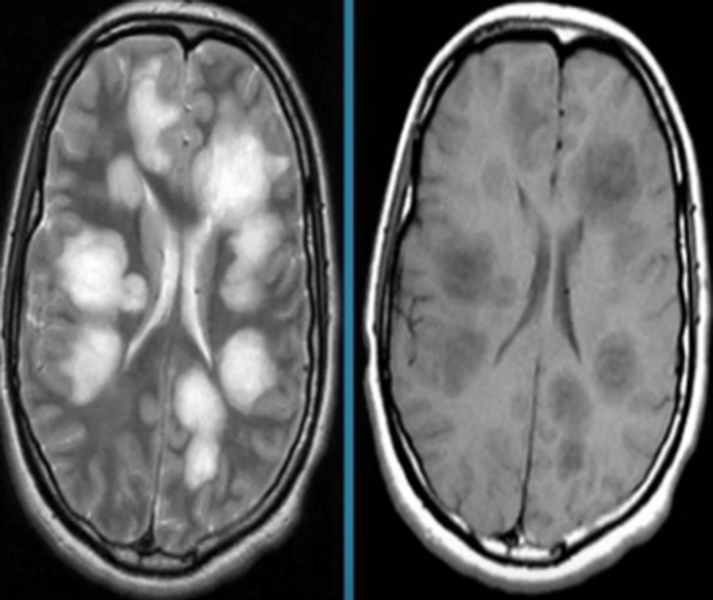
Перед вами – два снимка, сделанных в одном режиме. Снимок снизу – норма. Какое заболевание, в таком случае, есть на верхнем снимке? Чтобы понять это, нужно сравнить эти изображения. Явно видно отличие – на верхнем снимке в правой части головного мозга есть новообразование. Разница еще заметнее, если сравнить левую и правую части того же снимка.
Отметим его красной окружностью. Визуально оно представляет собой узел, неоднородный по окраске и отличающийся от серого и белого вещества головного мозга. В таких случаях, чтобы точно определить границы опухоли и определить её тип исследование повторяют с контрастом. Введение контрастного препарата в кровь через локтевую вену приводит к накоплению контрастного вещества в тканях опухоли – нормальные здоровые ткани его практически не накапливают. И мы получаем следующую картину, показанную на рисунке справа. Яркая окраска опухоли соответствует накопленному контрасту – теперь можно не только сказать, где опухоль, но и примерно определить, что это доброкачественная опухоль, так как она имеет четкие границы (злокачественные опухоли прорастают окружающие ткани, из-за чего границы будут размытыми и не такими четкими).
Таким образом расшифровка результатов МРТ головного мозга проводится путем сравнения полученных снимков с нормой. При отсутствии отличий можно говорить о том, что пациент, чьи снимки исследует врач, скорее всего здоров. Сравнивается все – форма, размеры анатомических структур, локализация, симметричность, количество спинномозговой жидкости в полостях головного мозга, и множество других параметров. Каждое заболевание, будь то инсульт или рассеянный склероз, имеет свои характерные признаки.
Как читать результаты МРТ головного мозга
Теперь попробуем прочитать заключение МРТ головного мозга с расшифровкой снимков на следующем примере:
- Техника сканирования – перечисляются режимы, в которых проводилось исследование;
- На серии томограмм определяются мелкие очаги ишемии – участки белого вещества головного мозга, испытывающие дефицит кислорода (возрастные изменения). Любые очаговые изменения вне зависимости от локализации — патология;
- Далее описывается кора головного мозга – незначительная атрофия лобно-височных долей также является возрастными изменениями (исследование проводилось у пожилого человека);
- Затем описывается система желудочков головного мозга – полостей, в которых циркулирует спинномозговая жидкость – если они не расширены, имеют нормальную форму, значит все в норме.
- Мозолистое тело, мозжечок и ствол мозга без изменений;
- Далее идет описание гипофиза – железы, расположенной на основании мозга (незначительное уплощение возможно в норме), области перекреста зрительных нервов, синусы внутренней сонной артерии – также без изменений, так как нет асимметрии, их контуры четкие и ровные;
- Затем идет описание глазных яблок и содержимого глазниц – без патологических сигналов, т.е. в норме;
- Область мостомозжечкового угла – место отхождения слухового или преддверно-улиткового нерва, отвечающего за слух – без изменений, нерв определяется с обеих сторон;
- Описываются придаточные пазухи носа – в правой гайморовой пазухе имеется киста – остальные пазухи в норме, пневматизация обычная (содержат воздух, а не гной или жидкость);
- Далее идет исследование сосудов головного мозга или МР-ангиография – отсутствие изменений калибра, симметричность, отсутствие смещения и сужения просвета – норма. Небольшое сужение допускается;
- Затем проводится венография – отсутствие изменений и нормальный калибр – норма.
В заключение выносят только патологические изменения – в данном случае это очаги ишемии, атрофия лобно-височных областей, киста гайморовой пазухи. В целом картина соответствует возрасту пациента – 65 лет. МРТ-признаки сосудистой энцефалопатии – окончательный диагноз будет определен лечащим врачом. Обратите внимание – в норме на снимках отсутствуют изменения, очаговые или диффузные (распространенные равномерно), кисты, опухоли, новообразования, участки патологической гипер или гипоинтенсивности сигнала. Анатомические образования имеют четкие ровные контуры, не смещены, симметричны. Сосуды симметричны, без признаков сужения просвета, с нормальным ходом и калибром, интралюминарный сигнал (фактически кровь в сосуде) гомогенный, что говорит об отсутствии тромбов в просвете артерии или вены.
Подобным путем проводится расшифровка и описание снимков в любой клинике. Однако точность сделанного заключения зависит от квалификации врача МРТ-диагностики.
Источник
Магнитно-Резонансная Томография (МРТ)
МРТ головного мозга является основным методом нейровизуализации и позволяет получать информацию об анатомии мозга и его патологии.

МРТ должно проводиться каждому пациенту с эпилепсией, для исключения симптоматической природы приступов.
Стандартные МРТ исследования головного мозга позволяют определить эпилептогенные поражения только в 50% случаев.
Для получения адекватной информации об анатомии мозга, пациента с эпилепсией, толщина среза должна составлять 2 мм и менее. При МР исследовании в обычных условиях толщина среза 3-4 мм, что не позволяет верифицировать мелкоочаговые изменения.

Как пример: слева представленно Т2 изображение выполненное на аппарате мощьностью 1,5 Тесла; а справа — на аппарате 3 Тесла. Заметна значительно более высокая тканевая контрастность и четкость изображения. Это является важным фактором для верификации потенциально эпилептогенного очага.
Также на ряду со стандартными импульсными последовательностями Т1, Т2, Т2-FLAIR используются дополнительные программы с высоким разрешением и минимальной толщиной среза, позволяющие визуализировать структуры мозга более детально. Как правило, наиболее высокой чувствительностью в диагностике структурной патологии головного мозга, обладают МР томографы с напряженностью магнитного поля 3Т и более.
Частой патологией ассоциированной с эпилепсией являются фокальные корковые дисплазии (ФКД).
Признаками, типичными для ФКД являются:
• усиление сигнала от серого вещества в режимах Т2 и Т2-FLAIR (устранение сигнала от свободной жидкости);
• усиление сигнала от белого вещества в субкортикальной зоне в режимах Т2 и Т2-FLAIR;
• отсутствие четкой границы между серым и белым веществом в режимах Т2 и Т2-FLAIR;
• уменьшение интенсивности сигнала от белого вещества в режимах Т1 и Т1 «инверсия-восстановление»;
• утолщение коры клиновидной формы с вершиной, направленной в сторону перивентрикулярной зоны;
• изменения толщины коры;
• аномальное строение извилин;
• гипоплазия извилин и части доли.

На рисунке представлена фокальная кортикальная дисплазия в области правой лобной доли: признаками которой являются утолщение коры головного мозга и увеличение интенсивности сигнала на Т2-FLAIR на границе серого и белого вещества.
Для склероза гиппокампа характерно наличие следующих признаков:
• Усиление сигнала от структуры в режимах Т2 и Т2-FLAIR;
• Уменьшение размеров структуры в режиме Т1 и Т1 «инверсия-восстановление» более чем на 30%.

На Т2 (слева) и Т2-FLAIR (справа) изображениях определяются признаки склероза левого гиппокампа (красная стрелка) и фокальная кортикальная дисплазия левой средней височной извилины (синяя стрелка).
Использование протонной МР-спектроскопии позволяет оценивать параметры метаболизма в эпилептогенных очагах. Наиболее часто применяется для подтверждения диагноза склероза гиппокампа, для которого характерно уменьшение отношения N-ацетил аспартата (Naa) (нейрональный маркер) к Холину (Cho) (маркер целостности клеточных мембран) и Креатину (Cr) (маркер энергетического обмена), оценивают соотношении Naa/Cr, Cho/Cr, Naa/Cho. У здоровых лиц соотношение Naa/Cr составляет 1,45±0,17, Cho/Cr — 0.60 ± 0.27, Naa/Cho — 1.00 ± 0.23.

На рисунке представленны данные МР-спектроскопии, где определяется значительное снижение соотношения N-ацетил аспартата (Naa) к Креатинину (Cr) и Холину (Cho) — что свидетельствует о склерозе левого гиппокампа (левая колонка спектроскопии).
При МРТ диагностике эпилепсии выявляется различная врожденная структурная патология: перивентрикулярные узловые гетеротопии, «двойная кора», туберозный склероз и т.д. В зависимости от выявленной патологии и ее распространенности определяется оптимальная тактика ведения пациентка: хирургическое лечение эпилепсии или медикаментозное лечение эпилепсии.


На левом рисунке (Т2) определяются признаки нарушения развития коры головного мозга в виде нарушения миграции нейронов (красные стрелки) — синдром «двойной коры» («duble cortex»). На правом рисунке (Т2) в правой височной доле определяется определяется зона повышения МР-сигнала (красное кольцо) — очаг туберозного склероза.


На рисунках представлены данные МРТ (Т2): слева визуализируются множественные перивентрикулярные гетеротопии (карсные кольца); справа — единичная узловая гетеротопия (красное кольцо), в ситуации единственной гетеротопии пациент является хорошим кандидатом для хирургического лечения с высокими шансами достигнуть после операции свободы от приступов.
Функциональная МРТ головного мозга и трактография позволяют оценивать взаимоотношение эпилептогенных очагов и функционально-значимых зон головного мозга, отвечающих за движения, чувствительность, зрение, речь. Наибольшую ценность данные методы имеют в предхирургическом обследовании пациентов, при подготовке к операции для определения границ безопасной резекции очага и рисков развития послеоперационного дефицита.


Источник
