Как измерять размеры печени на мрт
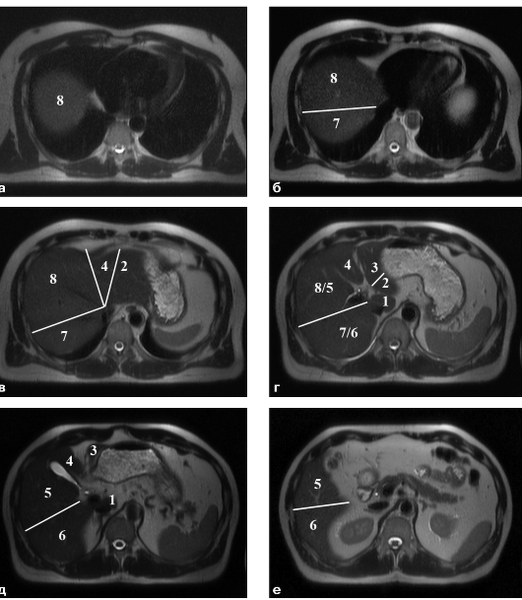
Печень
Сегментарное строение печени

Измерение размеров печени
Правая доля печени — максимальный вертикальный размер на уровне ворот печени измеряется во фронтальной проекции (Т1 или Т2 cor) по среднеключичной линии (примерно середина правого купола диафрагмы) — проводится вниз перпендикулярная линия. Норма до 15,0см, свыше 15,5см — убедительно гепатомегалия, за исключением аномалий развития (доля Ридделя) или последствия резекции левой доли печени с компенсаторной гипертрофией правой доли.

Если на этом уровне визуалируется левая доля печени, то измеряется её максимальный вертикальный размер. Если левой доли нет, делается один-два шага по срезам вперед или назад – до её появления и измеряется там по аналогичной методике. Норма до 5,0см.
Билобарный размер измеряется на аксиалах (Т1 или Т2 tra) на уровне ворот печени. Проводится линия от крайней левой границы печени на этом уровне до крайней правой границы – надо найти max размер. Норма до 21,0см.
Портальная вена
Смотреть и измерять только на аксиалах. Находить: как только рядом с нижней полой веной появляется вентральнее и правее крупный сосуд – это портальная вена в поперечном разрезе. Дальше проследить её по срезами измерять по Т1 либо когда входит в ворота печени, либо когда уходит вентрально влево к верхней полой вене. Норма до 1,5см. Свыше 1,5см — портальная гипертензия, ниже — гипоплазия.
Однородность структуры печени (обязательно смотреть в Т1) — повышение по Т1 или понижение по STIR — характерно для жировой дистрофии печени (стеатоз), понижение по Т1 — нарушение пигментного обмена или гемохроматоз.
Желчный пузырь
Размеры — по продольной оси норма 5-7см, без перегибов в отделах и перетяжек, с ровным контуром, толщина стенки 0,1-0,2см, и однородным МР-сигналом, гипер по Т2, гипо по Т1. Седиментация плотной желчи (изоинтенсивный Т1) на фоне слабо гипоинтенсивного сигнала (Т1). Указывать занимаемый объем (1/2,1/3 или больше 2/3 объема). Дополнительные включения м.б.: камни, полипы, объемный процесс.
Холедох измеряется на уровне визуализации ворот печени, норма до 0,8см (после холедохоэктомии норма до 1,0см).
Поджелудочная железа
Лучше всего видна на Т1-Fs (Т1 с жироподавлением).
Ярче всех окружающих структур. Искать по яркому свечению Вирсунгова протока в аксиалах по Т2. Сразу за холедахом (яркая округлая точка небольшого размера). Здесь — головка, тело и хвост (норма саггитальный размер 3,5 см, 2,5 см и 2,5 см соответственно). Размеры поджелудочной железы дискутабельны и должны уменьшаться по направлению от головки к хвосту. Должна иметь ровные четкие контуры, дольчатое строение. Структура должна быть однородная, может иметь «фестончатый» контур, без очаговых изменений (могут быть мелкие жировые включения при жировой дистрофии, кисты или новообразования). Проток поджелудочной железы (Вирсунгов проток) в норме 0,2-0,3см.
Если железа визуализируется в виде мозаичных компонентов и при этом её размеры не уменьшены – можно говорить о жировой дистрофии — косвенный признак хронического панкреатита.
Если железа атрофирована, уменьшена в размерах и с очень исчерченным контуром за счет фиброзирования – можно говорить о фиброзирующем хроническом панкреатите.
Селезёнка
Измеряется на аксиальных срезах 3 максимальных размера в воротах селезенки или «+» «-» шаг по срезу с целью найти максимальный размер.
Норма ориентировочно 10х5см. Ровные контуры, однородная структура. Уменьшение размеров часто может быть с возрастом физиологически, но увеличение размеров может быть при: портальной гипертензии, инфекции, лимфоме, болезнях крови, подкапсульных разрывах и не резко увеличиваться (+1-1,5см по длинной оси) конституционально.
Надпочечники
Имеют форму галочки или в виде перевернутой буквы «У». Левый надпочечник обычно визуализируется лучше, чем правый. Правый расположен рядом с нижней полой веной и краем печени и часто имеет вид узкой полоски; левый – выше хвоста поджелудочной железы в жировой клетчатке забрюшинного пространства. Размеры в зависимости от формы варьируют в широких пределах.
Норма:
- правого: высота 0,8-1,6см, ширина 0,3-1,6см, длина 1-2,5см.
- левого: высота 1,5-2,5см, ширина 0,8-1,5см, длина 1,5-2,5см.
Толщина ножки Норма – менее 1,5см.
Должны отсутствовать локальные утолщения ножек и новообразования.
Почки
Положение верхних полюсов почек:
- Слева – нижний контур тела TH12 позвонка
- Справа – верхний контур тела L1 позвонка
- Угол между срединными линиями, проведенными через ворота почек 120 градусов
Норма размеры: вертикальный 8,0-13,0см, сагиттальный приблизительно 4,0см, фронтальный 5,0-6,0 см
- Ширина коркового слоя 0,4-0,5см
- Ширина мочеточника 0,4-0,7см
- Дифференцировка слоев почек на кортикальный и мозговой – только по Т1.
Болюс: в артериальную фазу контраст копит только корковый слой, в паренхиматозную – только мозговой слой. Нарушение дифференцировки слоев – это косвенные признаки пиелонефрита.
Забрюшинное пространство
Диаметр брюшного отдела аорты – приблизительно 1,8-3,0см
Нижняя полая вена – варьирует поперечный диаметр до 2,5см
В мягких тканях должны отсутствовать увеличенные лимфоузлы (Норма 1,0 см) и новообразования.
Аорта располагается кпереди и чуть левее позвоночника. В зоне бифуркации может быть незначительное сужение до 1,5 см. Условно делиться на 2 сегмента: супраренальный и инфраренальный. После бифуркации (уровень L4 позвонка) на правую и левую подвздошную артерии прослеживается до подвздошно-бедренных сегментов. Висцеральные ветви (верхняя брызжеечная и чревная артерии) прослеживаются только на уровне отхождения от аорты.
Внутрибрюшинные лимфоузлы (номенклатура)
- Малый сальник (между желудком и левой доле печени);
- Вдоль чревного ствола аорты;
- В воротах печени;
- В воротах селезенки;
- Вокруг мезентериальных сосудов;
- Вдоль малой и большой кривизны желудка.
Забрюшинные лимфоузлы:
- Ретро- и паракавальные;
- Межаортокавальные (между аортой и нижней полой веной);
- Пара- и ретроаортальные;
- В области почечных ножек;
- Вдоль ствола брюшной аорты и подвздошных артерий.
Ретрокруральные лимфоузлы: между ножками диафрагмы и позвоночником.
Похожие статьи
Источник
 МРТ печени с указанием расположения сегментов органа
МРТ печени с указанием расположения сегментов органаПечень имеет клиновидную форму и преимущественно локализуются в правом верхнем квадранте живота. Границы органа простираются от пятого межреберного пространства справа до края реберной дуги по среднеключичной линии. Размер печени увеличивается с возрастом: в среднем — от 5 см до 5 лет и до 15,5 см в зрелом возрасте. Пространственные параметры коррелирует с полом и особенностями телосложения.
Нормальный вес самой крупной железы пищеварительного тракта составляет 1,4 — 1,5 кг у мужчин и 1,2 — 1,4 кг у женщин.
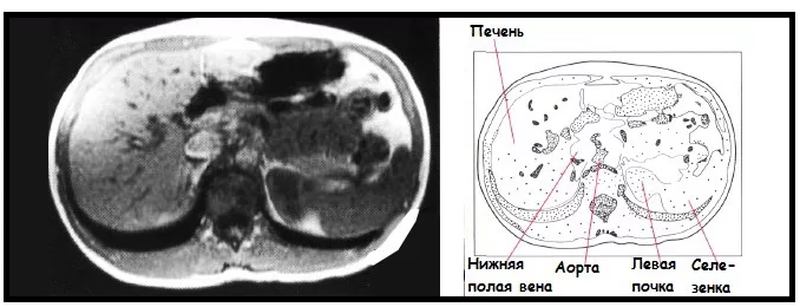 МРТ печени: норма
МРТ печени: норма
Средний размер печени в зависимости от возраста человека
Размер | Возраст |
6,4 см | 1-3 мес. |
7, 6 см | 4-9 мес. |
8,5 см | 1-5 лет |
10,5 см | 5-11 лет |
11,5 — 12,1 см | 12-16 лет |
13,5 см +/- 1,7 см | женщины |
14,5 см +/- 1,6 см | мужчины |
На магнитно-резонансных томограммах оценивают обе доли печени. Орган делится на две неравные части по месту вхождения сосудов и положению общего желчного протока. На МР-сканах правой доли максимальный вертикальный размер на уровне ворот измеряют во фронтальной проекции по среднеключичной линии. Все, что превышает 15,5 см, свидетельствует в пользу гепатомегалии. Исключения: аномалия развития (добавочная доля Риделя) или компенсаторная гипертрофия после выполненной парциальной резекции органа.
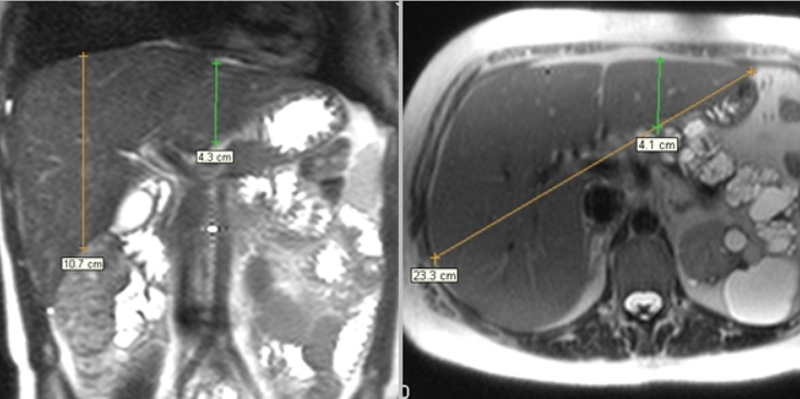 В норме вертикальный размер правой доли составляет 12-15 см, левой — 7-8 см, переднезадний размер правой доли — 12,5- 13,5 см, левой 6-7 см. Контуры органа четкие, ровные
В норме вертикальный размер правой доли составляет 12-15 см, левой — 7-8 см, переднезадний размер правой доли — 12,5- 13,5 см, левой 6-7 см. Контуры органа четкие, ровные
При визуализации левой доли измеряют ее вертикальный размер. Если последняя не видна — диагност должен сделать несколько шагов по срезам до появления обсуждаемого фрагмента и дать его оценку. Норма составляет 5 см.
Билобарный размер (линия, соединяющая крайнюю левую границу печени с крайней правой) смотрят в аксиальной проекции на уровне ворот печени. Максимально допустимое значение показателя — 21 см.
Портальная вена на МРТ локализуется вентральнее и правее нижней полой. Нормальные диаметр первой составляет не более 1,5 см. Все, что превышает данное значение — говорит о портальной гипертензии, снижение показателя наблюдают при гипоплазии сосуда.
Размеры печени на МРТ отклонения
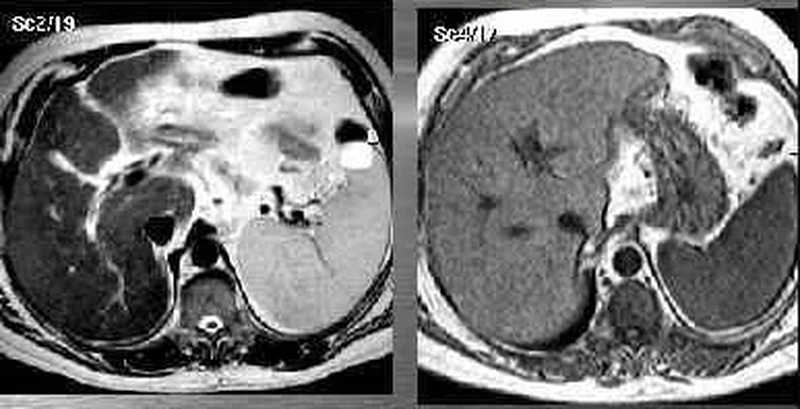 МРТ печени: цирроз, деформация органа, увеличение размеров хвостатой доли, снижение интенсивности сигнала от паренхимы. Спленомегалия
МРТ печени: цирроз, деформация органа, увеличение размеров хвостатой доли, снижение интенсивности сигнала от паренхимы. Спленомегалия
Гепатомегалия представляет собой увеличение печени с превышением нормальных размеров органа вне зависимости от причины. Состояние возникает преимущественно как следствие ряда патологий. Симптомы длительной время, до развития терминальной стадии недостаточности, могут отсутствовать. При выполнении МРТ на сканах видны изменения, свидетельствующие о начале процесса.
Заболевания, при которых выявляют изменения размеров печени и нарушение функций органа:
- цирроз;
- гепатиты, чаще вирусного, токсического и аутоиммунного происхождения;
- инфекционный мононуклеоз;
- (не)алкогольная жировая болезнь печени;
- амилоидоз;
- болезнь Вильсона-Коновалова;
- гемохроматоз (накопление избытка железа в тканях организма, особенно в печени);
- болезнь Гоше;
- кисты;
- доброкачественные новообразования;
- патология, вызванная обструкцией желчного пузыря или его протоков, например, склерозирующий холангит, холецистолитиаз;
- злокачественные поражения, включая первичные опухоли (гепатоцеллюлярная карцинома) и метастазирование в печень, как в орган-мишень;
- лейкемия, лимфома, множественная миелома;
- синдром Бадда-Киари;
- застойная сердечная недостаточность, сопровождающаяся гепатопатией и пр.
Причины увеличения печени
Увеличение печени вызвано нарушением ее функций, связанным с:
- чрезмерным употреблением алкоголя;
- бесконтрольным приемом лекарств;
- инфицированием одним из вирусов гепатита;
- отложением жира (стеатоз);
- некоторыми генетическими патологиями и пр.
Инфекционные, бактериальные и паразитарные заболевания могут вызвать гибель гепатоцитов — структурных единиц органа. Увеличенная печень пальпируется у пациентов с невыраженной жировой клетчаткой.
Симптомы, свидетельствующие о неблагополучии со стороны гепатобилиарной системы:
- пожелтение кожи и склер, кожный зуд, появление телеангиоэктазий — расширенной сети мелких капилляров, гиперемия ладоней, мышечные боли, возникновение кровоподтеков при легком нажатии;
- боль в животе, сопровождаемая тошнотой, рвотой (иногда с кровью — “кофейной гущей”);
- расстройства стула (диарея), беловатый глиняный кал, мелена;
- вздутие живота;
- постоянная слабость и головокружение;
- ухудшение памяти;
- бессонница ночью и сонливость днем и пр.
Если в теле нет металлических составляющих — магнитно-резонансная томография абсолютно безопасный способ выяснить причину недуга в независимости от пола и возраста пациента. Наибольшей информативностью обладают снимки, выполненные на высокопольном сканере с мощностью от 1,5 Тесла.
В диагностическом центре “Магнит” в СПб Можно сделать МРТ печени и органов билиарной системы в любое удобное для Вас время. Мы доступны в режиме 24/7, ночью на магнитно-резонансную томографию действуют скидки. В клинике установлено оборудование экспертного класса производства Германии. Приходите — мы Вас ждем!
Источник
Печень — непарный орган брюшной полости с высокой функциональной активностью и способностью к регенерации. Нарушение работы печени и тесно связанной с ней системы желчевыводящих путей зачастую требует углубленного обследования в виде магнитно-резонансной томографии – МРТ. Эта методика базируется на способности ядер атомов водорода менять свою конфигурацию под воздействием магнитного поля. Энергия, выделяемая во время этой реакции, служит источником изображения на экране аппарата МРТ. Однако, несмотря на безопасность и высокую информативность методики, для диагностики патологии печени она применяется далеко не всегда.

Коротко о строении и функциях печени
Печень представляет собой железу внешней секреции, продуцирующую желчь. Желчь по протокам поступает в желчный пузырь, из которого выделяется в тонкий кишечник и участвует в переваривании пищи. Печень состоит из правой и левой долей и условно разделяется на 8 сегментов с собственной системой артерий, вен, нервов. Элементарная структура железы – печеночная долька, которая включает функционально активные клетки, сосуды, желчные капилляры.
Функции печени в организме многогранны:
- пищеварительная – выработка желчи;
- детоксикационная – обезвреживание агрессивных веществ;
- энергетическая – образование глюкозы, хранение гликогена;
- обменная – хранение витаминов и минералов, регуляция обмена жиров, углеводов, белков;
- белковосинтетическая – образование белков, участвующих в свертывании крови, активации биохимических реакций;
- гормональная – синтез инсулиноподобных биологически активных веществ.
Кроме того, печень является депо крови, которая в экстренных ситуациях поступает в общее сосудистое русло и предотвращает осложнения после массивной кровопотери.

Показания и противопоказания для МРТ
МРТ печени с высокой точностью показывает изменения ее структуры, что позволяет выявить практически любую патологию органа. Тем не менее во многих случаях назначение этой методики считается нецелесообразным, поскольку ультразвуковое исследование мало чем уступает МРТ без контрастирования.
Показания к назначению МРТ печени:
- новообразования железы;
- кисты;
- абсцессы;
- аномалии строения органа;
- изменения желчных путей;
- планируемое оперативное вмешательство на печени;
- невозможность проведения компьютерной томографии с контрастированием при циррозах, абсцессах, кистах или других печеночных патологиях;
- неопухолевые болезни печени или желчного пузыря.
Последнее показание считается относительным, поскольку с выявлением таких болезней, как гепатит, цирроз, эхино- или альвеококкоз, холецистит, желчнокаменная болезнь успешно справляется УЗИ.
Противопоказания к проведению магнитно-резонансного обследования связаны в основном с особенностями работы томографов. Абсолютный запрет на выполнение МРТ накладывается при наличии в организме:
- кардиостимулятора;
- ферромагнитных протезов, имплантатов, осколков;
- клипированных с целью остановки кровотечения сосудов;
- металлического аппарата Илизарова;
- пересаженной почки.
МРТ печени с введением контраста противопоказано при:
- тяжелой почечной недостаточности;
- беременности;
- индивидуальной непереносимости контраста;
- гемолитической анемии.
Есть еще ряд состояний, которые накладывают ограничения на выполнение магнитно-резонансного исследования. Это относительные противопоказания:
- неферромагнитные имплантаты и протезы;
- инсулиновые помпы;
- I триместр беременности;
- грудное вскармливание;
- тяжелая сердечная недостаточность;
- клаустрофобия;
- психическое или двигательное возбуждение (особенно это актуально для обследования детей);
- эписиндром;
- татуировки с металлическими частицами в красящем веществе;
- избыточный вес (более 120–200 кг).
Наличие неферромагнитных объектов в организме не является строгим противопоказанием для проведения процедуры, но может существенно снизить ее точность.
К какому врачу обратиться за назначением
Магнитно-резонансную томографию желчных путей и печени обычно назначают терапевты или хирурги, иногда – врачи более узких специальностей: гастроэнтерологи, гепатологи, инфекционисты, онкологи. Все зависит от того, с какой проблемой пациент приходит к врачу, какое заболевание подозревает специалист. Например, онколог назначает обследование на предмет выявления опухолевого образования, уточнения его природы, а инфекционист может рекомендовать МРТ при тяжелом течении гепатита или паразитоза печени, когда УЗИ не дает полной информации о болезни.
Как правильно подготовиться к исследованию
Планируемая МРТ печени требует специальной подготовки к обследованию:
- В течение 3 суток до диагностики рекомендуется диета, исключающая блюда, которые повышают газообразование в пищеварительном тракте: белокочанную капусту, бобовые, свежие фрукты и овощи, сдобу, пряности, газированные напитки. Если справиться с метеоризмом одной диетой не удается, то врачи назначают лекарственные средства: Эспумизан, Смекту, Панкреатин и другие. Это необходимо, чтобы раздутые газом кишечные петли не препятствовали визуализации.
- За 5-6 часов до МРТ нельзя ничего есть и пить большие объемы жидкости. Разрешается употреблять только негазированную воду в небольшом количестве. Голодание требуется, чтобы дать время желчному пузырю наполниться желчью, тогда его осмотр будет более информативным.
- Перед обследованием не разрешается курить и употреблять алкоголь, наркотические и стимулирующие вещества.
- Если пациент страдает клаустрофобией, то врачи советуют за сутки до МРТ начать прием легких успокаивающих препаратов: Ново-пассита, Персена, Тенотена, настоя валерианы. Более серьезные медикаменты может назначить только доктор. Важно также подготовиться морально: имейте в виду, что процедура безвредна, аппарат имеет вентиляционную систему, а вы в любой момент можете связаться с врачом и попросить остановить процедуру.
- Собираясь на МРТ, обязательно возьмите с собой направление, амбулаторную карту с результатами проведенных исследований, страховой медицинский полис. Наденьте удобную одежду без металлических элементов и минимум металлических аксессуаров. Декоративную косметику, содержащую частицы металла перед процедурой нужно будет смыть. Если у вас есть вживленные имплантаты и другие конструкции, то возьмите с собой паспорт на них либо выписной эпикриз из стационара, где указывается тип имплантата и его состав.
- Непосредственно перед обследованием пациент снимает с себя все украшения, съемные протезы и другие металлические предметы, а также оставляет в специальной емкости магнитные носители: сотовые телефоны, пластиковые карты с магнитной лентой, mp3-плееры.
Подготовка к проведению МРТ печени с контрастированием практически ничем не отличается от стандартной. Единственный важный момент: если у вас есть хронические болезни почек, то предварительно нужно будет сдать анализ крови для определения их функции и взять с собой результат.
Что будет происходить в кабинете – методика проведения томографии
Из специальной комнаты, в которой проводится подготовка и остаются все ненужные вещи, пациент непосредственно проходит в кабинет с аппаратом МРТ. Здесь медсестра помогает ему правильно лечь на кушетку томографа, объясняет, как он должен вести себя во время процедуры и показывает, каким образом можно связаться с врачом. Обычно для этой цели имеется специальное переговорное устройство или пульт с «тревожной кнопкой», на которую пациент нажимает, если почувствует себя плохо.
В томографе важно устроиться поудобнее, поскольку придется неподвижно пролежать не менее 20 минут.
Медсестра фиксирует пациента с помощью валиков, затем выходит к врачу в соседний кабинет и прикрывает дверь. Врач может наблюдать за больным через окно и общаться при помощи переговорного устройства. В нужный момент он даст команду «вдохнуть и не дышать». Тогда надо будет сделать паузу в дыхании на полминуты.
После включения томографа кушетка с пациентом заезжает внутрь замкнутой трубы, в которой происходит съемка. Имейте в виду, что аппарат МРТ во время работы издает громкие неприятные звуки, поэтому иногда пациенту предлагают надеть наушники или беруши. Других дискомфортных ощущений быть не должно: только чувство легкого нагревания исследуемой области.

Пролежать в томографе придется от 30 до 60 минут. Если МРТ-исследование печени и желчевыводящих путей проводится с контрастированием, то после выполнения обычных снимков процесс прерывается, врач вводит пациенту в вену контраст и возобновляет процедуру. После завершения обследования кушетка автоматически выезжает из трубы. Это значит, что можно вставать и приводить себя в порядок.
В некоторых случаях (ранний детский возраст, бессознательное состояние, психомоторное возбуждение) МРТ выполняют под общим наркозом. Такие вмешательства требуют специальной подготовки, их обговаривают заранее. Заключение отдают больному через 2 часа после МРТ либо на другой день.
Применение контрастного вещества
МРТ желчных протоков и печени с контрастом назначают при наличии объемных образований или препятствий оттоку желчи для уточнения их природы. Контраст, используемый во время МР-диагностики, содержит гадолиний. Разработано несколько веществ на гадолиниевой основе. Для визуализации печени лучше всего подходит Примовист, в большем объеме накапливающийся в тканях печени.
Препарат вводят во время обследования внутривенно струйно. Если есть риск развития аллергии, то предварительно проводят аллергопробу, введя сначала небольшой объем контраста, чтобы оценить реакцию организма на чужеродное вещество. Препарат выделяется кишечником и почками, поэтому почечная недостаточность является противопоказанием для контрастирования. Его не делают также беременным женщинам, поскольку не проведено достаточно клинических исследований о влиянии гадолиния на плод.
На снимках МРТ видны хорошо кровоснабжаемые участки, накапливающие контраст, а также области с разрушенными клетками печени. Это позволяет сделать заключение о характеристиках новообразования (злокачественная или доброкачественная опухоль, метастаз).
Расшифровка результатов томографии печени, что покажет исследование
Заключение МРТ-исследования печени и желчевыводящих путей содержит следующую информацию:
- режим сканирования (Т1-, Т2-взвешенный, FLAIR, DWI);
- проекции, срезы на снимках;
- наличие контрастирования, название и объем контрастного средства;
- размеры, форма органов;
- структура тканей;
- наличие патологических образований, их локализация;
- особенности сосудов и желчных протоков печени.
В норме на снимках МРТ печень выглядит как орган с однородной структурой без дополнительных включений, обычных размеров и формы, без расширения желчных протоков. Желчный пузырь имеет однородное содержимое без камней, его стенки не утолщены, размеры средние. Все видимые желчные и кровеносные сосуды без патологических расширений или сужений, лимфоузлы в воротах печени не увеличены.
При наличии болезней печени и желчных путей МРТ покажет нарушения в их структуре. При циррозе орган увеличен либо уменьшен в размерах, с бугристыми контурами, расширенными сосудами системы воротной вены. Киста выглядит как округлое образование относительно правильной формы, заполненное жидкостью, не поглощающей контраст. Паразитарные кисты дополнительно содержат в полости перегородки и камеры.
Опухоли обычно накапливают контрастное вещество и имеют разную интенсивность в разных режимах визуализации. Метастазы имеют вид множественных очагов неправильной формы, не поглощающих контраст. При жировом гепатозе ткани печени становятся слишком плотными, видны очаги разрастания жировой ткани.
Альтернативные методы диагностики
Главными «соперниками» МРТ считаются УЗИ и компьютерная томография (КТ). УЗИ выигрывает за счет высокой информативности и большей доступности. Как правило, оно позволяет с меньшими финансовыми и временными издержками получить аналогичный результат. Именно поэтому УЗИ назначают для первичной диагностики болезни или просто в качестве профилактического осмотра. На основании полученных результатов решают вопрос о необходимости проведения МРТ либо КТ с контрастным усилением или без него.
Если по УЗИ выявлены признаки цирроза, гепатита, жирового гепатоза, кист, конкрементов в полости желчного пузыря, то дополнительная диагностика, как правило, не требуется. Безусловно, КТ и МРТ дают более точную картину болезни, но это не влияет на тактику лечения и дальнейшего ведения пациента.
При выявлении на УЗИ объемного образования неуточненной природы назначают дообследование в виде МРТ или КТ с контрастированием. Они помогут врачу понять, доброкачественный или злокачественный характер имеет новообразование. Информативность этих методик в данной ситуации равнозначна.
Если же УЗИ печени указывает на наличие жидкостных образований (кист, абсцессов) или возможных метастазов, то более информативным будет КТ печени с контрастным усилением.
Важно понимать, что инструментальные методики не всегда способны дать полную информацию о состоянии желчных путей и печеночных структур. В дополнение к ним обязательно делают биохимический анализ крови для оценки функции органа.
Подведение итогов
При подозрении на заболевание печени и желчевыводящих путей диагностика с помощью МРТ проводится обычно только после ультразвукового исследования. Большим спросом пользуется МРТ с введением контраста. Такая методика позволяет получить наиболее полную информацию о патологических образованиях, выявленных в печени. МРТ считается более безопасной методикой по сравнению с КТ, поэтому ее нередко назначают тогда, когда проведение последней невозможно.
Источник
