Как на мрт увидеть нерв
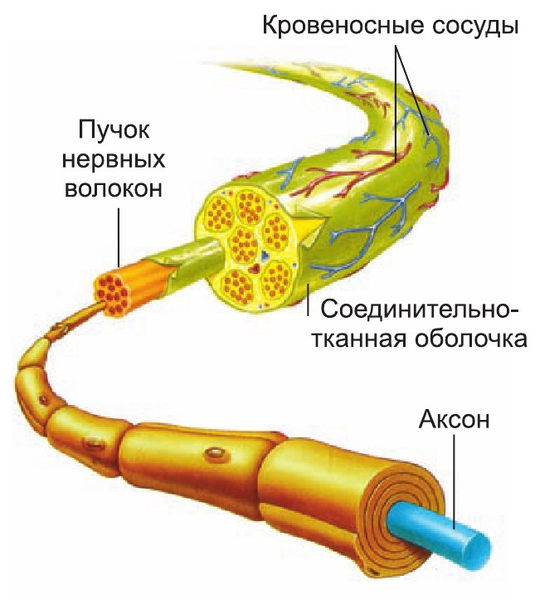 Строение нерва
Строение нерваВ арсенале специалистов широкий спектр методик для оценки анатомии и функциональности различных отделов нервной системы. Одна из них — магнитно-резонансная томография. Технология позволяет не только исследовать конкретные нервы на МРТ, но и распознать глобальные проблемы головного и спинного мозга, влияющие на функционирование организма.
Магнитная томография выявляет различные патологии, при которых возникают нарушения в части либо во всей нервной системе в целом. Диагностика покажет:
- врожденные аномалии развития позвоночника;
- нарушения в головном мозге (гидроцефалию и другие дефекты);
- последствия травм (МРТ показывает частичный или полный разрыв нервных волокон в спинном и головном мозге, крупных стволах);
- вовлечение нервов в процесс рубцевания;
- сдавление спинного мозга или его корешков (последнее в разговорной речи называют “защемленный нерв”);
- дегенеративные заболевания нервной системы;
- сосудистые нарушения (на снимках видно мальформации, перестройки кровотока и другие патологии артерий и вен);
- инфекционные, воспалительные процессы в нервных стволах и узлах;
- генетические болезни (нервно-мышечную дистрофию и пр.);
- мозговые и иные новообразования (доброкачественные и злокачественные опухоли периферических нервов).
Достоверность метода МРТ весьма высока. При возникновении проблем с чувствительностью, двигательных нарушениях, подозрении на защемление нерва доктора назначают пациентам магнитное сканирование. В направлении на исследование врач указывает локализацию структуры, которую необходимо рассмотреть.
МР-диагностика позволяет:
- уточнить показания к хирургическому вмешательству;
- снизить число неожиданных интраоперационных находок;
- определить тактику консервативного лечения;
- оценить эффект от проводимой терапии и необходимость коррекции последней.
Показывает ли МРТ защемление нерва?
Многих пациентов интересует вопрос, видно ли на МРТ защемление нервов, что покажет сканирование при болях в пояснице и других частях тела?
У магнитно-резонансной томографии немало преимуществ, среди которых высокая разрешающая способность в изучении мягкотканных структур и возможность послойной съемки зоны интереса в трех плоскостях с шагом от 1 мм. Несмотря на качественное отображение исследуемой области, данный метод выявляет не само защемление нерва (его на снимках не видно), а причину компрессии: МРТ покажет воспалительный процесс, опухоль, грыжу межпозвонкового диска и прочие патологии.
На основании результатов сканирования на магнитном томографе врач сможет правильно поставить диагноз и подобрать оптимальный вариант лечения.
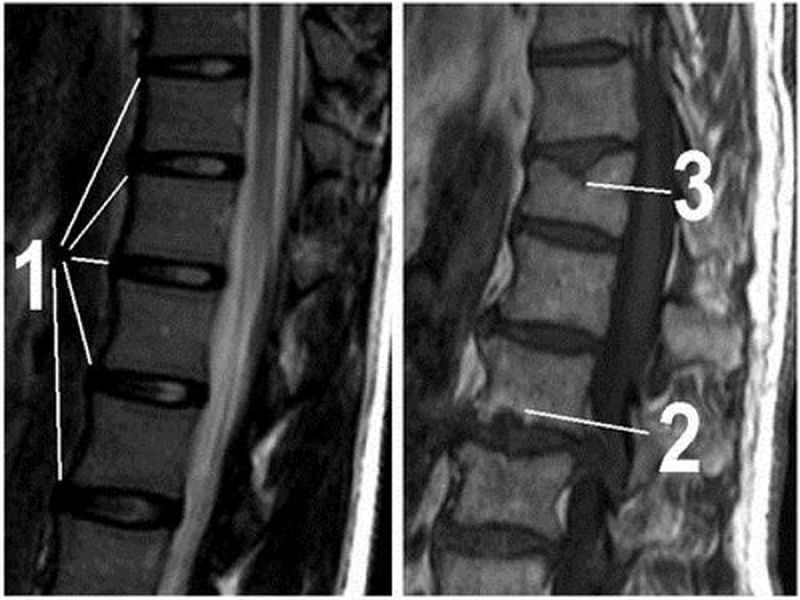 МР-томограммы позвоночника показывают норму и патологии: 1 — на снимке видны межпозвонковые диски без изменений, 2 — грыжа Шморля и большая задняя грыжа межпозвонкового диска с компрессией спинного мозга, 3 — клиновидная деформация позвонка и грыжа Шморля. При данных нарушениях велика вероятность защемления нерва
МР-томограммы позвоночника показывают норму и патологии: 1 — на снимке видны межпозвонковые диски без изменений, 2 — грыжа Шморля и большая задняя грыжа межпозвонкового диска с компрессией спинного мозга, 3 — клиновидная деформация позвонка и грыжа Шморля. При данных нарушениях велика вероятность защемления нерва
Как выглядят нервы на снимке МРТ?
У нервов средняя интенсивность сигнала на снимках, и на Т1 и Т2 взвешенных изображениях они обычно теряются на фоне жира. Несмотря на высокое разрешение магнитно-резонансной томографии без применения специальных программ данные структуры практически не видны. Для визуализации черепно-мозговых и других нервов сканирование делают с использованием особого режима подавления сигнала от жира, а при подозрении на опухоли — с дополнительным контрастным усилением препаратами на основе хелатов гадолиния.
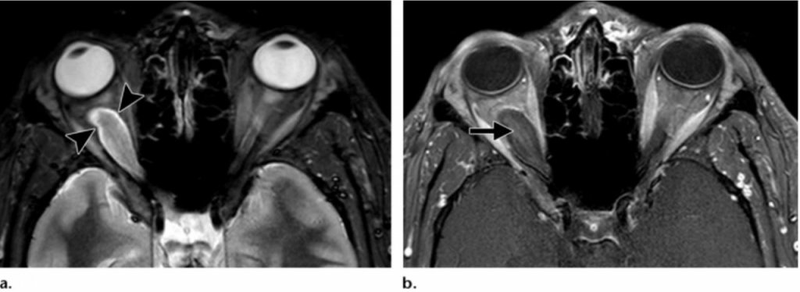
 На магнитн-резонансных томограммах девочки с проптозом (смещением вперед глазного яблока) можно увидеть глиому зрительного нерва: a) аксиальный срез МРТ IR с коротким временем инверсии показывает образование справа (обозначено стрелками); b) постконтрастные аксиальные срезы Т1 с жироподавлением демонстрируют минимальное накопление усилителя опухолью (отмечено стрелкой). Нерв не дифференцируется из-за неоплазии.
На магнитн-резонансных томограммах девочки с проптозом (смещением вперед глазного яблока) можно увидеть глиому зрительного нерва: a) аксиальный срез МРТ IR с коротким временем инверсии показывает образование справа (обозначено стрелками); b) постконтрастные аксиальные срезы Т1 с жироподавлением демонстрируют минимальное накопление усилителя опухолью (отмечено стрелкой). Нерв не дифференцируется из-за неоплазии.
Пройти обследование нервов на МРТ можно в диагностическом центре “Магнит”. Запись на процедуру по телефону +7 (812) 407-32-31.
Источник
МРТ наиболее популярный метод при исследовании суставов, однако не менее актуален когда необходимо осмотреть структуру нерва. Об этом не все помнят, однако польза этого метода для объективной оценки повреждений или заболеваний нервных волокон очевидна.
Структура нервной системы человека
Прежде чем углубиться в патологическую физиологию и диагностику повреждений нервов, поясним особенности устройства человеческой нервной системы в целом.
Двигаясь от общего к частному, различают центральную и периферическую ее части. Центральная включает головной и спинной мозг, периферическая состоит из соматической и вегетативной составляющих. С точки зрения физики, головной и спинной мозг — основной компьютер действий (идея действия), а периферия — обеспечивает связь с рецепторами тела, мышцами, суставами (реализация идеи действия).
Соматическая нервная система контролируется сознательно, реализует передачу нервного командного сигнала от внешнего раздражителя к центральному компьютеру по восходящим чувствительным волокнам, запуская при этом целый каскад химико-биологических реакций. И наоборот, от командного центра по нисходящим моторным волокнам к конечности или конкретному ее элементу (пример: притронувшись к горячему предмету, мы ощущаем боль, сигнал стремительно поступает и обрабатывается центральной нервной системой, передавая импульс о необходимом действии — оттдернуть руку от источника опасности). Для нас в обычной жизни это происходит рефлекторно. Мы даже не задумываемся над тем, как отлажено все устроено в нашем организме, и какая ценная работа проводится в считанные миллисекунды.
Помимо сознательно контролируемых функций, нервная система способна работать на «автопилоте», контролируя те процессы, которые мы не в силе решить сознательно. Прежде всего это работа внутренних органов. Даже когда мы спим, организм продолжает функционировать: кровеносные сосуды, сердце, органы дыхания и пищеварения, мочеотделения и внутренней секреции. Всем этим заправляет вегетативная нервная система, ее симпатическая и парасимпатическая части. Симпатика — это условно оружие самообороны, а парасимпатика — режим покоя и расслабления.
Основные методы исследования патологий нервной системы
Сегодня в арсенале докторов широкий спектр методик, позволяющих полноценно оценить анатомию различных отделов нервов, чтобы определиться с методом лечения: будь-то сшивание поврежденных фрагментов, а возможно вставочная пластика при большой протяженности дефекта, или выделение сдавленных нервных волокон из рубцовых спаек, или воспаленное / дистрофическое состояние нерва, требующее специфической медикаментозной и физиотерапии.
1. Электроэнцефалография — регистрирует потенциалы, производимые нейронами головного мозга, при отведении их от поверхности кожи головы. Произведенные ритмы, опеределяют нейронную активность в состоянии сна и бодрствования
2. Реоэнцефалография — исследует пульсовые изменения кровенаполнения мозговых сосудов
3. Эхоэнцефалография — определяет расположение, размеры уплотнений и полостей в мозге, а также костях черепной коробки (в основе регистрация ультразвуковых волн)
4. Электронейромиография — регистрирует биоэлектрические потенциалы в скелетных мышцах при возбуждении мышечных волокон
5. Магнитоэнцефалография — регистрирует магнитные поля в коре головного мозга, исключая искажения от тканей, покрывающих мозг, не требует индифферентного электрода, отражает только источники активности, параллельные черепу (преимущество в сравнении с электроэнцефалографией)
6. Позитронно-эмиссионная томография — позволяет оценить состояние структур мозга и функциональную активность нервной ткани по локализации и перемещению специфических изотопов, вводимых в кровь при исследовании
7. Магнитно-резонансная томография — визуализирует нервные ткани и структуры, а также окружающие мягкие ткани за счет парамагнитных свойств их ионов, способных поляризироваться и вступать в резонанс под воздействием магнитного поля
8. Термоэнцефалоскопия — позволяет оценить локальный обмен веществ и кровоток головного мозга по его продукции, применяется как дополнительное обследования во время оперативных вмешательств в нейрохирургии.
Какие заболевания видны на МРТ нервов
Если рассматривать МРТ как метод исследования нервных стволов, с его помощью можно распознать как проблему состояния конкретного нерва или нервного сплетения, так и более глобальные проблемы окружающих структур (головного, спинного мозга), сказывающихся на функционировании периферии. Итак, это могут быть:
- Аномалии развития нервов или сосудов
- Травмы, повреждения нервов
- Кровоизлияния, сдавливание спинного мозга
- Защемление и воспаление (невриты) нервных окончаний
- Атрофии, нарушения структуры сосудов (мальформации, кавернозные ангиомы, аневризмы)
- Нарушения нормального кровообращения
- Гидроцефалия головного мозга
- Инфекционные заболевания, их последствия
- Онкологические новообразования (в том числе на ранних стадиях, до развития клинических проявлений)
Показания к МРТ исследованию
Достоверность метода достаточно высока, поэтому при проблемах чувствительного или двигательного характера в конечностях, позвоночнике, иных частях тела, доктора, как правило, направляют пациента на дообследование. Основные специалисты к которым обращаются в данных случаях пациенты — ортопеды, мануальные терапевты, невропатологи и нейрохирурги.
В направлении на исследование доктор указывает конкретную локализацию структуры, которую хотел бы визуализировать (пример, МРТ малоберцового нерва или МРТ плечевого сплетения, локтевого нерва).
МРТ позволяет уточнить диагноз защемления седалищного нерва, одного из весьма частых причин мучений пациентов, неврит лицевого или тройничного нерва, а также заболевания и патологические состояния других нервных структур, существенно ухудшающих качество жизни людей. Правильно установленый диагноз позволяет применить целесообразную тактику лечения и вернуть утраченную функцию или устранить патологический очаг, с целью предупреждения прогрессии заболевания.
Применяйте все совеременные методы на пути к обретению здоровья, все возможности для доступного и качественного объективного исследования сегодня открыты.
Будьте здоровы!
Источник
.
Чтобы восстановить функцию поврежденного периферического нерва (в т.ч. нервного сплетения) необходимо, во-первых, своевременного определить патогенетический вариант повреждения нервной структуры (разрыв, компрессия, компрессия+ишемия, ишемия, нарушение метаболизма, аутоиммунная деструкция и т.д.; частота «травма-генных» повреждений периферических нервов составляет от 1,5 до 10% от всех травм), а, во-вторых, необходимо в максимально возможном объеме установить степень анатомического повреждения нервного ствола и вовлеченность в патологический процесс структур, окружающих нерв. Осуществление перечисленных выше составляющих диагностического процесса позволяет выбрать оптимальную, наиболее эффективную (в т.ч. в прогностическом значении) тактику консервативного и (при необходимости) оперативного лечения, а соответственно и свести к минимуму «%» выхода на инвалидность пациентов с повреждениями периферических нервов.
В решении выше перечисленных клинико-диагностических задач, бесспорно, большую роль играет неврологический (оценка рефлекторной, двигательной, чувствительной, вегетативно-трофической функций нерва[ов]) и нейро-ортопедический осмотры. Характер и локализация костных травматических повреждений в определенных случаях позволяют предполагать возможность одновременного повреждения нервов. Например, асимметричные подвывихи и вывихи шейных позвонков с выраженным ротационным компонентом, многооскольчатые переломы поперечных отростков и ножек дужек шейных позвонков (средние опорные структуры) с большой вероятностью могут сочетаться с отрывом спинномозговых корешков. Переломы костей, расположенных вблизи нервных стволов, особенно со смещением отломков, вывихи в плечевом и тазобедренном суставах могут приводить как к прямому повреждению нервов, так и к тракционному и компримирующему воздействию на них.
Но, к сожалению, для полноценной диагностики, и, соответственно, для достижения максимально возможного анатомического и функционального восстановления нерва (сплетения), как правило, требуется применение дополнительных методов исследования. Рутинно применяются такие электрофизиологические методы исследования, как электромиография и электронейромиография (ЭМГ и ЭНМГ), а также (в некоторых клиниках) транскраниальная магнитная стимуляция; при этом ЭМГ и ЭНМГ традиционно признаются «золотым стандартом» в диагностике патологии периферической нервной системы. Однако необходимо отметить, что информация, полученная в ходе вышеперечисленных обследований, не дает представления о состоянии окружающих тканей, не указывает на характер и причину повреждения нервного ствола и не всегда точно отражает локализацию изменений. В то же время именно эти сведения помогают определить тактику консервативного или оперативного лечения.
Ультразвуковое исследование периферической нервной системы впервые было применено для диагностики заболеваний нервных стволов в конце 90-х годов прошлого столетия. С началом использования этого метода стали понятными его неоспоримые преимущества по сравнению с другими способами диагностики. Ультразвуковой мониторинг позволяет диагностировать анатомический перерыв нервного ствола. Сканирование нерва на протяжении помогает определить уровень повреждения, анатомическую целостность нерва и его взаимоотношение с окружающими тканями. Ультразвуковое исследование показано при выпадении функции нерва для исключения его компрессии, в том числе металло- конструкцией. При ультразвуковом сканировании следует обращать внимание на толщину, повышение эхогенности, неоднородность иннервируемых мышц для выявления ультразвуковых признаков денервационного синдрома, развивающихся в результате грубого поражения нервного ствола.
В выявлении заболеваний периферических нервов и особенно плечевого сплетения особенно велики возможности магнитно-резонансной томографии (МРТ) [иллюстрации доступны по ссылке, указанной в разделе «дополнительная информация» — см. источник №1]. К преимуществам МРТ можно отнести высокую разрешающую способность в исследовании мягких тканей, возможность многоплоскостного исследования, неинвазивность, отсутствие ионизирующего излучения, отсутствие артефартов от костных элементов. Таким образом, МРТ позволяет определить уровень, причину, характер повреждения нерва и выбрать соответствующую тактику лечения, в т.ч. оперативного (невролиз, шов поврежденного нервного ствола, имплантация эпиневральных электродов ), особенно у категории пациентов с тракционным повреждением нервных структур.
МРТ позволяет:
■ выявить полный или частичный перерыв периферического нерва непосредственно в области травмирующего воздействия;
■ выявить отрыв нервного корешка от спинного мозга в результате тракционного воздействия (к тому же при тракционном повреждении плечевого сплетения костные или мягкотканые рубцовые изменения могут отсутствовать — в таких случаях МРТ позволяет достоверно диагностировать отрыв нервных корешков от спинного мозга);
■ выявить вовлечение нервов в посттравматический рубцовый процесс;
■ выявить компрессию нервов рубцовой тканью и костными выступами при неправильно сросшихся переломах костей.
МРТ позволяет:
■ уменьшить количество нежелательных интраоперационных находок;
■ уточнить показания к проведению малоинвазивного оперативного вмешательства у пациентов с тракционным повреждением без формирования ликворной кисты в области отрыва корешка, формирующего первичные стволы плечевого сплетения, а также атрофии нервного ствола или грубого сдавления нерва рубцовой тканью.
Важно: при появлении симптомов повреждения или раздражения нерва после костной или мягкотканой травмы МРТ проводится на втором этапе комплексного лучевого исследования с целью детальной визуализации соотношения нервных стволов с рубцовыми мягкоткаными изменениями и патологическими костными образованиями. Первый этап должен включать полипозиционную рентгенографию, а при необходимости – КТ (рентгеновскую компьютерную томографию), в том числе с 3D-реконструкцией костных структур.
В заключение необходимо отметить, что МРТ-визуализация нисколько не умаляет и, тем более, не исключает другие (выше перечисленные) методы диагностики патологии периферических нервных структур. Только лишь полное клиническое обследование и инструментальное исследование позволяют диагностировать причину нейропатии на фоне травматических и тракционных повреждений периферических нервов и дифференцированно подходить к тактике лечения.
Дополнительная информация:
1. [читать] статья (источник предоставленного материала) «МРТ-диагностика повреждений периферических нервов» И.И. Мартель, И.А. Мещерягина, Ю.Л. Митина, О.С. Россик, Е.А. Михайлова, Российский научный центр «Восстановительная травматология и ортопедия» им. академика Г.А. Илизарова (Курган), 2011;
2. [читать] статья «Методы МРТ-визуализации ущемления и нейропатии нервов нижней конечности» Andrea Donovan, MD; Zehava Sadka Rosenberg, MD; Conrado F. Cavalcanti, MD.
Источник
Эффективный диагностический инструментальный способ МРТ, используют при разных видах поражения тройничного нерва с целью точной постановки диагноза.
Процедура помогает быстро и точно определить, какие патологические факторы привели к заболеванию, затем — грамотно разработать стратегию лечения.
Тройничный нерв — структура, особенности и функции
Тройничный нерв — пара самых крупных нервов, связанных с головным мозгом, расположенных симметрично в черепно-лицевой зоне с обеих сторон лица.
Нерв состоит из трёх ветвей, исходящих из нервного узла (ганглия) в районе виска — глазной ветви, верхне- нижнечелюстной, которые тянутся к области лба, век, щёк, носоглотки, челюсти.
Посредством ветвей осуществляется управление двигательной активностью мышц в зоне их действия (жевательных, глотательных), функционирование слюнных желез, обеспечивается чувствительность лица, век, тканей полости носа, рта, глотки, твёрдой оболочки мозга, мягких тканей черепа, зубов и челюстей.
Диагностика МРТ при поражении тройничного нерва
Магнитно-резонансная томография — безопасное, информативное аппаратное диагностическое обследование, в основе которого заложено послойное исследование структуры ткани и выявление причин поражения нерва с использованием высокочастотных электромагнитных импульсов.
К достоинствам МРТ тройничного нерва относится:
- безопасность, поскольку исследование проводится без проникновения в ткани и применения рентгеновских лучей;
- безболезненность;
- получение снимков точных детализированных «срезов» тканей в зоне поражения;
- возможность обнаружить малейшие отклонения от нормы.
Благодаря высококачественным снимкам, методика помогает с высокой точностью понять причину, вызывающую поражение нерва, отличить патологии со схожими признаками, исключить развитие злокачественных очагов.
В каких случаях проводят исследование
Поражение тройничного нерва из-за переохлаждения, инфицирования, воспаления, травмирующих воздействий и других повреждающих факторов приводит к расстройству чувствительности и движения мышц в соответствующих зонах, и часто — к острым невыносимо сильным болям.
Пациенту показано проведение МР-диагностики при следующих аномальных состояниях:
- появление тянущих или внезапных интенсивных болей в области висков, челюстей, лба, верхней и нижней губы с одной стороны лица (или с обеих);
- боль при движениях мышц лица и ротоглотки – мимике, жевании, глотании;
- боли при прикосновении к коже лица, головы, полости рта (наложение макияжа, бритьё, чистка зубов);
- частичное или полная потеря чувствительности (онемение) с одной или обеих сторон;
- возникновение ощущений жара или холода, мурашек, покалывания;
- паралич, спазм или судорожные сокращения мышц на лице, жевательных мышц, затруднённое глотание, тик века, опущение угла рта или века;
- появление на лице асимметрии, отёчности;
- слуховые расстройства, боли внутри уха.
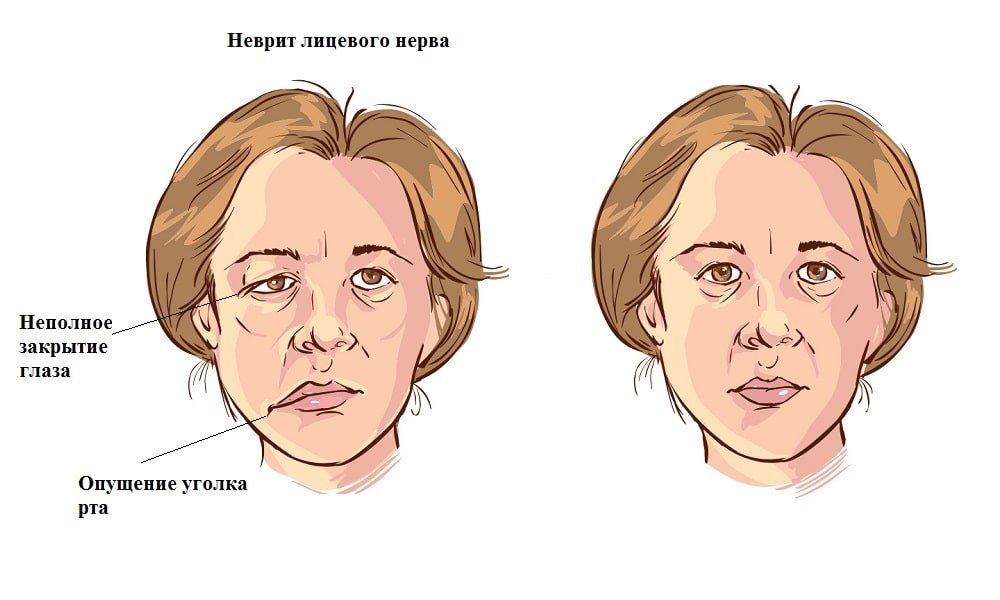
Подобные проявления возникают при поражении тройничного нерва, связанного с его воспалением (неврит), повреждением или спазмом сети сосудов, питающих нервное волокно (нейропатия).
Понятие невралгия указывает на острые болевые ощущения по ходу ветвей. Часто сочетается с воспалением, но возникает и при механическом повреждении — ущемлении, переохлаждении, ушибе.
Для невралгии не характерны изменения структуры поражённого нерва, двигательные нарушения и ослабление чувствительности.
Противопоказания
Перед назначением диагностической процедуры специалист должен быть уверен в отсутствии противопоказаний к обследованию.
МРТ не проводят при наличии в теле пациента:
- кардиостимулятора по причине возможной остановки сердца под действием электромагнитных полей;
- электронных протезов или нейростимуляторов (нарушение работы);
- клипс, установленных на сосудах (риск смещения);
- металлических имплантатов, протезов, брекетов, коронок и штифтов из материалов-ферромагнетиков (сплавы стали, золота), внутриматочной спирали, осколков от пулевых и других ранений (искажение снимков, риск перегрева и смещения).
Процедура противопоказана:
- если у пациента диагностирована эпилепсия, склонность к судорожным приступам;
- при тяжёлых психоневрологических заболеваниях, клаустрофобии;
- в период вынашивания плода (риск негативного воздействия высокоинтенсивного электромагнитного поля на зародыш);
- при слишком высокой массе тела (большинство томографов рассчитаны на исследования пациентов с весом до 120-150 кг).

Диагностика этого вида не рекомендована пациентам с перманентной подводкой для глаз. Ограничения возможны при татуировках в области головы из-за риска перегрева кожи, раздражения и отёчности.
Противопоказания к контрастному МРТ
С целью повышения информативности диагностических данных, оценки состояния сосудов и кровотока, улучшения видимости на снимке воспалительных, злокачественных очагов около 20% магнитно-резонансных исследований проводят с внутривенным введением контрастного вещества на основе гадолиния («Дотарем», «Гадодиамид», «Омнискан», «Гадовист»).
Необходимость проведения исследования с контрастным усилением определяет только врач.
Хотя контрастные препараты безвредны, имеются дополнительные противопоказания:
- острая аллергия на гадолиний или другое вещество;
- выраженное нарушение выделительной функции почек, так как контрастный препарат в этом случае удаляется из крови медленно и может отравлять организм;
- вскармливание младенца материнским молоком — даже малые дозы гадолиния могут вызвать у ребёнка аллергию, перегрузку почек.
Нежелательно проводить контрастную томографию при анемии и заболеваниях крови, бронхиальной и сердечной астме (из-за риска приступа на фоне аллергии).
Подготовка к аппаратному диагностированию
Специальная подготовка к магнитно-резонансному обследованию тройничного нерва не требуется.
Общие рекомендации:
- Требуется надеть одежду без металлических застёжек, снять металлические цепочки, кулоны, серёжки, зажимы для волос, детали пирсинга.
- Перед сеансом нежелательно наносить макияж.
- Перед процедурой со контрастированием нельзя нагружать желудок пищей.
При склонности к любому виду аллергии, пациент обязательно должен предупредить об этом рентгенолога.
Как делают МРТ
Пациент ложится лицом вверх на специальный стол с мягкими ремнями-фиксаторами для предотвращения непроизвольных движений.
При контрастной процедуре устанавливается капельница для внутривенного введения препарата. Стол втягивается внутрь освещённой капсулы томографа и сканер, издавая «щелчки», начинает работать вокруг головы пациента. Процедура продолжается около получаса, при контрастном усилении сеанс длится до 60 минут.
Во время МРТ пациент может испытывать:
- головокружение из-за снижения давления;
- тошноту из-за воздействия электромагнитного излучения;
- тепло, покалывание, холод по ходу сосуда, в который ввели гадолиний, ощущение зуда в месте инъекции;
- привкус металла во рту.
Если во время диагностики пациент пугается или чувствует себя плохо, следует немедленно сообщить об этом рентгенологу, при помощи кнопки.
О чём свидетельствуют диагностические данные
Энергетические изменения в зоне обследования, происходящие под воздействием магнитного поля, обрабатываются программой, которая переводит данные в серию качественных 3D-изображений.
При расшифровке результатов, врач получает информацию о причинах поражения нерва, среди которых:
- воспалительные процессы, травмы нервных волокон или близлежащих тканей;
- нарушения кровоснабжения;
- некротические изменения в нервной ткани (гибель клеток);
- инфекции в области носоглотки и воздухоносных пазух (гайморит, фронтит, синусит), болезни ротоглотки в хронической стадии;
- дефекты прикуса, травмы в области лица, челюсти;
- аномально активное образование костной ткани;
- опухоли, сдавливающие ветви тройничного нерва;
- защемление нервного волокна в костном канале венами или артериями при сосудистой аномалии;
- аневризма сосудов;
- множественный склероз, с повреждением защитной миелиновой оболочки нервного волокна.
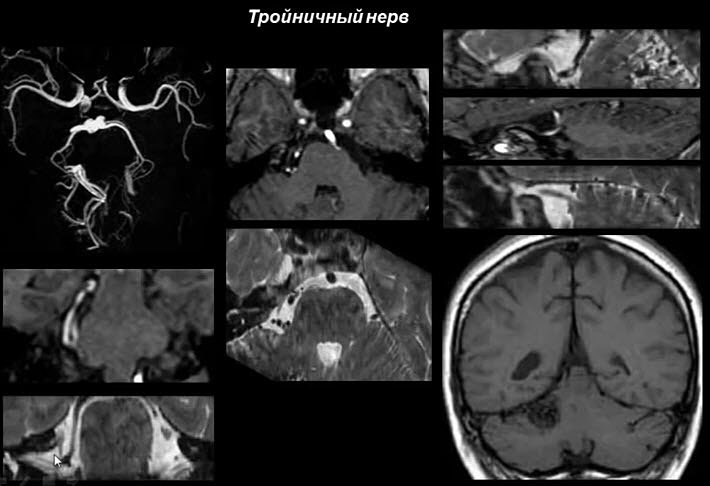 Диагностическая процедура при невралгии тройничного нерва, даёт врачу возможность проанализировать сканы МРТ, исследовать структуру и состояние нервного волокна, сосудов и окружающих тканей в разрезе.
Диагностическая процедура при невралгии тройничного нерва, даёт врачу возможность проанализировать сканы МРТ, исследовать структуру и состояние нервного волокна, сосудов и окружающих тканей в разрезе.
Благодаря высокой точности снимков врач выявляет очаги воспаления, ранние патологические изменения, участки повреждения, защемления и сдавливания нерва.
Тригеминальная невралгия (видео)
Источник
