Как выглядят метастазы головного мозга на мрт

Книга «Опухоли мозга. КТ- и МРТ-диагностика». Посмотреть/заказать
Номенклатура
Метастатические опухоли (синонимы: вторичные образования, метастазы, депозитные опухоли)
Определение
Метастазы — очаги периферического распространения злокачественной опухоли с характерными чертами округлого образования, множественности поражения, перифокального отёка и масс-эффекта.

Рис.1648-1649
Эпидемиология
25-50% от всех опухолей ЦНС. 70% множественные, 30% солитарные. Возрастной интервал встречаемости – в любом возрасте, преимущественно у взрослых. Пиковый возраст 45-75 лет.
Морфология
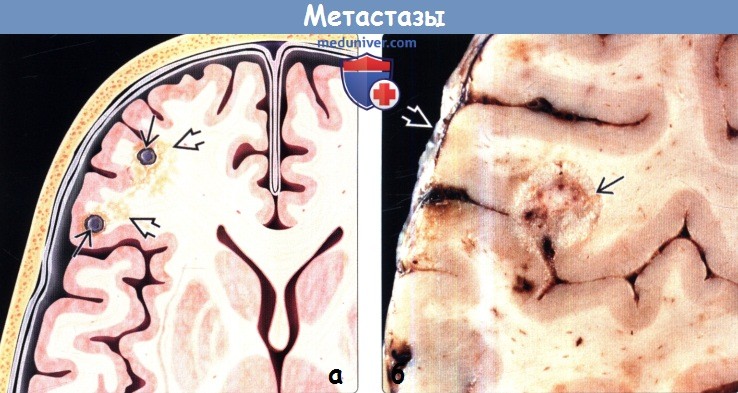
Макроскопически метастазы — хорошо очерченные, округлые образования [2]. Обычно метастазы относительно хорошо отграничены от окружающей паренхимы, имеется характерная зона перитуморального отека, пропорциональная размеру опухоли [16]. В большинстве случаев отек значительный, так же присутствует масс-эффект.

Рис.1652-1654
Метастаз чаще представлен округлым образованием (головки стрелок на рис.1652-1654), окруженный перифокальным вазогенным отёком
(звёздочка на рис.1653) а так же сопровождающийся масс-эффектом (стрелки на рис.1652-1654), пропорциональным размеру метастаза и степени выраженности отёка.
Наблюдаются различные формы метастазов (круглые, овальные, кольцевидные, вытянутые, неправильной формы).

Рис.1655-1657
Крупный метастаз левой височной доли в виде крупного поликистозного образования, окруженный перифокальным отёком (головки стрелок на рис.1655). Метастаз в виде кисты с пристеночным мягкотканным компонентом (стрелки на рис.1656), окруженный обширным перифокальным отёком, со смещением срединных структур (белая головка стрелки на рис.1656). Метастаз в виде гигантской кисты с однородным содержимым и мягкотканным пристеночным компонентом (звёздочка на рис.1656), расположенный в левой височно-теменно-затылочной области, а так же, мелкий метастаз в головке хвостатого ядра того же полушария (чёрная головка стрелки на рис.1656).
Солидный метастаз в покрышке среднего мозга (стрелка на рис.1657), вызывающий ликвородинамические нарушения и сопровождающийся расширение боковых желудочков (головки стрелок на рис.1657).

Рис.1658-1659
Метастаз меланомы в твёрдую мозговую оболочку, в виде конвекситальной массы, вдоль левой лобной доли (стрелки на рис.1658), а так же метастаз в левой теменно-затылочной области, накапливающего контрастный препарат (белая головка стрелки на рис.1658), после оперативного лечения с костно-резекционной трепанацией черепа (чёрные головки стрелок на рис.1658). Метастаз аденокарциномы молочной железы в мосте мозга (стрелка на рис.1659), интенсивно накапливая контраст по периферии и оставляя центральные участки не усиленными из-за некротического распада центральных зон (головки стрелок на рис.1659). Рецидив метастаза меланомы в левой височно-теменно-затылочной области, отчётливо определяющийся после контрастирования (головки стрелок на рис.1660), обратите внимание на следы костно-пластической трепанации черепа (стрелки на рис.1660).
Размеры метастазов могут варьировать от мелких, в большом количестве, до крупных.

Рис.1661-1663
Солитарный метастаз меланомы, расположенный субкортикально в правой лобной доле (головка стрелки на рис.1661). Множественные мелкие метастазы меланомы, выявляемые на контрастном усилении (рис.1662). Метастаз в левом полушарии большого мозга в виде крупной кисты с пристеночным узлом (головки стрелок на рис.1663). Обратите внимание так же на метастазы меньшего размера, поражающие правую и левую гемисферу мозжечка (стрелки на рис.1663).
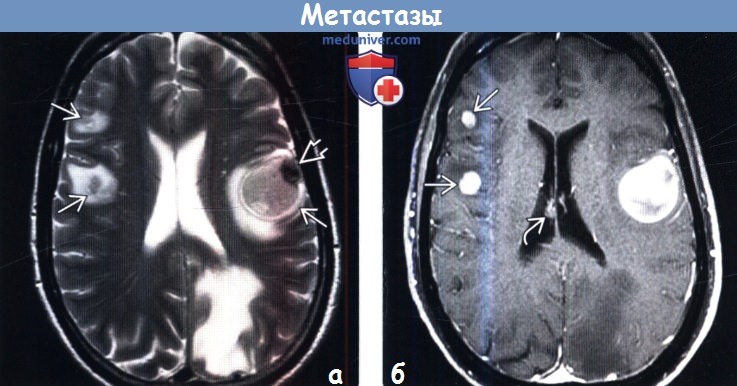
Структура и число выявляемых церебральных метастазов: кистозные, солидные, солитарные и множественные метастазы.

Рис.1664-1666
Кистозный метастаз аденокарциномы молочной железы на МРТ (звёздочка на рис.1664) с перифокальным отёком (стрелки на рис.1664), а так же на КТ с неоднородным коллоидным содержимым (головка стрелки на рис.1664), без существенно выраженного отёка. Солидный метастаз на МРТ (стрелка на рис.1665) и на КТ (головки стрелок на рис.1665), окружённые обширным вазогенным отёком. Солитарный (единичный) метастаз в правой лобной доле (головка стрелки на рис.1666) и множественные мелкие метастазы меланомы (рис.1666).
Характерная черта метастазов — выраженный перифокальный, вазогенный, отек с дислокацией срединных структур, даже сопровождающий узлы опухолей небольших размеров. Плотность опухоли на КТ может быть равна плотности мозгового вещества, однако, на фоне перифокального отека метастаз чётко дифференцируется.

Рис.1667-1669
Метастазы сопровождаются ярко выраженным отёком, что связано с нарушением кровоснабжения в перитуморальной области. Данный тип отёка мозга имеет повышенный МР-сигнал по Т2 и Flair (звёздочки на рис.1667), пониженный МР-сигнал по Т1, и сниженную плотность на КТ (звёздочки на рис.1668, 1669). На КТ без контрастного усиления опухолевый узел чётко дифференцируется на фоне сниженной плотности перифокального отёка (головка стрелки на рис.1669). На МРТ в режиме Т1 метастаз визуализируется только с контрастным усилением (стрелка на рис.1669).
Сумма отека часто пропорциональна размеру опухоли. Вазогенный отёк возникает путём транссудации жидкости из внутрисосудистого русла в интерстициальное пространство. Выходу жидкости способствуют дефекты стенок сосудов опухоли [48].
В мозговых метастазах часто встречается наличие некроза и кровоизлияния в центральных отделах опухолевого узла. Когда метастазы крупные, в них часто возникает центральный некроз [48].

Рис.1670-1672
Центральный некроз в узле метастатической опухоли проявляется наличием жидкостной перестройки в центре — повышенный МР-сигнал по Т2 и пониженный по Т1 (головки стрелок на рис.1670). Кровоизлияние хорошо выявляется с использование импульсной последовательности градиентного эхо Т2*, очень чувствительной к дериватам гемоглобина, в виде участка резко пониженного МР-сигнала (головка стрелки на рис.1671) и часто уровня седиментации, представляющего разделения жидкости на фазы, в данном случае более плотной (форменные элементы — снизу) и менее плотной (плазма — сверху). На Т1 повышенный МР-сигнал характерен для подострой фазы кровоизлияния (головка стрелки на рис.1672). Некротический центр не контрастируется, в то время как периферия интенсивно накапливает контрастный агент (стрелка на рис.1672).
Кровоизлияния характерны для метастазов меланомы и карциномы яичника.

Рис.1673-1675
Метастаз в правой гемисфере мозжечка, представленный кистой (звёздочка на рис.1673) — зона пониженной плотности на КТ, что не связано с некрозом. Метастаз с высокопротеиновым составом в правой височной доле, имеющий повышенную плотность (головки стрелок на рис.1674).
Центральный участок имеет пониженную плотность, что связано с некротическим распадом его центра. В правой теменной доле субкортикально определяется очаг высокой (костной) плотности (стрелка на рис.1675) от 150ед.Хаунсфилда, окруженный перифокальным отёком (головки стрелок на рис.1675). Данный очаг является метастазом костной саркомы.
На МРТ метастазы обычно ↓ на Т1 или →, исключения составляют метастазы меланомы, содержащие меланин, который обуславливает высокую интенсивность МР-сигнала на Т1 при бесконтрастном сканировании, а так же метастазы, имеющие подострое кровоизлияние — ↑Т1, сигнал по Т2 →. Солидные участки имеют ↑DWI [2]. Flair — обычно ↑ с ↑ перитуморальным отеком [20].
Высокодифференцированные метастатические опухоли проявляют низкий уровень интенсивности сигнала, относительно нормального серого вещества, в то время, как низкодифференцированные опухоли были гиперинтенсивны на DWI [75]. Значения ADC обратно коррелируют с клеточностью опухоли [48].

Рис.1676-1678
Метастаз плоскоклеточного рака лёгкого в прозрачную перегородку (головка стрелки на рис.1676). Метастаз в островке с центральным некрозом и перифокальным отёком (стрелки на рис.1677). Множественные метастазы с наличием участка повышенного МР-сигнал на DWI с коэффициентом диффузии b=1000, определяется участок наибольшей клеточной плотности или/и наличие концентрации опухолевых клеток с высоким ядерно-цитоплазматическим отношением (головка стрелки на рис.1678).
Морфология метастазов в головной мозг
подробнее >>>
Метастазы — очаги периферического распространения злокачественной опухоли с характерными чертами округлого образования, множественности поражения, перифокального отёка и масс-эффекта.
Локализация метастазов в мозге
подробнее >>>
Локализуются в любом отделе ЦНС: супра- (80%) и инфратенториально (20%),субкортикально, в глубинных отделах, в САП и субэпендимарно [88]. Наиболее часто поражается лобная и теменная доля [48].
Контрастное усиление метастазов
подробнее >>>
На сегодняшний день Т1 с контрастным усилением представляет собой лучший метод для обнаружения метастазов в головном мозге [4, 27, 151].
Источники метастазов в мозг
подробнее >>>
- карцинома легкого (50%),
- меланома кожи (30-40%),
- карцинома молочной железы (18-30%),
- рак почки,
- щитовидной железы,
- желудочно-кишечного тракта,
- мочевого пузыря.
Дифференциальная диагностика метастазов
подробнее >>>
Дифференциальная диагностика должна проводиться со всеми очаговыми и объемными поражения головного мозга.
Клиническая картина, лечение и прогноз при метастазах в мозг
подробнее >>>
На ранних стадиях заболевания, пациенты с метастатическими опухолями мозга, как правило, бессимптомны. Когда опухоли увеличиваются в размерах и развивается отёк — появляются симптомы [48].
Тест
Похожие статьи
Источник
Метастазы в паренхиму головного мозга на МРТа) Терминология: б) Визуализация метастазов в паренхиму головногого мозга:
в) Дифференциальная диагностика: г) Патология: д) Клиническая картина метастазов в паренхиму головногого мозга: — Также рекомендуем «Диагностика метастатического поражения паренхимы головного мозга по КТ, МРТ» Редактор: Искандер Милевски. Дата публикации: 7.4.2019 |
Источник
Дифференциальная диагностика должна проводиться со всеми очаговыми и объемными поражения головного мозга.
Глиобластома
При спектроскопических измерениях глиобластом, NAA присутствует в определенной степени, а в метастазах NAA снижен [2]. Коэффициент Cho/Cr соотношения увеличен в перитуморальной области глиом и снижен у метастазов, что объясняется микроскопической инфильтрацией этой зоны клетками опухоли [27, 105]. Эпицентр метастаза в белом веществе иногда распространяется на эпендимарные поверхности [98].
Метастазы, в отличии от глиальных опухолей, имеют более низкий сигнал на DWI в зоне перифокального отека. Значения ADC метастазов ниже, чем у глиальных опухолей. При оценке перфузии rCBF и rCBV — повышены даже за границами накапливающей контраст глиомы, но не повышены за пределами границ метастаза.
При наличии некроза, метастаз не отличаются от глиобластомы. При проведении трактографии отмечается, что метастазы смещают тракты, а глиомы разрушают их. ПЭТ позволило существенно улучшить определение первичного очага, распространенность процесса в теле человека, что позволяет на дооперационном этапе выявить источник [2].

Рис.1742-1744
Глиобластома и метастаз представлены массами с перифокальным отёком (звёздочки на рис.1742), а так же являются опухолями, число которых не предрасполагает к постановке диагноза, в связи с тем, что глиобластомы могут быть мультифокальными, а метастазы могут быть солитарными. Ограничение диффузии, оцениваемое по DWI при глиоме, не будет ограничиваться видимыми краями опухоли (головки стрелок на рис.1743), но не распространяется за пределы видимых метастазов (головки стрелок на рис.1744).
Геморрагический инсульт (внутримозговая гематома)
Геморрагический инсульт на фоне гипертонического криза типично приводит к формированию гематомы в базальных ядрах и сопровождается тяжёлой клинической картиной, однако, встречаются внутримозговые геморрагии, расположенные в атипичных местах, что происходит в силу разрыва аневризмы, или на фоне церебральной амилоидной ангиопатии.
Таким образом, наличие лобарного (долевого) кровоизлияния даёт основание подозревать в дифференциально диагностическом ряду метастаз, манифестирующий кровоизлиянием. Ответом может служить обнаружение одной из вышеперечисленной причины кровоизлияния.
Так, амилоидная ангиопатия мозговых артериол приводит к формированию множественных мелких петехиальных кровоизлияний, хорошо обнаруживающихся на Т2* в виде мелких точечных очагов пониженной интенсивности МР-сигнала. Аневризма определяется в виде мешковидного выпячивания сосудистой стенки, визуализируемой на Т2 или на МРА.
Кроме того, очень помогает динамическое наблюдение за кровяным сгустком, который со временем уменьшается и оставляет после себя кисту, в отличии от кровоизлияния в метастаз, при котором могут возникать новые геморрагии, и не происходит уменьшения объёма
поражения.

Рис.1745-1747
Внутримозговая гематома в субкортикальном белом веществе левой теменной доли, на фоне амилоидной ангиопатии, представленная
компактным сгустком повышенной плотности (звёздочка на рис.1745) и перифокальным отёком (головки стрелок на рис.1745). Гематома в левой височной доле, на фоне разрыва аневризмы левой средней мозговой артерии (звёздочки на рис.1746, 1747).

Рис.1748-1750
Метастаз с кровоизлиянием в строме опухоли обычно формирует неоднородную и неправильной формы гематому (звёздочка на рис.1748),
сопровождающуюся несопоставимым с её размерами перифокальным отёком (головки стрелки на рис.1748). На Т2* так же визуализируется отложение гемосидерина в стенках гематомы (звёздочка на рис.1749). Контрастное усиление приводит к усилению участков опухоли на фоне кровоизлияния, что не происходит с гематомой, а так же позволят выявить скрытые очаги (головки стрелок на рис.1750).
Кавернозная ангиома
Кавернозная ангиома (кавернома) — врожденная сосудистая мальформация, представляющая собой каверны, содержащие кровь, и имеющая периферическую зону отложения гемосидерина, продукта деградации гемоглобина. Для каверном не характерно увеличение размеров, однако они могут осложняться кровоизлиянием.

Рис.1751-1753
Кавернозная ангиома может быть множественная (головки стрелок на рис.1751), имеет пониженный МР-сигнал по Т2 и Т2*, что часто наблюдается по периферии крупных каверном (чёрная стрелка на рис.1753) и целиком представляет мелкие каверномы. Центр каверномы имеет повышенный МР-сигнал по Т1 и Т2 (головки стрелок на рис.1753). На КТ кавернома представлена неоднородной массой, гетерогенной повышенной плотности (стрелки на рис.1752), без чётких границ и без перифокального отёка, который характерен для опухолей и метастазов (головки стрелок на рис.1752). Контрастирование повышает интенсивность МР-сигнала от каверномы по Т1 (белые стрелки на рис.1753). Обратите внимание на последствие ОНМК в левой лобной доле (стрелка на рис.1751).
Ишемический инсульт
Ишемический инсульт обычно не представляет сложности в диагностике с помощью МРТ, однако множественные очаги ишемии, возникшие на фоне ангиопатии, вызванной сахарным диабетом, а так же атипичная форма областей инфаркта могут симулировать метастатическое поражение.
Метастаз меланомы в правой гемисфере мозжечка имеет относительно чёткие контуры, небольшой размер метастаза не приводит к
возникновению перифокального вазогенного отёка (головка стрелки на рис.1754). Контрастирование вызывает интенсивную адсорбцию контраста и обозначает округлую структуру с чёткими контурами (головка стрелки на рис.1755). На DWI МР-сигнал от метастаза превышает интенсивность сигнала от мозговой ткани (головка стрелки на рис.1756), однако не значительно, что вариабельно, в зависимости от гистологической структуры опухоли, при этом интенсивность МР-сигнала на DWI от метастаза почти неизменна в динамическом наблюдении, но может понижаться из-за возникновения некротического распада центра метастаза.

Рис.1754-1756
Ишемический инсульт в правой гемисфере мозжечка в виде зоны, повышенного МР-сигнала по Т2 и Flair (стрелка на рис.1757), а так же не резко повышенный МР-сигнал по Т1 за счёт геморрагического пропитывания (головки стрелок на рис.1758, 1759). После внутривенного контрастного усиления определяется контрастирование, для которого характерен, так называемый, гиральный паттерн контрастирования [24] (стрелки на рис.1758, 1759). Кроме того, область острой ишемии имеет резко повышенный МР-сигнал по DWI (стрелка на рис.1756), постепенно ослабевающий при динамическом наблюдении. Так же, в ходе наблюдения за областью инфаркта, определяется эволюция ишемической зоны в участок энцефаломаляции и формирование зоны глиоза или кисты, в зависимости от размера.

Рис.1757-1759
Церебральный абсцесс
Абсцесс мозга имеет центральное ограничение диффузии, гладкий ободок интенсивности на SWI [8]. На ПЭТ неопластические поражения наблюдаются с повышенной концентрацией РФП, а инфекционные заболевания, как правило, фотопеничны. Абсцесс мозга сопровождается клиникой интоксикации и возникает на фоне гематогенного инфекционного заноса, например, при сепсисе и наличии очага гнойного воспаления в организме, может быть следствием контактного распространения гнойного воспаления из придаточных полостей носа, при расплавлении костных стенок, а так же может быть вызван оппортунистической инфекцией на фоне иммуносупрессии, например, ВИЧ-инфекции.

Рис.1760-1762
Мозговой абсцесс определяется в виде образования (стрелка на рис.1760) с выраженным перифокальным отёком (головки стрелок на рис.1760), интенсивно накапливающий контрастный агент по типу кольца с ровным внешним и внутренним краем (стрелка на рис.1761), а так же обладает особенность значительно ограничивать диффузию, вызывая яркий МР-сигнал по DWI (стрелки на рис.1762). Крупный абсцесс (звёздочки на рис.1763, 1764) имеет выраженный перифокальный отёк (головки стрелок на рис.1763, 1764). На КТ абсцесс имеет пониженную плотность в центре (стрелки на рис.1765) и может быть двух-, трехкамерным.

Рис.1763-1765
Паразитарное поражение
Паразитарное поражение часто носит очаговый характер и представляет сложности при дифференциальной диагностике с метастазами. Паразиты, как правило, имеют невыраженное контрастирование (эхинококк не накапливает контраст). Имеется визуализация сколекса [88].

Рис.1766-1768
Множественные мелкие метастазы головного мозга (рис.1766), схожи по структуре с паразитарными очагами. В данном случае, представлены кисты цистицерков, имеющих минимальный перифокальный отёк, или без него (головки стрелок на рис.1767). Внутривенное контрастное усиление характерно, и выявляет сколексы (головки ленточного червя) в стенках кист (стрелки на рис.1768).

Рис.1769-1771
В завершении жизненного цикла цистицерк погибает, что сопровождается воспалительным отёком (головки стрелок на рис.1769) и
обызвествлением кист (стрелки на рис.1769). Погибшая и обызвествленная эхинококковая киста в правой доле печени (головки стрелок на рис.1770). Эхинококковая киста в белом веществе левой лобной доли (головка стрелки на рис.1771).
Лучевой некроз
Лучевой некроз представляет собой осложнение лучевой терапии, проведенной с линейного ускорителя. Область лучевого поражения может сопровождаться перифокальным отёком, увеличиваться при динамическом наблюдении и накапливать контрастный агент, то есть иметь все признаки продолженного опухолевого роста.
Точный ответ при оценке рецидива опухоли или осложнения лучевой терапии, важен для продолжения лучевой терапии, или её исключения. В дифференциации данных процессов важная роль принадлежит спектроскопии, оценивающей пик Lac и редукцию NAA
в области продолженного опухолевого ростка, а в области лучевого некроза измерения демонстрируют редукцию всего спектра метаболитов. Так же, перфузионные исследования показывают высокие цифры CBV и CBF в области опухоли и участки сниженной перфузии в области лучевого некроза.

Рис.1772-1774
Обширный перифокальный отёк (головки стрелок на рис.1772), окружающий область глиозных изменений и лучевого некроза (стрелки на рис. 1773). Контрастное усиление при лучевом некрозе демонстрирует участки неправильной формы интенсивного накопления контрастного агента(стрелки на рис.1774).
Эозинофильная гранулёма
Эозинофильная гранулёма — это грануломатозно-остеолитический процесс в кости, заболевание группы ретикуло-эндотелиальной системы. Процесс не обязан сопровождается эозинофилией периферической крови, клинические симптомы малоспецифичны. Поражение всех костных слоёв имеет округлую форму — “пробойники”, нет склероза и периостальной реакции.

Рис.1775-1777
Эозинофильная гранулёма может симулировать метастаз в кости черепа, однако она, чаще, солитарная, не сопровождается периостальной реакцией и поражает всю толщину плоскости кости свода черепа, как диплоэ, так и компактные пластинки (головки стрелок на рис.1775-1777).
Рассеянный склероз (демиелинизирующие заболевания)
Т2 сканы демонстрируют больше крупных бляшек, чем активных очагов Т1 с контрастным усилением. Большинство
очагов при РС расположено в перивентрикулярной зоне, а метастазы в субкортикальном белом веществе.

Рис.1778-1780
Очаги рассеянного склероза, преимущественно, поражают белое вещество, чаще паравентрикулярных и юкстакортикальных участков мозга(головки стрелок на рис.1778), однако так же, но реже, могут поражать и кору мозга. Очаги демиелинизации сопровождаются перифокальным отёком, отличным от вазогенного (стрелки на рис.1778, 1779), что характерно для очагов в острой фазе воспалительной демиелинизации. Данные очаги расположены вдоль волокон лучистого венца, при динамическом наблюдении, могут увеличиваться и уменьшаться в размерах, крупные очаги формируют лакунарные ликворные кисты (так называемые “чёрные дыры”). При контрастном усилении патогномоничной чертой очага демиелинизации является накопление контрастного агента по типу незамкнутого кольца (стрелки на рис.1779, 1780).
Токсоплазмоз
Токсоплазмоз часто осложняет течение ВИЧ-инфекции, проявляясь наличием очагов с перифокальным отёком, и хорошо поддаётся антибактериальной терапии.

Рис.1781-1783
Очаги поражения токсоплазмоза в правой лобной доле и базальных ядрах правого полушария большого мозга (головки стрелок на рис.1781, 1782), окруженные перифокальным вазогенным отёком, интенсивно накапливающие контрастный агент (стрелки на рис.1783). На контрольном исследовании, после лечения бисептолом, через 2,5 месяца, отмечается существенный регресс размеров перифокального отёка (головки стрелок на рис.1784, 1785) и уменьшение очагов поражения в размерах, что убедительно отмечается на МРТ, в режиме Т1, после внутривенного контрастного усиления (стрелки на рис.1786).

Рис.1784-1786
Морфология метастазов в головной мозг
подробнее >>>
Метастазы — очаги периферического распространения злокачественной опухоли с характерными чертами округлого образования, множественности поражения, перифокального отёка и масс-эффекта.
Локализация метастазов в мозге
подробнее >>>
Локализуются в любом отделе ЦНС: супра- (80%) и инфратенториально (20%),субкортикально, в глубинных отделах, в САП и субэпендимарно [88]. Наиболее часто поражается лобная и теменная доля [48].
Контрастное усиление метастазов
подробнее >>>
На сегодняшний день Т1 с контрастным усилением представляет собой лучший метод для обнаружения метастазов в головном мозге [4, 27, 151].
Источники метастазов в мозг
подробнее >>>
- карцинома легкого (50%),
- меланома кожи (30-40%),
- карцинома молочной железы (18-30%),
- рак почки,
- щитовидной железы,
- желудочно-кишечного тракта,
- мочевого пузыря.
Клиническая картина, лечение и прогноз при метастазах в мозг
подробнее >>>
На ранних стадиях заболевания, пациенты с метастатическими опухолями мозга, как правило, бессимптомны. Когда опухоли увеличиваются в размерах и развивается отёк — появляются симптомы [48].
Похожие статьи
Источник