Критерии рассеянного склероза по мрт
[читать] (или скачать)
статью в формате PDF
Магнитно-резонансная томография (МРТ) головного и спинного мозга является основным методом диагностики, который подтверждает клинический диагноз рассеянного склероза (РС). Для подтверждения диагноза РС необходимо определение двух основных ключевых характеристик: диссеминации патологического процесса в [1] пространстве и [2] времени. Именно они легли в основу МРТ-критериев [РС] МакДоналда (McDonald), которые появились еще в конце 80-х годов прошлого столетия и периодически пересматривались в связи с появлением новых знаний и результатов клинических исследований (обратите внимание: с формальной точки зрения диагноз РС может быть поставлен только на основании клинических проявлений, но МРТ-исследование необходимо для подтверждения вышеописанных ключевых характеристик и исключения другой патологии ЦНС).
Обратите внимание! Для постановки клинического диагноза «Рассеянный склероз» [!!!] важным в МРТ-диагностике является несколько составляющих: проведение МРТ-исследования квалифицированными специалистами с учетом использования стандартизированного МРТ-протокола, включающего введение контрастного вещества (для выявления активных очагов и дифференциальной диагностики с другими заболеваниями), а также интерпретация результатов сканирования врачом-рентгенологом, имеющим достаточный опыт в анализе подобных изображений. Безусловно, даже при наличии многоочагового поражения головного мозга с характерной для РС МРТ-картиной необходимо сопоставлять МРТ-данные с неврологической симптоматикой и исключать другие альтернативные заболевания.
История. Выделение РС в самостоятельную нозологическую форму связано с именем J. Charcot (1868). Им впервые были систематизированы литературные сведения, а также собственные наблюдения по клинической картине РС и сформулированы основные положения диагноза. Однако, указывая на наличие психических, зрительных и глазодвигательных расстройств, автор придавал основное значение в диагностике РС поражению мозжечковых систем головного мозга (нистагм, интенционное дрожание, скандированная речь). Многообразие клинических проявлений РС позволило O. Marburg (1936) дополнить диагностические критерии такими признаками, как поражение зрительных нервов (битемпоральная бледность) и пирамидных путей (нижний парапарез, отсутствие брюшных рефлексов).
Д.А. Марков и соавт. (1976) на основании наблюдения в динамике более 500 больных РС предложили использовать комплекс клинических признаков — секстаду, названную ими «синдромом клинической диссоциации» в оптической, вестибулярной, двигательной, рефлекторной, чувствительной и лабораторной (ликвор) системах. Авторы рекомендовали использовать «синдромы клинической диссоциации» в качестве опорного пункта ранней диагностики РС. Однако предложенная система распознавания РС не нашла широкого использования в клинической практике из-за сложности, громоздкости и необходимости применения широкого круга параклинических, инструментальных методов обследования, не обладающих диагностической специфичностью по отношению к данной нозологической форме.
Накопленные на протяжении десятилетий клинические данные были впервые систематизированы комиссией G. Schumacher et al. (1965) и послужили основой рекомендаций по критериям диагностики достоверного РС, которые включали следующие положения: [1] наличие объективных признаков поражения нервной системы; [2] неврологическим обследованием или анамнестическими данными должно быть подтверждено наличие не менее двух раздельно расположенных очагов в проводниковых системах нервной системы; [3] свидетельство преимущественного поражения белого вещества головного и (или) спинного мозга; [4] клинические симптомы должны иметь преходящий характер при одном из следующих требований: [1] два или более эпизодов ухудшения продолжительностью не менее 24 ч с промежуточным периодом в 1 месяц и более; [2] постепенное прогрессирование заболевания на протяжении 6 месяцев и более; [5] дебют заболевания в возрасте от 10 до 50 лет; [6] неврологические нарушения не могут быть объяснены другим патологическим процессом.
Введение в неврологическую практику таких понятий как «вероятный», «возможный», «ранний вероятный», «прогрессирующий вероятный» и т.д. свидетельствует о трудностях в диагностике РС, особенно при моносимптомном дебюте и атипичном течении заболевания. Это послужило предпосылкой к разработке систематизированных клинических критериев диагностики, которые в определенной степени повторяют клинические критерии комиссии Шумахера, акцентируя внимание на значимости каждого из положений в диагностике атипичных форм РС.
Широкое распространение в странах с высоким риском возникновения РС получили критерии C. Poser et al. (1983), которые, наряду с клиническими, рекомендуют использовать в диагностическом процессе лабораторно-инструментальные методы. Однако, несмотря на то, что при РС патологические изменения регистрируются при многочисленных лаборторно-инструментальных методах обследования, их специфичность для данного патологического состояния (РС) сомнительна. Позитивные данные инструментальных методов исследования (вызванные потенциалы мозга) в основном указывают на наличие скрытых очагов поражения нервной системы и при соответствующей клинической картине подтверждают многоочаговость патологического процесса. Лабораторные тесты, в частности, определение в ликворе IgG с индикацией его внутримозгового происхождения, не являются абсолютно специфичными для РС и встречаются при других инфекционно-воспалительных заболеваниях нервной системы.
Международной экспертной группой по РС (2001) внесены поправки в диагностические критерии С. М. Poser. Необходимость изменений продиктована особой ролью МРТ в подтверждении диагноза РС, возможностью подтвердить распространенность очагов демиелинизации во времени и пространстве. Внесению поправок в диагностические критерии РС предшествовало всестороннее совершенствование метода МРТ в течение 20 лет, как за счет создания аппаратов с более сильным магнитным полем, так и совершенствования программного обеспечения, применения методик с контрастным усилением, оказывающих влияние на чувствительность и специфичность метода.
Первые МРТ-критерии диагностики РС (то есть,
основные критерии диагноза — диссеминация в пространстве и времени) предложены F. Fazekas (1998), и D. Paty (1988), согласно которым для установления диагноза типично наличие 3 — 4 очагов, размером не менее 3 — 5 мм, расположенных перивентрикулярно и супратенториально. Для повышения специфичности метода в диагностике демиелинизирующего процесса F.Barkhof (1997) предложил учитывать наличие не менее 9 очагов с обязательным расположением в височных и затылочных долях больших полушарий головного мозга, субтенториально и субкортикально, в том числе выявленных с контрастированием Gd-DTPA. Данное положение расширило представление о МРТ-картине РС, однако существенно усложнило своевременную диагностику заболевания, что не вполне согласуется с современными подходами к патогенетической терапии. В последующие годы международная экспертная группа по изучению РС продолжала изменять (унифицировать) критерии диагностики РС (источник: статья «Диагностические критерии рассеянного склероза» Т.М. Шамова, Д.В. Бойко, Я.Я. Гордеев; Кафедра неврологии УО «Гродненский государственный медицинский университет»; УОЗ «Гродненская областная клиническая больница» (журнал ГрГМУ, №2, 2007) [читать]).
читайте также пост: Клинически изолированный синдром (на laesus-de-liro.livejournal.com) [читать]
Впервые МРТ-критерии МакДоналда опубликованы в 2001. Один из существенных пересмотров МРТ-критериев МакДоналда произошел в 2005 г. Данные критерии существовали вплоть до 2010 г., когда с целью упрощения и ускорения постановки диагноза для широкого применения были рекомендованы МРТ-критерии МакДоналда 2010 г. (частично основаны на результатах работы группы MAGNIMS [Magnetic Resonance Imaging in Multiple Sclerosis]) Однако с момента обновления МРТ-критериев РС [в 2010 г.] не только появились новые данные использования МРТ в оценке диссеминации процесса в пространстве и времени, но улучшилась также МРТ-аппаратура в виде более широкого внедрения в практику высокопольных томографов (1,5 и 3 Тл) и новых импульсных последовательностей. Все это послужило причиной последнего пересмотра МРТ-критериев РС группой MAGNIMS в 2016 г. (изменения коснулись критериев диссеминации патологического процесса в пространстве).
2001
2005
2010
2005 — 2010
2016
подробнее в статье «Современный взгляд на МРТ-диагностику рассеянного склероза: обновленные МРТ-критерии 2016 г.» В.В. Брюхов, И.А. Кротенкова, С.Н. Морозова, М.В. Кротенкова; ФГБНУ «Научный центр неврологии», Москва, Россия (Журнал неврологии и психиатрии, №2, 2017; Вып. 2) [читать]
ИЗМЕНЕНИЯ ДИАГНОСТИЧЕСКИХ КРИТЕРИЕВ [РС] МАКДОНАЛЬДА ВНЕСЕННЫЕ В ПЕРЕСМОТРЕ 2017 ГОДА [читать]
читайте также:
статья «Современные методы визуализации в патогенезе рассеянного склероза» В.В. Брюхов, С.Н. Куликова, М.В. Кротенкова, А.В. Переседова, И.А. Завалишин ФГБУ «Научный центр неврологии» РАМН, (Москва (журнал «Анналы клинической и экспериментальной неврологии» №3, 2013) [читать];
семинар «Рассеянный склероз: современные возможности диагностики» Л.А. Дзяк, заведующая кафедрой нервных болезней и нейрохирургии Днепропетровской государственной академии; Е.С. Цуркаленко, ассистент кафедры нервных болезней и нейрохирургии Днепропетровской государственной академии (журнал «Нейроnews: психоневрология и нейропсихиатрия» №7, 2013) [читать];
статья «МРТ в диагностике рассеянного склероза» Брюхов В.В., Куликова С.Н., Кротенкова И.А., Кротенкова М.В., Переседова А.В.; ФГБУ «Научный центр неврологии» РАМН, Москва, Россия (журнал «Медицинская визуализация» №2, 2014) [читать];
статья «Контрастные вещества для магнитно-резонансной томографии при диагностике рассеянного склероза» Т.О. Абакумова, Н.В. Нуколова, Е.И. Гусев, В.П. Чехонин; ФГБУ «Государственный научный центр социальной и судебной психиатрии им. В.П. Сербского», Москва; ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова», Москва (Журнал неврологии и психиатрии, №1, 2015) [читать];
статья «Нейровизуализационные предикторы прогрессирования инвалидизации при рассеянном склерозе» Кобысь Т.А., канд. мед. наук, руководитель Киевского городского центра рассеянного склероза, Киевская городская клиническая больница № 4, соискатель кафедры неврологии Национального медицинского университета им. А.А. Богомольца, Украина, Киев (журнал «Вестник современной клинической медицины» №4, 2016) [читать];
клинические рекомендации (проект) «Рассеянный склероз» МЗ РФ, Всероссийское общество неврологов; год утверждения 2018, частота пересмотра каждые 3 года [читать]
читайте также пост: Радиологически изолированный синдром (РИС) (на laesus-de-liro.livejournal.com) [читать]
Источник
Рассеянный склероз (РС) – наиболее частое воспалительное демиелинизирующее заболевание центральной нервной системы у подростков и у лиц среднего возраста, которое, однако, может возникать и у пожилых людей. В соответствии с критериями Макдональда (McDonald), диагноз рассеянного склероза требует объективных доказательств наличия поражений белого вещества, а также доказательства изменений их количества, локализации и размеров во времени и пространстве. МРТ является крайне важным методом диагностики этого заболевания, так как позволяет увидеть множественные очаги в головном мозге, в том числе клинически «немые», а также выявить вновь возникшие очаги при контрольных исследованиях.
КАК ВЫГЛЯДИТ РАССЕЯННЫЙ СКЛЕРОЗ НА МРТ
Для РС характерно типичное распределение очагов в белом веществе головного мозга, которое помогает отличить их от сосудистых изменений. Для этого заболевания типичны поражения мозолистого тела, дугообразных волокон, височных долей, мозгового ствола, мозжечка и спинного мозга. Такое распределение очагов нехарактерно для других заболеваний. При ангиопатии возможны поражения ствола мозга, однако они обычно симметричны и располагаются центрально, в то время как очаги при рассеянном склерозе локализованы по периферии.
Наиболее типичные вопросы, которые задает себе практически любой рентгенолог во время анализа МРТ:
- Могу ли я заподозрить ли рассеянный склероз?
- Являются ли эти поражения белого вещества результатом патологических изменений мелких сосудов, как у пациентов, страдающих гипертонией?
- Или необходимо думать о других, менее типичных причинах их возникновения?
Чтобы ответить на эти вопросы, при исследовании поражений белого вещества необходимо принимать во внимание следующие моменты:
- Многие заболевания нервной системы могут проявляться так же, как рассеянный склероз, и клинически, и на МРТ.
- Для большинства случайно обнаруженных поражений белого вещества будет обнаружена их сосудистая природа.
- Список возможных диагнозов при обнаружении очагов в белом веществе является весьма длинным
Даже если у пациента имеются клинические признаки рассеянного склероза, необходимо как можно более тщательное изучение изменений белого вещества, чтобы решить, действительно ли эти изменения позволяют заподозрить демиелинизирующий процесс, или они являются случайными находками, возникновение которых обусловлено возрастом.

На изображениях продемонстрированы типичные отличия между сосудистыми поражениями и рассеянным склерозом на МРТ головного мозга. Слева – на Т2 ВИ определяется типичный сосудистый очаг в стволе мозга, с поражением поперечных волокон Варолиева моста. Справа на аксиальном Т2 ВИ визуализируется поражение мозгового ствола у пациента с РС в виде гиперинтенсивного очага, расположенного на периферии (часто очаги могут располагаться вблизи или непосредственно в стволовом тракте тройничного нерва, или около края четвертого желудочка).
ЧТО ПОКАЗЫВАЕТ МРТ ПРИ РАССЕЯННОМ СКЛЕРОЗЕ И ДРУГИХ БОЛЕЗНЯХ БЕЛОГО ВЕЩЕСТВА
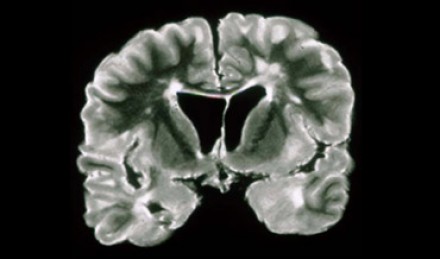
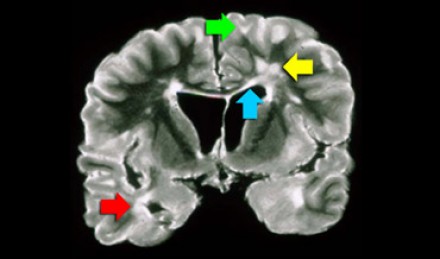
Расположение очагов в белом веществе бывает разным, поэтому диагноз напрямую зависит от того, в каких именно отделах белого вещества обнаружены очаги. Здесь желтой стрелкой отмечены неспецифические глубокие изменения белого вещества, которые могут наблюдаться при многих заболеваниях, например сосудистого характера. Для рассеянного склероза в данном случае являются характерными следующие изменения:
- Поражение височной доли (красная стрелка)
- Юкстакортикальные поражения в непосредственной близости к коре (зеленая стрелка)
- Поражение мозолистого тела (синяя стрелка)
- Перивентрикулярные очаги (вблизи желудочков мозга)
Юкстакортикальные очаги являются специфичными для РС. Они вплотную прилежат к коре. Не рекомендуется использовать термин «субкортикальный» или «подкорковый» для описания их локализации, поскольку он является малоспецифичным и применяется для описания изменений белого вещества на протяжении вплоть до желудочков мозга.
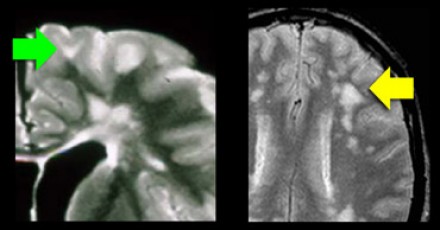
При сосудистых поражениях дугообразные волокна не затрагиваются, вследствие чего на Т2 ВИ и FLAIR визуализируется темная «полоска» между очагом и корой (желтая стрелка).
Поражение височной доли также является характерным для рассеянного склероза. В противоположность этому, при гипертензионной энцефалопатии очаги располагаются в лобной и теменной долях; локализация их в затылочной доле не является типичной, а в височных долях они никогда не обнаруживаются. Только при церебральной аутосомно-доминантной артериопатии с субкортикальными инфарктами и лейкоэнцефалопатией (CADASIL) наблюдается раннее поражение височных долей.
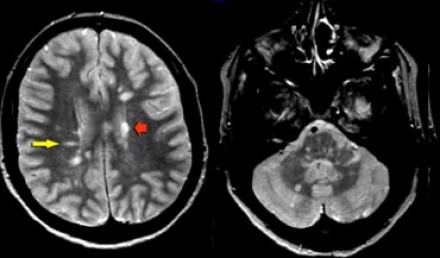
МРТ признаки рассеянного склероза. Множественные очаги, прилежащие к желудочкам мозга (красная стрелка); очаги продолговатой (овоидной) формы, ориентированные поперек длинной оси желудочков мозга (желтая стрелка); множественные очаги в мозговом стволе и мозжечке (справа). Подобные поражения часто именуют «пальцами Доусона», они отражают демиелинизацию белого вещества головного мозга вдоль малых мозговых вен, располагающихся перпендикулярно мозговым желудочкам.
Пальцы Доусона. Считается, что «пальцы Доусона» — характерный симптом рассеянного склероза — возникают в результате воспаления тканей, окружающих пенетрирующие венулы, которые располагаются перпендикулярно по отношению к длинной оси боковых желудочков.
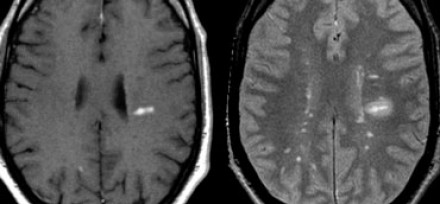
На представленных МР-томограммах типичными для РС являются следующие изменения:
- Очаги продолговатой формы, ориентированные перпендикулярно желудочкам мозга (пальцы Доусона)
- Усиление сигнала от данных очагов после введения контраста
- Множественность поражений и их расположение вблизи желудочков
МРТ с контрастным усилением при рассеянном склерозе
Диагностика рассеянного склероза на ранних сроках осуществляется путем контрастного усиления этих очагов, сохраняющегося в течение месяца после их возникновения, что является другим типичным признаком РС. Наличие в одно и то же время усиливающихся и не усиливающихся при контрастировании очагов объясняется диссеминацией их во времени. Отек с течением времени регрессирует, в итоге остаются лишь небольшие центрально расположенные участки гиперинтенсивного на Т2 ВИ сигнала.
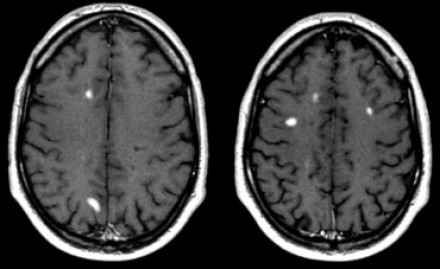
На МР-томограммах (исследование сделано через три месяца после клинического дебюта) определяются типичные признаки рассеянного склероза:
- Множественные очаги, накапливающие контраст
- Большая часть этих очагов вплотную прилежит к коре: они должны быть расположены в области дугообразных волокон
- Все эти очаги являются недавно возникшими, поскольку контрастное усиление очагов при введении препаратов гадолиния наблюдается только в течение месяца (диссеминация во времени).
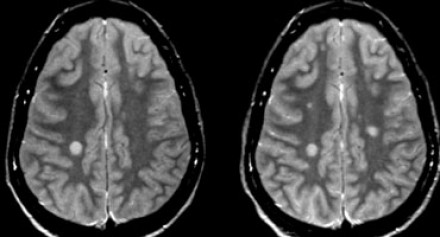
Возникновение новых очагов на МР-томограмме отображает процесс диссеминации во времени. Пациенту была выполнена МРТ через три месяца после клинического дебюта РС. На томограмме слева виден единичный очаг, в то время как на МР-томограмме справа, выполненной через три месяца, определяются два новых очага.
МРТ спинного мозга при рассеянном склерозе
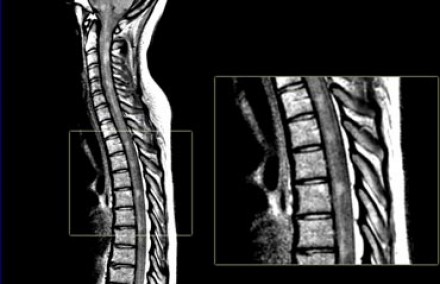
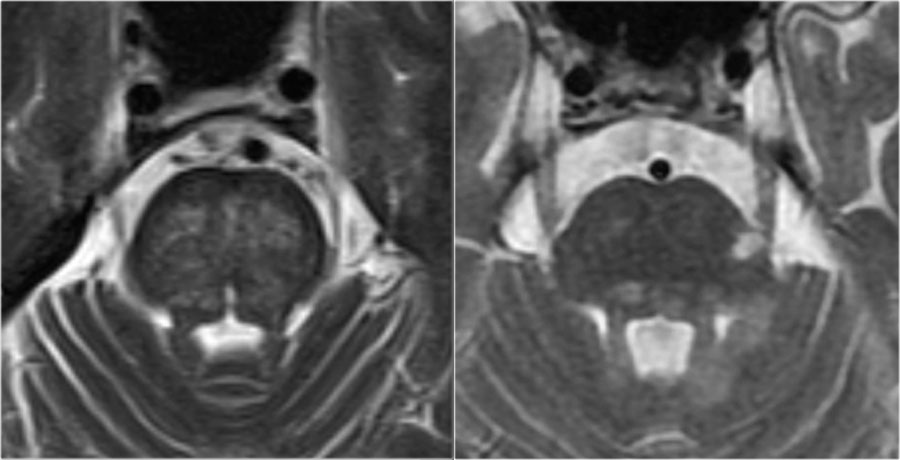
Поражение спинного мозга при рассеянном склерозе: на сагитальной МР-томограмме спинного мозга (слева) определяются очаги, характерные для РС — относительно небольшие поражения, расположенные по периферии. Чаще всего они обнаруживаются в шейном отделе позвоночника, имеют длину меньше чем два позвоночных сегмента. Кроме того, визуализируются очаги и в мозговом стволе: их сочетание с поражениями спинного мозга и мозжечка является признаком, крайне полезным в ранней диагностике рассеянного склероза.
Поражение спинного мозга не характерно для большинства других заболеваний ЦНС, за исключением острого диссеминированного энцефаломиелита, болезни Лайма, проявлений системной красной волчанки, саркоидоза. Обратите внимание, что представленные выше томограммы являются взвешенными по протонной плотности — эта последовательность имеет важное значение в стадировании РС. Сигнал от спинного мозга на изображениях, взвешенных по протонной плотности, однородно низкоинтенсивный (как от ликвора), вследствие чего на этом фоне очаги РС становятся контрастными по отношению к спинномозговой жидкости и спинному мозгу, что позволяет определить рассеянный склероз по МРТ.
Рассеянный склероз под микроскопом
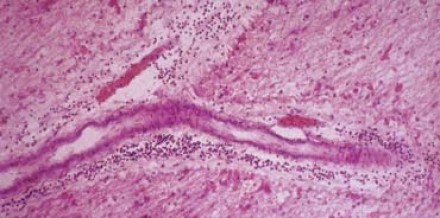
На фотографии (гистологическое исследование) видны признаки перивенулярного воспаления при рассеянном склерозе. Процесс начинается с воспалительных изменений тканей, окружающих вены. В первые четыре недели участки воспаления активно накапливают контраст (препараты гадолиния) из-за локального нарушения целостности гематоэнцефалического барьера. В первое время воспаление является диффузным, затем — по типу «незамкнутого кольца».
КАК ОТЛИЧИТЬ РАССЕЯННЫЙ СКЛЕРОЗ И СОСУДИСТУЮ ЭНЦЕФАЛОПАТИЮ
Ниже в сводную таблицу собраны наиболее характерные типы расположения очагов при рассеянном склерозе и при изменениях сосудистого происхождения. Различия касаются расположения очагов и характеристик контрастирования.
| СОСУДИСТЫЕ ПОРАЖЕНИЯ | РАССЕЯННЫЙ СКЛЕРОЗ | |
| Мозолистое тело | нетипичны | типичны |
| Дугообразные волокна | нетипичны | типичны |
| Кортикальные поражения | типичны (инфаркты) | в некоторых случаях |
| Базальные ядра | типичны | нетипичны |
| Инфратенториальные поражения | нетипичны | типичны |
| Височные доли | нетипичны | типичны (ранние поражения) |
| Перивентрикулярные поражения | нетипичны | типичны |
| Спинной мозг | нетипичны | типичны |
| Контрастное усиление (гадолиний) | нехарактерно | характерно |
| «Пальцы Доусона» | не определяются | определяются |
| Распределение | несимметричное | симметричное (диффузное) |
ВТОРОЕ МНЕНИЕ ПРИ РАССЕЯННОМ СКЛЕРОЗЕ
Нередко дифференцировать рассеянный склероз и другие виды очаговых изменений белого вещества бывает сложно даже опытному специалисту, не говоря о молодых врачах. В таких случаях можно получить дополнительную консультацию врача МРТ, специализирующегося на демиелинизующих заболеваниях и других патологических изменениях нервной системы. Второе мнение специализированного рентгенолога помогает избежать врачебных ошибок и сделать диагноз более достоверным и точным. Кроме того, неврологам необходимо описание МРТ при рассеянном склерозе, выполненное по современным стандартам. Второе мнение можно получить с помощью Национальной телерадиологической сети — эта система обмена диагностическими исследованиями завоевала репутацию надежного помощника, особенно если врачи сталкиваются со сложными или неясными случаями.
ВАРИАНТЫ РАССЕЯННОГО СКЛЕРОЗА
Выше мы рассмотрели МРТ картину при типичной форме рассеянного склероза. Однако, существуют несколько нетипичных форм заболевания, которые обязательно нужно иметь в виду.
Опухолеподобная (псевдотуморозная) форма РС
При этой форме рассеянный склероз на МРТ выглядит как крупный очаг, оказывающий обычно менее выраженное объемное воздействие, чем можно было бы ожидать при таких размерах поражения.
После введения препаратов гадолиния может наблюдаться некоторое периферическое контрастное усиление, часто в виде незамкнутого кольца, что позволяет отличить поражения от глиомы или абсцесса мозга, усиливающихся по типу «замкнутого кольца».
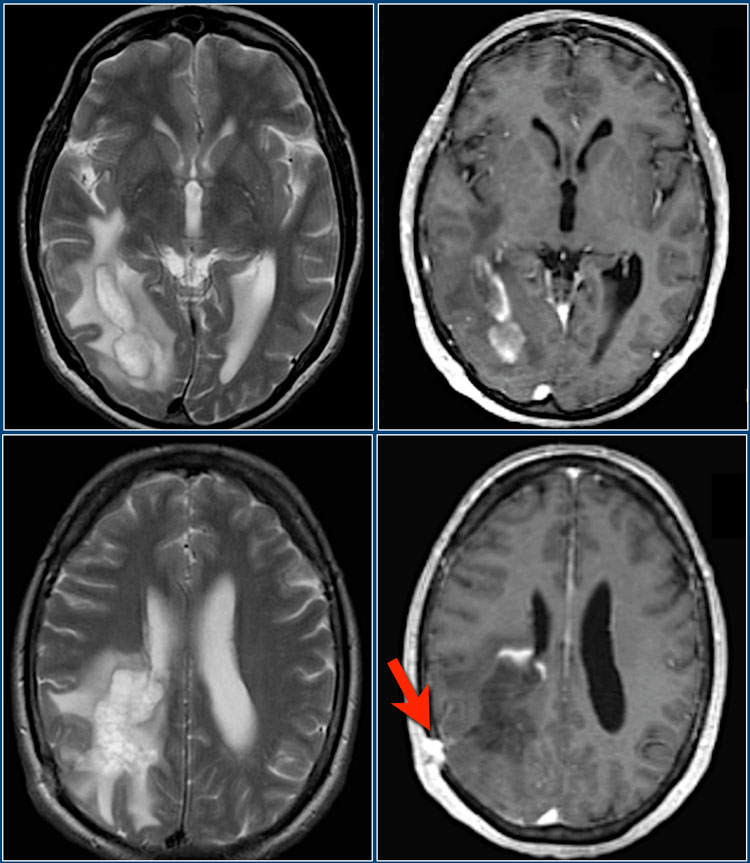
Данные Т1 и Т2 взвешенные МР-томограммы получены у 39-летнего мужчины с подостро возникшей гемианопсией. В этом случае потребовалась биопсия для дифференциальной диагностики между глиомой и демиелинизирующим процессом. Красной стрелкой отмечена зона биопсии.
Определяется интрапаренхиматозное объемное образование в правой височной и затылочной доле с гипоинтенсивным «ободком» по периферии по типу незамкнутого кольца на постконтрастных Т2-изображениях.
Имеется перифокальный отек, но относительно слабо выражено объемное воздействие. Путем биопсии было подтверждено димиелинизирующее заболевание. Контрастное усиление по типу незамкнутого кольца с гипоинтенсивным сигналом на Т2 ВИ постконтрастных томограммах и низким кровотоком характерно для демиелинизации.
Как ясно из вышеизложенного, опухолевоподобную форму рассеянного склероза легко перепутать с опухолью. Одна из распространенных ошибок неопытных рентгенологов — заключение о наличии опухоли тогда, когда на самом деле имеется псевдотуморозный РС. В таких случаях всегда важно помнить про возможность повторной консультации снимков МРТ опытными рентгенологами.
Концентрический склероз Бало
Концентрический склероз Бало является редким демиелинизирующим заболеванием, характеризующееся возникновением чередующихся очагов демиелинизации и участков с сохранением миелина, имеющих вид завитков.
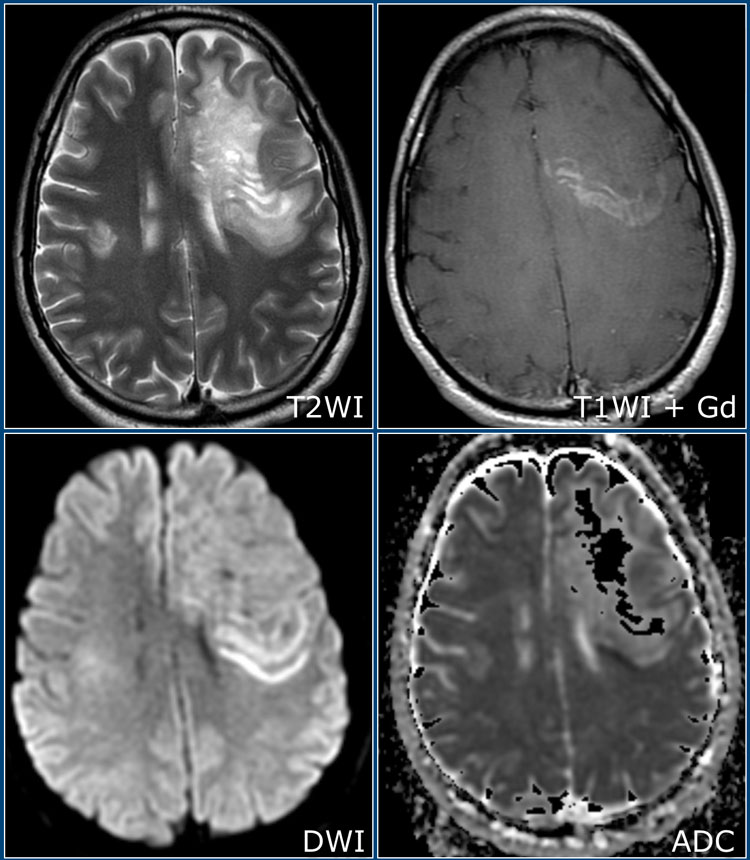
На изображениях представлены Т2 и постконтрастные Т1 взвешенные томограммы, на которых определяется большой очаг поражения в левой гемисфере с чередованием гипоинтенсивных на Т1 и изоинтенсивных «полосок». На Т1 взвешенных томограммах после введения препаратов гадолиния наблюдается чередующееся контрастное усиление в виде полосок. Справа также имеются похожие изменения (меньшего размера).
Оптикомиелит Девика
Очень важно учитывать возможность наличия оптикомиелита (болезнь Девика), особенно у пациентов с двухсторонним поражением зрительных нервов. Оптикомиелит – это болезнь, при которой обычно поражаются зрительные нервы и спинной мозг, при этом в головном мозге определяются незначительные изменения. Болезнь Девика нужно предполагать при выявлении распространенных поражений спинного мозга (на протяжении более чем трех сегментов), дающих низкий сигнал на Т1, в сочетании с утолщением спинного мозга за счет отека. На аксиальных томограммах очаги поражения обычно занимают большую часть спинного мозга, что нетипично для РС, при котором очаги имеют меньший размер и расположены по периферии.
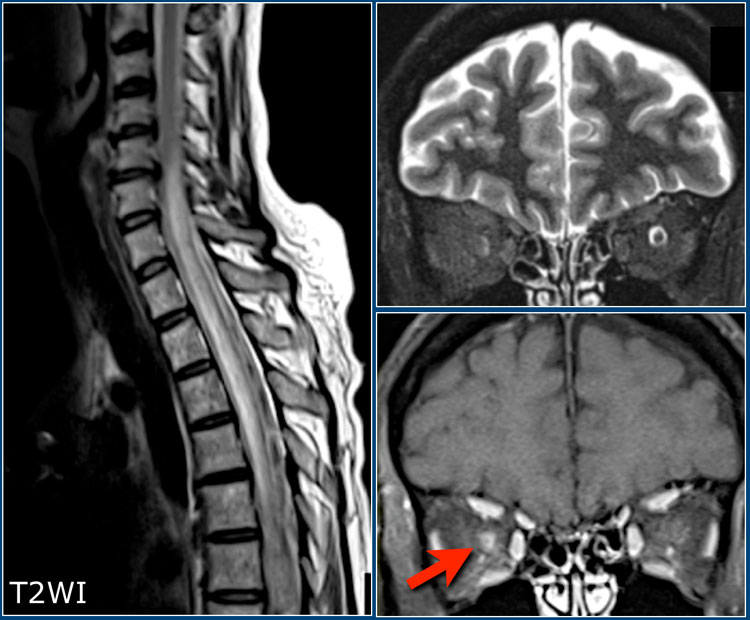
На сагиттальных Т2-взвешенных изображениях спинного мозга у пациента с оптикомиелитом визуализируется продольно ориентированный очаг поражения спинного мозга в сочетании с его отеком.
Острый диссеминированный (рассеянный) энцефаломиелит (ОДЭМ)
ОДЭМ является заболеванием, с которым необходимо проводить дифференциальную диагностику при рассеянном склерозе. ОДЭМ является монофазным, иммунно-обусловленным демиелинизирующим процессом, который часто возникает у детей в результате инфекции или после вакцинации. На МРТ при ОДЭМ обнаруживаются диффузные и относительно симметричные очаги поражения в белом веществе, расположенные супра- и инфратенториально, одновременно усиливающиеся при контрастировании. Также практически всегда наблюдается поражение серого вещества коры головного мозга и подкорковых ганглиев, таламусов.
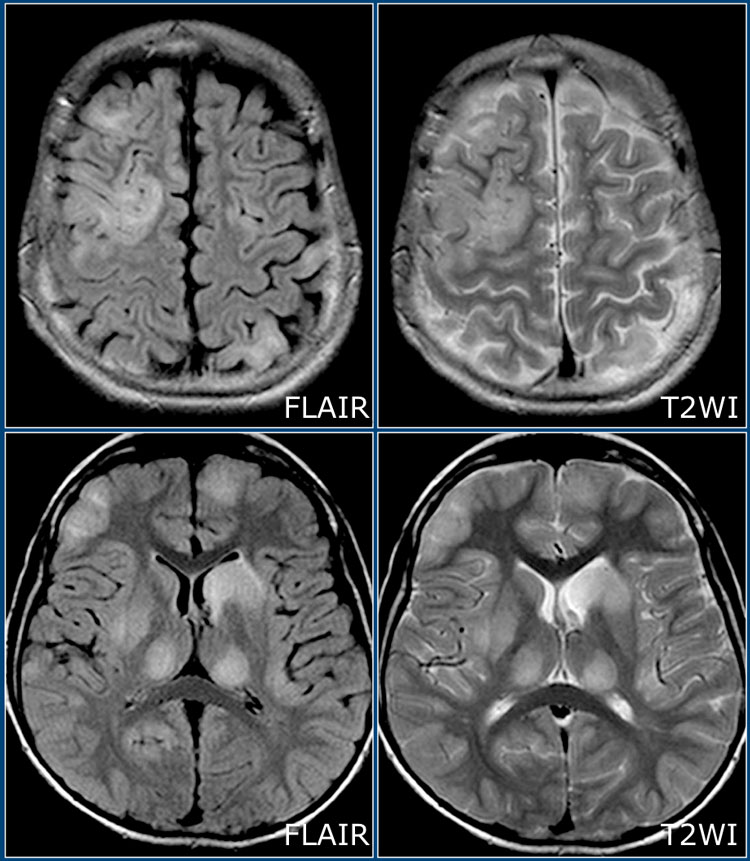
На изображениях представлены аксиальные FLAIR и T2 взвешенные томограммы, выполненные подростку, страдающему острым рассеянным энцефаломиелитом. Обратите внимание на распространенное поражение коры и подкорковых ядер, в том числе, таламусов.
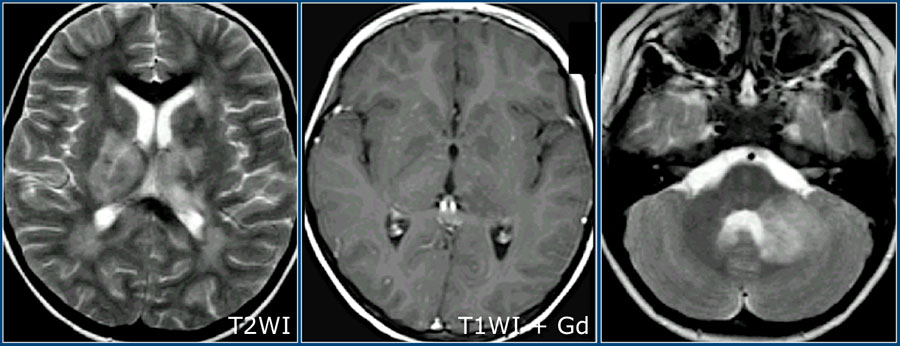
Здесь можно видеть другой случай ОДЭМ. Обратите внимание на поражение базальных ганглиев.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА РАССЕЯННОГО СКЛЕРОЗА И ОДЭМ
| ОДЭМ | РС | |
| МРТ головного мозга | Нечеткие поражения | Пальцы Доусона |
| Локализация поражений | Таламус | Юкстакортикально |
| Контрастное усиление | Неравномерное/отсутствует | Локальное |
| Характер поражений | Протяженные, отек | Множественные, мелкие |
| Контрольные исследования | Разрешение | Новые очаги |
Более подробно с дифференциальной диагностикой рассеянного склероза можно познакомиться в этой статье.
РАССЕЯННЫЙ СКЛЕРОЗ: КРИТЕРИИ МАКДОНАЛЬДА
Для постановки диагноза, а также для сведения к минимуму ошибки МРТ при рассеянном склерозе необходимо исключить похожие заболевания и продемонстрировать диссеминацию поражений во времени и пространстве.
Диссеминация в пространстве:
- Наличие одного и большего количества очагов, дающих гиперинтенсивный сигнал на Т2, как минимум в двух из четырех областях в ЦНС: перивентрикулярно, юкстакортикально, инфратенториально или в спинном мозге.
- Для заключения о рассеянном склерозе не требуется контрастное усиление очагов после введения препаратов гадолиния.
Диссеминация во времени:
- Появление новых очагов на Т2 или вновь возникших поражений, накапливающих контраст (препараты гадолиния) на контрольной МРТ по сравнению с изначальным исследованием, независимо от того, когда оно было выполнено.
- Одновременное возникновение бессимптомно протекающих, усиливающихся после введения препаратов гадолиния, и не усиливающихся очагов.
Критерии Макдональда были рекомендованы в 2001 году международной группой (исследователей) и пересматривались дважды: в 2005 и 2010 годах.
Текст составлен на основе материалов сайта https://www.radiologyassistant.nl
Василий Вишняков, врач-радиолог
Читать подробнее о Втором мнении
Читать подробнее о телемедицине

Кандидат медицинских наук, член Европейского общества радиологов
Источник
