Кровь на т2 при мрт
Т2 SE/T2 TSE/T2 FSE
Т2-взвешенные изображения.
На T2-взвешенном изображении, ткани с длинными значениями T2, выглядят яркими. Импульсные последовательности используемые для получения T2-взвешенных изображений минимизируют вклад параметра T1. Это обычно достигается за счет использования длинного времени повторения TR (2000-6000ms), чтобы максимизировать разницу в поперечной релаксации во время возвращения к равновесию, и длинного TE Echo Time (100-150ms), чтобы минимизировать вклад параметра T2 во время получения сигнала.
Особенности Т2-взвешенных изображений.
На T2-взвешенных изображениях, заполненные жидкостью пространства в организме (например, спинномозговая жидкости в желудочках мозга и позвоночном канале, свободная жидкости в брюшной полости, жидкость в желчном пузыре и желчном протоке, синовиальной жидкости в суставах, жидкость в мочевом канале и мочевом пузыре, отек или любое другое патологическое образование жидкости в организме). Жидкость обычно выглядит яркой на Т2-взвешенных изображениях.
Ткани и их вид на Т2-взвешенных изображениях.
Костный мозг: такой же или более светлый чем мышцы (жир в костном мозге, как правило, светлый)
Мышцы: серые (темнее, чем мышцы на T1-взвешенных изображениях)
Жир: яркий (темнее, чем жир на T1-взвешенных изображениях)
Белое вещество: темно серое
Кровь: темная
Серое вещество: серое
Жидкости: яркие
Кости: темные
Воздух: темный
Патологическое проявление.
Патологические процессы, как правило, увеличивают содержание воды в тканях. Это приводит к потере сигнала на Т1-взвешенных изображениях и увеличению сигнала на Т2-взвешенных изображениях. Следовательно патологические процессы, как правило, яркие на T2-взвешенных изображениях и темные на Т1-взвешенных изображениях.
Использование:
Исследования брюшной полости (на задержке дыхания) (!)
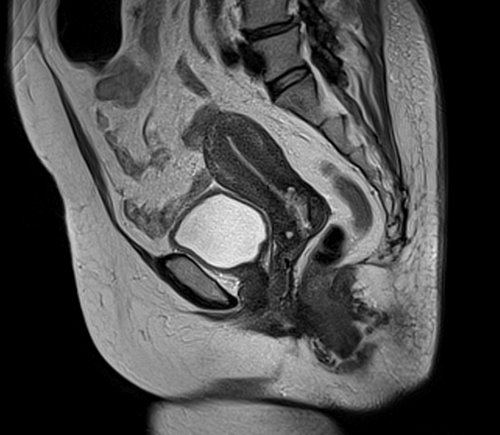
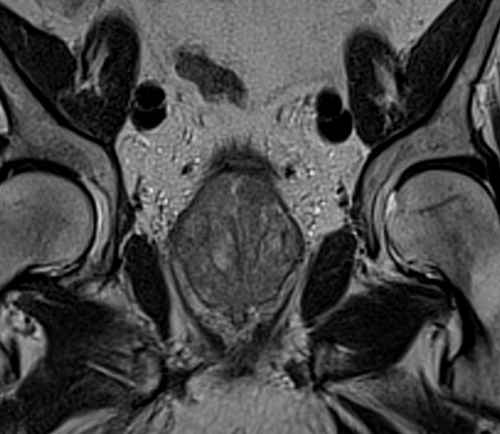
Исследования органов малого таза (матки, предстательной железы, мочевого пузыря и прямой кишки) (!)
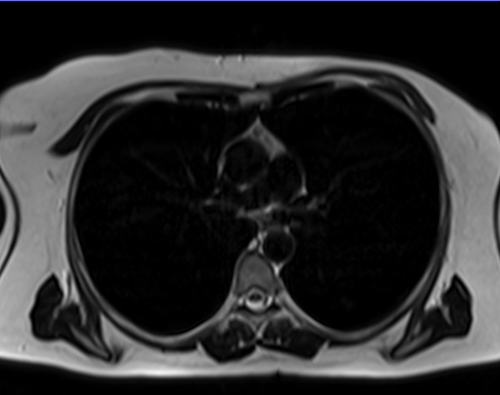
Исследования груди (на задержке дыхания) (!)
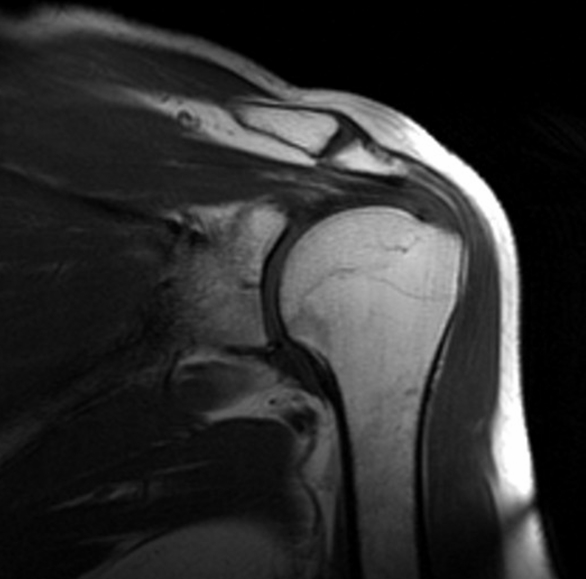
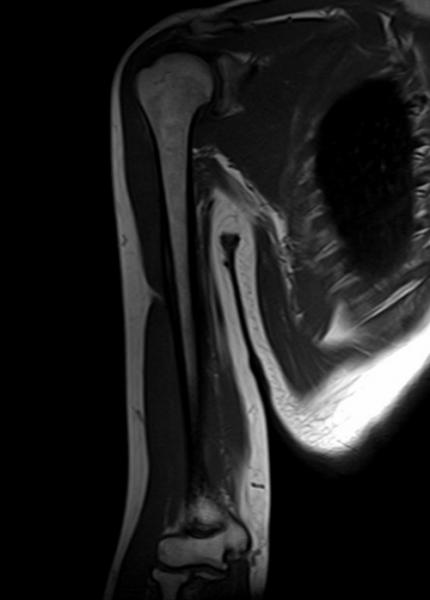
Исследования плечевого и поясничного сплетений
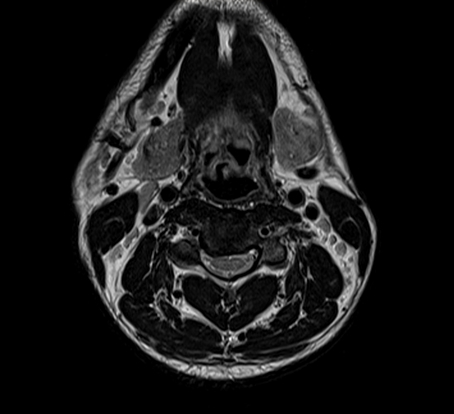
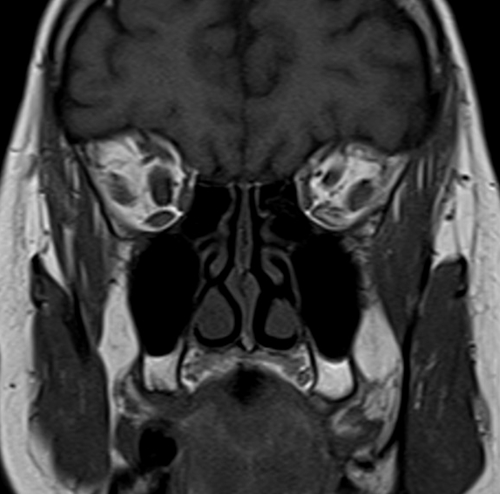
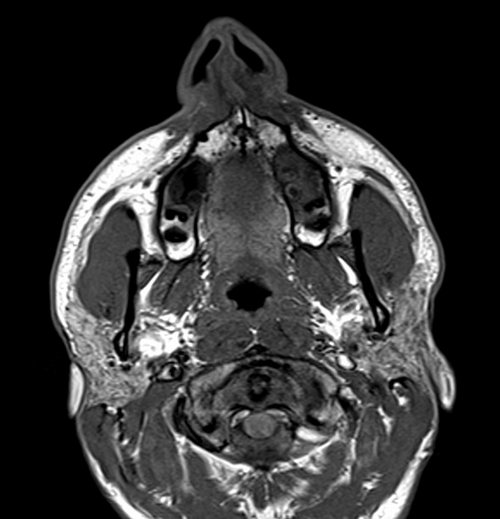
Исследования гортани, орбит и лица
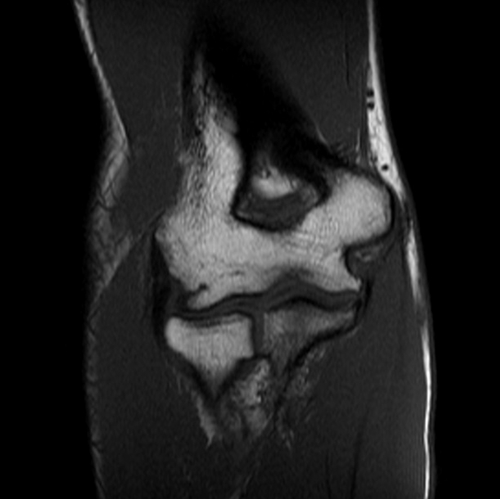
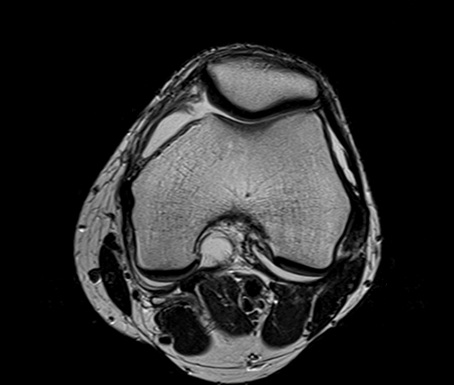
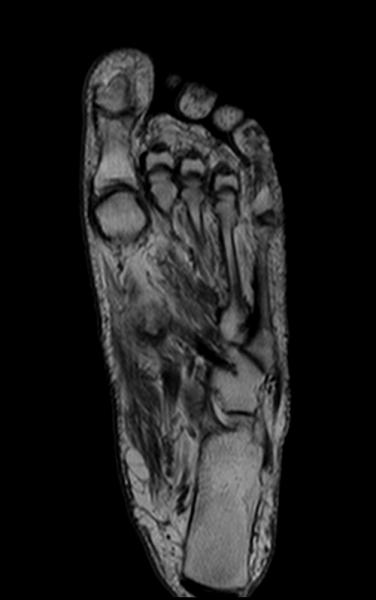
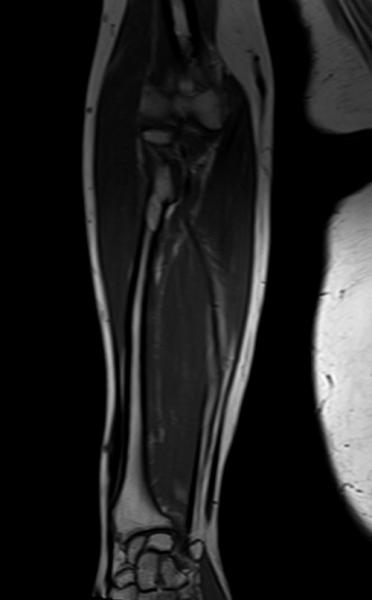
Исследования опорно-двигательного аппарата (!)
Исследования конечностей (!)
Исследования головного мозга (!)
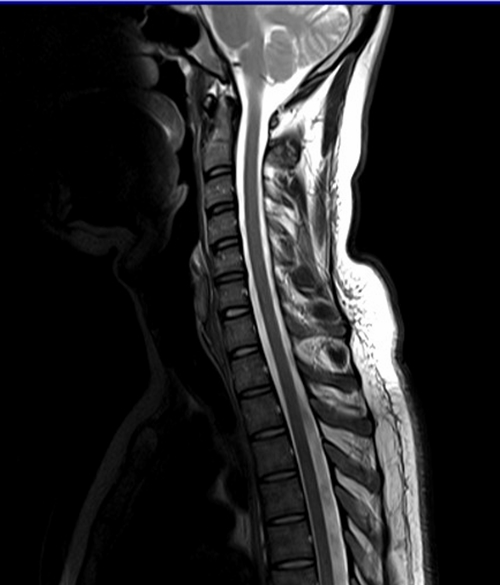
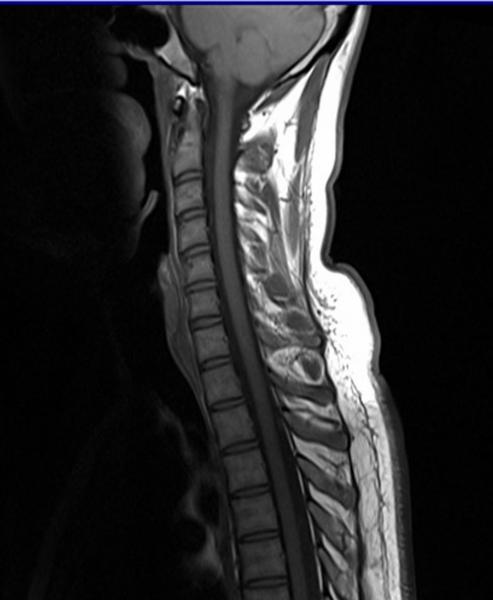
Исследования позвоночника (!)
Т2-взвешенное изображение мозга, аксиальная проекция (TSE)
Когда пациент находится в магнитном поле, магнитные моменты атомов водорода, находящихся в воде тканей его тела выстраиваются вдоль магнитного поля. В результате действия радиочастотного импульса магнитные моменты атомов водорода меняют свое направление (отклоняются от первоначального направления “по полю” на некоторый угол а), при выключении радиочастотного импульса происходит восстановление первоначального направления “по полю”. Этот процесс восстановления называется — релаксацией. Это самое время релаксации или другими словами — быстрота восстановления направления магнитных моментов атомов водорода к первоначальному направления “по полю” изменяется от одного типа ткани к другому. Это различие времен релаксации используется в МРТ, чтобы отличить нормальные и патологические ткани. Каждая ткань характеризуется двумя временами релаксации:
- T1 — время продольной релаксации и
- Т2 — время поперечной релаксации
Большинство изображений получаемых в результате МРТ исследования пациента отражают распределение в срезе одного из этих двух параметров, являющихся основным источником контраста. Это означает, когда изображение описывается как Т1-взвешенное изображений, Т1 является основным источником контраста. Когда изображение описывается как Т2-взвешенное изображений, Т2 является основным источником контраста.
Т1-взвешенные изображения.
На T1-взвешенном изображении, ткани с коротким значений T1, выглядят яркими. Импульсные последовательности используемые для получения T1-взвешенных изображений минимизируют вклад параметра T2. Это обычно достигается за счет использования короткого времяни повторения TR (300-600ms), чтобы максимизировать разницу в продольной релаксации во время возвращения к равновесию, и короткого TE Echo Time (10-15ms), чтобы минимизировать вклад параметра T2 во время получения сигнала.
Особенности Т1-взвешенных изображений.
На T1-взвешенных изображениях, заполненные жидкостью пространства в организме (например, спинномозговая жидкости в желудочках мозга и позвоночном канале, свободная жидкости в брюшной полости, жидкость в желчном пузыре и желчном протоке, синовиальной жидкости в суставах, жидкость в мочевом канале и мочевом пузыре, отек или любое другое патологическое образование жидкости в организме). Жидкость обычно выглядит темной на Т1-взвешенных изображениях.
Ткани и их вид на Т1-взвешенных изображениях.
Костный мозг: темный
Мышцы: серые
Кровь: темная
Белое вещество: светлое
Серое вещество: серое
Жидкости: темно
Кости: темные
Жир: яркий
Воздух: темный
Патологическое проявление.
Патологические процессы, как правило, увеличивают содержание воды в тканях. Это приводит к потере сигнала на Т1-взвешенных изображениях и увеличению сигнала на Т2-взвешенных изображениях. Следовательно патологические процессы, как правило, яркие на T2-взвешенных изображениях и темные на Т1-взвешенных изображениях.
Использование:
Исследования малого таза (используется для выявления инфекций органов малого таза, с применением контраста)
Исследования брюшной полости (на задержке дыхания)
Исследования грудной клетки (на задержке дыхания)
Исследования плечевого и поясничного сплетений (!)
Исследования гортани, орбит и лица (!)
Исследования опорно-двигательного аппарата (!)
Исследования конечностей (!)
Исследования головного мозга (!)
Исследования позвоночника (!)
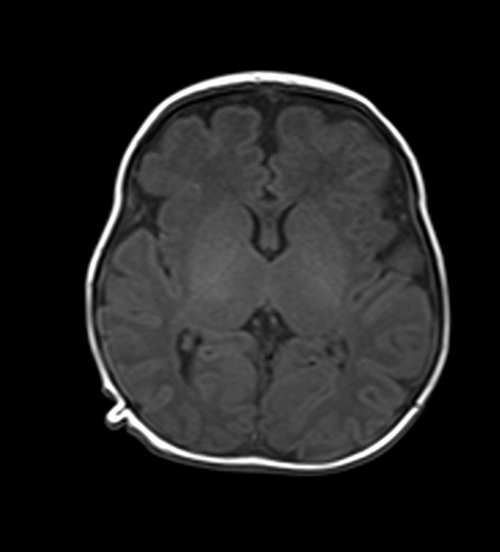
Т1-взвешенное изображение мозга, аксиальная проекция (TSE)
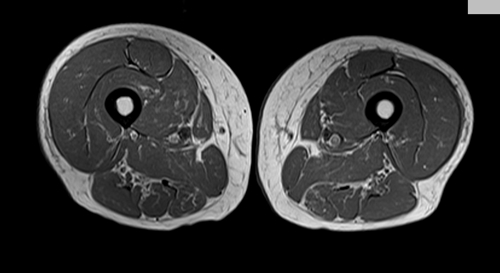
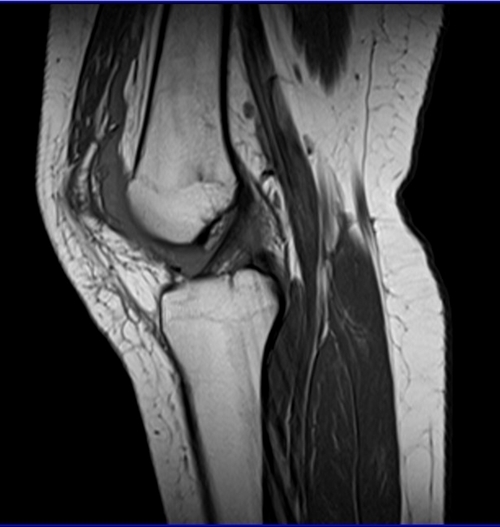
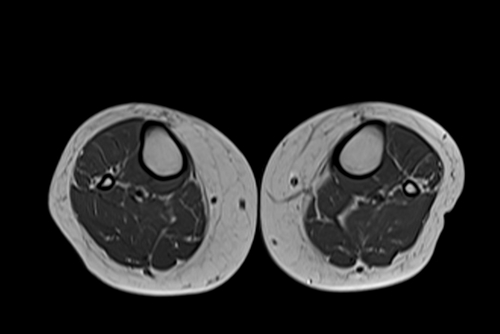
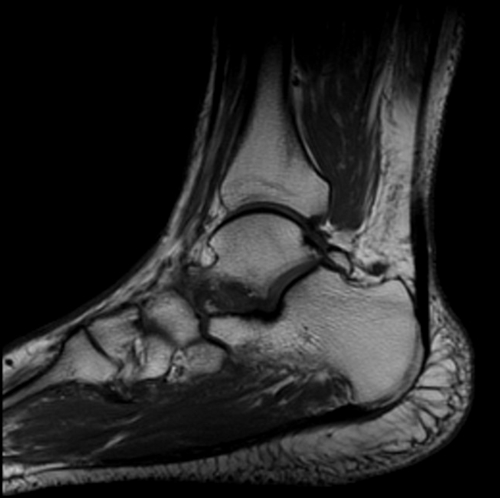

Источник
Если мне нужно сделать фотографию, я достаю из кармана мобильник, выбираю фотоприложение, навожу объектив на понравившийся объект и… щёлк! В 99% случаев я получаю снимок, который сносно отображает необходимый фрагмент реальности.
А ведь ещё несколько десятилетий назад фотографы вручную выставляли выдержку и диафрагму, выбирали фотоплёнку, устраивали проявочную лабораторию в ванной комнате. А снимки получались… ну, такие себе.
Магнитно резонансная томография — потрясающая методика. Для врача, который осознанно управляет параметрами сканирования, она предоставляет огромные возможности в визуализации тканей человеческого организма и патологических процессов.
В зависимости от настроек, одни и те же ткани могут совершенно по разному выглядеть на МР томограммах. Для относительной простоты интерпретации существует несколько более-менее стандартных «режимов» сканирования. Это сделано для того, чтобы МРТ, из категории методик, которыми владеют только одиночки-энтузиасты, пришла в широкую медицинскую практику. Как методика фотографии, которая упростилась настолько, что не только стала доступна каждому, но и порядком успела многим надоесть 😉
Здесь я расскажу о нескольких наиболее часто использующихся режимах сканирования. Поехали!
Т1 ВИ (читается «тэ один вэ и») — режим сканирования, который используется всегда и везде. Свободная безбелковая жидкость (например ликвор в желудочках мозга) на таких изображениях выглядит тёмной, мягкие ткани имеют различные по яркости оттенки серого, а вот жир ярок настолько, что кажется белым. Также на Т1 ВИ очень яркими выглядят парамагнитные контрастные вещества, что и позволяет использовать их для визуализации различных патологических процессов.
Слева — Т1 ВИ, а справа — Т1 ВИ после введения контраста. Опухоль накопила парамагнитный контраст. Просто и красиво!
А ещё на Т1 яркой будет выглядеть гематома на определённых стадиях деградации гемаглобина.
В МРТ «яркий» обозначается термином «гиперинтенсивный»,а «тёмный» — термином «гипоинтенсивный».
Т2 ВИ (читается «тэ два вэ и») — также используется повсеместно. Этот режим наиболее чувствителен к регистрации патологических процессов. Это значит, что большинство патологических очагов, например в головном мозге, будут гиперинтенсивными на Т2 ВИ. А вот определение какой именно патологический процесс мы видим требует применения других режимов сканирования. Помимо патологических процессов и тканей, яркой на Т2 будет свободная жидкость (тот же ликвор в желудочках).
Т2 ВИ — классика в визуализации головного мозга. И вообще, любимая картинка всех МРТшников.
Аббревиатура «ВИ» расшифровывается как «взвешенные изображения». Но боюсь, мне не удастся объяснить смысл этого заклинания без углубления в физику метода.
Pd ВИ (читается «пэ дэ вэ и») — изображения взвешенные по протонной плотности. Что-то среднее между Т1 и Т2 ВИ. Применяется достаточно редко, в связи с появлением более прогрессивных режимов сканирования. Контрастность между разными тканями и жидкостями на таких изображениях довольно низкая. Однако, при исследовании суставов этот режим продолжает пользоваться популярностью, особенно в комплексе с жироподавлением, о котором разговор отдельный.
Слева — Pd ВИ, справа — Т2 ВИ. Одному мне понятно, почему Pd теперь редко используют ?
Словосочетание «режим сканирования» конечно можно использовать, но правильнее использовать словосочетание «импульсная последовательность». Речь про набор радиочастотных и градиентных импульсов, которые используются во время сканирования.
FLAIR (произносится как «флаир» или «флэир») — это Т2 ВИ с ослаблением сигнала от свободной жидкости, например, спинномозговой жидкости. Очень полезная импульсная последовательность, применяется в основном при сканировании головного мозга. На таких изображениях многие патологические очаги видны лучше чем на Т2 ВИ, особенно если они прилежат к пространствам, которые содержат ликвор.
Здесь FLAIR — крайняя картинка справа. Именно на ней лучше всего видны патологические очаги, которые прилежат к желудочкам мозга и субарахноидальному пространству.
Это режимы сканирования или импульсные последовательности, которые наиболее часто используются в ежедневной практике. Но есть ещё много других, которые применяются реже и дают более специфическую информацию.
P.S. Если вам интересно узнать, что такое жиродав и каим он бывает — обязательно поставьте лайк статье, подпишитесь на мой канал в ЯндексДзен или в telegram — так я буду знать, что вы требуете продолжения 😉
Источник
» Лучевая диагностика » ЛУЧЕВАЯ ДИАГНОСТИКА БОЛЕЗНЕЙ » Отображение крови на МР изображении
Таблица и описание динамики крови при МРТ головного мозга. Различные типы внутримозговых кровоизлияний и их МРТ диагностика.
стадия | сроки | субстрат | магнитные свойства | Т1 | Т2 |
сверхострая | до 24 ч | оксигемоглобин неразрушенных эритроцитов | диамагнетик | изо- м.б. чуть гипер- за счёт белков | изо- |
острая | 1-3 дн | дезоксигемоглобин | парамагнетик | гипо- | гипо- гипер- сыворотка |
Подострая раняя | 3-7 дн | Метгемоглобин внутриклеточный | парамагнетик | гипер- | гипо- |
Подострая поздняя | 7-14 дн | Метгемоглобин внеклеточный | парамагнетик | гипер- | гипер- |
Хроническая кольцо | 14+ | Внутриклеточный гемосидерин | парамагнетик | изо- | гипо- |
центр | 14+ | Внеклеточные гемихромы | диамагнетик | изо- | изо- |
Уже на вторые — третьи сутки кровь становится гипоинтенсивной на Т2-зависимых МРТ головного мозга за счет превращения оксигемоглобина в дезоксигемоглобин (табл). Эритроциты остаются неразрушенными. Дезоксигемоглобин на Т1-зависимых МРТ изоинтенсивен белому веществу. Процесс изменения гемоглобина идет снаружи внутрь, поэтому внутримозговое кровоизлияние имеет кольцевую структуру. На Т2-зависимых МРТ снаружи идет широкая зона гиперинтенсивного отека, в центре — резко гипоинтенсивное кольцо внутриэритроцитарного дезоксигемоглобина. Уже на 5-6 сутки дезоксигемоглобин превращается в метгемоглобин, который гиперинтенсивен на томограммах обоих типов зависимости. Проверить наличие “свежего” (в подострой стадии) кровоизлияния обязательно надо на Т1-взвешенных МРТ, так как гипоинтенсивное дезоксигемоглобиновое ядро на Т2-зависимых МРТ может быть связано и с другими причинами. Яркий сигнал на фоне гипоинтенсивного отека убедительно подтверждает кровоизлияние. Между первой и второй неделями происходит разрушение эритроцитов и выход метгемоглобина в межклеточное пространство. Свободный метгемоглобин гиперинтенсивен как на Т1-, так и на Т2-зависимых МРТ. Постепенно вокруг очага свободного метгемоглобина собираются макрофаги, которые поглощают его и превращают в гемосидерин. Последний, за счет парамагнитного эффекта железа, всегда темный на МРТ Т2-зависимого типа. Поэтому переход к “хроническому” кровоизлиянию на Т2-зависимых МРТ выглядит как светлый центр (внеклеточный метгемоглобин) и темная периферия (гемосидерин). На Т1-зависимых МРТ в этом периоде отчетливо видно яркое периферическое кольцо. Кольца не бывает только в том случае, если гематома дренируется в ликворное пространство. Постепенно метгемоглобин в центре превращается в гемихромы, которые не имеют парамагнитных свойств. Примерно к концу месяца кровоизлияние уже целиком состоит из гемосидерина. Депо гемосидерина медленно рассасывается. Даже через несколько лет в участке бывшего кровоизлияния можно обнаружить гипоинтенсивный участок, представляющий собой скопление молекул железа. Следует заметить, что динамика кровоизлияния при МРТ головного мозга сильно зависит от его массивности и силы поля магнита. При обширных кровоизлияниях процесс перехода метгемоглобина в другое состояние немного сдвинуто по времени. В сильных полях парамагнитный эффект железа сильнее выражен, чем в низких. Градиентные последовательности более чувствительны к парамагнитному эффекту, чем радиочастотные.
Об МРТ кровоизлияний в мозг можно читать также здесь.
Внутричерепные кровоизлияния
По локализации выделяют следующие типы внутричерепных кровоизлияний:
- субарахноидальное
- субдуральное
- эпидуральное
- интрапаренхимальное
- внутрижелудочковое
- внутриопухолевое
Могут быть следующие причины внутричерепных кровоизлияний:
- гипертония
- разрыв аневризмы или кровотечение из сосудистой мальформации
- низкодифференцированные опухоли или метастазы
- травма
- энцефалит
- тромбоз вен и (или) дурального синуса
Субарахноидальное кровоизлияние (САК) располагается между паутинной и мягкой мозговыми оболочками. Частота составляет в России около 6 случаев на 100 тыс. САК происходят обычно в среднем возрасте . Причиной САК является разрыв аневризмы (около 80% САК нетравматической этиологии), черепно-мозговая травма , редко – сосудистые мальформации, менингит, опухоли, тромбоз вен или венозного синуса. В 10-20% случаев источник САК не выявляется при лучевой диагностике. Такие кровоизлияния, скорее всего, связаны с разрывом мелкой аневризмы или поверхностной артерии. Неврологическая симптоматика при САК типичная: неожиданный приступ тяжёлой головной боли, особенно при ярком свете, тошнота и рвота. Менингеальные знаки служат характерным симптомом САК. Из-за неспецифичности проявлений САК ошибочный диагноз ставится в 25-35% случаев. Окраска ликвора кровью появляется только через 12 часов после приступа САК, поэтому лучевая диагностика имеет принципиальное значение в постановке диагноза. САК отличается высокой смертностью, ещё до госпитализации погибает 10-30% пациентов, в больнице выживает не более 30%.

Субарахноидальное кровоизлияние. Схема.

Субарахноидальное кровоизлияние, ранняя подострая стадия. Корональная Т1-взвешенная МРТ головного мозга.
Стандартный подход к диагностике САК состоит в выполнении КТ, чувствительность которой в первые 3 суток составляет 93-100%. В подострой стадии плотность гематомы снижается и через 5 дней чувствительность метода уже 85%, а через неделю падает до 50%. Чувствительность МРТ, напротив, постепенно нарастает. Визуализация гематом на МРТ головного мозга и КТ принципиально различны. На КТ отображение крови зависит от гематокрита и содержания белков. На МРТ отображение крови зависит от состояния молекулы гема.
В первые сутки МРТ диагностика субарахноидальных кровоизлияний наиболее затруднительна, так как сигнал крови такой же как и окружающего белого вещества как на Т1, так и на Т2-взвешенных томограммах (табл.). Это связано с тем, что оксигемоглобин не имеет парных электронов и потому не является парамагнитным. Изредка отмечается повышенный сигнал на Т2-зависимых томограммах, что объясняется локальным увеличением жидкости в межклеточных пространствах. Двояковыпуклая форма отличительная черта САК при МРТ или КТ.
Локализация САК отражает расположение аневризмы: в передней межполушарной щели и лобной доле – ПСоА, Сильвиева щель – СМА, задняя черепная ямка – задний сегмент Виллизиева круга. Часто кровь разливается шире локальной зоны.
Прогноз при САК зависит от его массивности, повторных кровоизлияний, развития вазоспазма и гидроцефалии. Вероятность повторных САК составляет примерно 4% в первый день после первого эпизода, а затем снижается. Тем не менее, в первые 2 недели повторные САК отмечаются у 15-20% пациентов, и у 50% в течение 6 месяцев от первого эпизода САК. Спазм магистральных сосудов отмечается у 70-90% пациентов с САК, причём у половины из них развивается ОНМК по ишемическому типу. У значительного числа пациентов также появляется гидроцефалия , типично, в первые 3 дня, и в последующем остаётся у многих из них.
Субдуральная кровоизлияние локализуется между твёрдой и паутинной оболочками мозга. Субдуральная гематома (СГ) обычно возникает вследствие разрыва вен. Причиной может быть травма, антикоагулянтная терапия и отрыв вен во время операции декомпрессии при гидроцефалии. Очень редко встречаются СГ при разрыве аневризм и кровотечениях из АВМ. Частота СГ составляет примерно 1 на 100 тыс., то есть примерно в 3-5 раз реже САК. Неврологическая симптоматика связана с масс-эффектом. При МРТ головного мозга видно, что располагается субдуральная гематома по конвекситальной поверхности, реже вдоль межполушарной щели, намёта мозжечка и в задней черепной ямке. Может быть сочетание СГ с кровоизлиянием в соседние участки мозга, что делает прогноз неблагоприятным. Отображение гематомы при КТ и МРТ зависит от её давности. Характерна форма гематомы в виде серпа, реже плосковыпуклая или неправильная. СГ обычно распространяется на поверхность всего полушария или значительную его часть.

Субдуральное кровоизлияние. Схема.

Субдуральная гематома. Острая стадия. Т1-взвешенная корональная МРТ головного мозга.
Эпидуральная гематома расположена между костями черепа и твёрдой мозговой оболочкой. Она имеет травматическое происхождение. Форма и распространение эпидуральной гематомы зависит от анатомических взаимоотношений костей черепа и твердой мозговой оболочки, места её локализации и объема излившейся крови. Форма её двояковыпуклая, реже плосковыпуклая. Она прилегает к своду черепа и имеет ограниченный характер в пределах 1-2 долей.

Эпидуральное кровоизлияние. Схема.
Интрапаренхимальные кровоизлияния чаще всего являются следствием гипертонии. Такие интрапаренхимальные кровоизлияния ещё называют геморрагическим инсультом. При повышении артериального давления происходит разрыв изменённых сосудов (гиалиноз, микроаневризмы). Частота интрапаренхимальных кровоизлияний составляет примерно 9 на 100 тыс. населения. У нас вы можете сделать МРТ любой сложности. По отношению к ОНМК геморрагический инсульт составляет 10-20%. Возраст пациентов обычно старше 45 лет. Типичные места расположения гематом этой этиологии — скорлупа, внутренняя капсула, реже ствол. Если гематома расположена вне указанной зоны, надо искать иную её причину — аневризму или мальформацию.

МРТ головного мозга. Интрапаренхимальное кровоизлияние в раннюю подострую стадию. Аксиальная Т2-взвешенная томограмма. Увеличение зоны интереса.

МРТ головного мозга. Интрапаренхимальное кровоизлияние в хронической (1 месяц) стадии. Аксиальная Т2-взвешенная томограмма и корональная Т1-взвешенная томограмма. Увеличение зоны интереса.
При МРТ в СПб перед нами стоит задача определения сроков кровоизлияния, его типа, массивности и воможного источника.
МРТ головного мозга адреса и це
В частном центре ЦМРТ профессор Холин А.В. лично диагностирует на МРТ аппарате 1,5 Тл по субботам, воскресеньям, понедельникам, средам. Можно сделать МРТ головы дешево и по акциям.
Спрашивайте МРТ цены у администратора.


Наша миссия
Наша миссия — помогать людям получать наиболее полную информацию о себе…
Подробнее
Огромные МРТ учебные ресурсы на наших сайтах mrtspb.info и www.mri-kholin.ru по всем проблемам МРТ и ультразвуковой диагностики
Источник
