Кровоизлияние в головном мозге на мрт


МРТ головного мозга. Т1-взвешенная аксиальная МРТ. Субдуральная гематома. Цветовая обработка изображения.
Все кровоизлияния в мозг могут быть разделены на следующие типы:
- интрапаренхимальное
- субарахноидальное
- субдуральное
- эпидуральное
- внутрижелудочковое
- внутриопухолевое
Интрапаренхимальные кровоизлияния являются следствием гипертонии и проявляются в виде кровоизлияний в вещество мозга (геморрагический инсульт) и гипертензивных синдромах. Геморрагический инсульт возникает вследствие разрыва изменённых (гиалиноз, микроаневризмы) сосудов при повышении артериального давления. Частота геморрагического инсульта составляет около 9 случаев на 100 тысяч населения. Это 10-18% от всех смертей. По отношению к всем острым нарушениям мозгового кровообращения (ОНМК) на геморрагический инсульт приходится 10-20%. Кроме того, еще наблюдаются вторичные диапидезные кровоизлияния при ишемическом типе ОНМК. Также кровоизлияния типичны для венозных инфарктов. Возраст пациентов обычно старше 45 лет. Локализация геморрагического инсульта может быть почти любой, но чаще это базальные ядра, таламус, мозжечок.
Диагностика состоит в выполнении КТ и МРТ головного мозга. Отображение крови на МРТ зависит от сроков.

МРТ головного мозга. Аксиальная Т2-взвешенная МРТ. Кровоизлияние в мозжечок.

МРТ головного мозга. Т1-взвешенная корональная МРТ. Смешанный ишемический инсульт. Ранняя подострая стадия.
Субарахноидальное кровоизлияние (САК) – это кровоизлияние между арахноидальной и мягкой мозговыми оболочками. Эпидемиология САК отличается в разных странах, в России около 6 на 100 тысяч населения. Самой частой причиной САК является травма, затем разрыв мешотчатой аневризмы (85% от нетравматических спонтанных кровоизлияний). На оставшиеся 15% нетравматических кровоизлияний приходятся доброкачественное перимезэнцефальное кровоизлияние неясной этиологии и разрыв вен. Смертность от САК очень высокая, и зависит от массивности и расположения кровоизлияния.
Клинические проявления состоят из:
- Неожиданно приступ тяжёлой головной боли
- Фотофобия, тошнота, рвота
При неврологическом осмотре выявляются менингеальные знаки – часто единственный признак САК. Ксантохромия СМЖ появляется через 12 и более часов после САК и может быть только методом позднего его подтверждения. Предлагаются разные подходы к лучевой диагностике САК. В первые сутки предпочтительна МРТ, так как кровь уже может быть видна на Т2-МРТ градиентного типа или FLAIR. В более поздние сроки, до 3-5 дня предпочтительнее КТ. Затем опять МРТ, которая чувствительнее КТ в подострую и хроническую фазы кровоизлияния.
Количество крови оценивается по шкале Фишера. Она делит кровоизлияние на 4 группы:
- Не визуализируется кровь
- Диффузное САК с толщиной до 1 мм, без сгустков
- Сгустки крови и (или) толщина САК больше 1 мм
- Внутримозговое или внутрижелудочковое кровоизлияние в сочетании с САК

МРТ головного мозга. Аксиальная МРТ типа FLAIR. Аневризма и САК, внутрижелудочковое кровоизлияние.
Субарахноидальное кровоизлияние опасно вазоспазмом, который наблюдается на 5-7 сутки. Сам спазм хорошо определяется при дуплексном сканировании. При МРТ головного мозга можно выявить ранние признаки ишемического инсульта.

МРТ головного мозга. Диффузионно-взвешенная МРТ последовательность. ОНМК в острой стадии вследствие вазоспазма.
Субдуральная гематома обычно возникает вследствие разрыва вен. Причины субдуральной гематомы – травма, антикоагулянтная терапия, резкая декомпрессия при шунтировании желудочков по поводу гидроцефалии. Очень редко встречаются субдуральные гематомы при разрыве аневризм и АВМ. Клинические проявления связаны смасс-эффектом. Частота субдуральных гематом составляет около 1 случая на 10 тысяч населения. Располагаются субдуральные гематомы по конвекситальной поверхности, изредка, вдоль межполушарной щели и намёта, в области задней черепной ямки. Может быть сочетание субдуральной гематомы с кровоизлиянием в соседние участки мозга. прогноз в этих случаях неблагоприятный. Отображение гематомы на КТ и МРТ зависит от их давности. Субдуральные гематомы имеют форму серпа.

МРТ головного мозга. Аксиальная Т2-взвешенная МРТ. Подострая субдуральная гематома.
Эпидуральная гематома (экстрадуральная гематома) имеет травматическое происхождение. Это скопление крови внутренний костной пластинкой и твердой мозговой оболочкой. Обычно гематома расположена под областью перелома костей черепа. Причиной кровоизлияния является разрыв оболоченной артерии. Встречаются эпидуральные гематомы вдвое реже субдуральных. По форме гематома двояковыпуклая. Чаще всего диагностируется в неотложных условиях методом КТ. МРТ обычно применяется при спинальных эпидуральных гематомах.

КТ. Эпидуральная гематома.
Внутрижелудочковые кровоизлияния бывают первичные и вторичные. Первичные кровоизлияния наблюдаются при внутрижелудочковых опухолях, некоторых аневризмах (задней нижней мозжечковой со скоплением крови в 4 желудочке) и субэпендимальных кавернозных ангиомах. Вторичные кровоизлияния возникают как следствие прорыва крови в желудочки при интрапаренхимальных кровоизлияниях и САК.

МРТ головного мозга. Аксиальная Т2-взвешенная МРТ типа FLAIR. Внутрижелудочковое кровоизлияние.
Внутриопухолевые кровоизлияния встречаются редко. обычно они не обширные, как, например, при апоплексиях аденом гипофиза. Апоплексия – это острое нарушение кровоснабжения гипофиза с некрозом или кровоизлиянием. Частота около 10% случаев макроаденом. Клинически апоплексия появляется головными болями, рвотой и зрительными нарушениями. Изредка обширные кровоизлияния наблюдаются в метастазах.

МРТ головного мозга. Корональная Т1-взвешенная МРТ. Апоплексия макроаденомы гипофиза с кровоизлиянием.
Внутримозговое кровоизлияние любого типа относится к экстренным состояниям и МРТ в СПб выполняется, как правило в приемном покое больницы, либо делают срочно КТ. В подострую стадию возможности МРТ СПб позволяют выполнять исследование стационарных условиях и в хронической на открытом МРТ.
Источник
Субарахноидальное кровоизлияние (САК) рассасывается сравнительно быстро. Уже через 1 – 2 недели на КТ не выявляется заметных следов такого кровоизлияния. КТ позволяет выявлять свертки и жидкую кровь в цистернах и других субарахноидальных пространствах в остром периоде САК. Через 5 – 7 дней от начала заболевания (травмы) частота выявления САК существенно уменьшается. При нетравматическом САК могут выявляться КТ-признаки разрыва аневризмы, как причины кровотечения. Сама же аневризма может и не контурироваться. Обычные МРТ-режимы (Т1- и Т2-ВИ*) при САК малоинформативны. Но FLAIR-режим**, по сравнению с КТ, более информативен. Это обусловлено тем, что белки плазмы и продукты распада крови, попавшие в субарахноидальное пространство, содержат связанную воду, которая и дает высокий сигнал в режиме FLAIR. Субарахноидальные пространства, содержащие нормальный ликвор, в режиме FLAIR дают гипоинтенсивный сигнал, что резко отличает их от пространств, заполненных кровью. Режим FLAIR способен выявить САК давностью до 2 недель. Особенно значительны преимущества режима FLAIR перед КТ при небольшой примеси крови в ликворе.
Внутримозговые кровоизлияния рассасываются значительно медленнее, чем САК. Они могут выявляться даже через несколько месяцев после возникновения. Рассасывание излившейся в мозг крови происходит в определенной последовательности. При этом изменяется количество продуктов распада гемоглобина, что определяет степень плотности геморрагического очага на КТ в единицах Хаунсфилда (G. Hounsfield – ед. Н), а также интенсивность сигнала на МРТ.
Кровоизлияния разделяют по стадиям (срокам возникновения): (1) острая – о — 2 дня; (2) подострая – 3 — 14 дней; (3) хроническая – больше 14 дней.
В первые минуты или часы после кровоизлияния (острейшая стадия) в гематоме присутствует только оксигемоглобин, который диамагнитен. Гематома обычно изоинтенсивна с хоботком низкого МР-сигнала на Т1-ВИ (в отличие от зоны ишемии) и гиперинтенсивна на Т2-ВИ и FLAIR.
В острой стадии кровоизлияния (до 2 суток) диоксигемоглобин, оставаясь внутри интактных эритроцитов, проявляется очень низким сигналом на Т2-ВИ (выглядит темным). Так как диоксигемоглобин не изменяет времени релаксации Т1, то острая гематома в этом режиме ВИ обычно не проявляется и выглядит изоинтенсивной или имеет тенденцию к гипоинтенсивному сигналу. На этой стадии кровоизлияния выявляется перифокальный отек мозга, хорошо определяемый на Т2-ВИ в виде зоны повышенного сигнала, окружающего гипоинтенсивную область острой гематомы. Такой эффект наиболее выражен на Т2-ВИ, режиме FLAIR на высокопольных томографах. На низкопольных томографах его выраженность значительно меньше.
В подострой стадии кровоизлияния гемоглобин редуцируется до метгемоглобина, который обладает выраженным парамагнитным эффектом. В раннюю подострую стадию (3 – 7 сутки) метгемоглобин располагается внутриклеточно и характеризуется коротким временем релаксации Т2. Это проявляется низким сигналом на Т2-ВИ и гиперинтенсивным на Т1-ВИ. В позднем периоде подострой стадии (1 – 2-я неделя) продолжающийся гемолиз приводит к высвобождению из клеток метгемоглобина. Свободный метгемоглобин имеет короткое время релаксации Т1 и длинное Т2 и, следовательно, обладает гиперинтенсивным сигналом на Т1-ВИ и Т2-ВИ и FLAIR.
В конце подострой и начале хронической стадии по периферии внутримозговой гематомы откладывается гемосидерин, что сопровождается формированием зоны низкого сигнала. В это время в центре гематомы во всех режимах МРТ возникает повышенный сигнал, а на ее периферии – сниженный. Отек головного мозга к этому времени, как правило, исчезает или уменьшается. Гемосидерин сохраняется в течение длительного времени. Поэтому такие изменения на МРТ свидетельствуют о ранее перенесенном кровоизлиянии.
При КТ-исследованиях, сразу после кровоизлияния отмечается высокая плотность гематомы примерно до 80 ед. Н, что обусловлено структурой излившейся¸ неподвижной крови. Этот очаг обычно окружен различной по размерам зоной пониженной плотности. Вследствие распада гемоглобина, в сроки от нескольких дней до 2 недель плотность гематомы уменьшается, становясь идентичной плотности мозгового вещества (изоденсивная фаза). В это время КТ-диагностика геморрагий становится трудной.
В остром периоде кровоизлияния надежность и специфичность МРТ-диагностики уступают методу КТ. Учитывая более короткое время исследования и меньшую стоимость, КТ является методом выбора в остром периоде внутримозгового кровоизлияния. При МРТ исследовании наиболее информативным, особенно на высокопольных томографах, является режим на основе градиентного эхо с получением Т2-ВИ и FLAIR. При выраженной анемии (что встречается у пострадавших с сочетанной ЧМТ), а также при коагулопатиях, даже в острой стадии развития внутримозгового кровотечения, плотность гематомы на КТ может не отличаться от плотности мозговой ткани. Поэтому у таких больных желательно кроме КТ производить и МРТ в режиме FLAIR, а на КТ оценивать косвенные признаки гематомы (смещение срединных структур мозга, деформацию ликворопроводящей системы и др.).
Начиная с момента появления внеклеточного метгемоглабина (с конца первой недели), МРТ более точно и надежно, по сравнению с КТ, выявляет внутримозговое кровоизлияние. В позднем периоде кровоизлияния только МРТ-исследование позволяет установить геморрагический характер патологии.
Острые травматические оболочечные гематомы, как и внутримозговые, имеют низкий сигнал на Т2-ВИ и изоинтенсивный сигнал на Т1-ВИ. На КТ-томограммах острые эпидуральные гематомы и большинство субдуральных гематом имеют однородную гиперденсивную структуру с показателями плотности 60 – 70 ед. Н. Поэтому при исследовании в обычном для головного мозга окне, особенно субдуральные гематомы небольшой (3 – 6 мм) толщины могут сливаться с изображением костей черепа, что затрудняет их диагностику. Выявить гематому помогает изменение окна так, чтобы различить кость и примыкающую ней гематому.
К концу 1-й недели оболочечная (особенно субдуральная) гематома становится неоднородной из-за появления в ней сгустков крови на фоне лишенной эритроцитов сыворотки крови или спинномозговой жидкости. Если гематома остается в полости черепа 2 – 4 недели, то форменные элементы рассасываются, ее рентгеновская и КТ-плотность снижается до изоденсивной, однако объем гематомы при этом не только не уменьшается, но может и увеличиваться. На истинный объем эпидуральной гематомы может указывать величина пространства, образованного отслоенной от костей черепа твердой мозговой оболочкой. Содержимое этого пространства состоит из гиперденсивной и изоденсивной (не видимой на КТ) частей гематомы. Так как в течение первых недель после травмы оболочечная гематома становится изоденсивной, то она может быть не выявлена. Это чаще бывает при двусторонних гематомах или при их локализации в базальных отделах мозга или в задней черепной ямке, когда поперечная дислокация срединных структур мозга или отсутствует или она минимальна. У таких больных подозрение на оболочечную гематому должны вызывать узкие желудочки со сближенными лобными рогами, резко сдавленные субарахноидальные пространства и транстенториальное вклинение.
Выявить изоденсивную подострю субдуральную гематому можно, если удается увидеть отодвинутую от внутренней костной пластинки кору головного мозга. Выполнение этой задачи облегчает выполнение тонких КТ-срезов или внутривенного контрастирования. В этой фазе эволюции гематомы отмечается повышение интенсивности МР-сигнала на Т1 и Т2-ВИ и, в отличие от КТ, диагностика оболочечных гематом не вызывает затруднений.
Заключение. Современный уровень развития КТ- и МРТ-методов диагностики позволяют успешно решать большинство диагностических задач при острых внутричерепных кровоизлияниях. Однако у ряда больных в различных стадиях развития таких патологических процессов для точной диагностики применения какого-то одного метода может быть недостаточно. Тогда желательно использовать оба (КТ и МРТ) метода в соответствующих режимах, а при отсутствии такой возможности – скрупулезно оценивать вторичные признаки геморрагических процессов.
Справочная информация. Динамика КТ-плотности и интенсивности МРТ-сигнала в зависимости от времени образования внутримозговых кровоизлияний:
(1) КТ-плотность очага кровоизлияния по ед. Н:
— < 1 сут. – острейшая стадия – плотность резко повышена (от 60 до 80 ед. Н);
— 1 – 3 дня – острая стадия – плотность от 60 до 80 ед. Н;
— 3 – 7 дней – ранняя подострая стадия – плотность умеренно повышена (от 40 до 70 ед. Н);
— 1 – 2 нед. – поздняя подострая стадия – плотность снижается до изодненсивной;
— более 1 мес. – хроническая стадия – плотность снижена до ликворных значений (4 – 15 ед. Н).
(2) Интенсивность МР-сигнала от очага кровоизлияния – режим Т2-ВИ):
— < 1 сут. – острейшая стадия – гиперинтенсивный по периферии, в центре гипоинтнесивный сигнал;
— 1 – 3 дня – острая стадия – гипоинтнесивный сигнал, окруженный зоной гиперинтнесивного сигнала (от зоны отека мозга);
— 3 – 7 дней – ранняя подострая стадия – то же;
— 1 – 2 нед. – поздняя подострая стадия – гиперинтенсивный сигнал;
— более 1 мес. – хроническая стадия – гипо- или гиперинтнесивный сигнал.
(3) Интенсивность МР-сигнала от очага кровоизлияния – режим Т1-ВИ:
— < 1 сут. – острейшая стадия – изоинтенсивный сигнал;
— 1 – 3 дня – острая стадия – гипоинтенсивный сигнал;
— 3 – 7 дней – ранняя подострая стадия – кольцо гиперинтенсивного сигнала;
— 1 – 2 нед. – поздняя подострая стадия – гиперинтенсивный сигнал в центре гематомы, гипоинтнесивный по ее периферии;
— более 1 мес. – хроническая стадия – гипоинтенсивный сигнал.
(4) Интенсивность МР-сигнала от очага кровоизлияния – режим FLAIR:
— < 1 сут. – острейшая стадия – гиперинтенсивный сигнал;
— 1 – 3 дня – острая стадия – гиеринтенсивный сигнал;
— 3 – 7 дней – ранняя подострая стадия – то же;
— 1 – 2 нед. – поздняя подострая стадия – гиперинтенсивный сигнал, в центре гематомы гипоинтенсивный;
— более 1 мес. – хроническая стадия – гипоинтенсивный сигнал.
* ВИ – взвешенное изображение; ** FLAIR – Fluid Attenuated Inversion Recovery (режим с подавлением сигнала свободной воды).
по материалам статьи «Особенности КТ- и МРТ-диагностики при внутричерепных кровоизлияниях и инфарктах мозга» В.В. Лебедев, Т.Н. Галян (НИИ скорой помощи им. Н.В. Склифосовского, Москва); статья опубликована в журнале «Нейрохирургия» №4, 2006
Источник
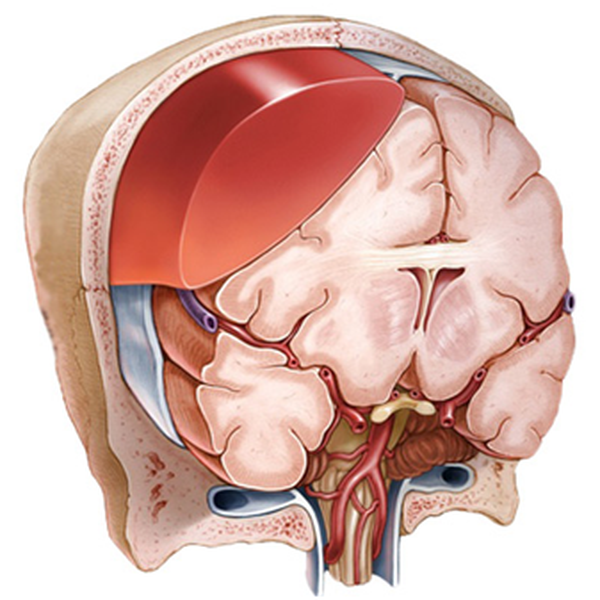 Схематическое изображение гематомы головного мозга, расположенной над твердой оболочкой последнего (эпидуральной)
Схематическое изображение гематомы головного мозга, расположенной над твердой оболочкой последнего (эпидуральной)Внутричерепное кровоизлияние – серьезная патология, требующая скорейшей помощи профильных специалистов. Опасность гематомы состоит в том, что она нарушает кровоснабжение головного мозга и повреждает нервную ткань из-за локального давления. Патология в случаях позднего обращения за медицинской помощью или неадекватного лечения приводит к смещению структур органа вследствие повышения внутричерепного давления, что является серьезной угрозой жизни человека. Коварность недуга в том, что иногда симптомы могут проявиться не сразу, а драгоценное время будет упущено. При отрицательной динамике развития кровоизлияния пациент имеет большие шансы умереть, несмотря на грамотное лечение, проведенное в полном объеме. Гематома головного мозга вызывает сильную боль. По мере нарастания внутричерепного давления присоединяются тошнота, рвота, нарушение сознания, судороги, появляются очаговые неврологические симптомы (изменяется размер зрачков, развиваются парезы, нарушения чувствительности, повышаются рефлексы, манифестируют патологические знаки и др.). Отрицательная динамика течения внутричерепных гематом характеризуется коматозным состоянием, нарушениями работы сердечно-сосудистой системы и остановкой дыхания. Часто точная диагностика локализации патологического процесса бывает затруднена из-за быстрого изменения объема крови в очаге повреждения после травмы головы. Основной метод, используемый врачами для быстрой и информативной оценки сосотяния головного мозга – компьютерная томография. Существует несколько классификаций кровоизлияний в зависимости от локализации, источника и сроков процесса. Благодаря КТ удается определить характер гематомы головного мозга, степень давности патологии и вовлеченность окружающих тканей. МРТ позволяет увидеть очень тяжелые повреждения аксонов нервных клеток или оценить процессы восстановления в отдаленном периоде травматической болезни. Использование МРТ дает возможность дифференцировать ишемический и геморрагический инсульты, когда не до конца ясно — есть ли гематома в полости черепа.
Покажет ли МРТ головного мозга гематому?
Визуализация патологического процесса в мозге зависит от сроков после травм головы. При проведении МРТ в период от 24 до 72 часов с момента разрыва сосуда гематома не видна (ложно отрицательный результат). В первые сутки образования кровоизлияния для определения масштабов повреждения тканей и костных структур выполняют компьютерную томографию. Благодаря исследованию удается рассмотреть компоненты черепа, ушибы мозга (контузионно-геморрагические очаги) любой локализации. На основе результатов КТ-диагностики нейрохирурги отслеживают состояние церебральных структур, выносят решение о необходимости оперативного вмешательства. Важное значение имеет диагностика с помощью рентгеновских лучей кровоизлияний, от момента возникновения которых прошло 12-72 часа. На снимках КТ хорошо будут видны: направление смещения костных отломков, глубина их вдавления в мозговое вещество, разрывы сосудов с формированием гематом, масштаб вовлечения церебральных структур и пр. Магнитно-резонансную томографию пациентам могут делать в ургентном порядке при госпитализации (например, при геморрагическом инсульте), когда не прошло еще 24-часового промежутка после происшествия. Визуализировать кровь на МРТ в иных случаях удается только по истечению трехдневного срока. Выявление причин образования гематом, постановка диагноза и неотложное лечение происходят в стационаре. В частных медицинских центрах выполняют МРТ-исследование по назначению лечащего врача, которое показывает особенности гематомы (когда процесс приобрел хронический характер), последствия повреждений коры, экстрапирамидных и стволовых структур, осложнения в виде гигромы, рубцово-атрофических изменений и пр. Начиная с 7 суток от момента разрыва сосуда (в позднем подостром периоде) кровь на МР-томографии визуализируется лучше, имеет гиперинтенсивный (усиленный) сигнал при Т1 и Т2 взвешенных изображениях (на снимках выглядит более светлыми участками). Переходя в хронический характер, кровоизлияние обретает гипоинтенсивный (ослабленный) отклик (отображается темными областями)
Кровь на МРТ, как выглядит?
В медицинской практике встречаются следующие виды внутричерепных кровоизлияний:
- интрапаренхиматозная гематома – причиной формирования является разрыв сосудов из-за геморрагического инсульта (чаще всего вследствие повышенного артериального давления), травматического разрушения артерии, воспалительной деструкции сосудистой стенки и т.п. На снимках локально кровоизлияние расположено среди белого вещества мозга, без связи с повреждением костных структур черепа, даже если патология возникла после удара головы;
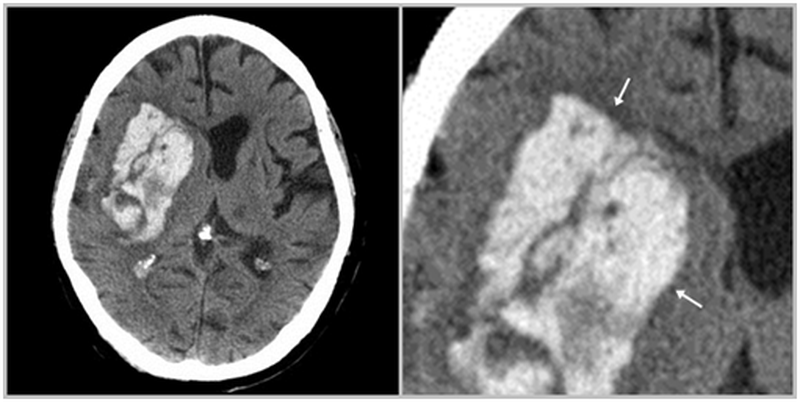 Внутримозговая гематома вследствие геморрагического инсульта (указана стрелками)
Внутримозговая гематома вследствие геморрагического инсульта (указана стрелками)
- субарахноидальное кровоизлияние (САК) – возникает вследствие нарушения целостности сосуда, расположенного на поверхности мозга, в подпаутинном пространстве (например, при разрыве мешотчатой аневризмы). Основными патологическими симптомами считают внезапную сильную головную боль, тошноту вместе с рвотой и светобоязнь, угнетение сознания вплоть до комы. Данный вид кровоизлияний провоцирует вазоспазм. На снимках САК расположен на поверхности мозга;
- субдуральная гематома локализована под твердой мозговой оболочкой. Отличается формой серпа при визуализации на магнитно-резонансной или компьютерной томографии. Возникает вследствие разрыва вен после травм, приема антикоагулянтов, шунтирования желудочков, характеризуется высоким процентом летальных исходов. Вызывает выраженное смещение мозга из-за внутричерепного давления;
- эпидуральная гематома – обычно определяется после травматических повреждений. Локализуется под областью перелома, между костями черепа и твердой оболочкой мозга. Визуально выглядит как двояковыпуклая линза;
- внутрижелудочковое кровоизлияние – первичное (образуется при опухоли, аневризме, ангиоме и пр.) и вторичное (как следствие прорыва крови из зоны формирования гематомы в полость желудочков при большом объеме первой);
Отличает ли МРТ старую гематому от новой?
Визуализация кровоизлияния в головном мозге при магнитно-резонансном исследовании зависит от давности патологического процесса. С помощью специальных режимов МРТ – Т1, Т2 ВИ (взвешенное изображение) и FLAIR (Fluid Attenuated Inversion Recovery — функция с подавлением сигнала свободной воды) – удается рассмотреть разные виды гематом. Последние дифференцируют по срокам геморрагии, так как в структуре крови происходят изменения спустя время, имеющие следующую динамику:
- сверхострая стадия (до 24 часов) – характеризуется высоким уровнем оксигемоглобина и неразрушенными эритроцитами, диамагнетизмом двухвалентного железа. МР-сигнал изоинтенсивный на Т1 ВИ и слабо гиперинтенсивный на Т2 ВИ. В этом периоде с помощью МРТ можно дифференцировать очаг патологии, но более информативна будет компьютерная томография (КТ);
- острое кровоизлияние (1-3 дня) – превращение оксигемоглобина в дезоксигемоглобин внутри красных кровяных телец. Наблюдается гипо(изо)интенсивный МР-сигнал с определением выраженного отека мозга. На этой стадии не удается рассмотреть зону гематомы на магнитно-резонансном аппарате;
- ранний подострый период (от 3 до 7 дней) – характеризуется уменьшением плотности гематомы и ее неоднородностью, проявляющимися гиперинтенсивным сигналом метгемоглобина на Т1 ВИ и гипоинтенсивным на Т2 взвешенном изображении. В этот момент гематома становится видна на МРТ;
- поздняя подострая стадия (от 7 до 14 дней) – связана с разрушением эритроцитов и выходом метгемоглобина в межклеточное пространство. Наблюдается гиперинтенсивный МР-сигнал в обеих стандартных последовательностях по всему объему кровоизлияния;
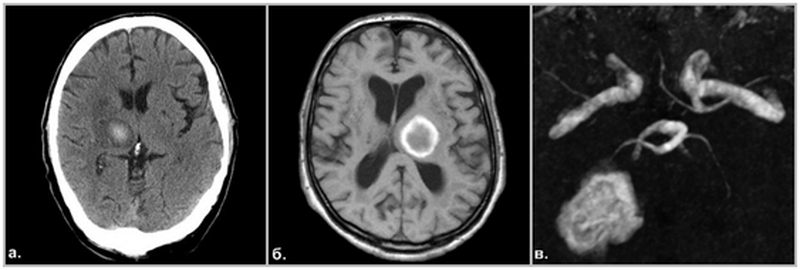 Развитие гематомы на МРТ головного мозга в подострой стадии
Развитие гематомы на МРТ головного мозга в подострой стадии
- хронический процесс (от 2 недель) – благодаря поглощению макрофагами метгемоглобина появляется гемосидерин, который выглядит на МРТ по периферии очага темным за счет парамагнитного эффекта железа. Плотность гематомы снижается, становится подобна мозговому веществу на снимках. К концу 30 дней кровоизлияние полностью состоит из гемосидерина. На данной стадии гематома отражается ярким светлым оттенком на Т2 ВИ (за счет внеклеточного метгемоглобина). Даже спустя года на исследовании обнаруживается очаг кровоизлияния из-за скопления молекул оксида железа.
Интенсивность МР-сигнала от гематомы в режиме FLAIR имеет несколько иной характер: от гиперинтенсивного в первые сутки кровоизлияния до гипоинтенсивного при хроническом процессе. Исходя из отклика от очага повреждения головного мозга на магнитные волны и получаемого изображения, можно сделать вывод о «возрасте» патологии.
Источник
