Миеломная болезнь на мрт фото
Лучевая диагностика множественной миеломы позвоночника
а) Терминология:
1. Сокращения:
• Множественная миелома (ММ)
2. Определения:
• Гетерогенная группа плазмаклеточных опухолевых заболеваний, характеризующихся первичным поражением костного мозга ± мягких тканей
б) Визуализация:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Многоочаговая диффузная или гетерогенная гипоинтенсивность Т1-сигнала
• Локализация:
о Аксиальный скелет (красный костный мозг) >длинные трубчатые кости:
— Позвоночник, череп (нижняя челюсть), ребра, таз
о 87% переломов позвонков локализуются на уровнях T6-L4
2. Рентгенологические данные:
• Рентгенография:
о Первичным методом исследования должно быть исследование костной системы:
— Рентгенография позволяет обнаружить очаги поражения, характеризующиеся деструкцией по меньшей мере 30% трабекулярной кости
о Диффузная остеопения: 85% о Множественные литические очаги: 80%:
— Примерно 1 % очагов характеризуются остеосклерозом
о Эндостальные вдавления
о Мягкотканный компонент рядом с очагом деструкции костной ткани
о Компрессионные переломы позвонков
3. КТ при множественной миеломе позвоночника:
• Бесконтрастная КТ (костный режим):
о Множественные литические очаги
о Деструкция и переломы позвонков
о КТ с сагиттальными и фронтальными реконструкциями:
— Нарушение целостности кортикального слоя, экстраоссальный мягкотканный компонент, возможная нестабильность
4. МРТ при множественной миеломе позвоночника:
• Изменений может не быть
• Очаговое поражение костного мозга:
о Низкая или промежуточная интенсивность сигнала (ИС) по сравнению с нормальным костным мозгом в Т1 -режиме
о Гиперинтенсивность сигнала в Т2- и STIR-режимах
о Усиление сигнала при контрастировании гадолинием
• Диффузное поражение костного мозга:
о Замещение костного мозга характеризуется низкой ИС в Т1 — режиме:
— Изо- или гипоинтенсивность сигнала по сравнению с межпозвонковыми дисками
о Диффузное контрастное усиление сигнала костного мозга
• Неоднородная МР-картина (микроузелковая, «соль с перцем»):
о Пятнистая или гетерогенная ИС в Т1 -режиме
о Гетерогенное усиление сигнала при контрастировании гадолинием
• Компрессионные переломы → различная степень стеноза спинномозгового канала
о 67% переломов позвонков выглядят как обычные (доброкачественные) переломы
о Нарушение целостности кортикального слоя → распространение опухоли в эпидуральное пространство с возможной компрессией спинного мозга
• МР-картина в условиях проводимой терапии
о Т1-ВИ: постепенное замещение инфильтратов красным костным мозгом, а затем жировой тканью
о STIR: однородное усиление ИС или краевое усиление ИС при регрессировании очагов
о Т1-ВИ с КУ: диффузное контрастное усиление → активное течение ММ:
— Периферическое контрастное усиление → ± жизнеспособные опухолевые клетки
о Фокусы ММ могут сохраняться до 58 месяцев
5. Радиоизотопные методы исследования:
• Костная сцинтиграфия:
о Результаты обычно отрицательны → ММ ингибирует активность остеобластов:
— Сцинтиграфия позволяет обнаружить лишь 10% очагов
о Очаги фотопении
• ПЭТ:
о Очаги ММ характеризуются повышенной метаболической активностью:
— Чувствительность 84-92%
— Специфичность 83-100%
о Позволяет обнаружить активные очаги ММ и эффективна в качестве метода мониторинга проводимой терапии:
— Отличается более высокой точностью в отношении диагностики экстрамедуллярных очагов поражения
о Одновременное использование результатов ПЭТ и МРТ всего тела позволяют увеличить специфичность и прогностическую ценность такой сочетанной методики до 100%
6. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о МРТ и ПЭТ/КТ с ФДГ характеризуются более высокой чувствительностью по сравнению с рентгенографией или сцинтиграфией костей:
— Эти методы являются взаимодополняющими в отношении оценки стадии заболевания и мониторинга проводимой терапии
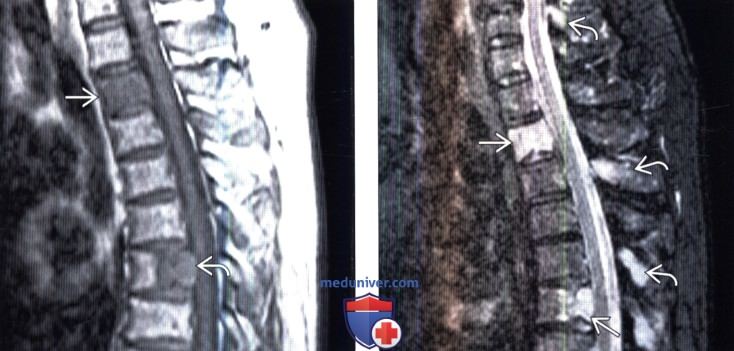
(Слева) Сагиттальный срез, STIR МР-И: гетерогенность сигнала костного мозга, связанная с наличием в передних и задних элементах позвонков пояснично-крестцового отдела позвоночника множественных очагов поражения. Большинство компрессионных переломов при ММ имеют вид обычных (доброкачественных) переломов. Однако они могут характеризоваться и патологической картиной инфильтрации костного мозга, которая может быть очаговой, диффузной или микроузелковой.
(Справа) Сагиттальный срез, Т1-ВИ: множественные очаги поражения очень сложно разграничить друг с другом. Характерная картина костного мозга в виде «соли с перцем» служит основанием подозревать инфильтративный процесс.
в) Дифференциальная диагностика множественной миеломы позвоночника:
1. Метастазы:
• При метастатическом поражении корни дуг позвонков нередко поражаются раньше, чем тела
• Усиление захвата изотопа при костной сцинтиграфии
2. Лейкоз/лимфома:
• Диффузное изменение и контрастное усиление сигнала костного мозга
3. Остеопороз:
• Отсутствие дискретных очагов поражения
• По МР-картине сложно отличить от диффузного поражения костного мозга
4. Гиперплазия костного мозга:
• Диффузная или пятнистая гипоинтенсивность Т1-сигнала
• Отсутствие дискретных очагов поражения
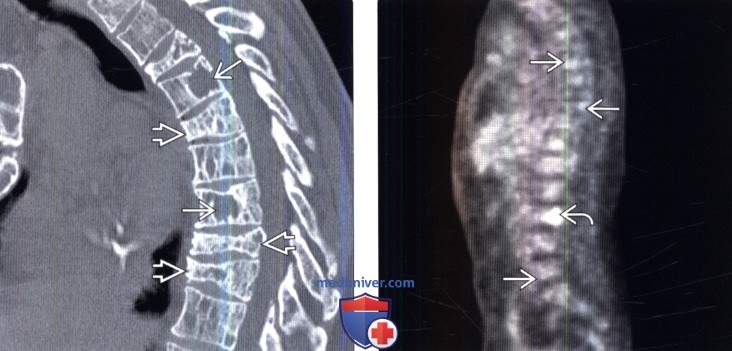
(Слева) Сагиттальный КТ-срез: признаки диффузной остеопении и множественные литические очаги в телах позвонков. На нескольких уровнях видны компрессионные переломы. Компрессионные переломы могут становиться причиной в различной степени выраженного стеноза спинномозгового канала.
(Справа) На ПЭТ-сцинтиграмме отмечается некоторая гетерогенность костного мозга позвонков. Позвоночник в данном случае отличается диффузно-пятнистым характером метаболической активности, на фоне которой на уровне L3 виден крупный гиперметаболический очаг. Ложноотрицательные результаты ПЭТ могут давать очаги, размеры которых не превышают 10 мм.
г) Патология:
1. Общие характеристики:
• Этиология:
о По большей части неизвестна
о Факторы риска:
— Ионизирующая радиация
— Воздействие пестицидов, гербицидов, диоксина
— Инфекция ВИЧ, вирус герпеса 8 типа
о Происхождение клеток: В-клетки памяти
• Генетика:
о Благоприятный прогноз:
— Усиление экспрессии белков клеточного цикла, гипердиплоидия
о Неблагоприятный прогноз:
— Некоторые хромосомные транслокации, гиподиплоидия, утрата гена-супрессора опухолей Р53, усиление пролиферации плазматических клеток, высокий уровень сывороточного β2-микроглобулина
2. Стадирование, степени и классификация множественной миеломы позвоночника:
• Классификационная система стадий заболевания Дьюри-Сальмона: основана на определении уровней гемоглобина и кальция в сыворотке крови, М-протеина (моноклонального иммуноглобулина) и распространенности костных поражений:
о I стадия: низкая опухолевая нагрузка:
— Нормальный или неравномерный характер изменений костного мозга на МР-томограммах
о II стадия: промежуточная опухолевая нагрузка:
— Фокальные или диффузные изменения на МР-томограммах
о III стадия: высокая опухолевая нагрузка:
— Фокальные или диффузные изменения на МР-томограммах
о Каждая стадия подразделяется на подстадии А (уровень креатинина < 2 мг/дл) или В (уровень креатинина > 2 мг/дл)
о Исходная классификация впоследствии была переработана с учетом применения современных методов лучевой диагностики и получила название «Дьюри и Сальмон ПЛЮС»:
— Число фокусов поражения размерами 5 мм и более
— Распространенность диффузных изменения костного мозга на основании результатов МРТ или ПЭТ/КТ с ФДГ

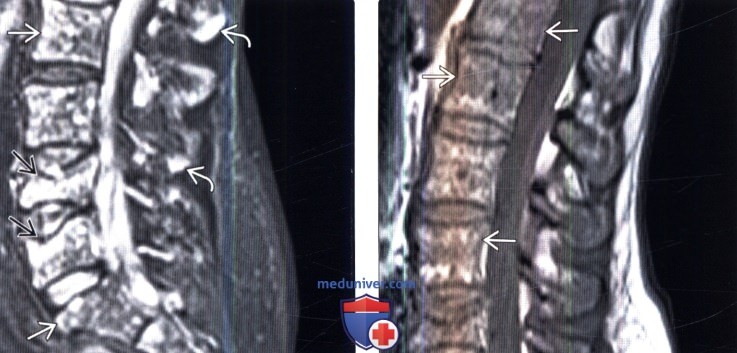
(Слева) Сагиттальный срез, Т1-ВИ: диффузные гетерогенные изменения сигнала грудных позвонков, связанные с инфильтрацией костного мозга. Крупные очаги поражения на уровне Т2 и в задних отделах тела Т6 вызвали некоторую деформацию задней покровной пластинки позвонков. Разрушение кортикальной пластинки с распространением опухоли в эпидуральное пространство может приводить к сдавлению спинного мозга.
(Справа) На сагиттальном STIR МР-И неоднородные изменения костного мозга визуализируются лучше. Гиперинтенсивные очаги присутствуют в остистых отростках, более крупные очаги видны в телах Т2 и Т6 позвонков.
д) Клинические особенности:
1. Клиническая картина множественной миеломы позвоночника:
• Наиболее распространенные симптомы/признаки:
о Боль в костях: 75%
о Патологические переломы
о Нарушение костномозгового кроветворения: анемия, инфекционные заболевания
о Почечная недостаточность
о М-протеин (моноклональный иммуноглобулин): в крови ± моче
о Амилоидоз (10%)
о Гиперкальциемия
• Особенности клинического течения:
о у 20% пациентов на момент установки диагноза заболевания никак себя не проявляет
о Избыточная продукция нефункционального М-протеина: 60% — IgG, 20% — IgA, 20% — свободные легкие цепочки
о Сохраняющиеся лабораторные изменения свидетельствует
о наличии активных очагов заболевания даже при отсутствии соответствующих рентгенологических изменений
2. Демография:
• Возраст:
о Пик заболеваемости приходится на возраст 40-80 лет
• Пол:
о М:Ж = 3:2
• Этническая предрасположенность:
о У представителей афроамериканской популяции заболевание встречается в два раза чаще, чем у представителей белой расы
• Эпидемиология:
о Наиболее распространенная первичная опухоль костей:
— Составляет 10% всех онкогематологических заболеваний
3. Течение заболевания и прогноз:
• Средняя продолжительность жизни пациентов на фоне высокодозовой химиотерапии и трансплантации периферических стволовых клеток составляет 8,5 лет
о У 5% пациентов наступает полная ремиссия
• Стратификация риска прогрессирования заболевания осуществляется на основании определения уровня сывороточного М-протеина и процентного содержания плазматических клеток в костном мозге:
о Моноклональная гаммапатия неопределенного значения (MGUS):
— Риск прогрессирования с развитием ММ составляет 1% в год
о Моноклональная гаммапатия пограничного значения (MGBS):
— Содержание плазматических клеток в костном мозге 10-30% (тогда как при MGUS < 10%)
о Вялотекущая («тлеющая») ММ: отсутствие связанных с заболеванием органных поражений
о Развернутая (симптоматическая) ММ: требует лечения
о Другие формы:
— Плазмаклеточный лейкоз:
Более агрессивная форма, содержание плазматических клеток в периферической крови > 20%
— Несекреторная форма ММ:
Критерии поражения костного мозга соответствуют ММ, однако увеличения уровня М-протеина в сыворотке крови отсутствует
— POEMS-синдром: полинейропатия, органомегалия, эндокринные нарушения, моноклональная гаммапатия, изменения кожи
— Плазмацитома:
Более благоприятный прогноз → в некоторых случаях удается добиться ремиссии за счет только одной лучевой терапии
Во многих случаях отмечается прогрессирование с развитием ММ
• Факторы, определяющие неблагоприятный прогноз заболевания:
о Низкий уровень гемоглобина
о Гиперкальциемия
о Распространенные литические поражения
о Высокий уровень продукции иммуноглобулина
о Нарушение функции почек
4. Лечение множественной миеломы позвоночника:
• Симптоматическая терапия
• Местная лучевая терапия
• Химиотерапия
• Трансплантация:
о Аутологичных гемопоэтических стволовых клеток: обычно у пациентов < 65 лет с недавно диагностированной ММ
о Аллогенного костного мозга: уровень летальности достигает 50%
е) Диагностическая памятка:
1. Следует учесть:
• ММ следует подозревать при многоочаговом диффузном или гетерогенном снижении интенсивности Т1-сигнала костного мозга
• МРТ всего тела характеризуется более высокой чувствительностью и специфичностью, чем рентгенография костей скелета:
о Рекомендуется при солитарной плазмацитоме или моноклональной гаммапатии и отсутствии рентгенологических изменений или обнаружении < 5 очагов
• ПЭТ позволяет идентифицировать активные очаги заболевания
2. Советы по интерпретации изображений:
• Литические очаги на компьютерных томограммах практически всегда остаются видны даже несмотря на эффективно проводимую терапию заболевания
ж) Список использованной литературы:
1. Bianchl G et al: Understanding biology to tackle the disease: Multiple myeloma from bench to bedside, and back. CA Cancer J Clin. ePub, 2014
2. Hanrahan G et al: Current concepts in the evaluation of multiple myeloma with MR imaging and FDG PET/CT. Radiographics. 30(1):127-42, 2010
3. Dimopoulos M et al: International myeloma working group consensus statement and guidelines regarding the current role of imaging techniques in the diagnosis and monitoring of multiple Myeloma. Leukemia. 23(9): 1 545-56, 2009
4. Shortt CP et al: Whole-Body MRI versus PET in assessment of multiple myeloma disease activity. AJR Am J Roentgenol 192(4):980-6, 2009
— Также рекомендуем «МРТ нейробластомы позвоночника»
Редактор: Искандер Милевски. Дата публикации: 27.8.2019
Источник
Миеломная болезнь, син. множественная миелома — это самая частая злокачественная опухоль кости у взрослых. Миелома возникает в красном костном мозге за счет неконтролируемой моноклональной пролиферации плазматических клеток (дифференцированных B-лимфоцитов, продуцирующих антитела) и характеризующаяся широким спектром радиологических проявлений.
Читайте также Миеломная болезнь, экстраоссальная манифестация
Терминология
Выделяют четыре основных паттерна:
- диссеминированная форма: множественные, четко отграниченные литические образования по типу «пробойника» : преимущественно поражают осевой скелет
- диссеминированная форма: диффузная остеопения
- солитарная плазмоцитома: единичное крупное экспансивное образование, чаще в теле позвонка или костях таза
- остеосклерозирующая миелома
Эпидемиология
В западных странах заболеваемость составляет 5-10, в России — 1,7 случаев на 100000 населения. Медиана возраста больных ~ 70 лет (70% случаев приходится на пациентов в возрасте от 50 до 70 лет). На миелому приходится 1% среди всех злокачественных опухолей и 10% среди гематологических заболеваний. Множественная миелома и остеосаркома в совокупности занимают примерно 50% первичных злокачественных опухолей костей.
Клиническая картина
Клиническая картина варьирует и может включать:
- боли в костях
- в начале заболевания эпизодические, затем постоянные
- усиливающиеся с движением и усиливающиеся в течении дня
- анемия
- нормохромная/нормоцитарная
- почечная недостаточность
- протеинурия
- гиперкальцемия
Могут встрачатся осложнения в виде:
- патологический перелом
- компрессионный перелом позвоночника
- переломы длинных трубчатых костей
- амилоидоз
- рецидивирующие инфекции
Локализация
Распределение миеломы отражает распределение крастного костного мозга у взрослых и пожилых людей и соответственно чаще выявляется в осевом скелете и проксимальных длинных трубчатых костях:
- позвонки (наиболее часто)
- ребра
- череп
- плечевой сустав
- кости таза
- длинные трубчатые кости
- экстраоссальная манифестация (редко)
Диагностика
Множественная миелома характеризуется двумя основными проявлениями:
- многочисленные, четко-отграниченные, литические участки костной деструкции (наиболее часто)
- симптом пробойника
- фестончатость эндоста
- генерализованная остеопения (менее часто)
- часто сочетается с компрессионными переломами позвоночника
Рентгенография
Обзорное исследование скелета играет основную роль не только при постановке диагноза, но и в профилактике осложнений на фоне лечения (напр. возникновение патологических переломов) и включает в себя:
- череп в боковой проекции
- грудная клетка в прямой проекции
- шейный, грудной и поясничный отделы позвоночника
- плечевые суставы
- кости таза
- бедро
В подавляющем большинстве случаев представлена литическими образованиями, с четкими границами (симптом пробойника), с фестончатостью эндоста при распространении на кортикальный слой. Склеротические поражения встречаются только у 3% пациентов.
Компьютерная томография
- диффузная остеопения, литические очаги с фестончатостью эндоста
- патологические переломы
- мягкотканный компонет, как связанный с поражённой костью, так и при экстраоссальной локализации
Магнитно-резонансная томография
Инфильтрация и замещение костного мозга характеризуется следующими сигнальными характеристиками:
- T1
- низкая интенсивность сигнала
- T2 с подавлением/насыщением сигнала от жировой ткани
- высокая интенсивность сигнала
- T1 с парамагнетиками
- высокая интенсивность сигнала
- раннее накопление (за счет высокой васкуляизации) и раннее вымывание (за счет плотного расположения плазматических клеток)
Дифференциальный диагноз
Дифференциальный диагноз в первую очередь проводится с метастатическим поражением. Следующие нюансы могут помочь в исключении миеломы в пользу метастатического поражения:
- чаще поражаются ножки позвонка, а не тело
- редко поражается нижняя челюсть, дистальные длинные трубчатые кости конечностей
другой редкой сущностью для дифференциального диагноза является
- Вальденстрема макроглобулинемия
Синонимы
- миеломная болезнь
- множественная миелома
- генерализованная плазмоцитома
- болезнь Рустицкого-Калера
Источник
Миелома позвоночника – это не совсем верный термин. Есть такое заболевание, которое называется миеломная болезнь. Она развивается в результате злокачественного перерождения предшественников лимфоцитов. В результате образуется клон злокачественных клеток, который постепенно распространяется по всему организму, поражая костный мозг и внутренние органы.
Поражение позвоночника при миеломе может быть представлено двумя вариантами:
- Единичный очаг остеодеструкции. В этом случае речь идет о солитарной плазмоцитоме.
- Множественные очаги остеодеструкции. Картина соответствует множественной миеломе.
Ряд авторов считает солитарную плазмоцитому ранней стадией развития множественной миеломы, поскольку у большинства больных она со временем диссеминирует по всему организму даже на фоне, казалось бы, радикального излечения.
Поражение костей при миеломе – это неизбежный процесс, который на поздних стадиях заболевания сопровождает каждого больного. При этом отмечаются следующие признаки:
- Остеолизис — расплавление костной ткани.
- Остеопороз — снижение плотности костной ткани.
- На фоне остеолизиса и остеопороза неизбежно возникают патологические переломы — нарушение целостности кости без воздействия выраженного травмирующего фактора.
- Гиперкальциемия — увеличение содержания ионов кальция в крови за счет его выхода из костной ткани.
Причины заболевания
Миелома развивается из-за злокачественного перерождения В-лимфоцитов, точнее их предшественников. Что вызывает эти мутации, не ясно, но есть некоторые закономерности, на фоне которых вероятность развития заболевания увеличивается по сравнению с общей популяцией людей. Эти закономерности называют факторами риска. Для миеломы это:
- Возраст старше 40 лет.
- Мужской пол.
- Негроидная раса.
- Наличие иммунодефицитных состояний, причем как врожденных, так и приобретенных: ВИЧ, лечение цитостатиками, необходимость приема иммуносупрессивной терапии при трансплантации органов и др.
- Наличие миеломы у близких родственников.
- Воздействие радиации, в том числе и лучевая терапия при лечении онкологии.
- Моноклональная гаммапатия.
Механизм прогрессирования заболевания
Механизмы прогрессирования солитарной плазмоцитомы во множественную миелому до конца не изучены ввиду редкости данной патологии. Тем не менее, есть основания полагать что трансформацию вызывает нестабильность генома, когда случайные генетические поломки приводят к тому, что нарушается процесс дифференцировки плазматических клеток, блокируется механизм апоптоза и они начинают бесконтрольно делится и размножаться.

Ранние признаки миеломы позвоночника
На ранних этапах поражения позвоночника симптомы могут отсутствовать, и заболевание обнаруживается случайно, при обследовании по другому поводу. Первым признаком являются боли. Сначала они не интенсивны и не постоянны. Чаще всего, локализуются в области поясницы и грудного отдела. Симптоматика имеет неспецифический характер, поэтому больным часто выставляют неверный диагноз, типа остеохондроза, радикулитов или невралгии.
По мере прогрессирования заболевания, усиливается разрушение костной ткани, что приводит к нарастанию симптоматики. Боли в позвоночнике становятся постоянными, усиливаются от малейшего движения. В некоторых случаях миелома манифестирует с внезапной острой боли, которая возникает из-за патологических переломов. В ряде случаев последние осложняются компрессионным сдавлением спинного мозга и его корешков.
В целом интенсивность болей находится в прямой зависимости от опухолевой массы. Чем больше злокачественных клеток, тем сильнее деструкция костной ткани, соответственно более ярче выражены симптомы.
Неврологические симптомы
При очаговой миеломе неврологическая симптоматика в основном развивается на фоне сдавления опухолевой массой нервных корешков и спинного мозга. При этом будут наблюдаться парезы и параличи, в зависимости от уровня поражения. Второй причиной развития неврологических симптомов являются патологические переломы позвонков.
При трансформации во множественную миелому, неврологические осложнения обнаруживаются у 10-40% больных. Они связаны как с неопластическим действием опухоли на нервные ткани, так и с побочным влиянием химиотерапии, применяющейся для специфического лечения. При этом может поражаться как центральная, так и периферическая нервная система:
- Вегетативная дисфункция — головокружение, быстрая утомляемость, тошнота, тахикардия, нарушения сна и др.
- Пирамидальная недостаточность — нарушается деятельность мышц, снижается их двигательная активность и тонус, постепенно это приводит к атрофическим изменениям. Могут быть клонические судороги.
- Мозжечковая недостаточность — нарушение координации движения, выраженное в виде непроизвольных мышечных сокращений (хорея, миоклонии), нарушение мимики, речи и интеллекта, тремор головы и конечностей.
Миеломаляция
Под действием опухолевых клеток, в ткани кости возникают очаги деструкции. Во-первых, это связано с непосредственным замещением костной ткани опухолью. Во-вторых, злокачественные клетки выделяют вещества, которые подавляют деятельность остеобластов (клеток, отвечающих за репарацию костного вещества) и активируют действия остеокластов, которые наоборот, приводят к разрушению кости за счет растворения ее минеральной составляющей.
Запись
на консультацию
круглосуточно
Диагностика
Для постановки диагноза необходимо проведение комплексного обследования, включающего ряд инструментальных исследований.
Анализ крови и мочи
В общем анализе крови часто обнаруживается нормохромная, реже – макроцитарная анемия. Характерным признаком является увеличение СОЭ, у некоторых пациентов оно может превышать 100 мм/час. При обширном поражении костного мозга выявляется нейтропения и тромбоцитопения.
В общем анализе мочи обнаруживается нарастающая протеинурия, которая связана с прогрессированием нефропатии. При специальных исследованиях обнаруживается специфический белок — М-белок, М-градиент, белок Бенс-Джонса.
Миелограмма
В миелограмме (изучение образца костного мозга под микроскопом) обнаруживается увеличение содержания плазматических клеток. Диагноз миелома выставляется, если количество плазмоцитов превышает 10%.
Рентгенография и МРТ
Рентгенологические методы диагностики не являются специфичными, но они позволяют определить стадию и степень распространения миеломы. При солитарной плазмоцитоме будет обнаруживается единичный очаг остеолизиса. При множественной миеломе на снимках будет обнаруживаться остеопения и множественные очаги остеолизиса. Характерной картиной является обнаружение на снимках большого количества «штампованных» очагов деструкции, которые выглядят как зоны рентгенологического просветления. Для диагностики используется рентген позвоночника в 2-х проекциях, при малой информативности назначается компьютерная томография. ПЭТ-КТ позволит обнаружить микроочаги опухолевого поражения, которые не визуализируются другими методами исследования. Для оценки повреждения спинного мозга и спинномозговых корешков при патологических переломах позвоночников может назначаться МРТ.
Лечение
Лучевая терапия
Большинство больных с миеломой позвоночника проходят лечение с помощью лучевой терапии в суммарной дозе 40 Гр, поскольку миеломные клетки очень чувствительны к ионизирующему излучению. При размере опухоли более 5 см, дозу могут увеличить до 50Гр. Поле облучения должно включать минимум по одному непораженному позвонку сверху и снизу от места локализации опухоли. Признаками эффективности лечения является склероз и реминерализация очага поражения.
При лечении множественной миеломы с поражением позвоночника, облучение применяется в рамках паллиативной терапии для облегчения болевого синдрома и замедления остеолизиса.
Хирургическое лечение
Хирургическое лечение показано пациентам с функциональной нестабильностью позвоночника и при наличии неврологической симптоматики. В ряде случаев, при наличии показаний, пациенту предлагают провести операцию превентивно, не дожидаясь патологических переломов. В рамках лечения применяются различные виды вертебропластики.
Химиотерапия
Применение химиотерапии для пациентов с солитарной плазмоцитомой остается спорным моментом. А вот для пациентов с множественной миеломой с поражением позвоночника, это ключевой метод лечения. Большие успехи были достигнуты при включении в протоколы талидомида, леналидомида и бортезомиба:
- Бортезомиб — ингибитор протеасом – ферментов, которые играют важную роль в поддержании гомеостаза клетки, ее росте и размножении. Подавление действия протеасом блокирует селективный протеолиз, что влияет на многие внутриклеточные процессы, в том числе на передачу сигналов. Все вместе это приводит к гибели клетки. Помимо этого, экспериментально было подтверждено, что бортезомиб усиливает активность остеобластов и подавляет функции остеокластов у больных с миеломой.
- Талидомид — препарат, оказывающий иммуномодулирующее, антиангиогенное и цитотоксическое действие. Предпосылкой к применению данного препарата послужили данные о том, что у больных с миеломой в костном мозге обнаруживается усиление ангиогенеза, что способствует пролиферации и рассеиванию злокачественных клеток. При дальнейших испытаниях было выявлено, что помимо антиангиогенного действия, препарат вызывает клеточный апоптоз. В настоящее время талидомид применяется у больных, лечение которым еще не назначалось, при рецидивах после предыдущих курсов химиотерапии, а также у больных, резистентных к другим видами препаратов. Может применяться как в качестве монотерапии, так и в схемах полихимиотерапии.
- Леналидомид. С точки зрения структуры, аналогичен талидомиду, но оказывает более выраженное биологическое действие. Наибольшую эффективность показал при терапии гемопоэтических опухолей, особенно при наличии мутаций 5 хромосомы.
Пациенты с костными миеломами, в том числе с миеломой позвоночника являются сложной категорией больных, сложно поддающихся терапии. Поэтому им по возможности назначаются 4-5 компонентные схемы химиотерапии, например, VDCR или VD-PACE, которые имеют в своем составе бортезомиб.
Дает ли миелома позвоночника метастазы?
К сожалению, все имеющиеся на сегодняшний день методы терапии солитарной плазмоцитомы не гарантируют полного излечения. Могут развиваться рецидивы, которые локализуются как вне пределов первичной опухоли, так и на месте бывшего очага. Реже поражаются регионарные лимфатические узлы.
Также очаговая миелома (плазмоцитома) может трансформироваться в миеломную болезнь. У половины больных, трансформация обнаруживается в течении 5 лет после лечения плазмоцитомы, и у 72% – в течение 10 лет. Среднее время до прогрессирования составляет 2 года, но могут быть существенные различия. Ключевым моментом является возраст больного – чем он старше, тем выше риск трансформации.
Прогноз выживаемости
При хороших результатах лечения первичной опухоли и отсутствии трансформации в множественную миелому, прогнозы относительно неплохие. Общая пятилетняя выживаемость таких больных составляет 74%, 10-летняя 34-54%. Главным фактором, влияющим на выживаемость, является возраст больного. Для пациентов младше 60 лет, прогноз более благоприятный.
Осложнения
Основными осложнениями миеломы позвоночника являются компрессионные переломы со сдавлением спинного мозга и спинномозговых корешков. При этом развиваются выраженные боли, парезы и параличи. Для устранения таких осложнений применяются реконструктивные хирургические вмешательства.
Ремиссия
О достижении ремиссии свидетельствует склероз и реминерализация опухолевого очага. Все пациенты, прошедшие лечение по поводу очаговой плазмоцитомы, должны находиться под пожизненным медицинским наблюдением, поскольку всегда сохраняется вероятность прогрессирования заболевания во множественную миелому.
Запись
на консультацию
круглосуточно
Источник
