Мрт диагностика при болезни паркинсона

Болезнь Паркинсона по-другому называют дрожательным параличом и связывают с неврологическими нарушениями. Признаки проблемы на начальных этапах развития могут не проявляться. Основная опасность болезни в том, что она носит прогрессирующий характер и не поддается терапии.
1. Болезнь Паркинсона (БП)
 Несмотря на неизлечимость БП, в медицинских центрах пациентам назначают медикаментозную и немедикаментозную терапию. При своевременной диагностике, можно приостановить гибель клеток мозга. Для этого больным назначают МРТ исследование.
Несмотря на неизлечимость БП, в медицинских центрах пациентам назначают медикаментозную и немедикаментозную терапию. При своевременной диагностике, можно приостановить гибель клеток мозга. Для этого больным назначают МРТ исследование.
Оно позволяет выявить незначительные разрушения в коре головного мозга, которые в будущем могут стать причиной дрожательного паралича. Далее будут рассмотрены все ситуации, при которых специалист назначает прицельное МРТ исследование.
1.1. Нейродегенерация головного мозга
БП относится к группе нейродегенеративных процессов, развивающихся в клетках головного мозга. Некоторые из этих нарушений приводят к полной деградации личности и не поддаются терапии средствами современной медицины.
В каждом индивидуальном случае проблема проявляется отличительной симптоматикой, но результат нейродегенеративных нарушений один – умственная отсталость и летальный исход от соматических заболеваний. Ошибочно полагать, что нейродегенерация головного мозга – проблема, характерная для людей преклонного возраста. Признаки расстройства могут проявиться в любом возрасте.
2. МРТ исследование для исключения болезни Паркинсона
Ранее МРТ диагностику использовали для выявления патологий, способствующих развитию вторичного паркинсонизма. И лишь в последнее время специалисты научились определять симптомы БП при помощи МРТ.
Характерные признаки паркинсонизма не визуализируются на начальных этапах развития заболевания. В запущенных случаях визуализируются симптомы атрофии отдельных участков головного мозга – бледного шара, хвостатого ядра или черной субстанции.
Огромное значение МРТ обследование имеет в дифференциальной диагностике болезни Паркинсона от других, сходных по клиническим проявлениям, неврологических нарушений. Метод выявляет:
- атрофические изменения оболочек головного мозга, характерные для болезни Альцгеймера;
- гематому мозга;
- опухоли раковой и доброкачественной этиологии;
- гидроцефалию.
2.1. Причины и симптомы
Ранее считалось, что основная причина болезни Паркинсона – генетическая предрасположенность. После 200- летнего исследования ученые выявили взаимосвязь патологии с нарушением функционирования клеток головного мозга. К ним относят:
- интоксикацию организма продуктами питания и ядовитыми веществами;
- тяжелые черепно-мозговые травмы;
- перенесенный энцефалит;
- мутационные изменения в коре головного мозга;
- бесконтрольный прием нейролептиков;
- распитие спиртных напитков;
- недостаток витамина D в организме.
При болезни Паркинсона отмечается:
- затруднение координации движений;
- дрожание конечностей;
- нарушение дикции;
- психологические расстройства;
- когнитивные нарушения;
- повышенная утомляемость.
Перечисленные симптомы требуют обязательного проведения МРТ.
Исследование позволяет отличить рассматриваемую патологию от некоторых нозологических форм:
- эссенциального тремора;
- болезни Альцгеймера;
- вторичного паркинсонизма;
- заболевания Вильсона – Коновалова.
При паркинсонизме с помощью МРТ визуализируются специфические признаки:
- геморрагическое повреждение глубоких зон полушарий;
- изменение размеров желудочков головного мозга;
- развитие лейкоареоза;
- расширение пространства между сосудами;
- очаги поражения в области гипоталамуса.
Отсутствие патологических изменений на МРТ снимке в проекции белого вещества свидетельствует о невозможности постановки диагноза «дрожательный паралич».
2.2. Течение заболевания
Признаки проблемы становятся заметнее со временем, когда большая часть клеток головного мозга перестает функционировать. Из-за этого нарушается координация конечностей, возникает их непроизвольное дрожание.
По интенсивности симптомов течение заболевания подразделяют на несколько стадий:
- нулевую – у человека отсутствуют проявления патологического состояния;
- первую – отмечается незначительное дрожание кистей, нарушается мелкая моторика;
- промежуточная – непроизвольные мышечные сокращения наблюдаются на определенном участке тела и исчезают только во время сна;
- вторая – дрожание конечностей и тремор наблюдается в двустороннем порядке, нарушается потоотделение;
- третья – на лице отсутствует мимика, человеку становится трудно ходить и выполнять привычные дела;
- четвертая – нарушается координация движений, человек не справляется самостоятельно с повседневными делами, падает при попытке встать на ноги;
- пятая – характеризуется полной дисфункцией нервной системой, которая проявляется неконтролируемым мочеиспусканием и дефекацией, появлением галлюцинаций.
2.3. Какие исследования и врачи понадобятся
При болезни Паркинсона человеку требуется консультация специалистов нескольких профилей: психиатра и офтальмолога. Последний осматривает глазное дно с целью обнаружения свойственных для нейродегенеративных процессов изменений.
КТ и МРТ головного мозга дополняют другими инструментальными исследованиями:
- магнитно-резонансной спектроскопией;
- диффузно тензорной МРТ;
- сонографией;
- позитронно-эмиссионной томографией.
Лабораторных анализов, подтверждающих болезнь Паркинсона, в настоящее время не имеется. Косвенные признаки патологии выявляют при помощи обонятельного теста, двадцатисекундных проб.
2.4. Почему МРТ
Как и при других неврологических нарушениях, результативность борьбы с паркинсонизмом зависит от своевременности его выявления. Ранняя диагностика проблемы позволяет предотвратить преждевременную гибель клеток мозга, на месте которых остаются пустоты.
Лидером среди диагностических мероприятий по выявлению патологии медики считают МРТ. В процессе исследования пациенты не подвергаются рентгеновскому излучению, опасному для здоровья.
МРТ относят к неинвазивным методикам обследования, в результате которых не происходит повреждения кожных покровов. Исследование не вызывает дискомфорта у больных.
Для лучшей визуализации зон поражения МРТ выполняют с контрастированием: в вену больного вводят парамагнитное вещество. Процедура увеличивает вероятность постановки безошибочного диагноза.
2.5. Вторичный паркинсонизм
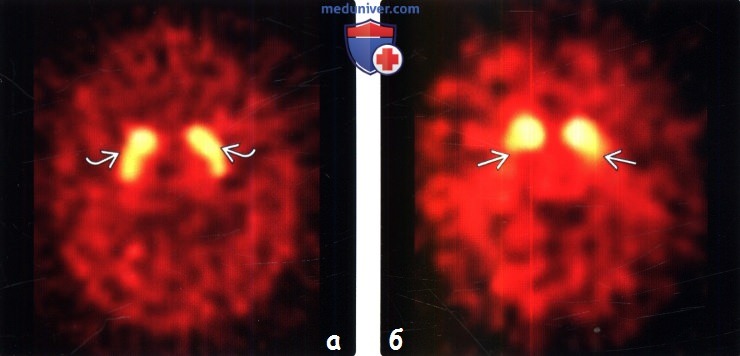
Вторичный паркинсонизм развивается в результате поражения оболочек головного мозга. МРТ выявляет признаки ишемических изменений, гидроцефалии. Результаты исследований интерпретируют с учетом клинических данных.
Самый частый признак, выявляемый у больных вторичным паркинсонизмом при помощи МРТ, – это атрофия коры мозга. Симптомы наблюдается у 70% пациентов. У 44% больных при ВП диагностировались диффузные изменения в коре головного мозга – вентрикуломегалия и лейкомаляция.
2.6. МРТ признак отсутствия ласточкиного хвоста
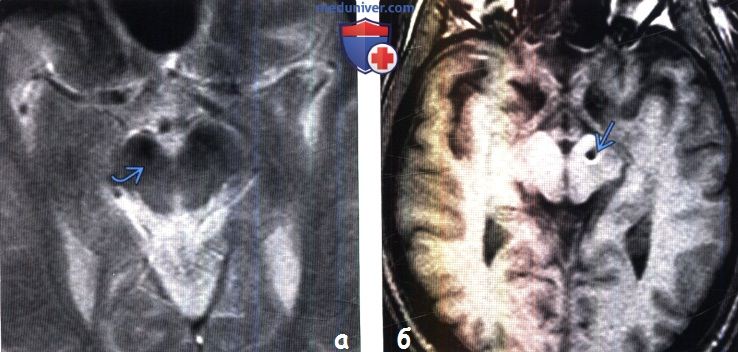
В ходе научных исследований был выявлен еще один признак болезни Паркинсона, выявляемый при помощи МРТ, — это отсутствие так называемого «ласточкиного хвоста».
У здоровых пациентов структурные изменения тканей в середине черной субстанции имеют вид ласточкиного хвоста.
 Пример «ласточкиного хвоста» на МРТ-снимке
Пример «ласточкиного хвоста» на МРТ-снимке
У пациентов с нейродегенеративными процессами разделения черной субстанции на 2 части «ласточкиного хвоста» не наблюдается. Этот признак в 90% позволяет обнаружить болезнь Паркинсона.
2.7. Пример из практики
В неврологический центр им. В.Ф. Войно-Ясенецкого обратилась пациентка с жалобами на дрожание рук, скованность движений, замедление речи. По клиническим данным и лабораторным тестам пациентке был поставлен диагноз болезни Паркинсона в промежуточной стадии. Больной был назначен Мирапекс ПД с постепенным увеличением суточной дозы до 1,5 мг.
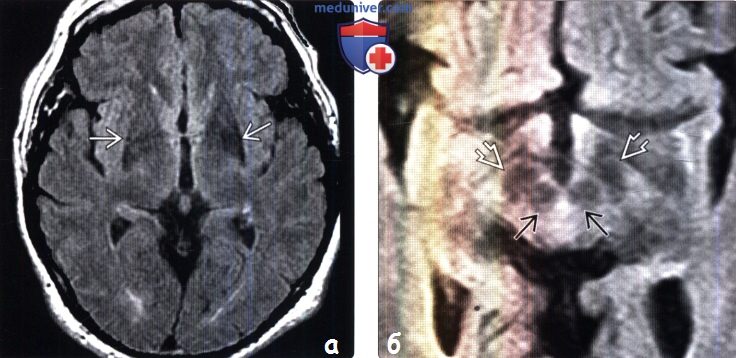
До момента консультации женщина не принимала препарат, но увеличила физическую активность. В результате этого снизилась ригидность мышц правой конечности, улучшились речевые функции. Для подтверждения диагноз и определения стадии патологического процесса женщине было назначено МРТ исследование. В результате были получены изображения супратенториальной структуры в трех проекциях.
 Изображения супратенториальной структуры.
Изображения супратенториальной структуры.
Структуры головного мозга не смещены. На верхней стороне гипофиза определилось кистозное образование, имеющее слабый гиперинтенсивный сигнал. В белом веществе лобных долей были определены очаги поражения дистрофического характера. В больших полушариях головного мозга отмечено расширение периваскулярного пространства.
На прицельных изображениях средних отделов мозга была выявлена сниженная интенсивность сигнала, поступающего от черной субстанции и красных ядер. Благодаря обследованию, специалисты смогли поставить точный диагноз: заместительная гидроцефалия с признаками болезни Паркинсона.
После МРТ пациентке были даны рекомендации по медикаментозной и немедикаментозной профилактике нейродегенеративных процессов. Поле повторного обращения женщины в клинику (через 1 год) не было отмечено прогрессирования БП.
Источник
Диагностика болезни Паркинсона по КТ, МРТ головного мозгаа) Терминология: 1. Сокращения: 2. Определение: б) Визуализация болезни Паркинсона: 1. Общие характеристики: 2. КТ признаки болезни Паркинсона:
3. МРТ признаки болезни Паркинсона: 4. УЗИ признаки болезни Паркинсона: 5. Радионуклидная диагностика болезни Паркинсона: 6. Рекомендации по визуализации:
в) Дифференциальная диагностика болезни Паркинсона: 1. Множественная системная атрофия (MCA): 2. Прогрессирующий надъядерный паралич (ПНП): 3. Кортикобазальная дегенерация: 4. Деменция с тельцами Леви: 5. Комплекс «паркинсонизм-деменция-боковой амиотрофический склероз»: г) Патология: 1. Общие характеристики болезни Паркинсона: 2. Макроскопические и хирургические особенности: 3. Микроскопия:
д) Клиническая картина: 1. Проявления болезни Паркинсона: 2. Демография: 3. Течение и прогноз: 4. Лечение болезни Паркинсона: е) Диагностическая памятка: ж) Список литературы: — Также рекомендуем «Мультисистемная атрофия на МРТ головного мозга» Редактор: Искандер Милевски. Дата публикации: 4.5.2019 |
Источник