Мрт единичные очаги хронической ишемии

Исследования в области медицины за последние два десятилетия совершили прорыв в диагностике и лечении хронической ишемии головного мозга. Учеными были разработаны и внедрены новые методы нейропротекции, способные замедлить либо приостановить необратимые органические процессы, имеющие место при ишемии. Усовершенствованы профилактические методы, позволившие выявить наиболее значительные факторы риска заболеваний, связанных с дисфункцией головного мозга, дисциркуляторной энцефалопатией. С целью профилактики и снижения заболеваний разработана и применяется в практической жизни программа по повышению образовательного уровня врачебного персонала в регионах России.

Хроническая ишемия мозга
Хроническая ишемия головного мозга, что это такое
Постановка диагноза хронической ишемии головного мозга обусловлена постоянно нарастающими нарушениями процессов, связанных с кровообращением в сосудах головного мозга. Хроническая патология развивается постепенно, по мере сужения сосудов головного мозга. На стенках сосудов формируются холестериновые бляшки, сужающие просвет, что вызывает атеросклероз церебральных сосудов головного мозга. Закупорить сосуды могут также и оторвавшийся тромб, и воздух. Сужение просвета может происходить не в одном, а в группе сосудов, вызывая прогрессирующую цереброваскулярную болезнь.
Эти патологии приводят к нарушениям в снабжении тканей мозга кислородом и питательными веществами – ишемии мозга.
Ишемия мозга хроническая – причины
Атеросклеротические изменения, сосудистая патология мозгового кровотока – одна из главных причин хронической ишемии мозга. Болезнь примерно в 60% обусловлена атеросклерозом. К основным причинам относится артериальная гипертензия. Длительное повышенное давление от 140/90 мм рт. ст. и выше вызывает патологические изменения гладких мышц сосудов, утолщению стенок и сужению просвета. Спазм стенок сосудов головного мозга приводит к уменьшению мозгового кровотока, кислородному голоданию.
Другие множественные причины этого заболевания трактуются как дополнительные:
- сердечно-сосудистые заболевания;
- почечная недостаточность;
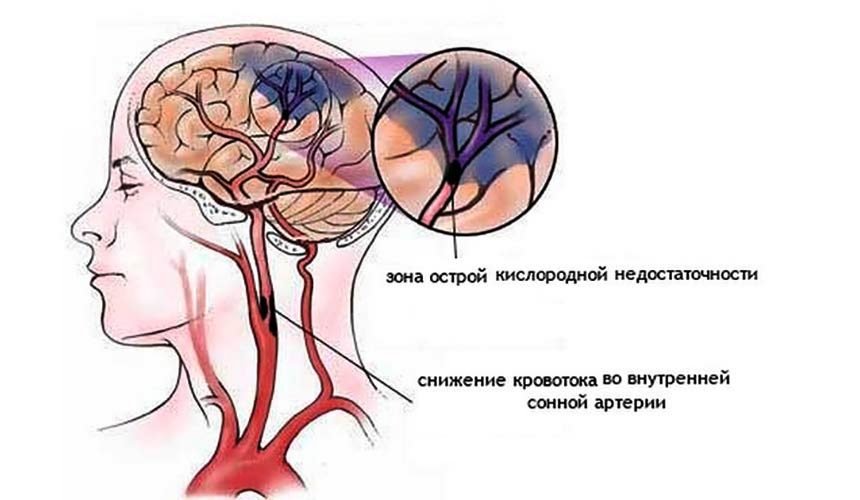
Развитие ишемии головного мозга провоцирует закупорка сосудов холестерином
- аномалии сосудов, синдром артерии позвоночника;
- потеря крови, заболевания крови;
- венозная недостаточность;
- сахарный диабет;
Определенную роль в развитии хронической ишемии мозга играют также преклонный возраст, наследственность, ожирение, курение.
Хроническая ишемия головного мозга 1, 2 и 3 степени, симптомы, течение
К коварным особенностям клинических проявлений ишемии мозга хронической относится ее прогрессирующее течение, развитие патологии по стадиям.
Между собой они различаются симптомами и силой их проявления. Течение болезни постепенно идет от легкой степени к тяжелой:
- В начале заболевания, на первой стадии, когнитивные нарушения практически незаметны. Больные жалуются на головную боль, слабость. Возможны замедленность при ходьбе, снижение устойчивости, неуверенность в движении. Наблюдается переменчивость в эмоциональном состоянии, раздражительность, тревожность, колебание внимания. При этом пациент вполне работоспособен, самостоятельно ухаживает за собой.
- На второй стадии – субкомпенсации – наблюдается увеличение ишемических очагов, усиление проявления симптомов болезни, ухудшение самочувствия. Особенностью этой стадии является возникновение психических патологий.

Стадии ишемии головного мозга на МРТ
Хронической ишемии головного мозга 2 степени дополнительно сопутствуют следующие симптомы:
- двигательные расстройства (координации движений);
- расстройства психики, фиксационная амнезия, разлад памяти, деградация личности;
- снижение интеллекта, отсутствие интереса к окружающему миру, апатия;
- углубляются расстройства поведения с эмоциональными симптомами, появляется слезливость.
Пациенты на этой ступени заболевания не могут справляться с трудовыми обязанностями, собраться, сконцентрироваться, испытывает затруднения в чтении. Лечение пациентов с ишемией 2 степени головного мозга проводится в стационаре, назначаются длительные и интенсивные процедуры. Больному требуется моральная поддержка и помощь близких людей в быту и повседневной жизни.
- Третья стадия – декопенсация – переход заболевания в следующую фазу патологии. Симптомы болезни нарастают пропорционально нарастанию коронарного атеросклероза. Болезнь поражает мозг человека по мере увеличения количества ишемических очагов, происходит органическое поражение центральной нервной системы. Усиливаются двигательные расстройства, человек самостоятельно не передвигается, слабо ориентируется в пространстве, часто падает. Больной утрачивает навыки самообслуживания, нуждается в постоянной помощи со стороны.
Наблюдаются также следующие симптомы:
- нарушения речи, утрата ранее усвоенных знаний;
- ухудшение памяти, мышления;
- контроль общей координации действий.

3 стадия хронической ишемии мозга
Пациенты пребывают в состоянии депрессии, подавленном настроении, у них развиваются необоснованные страхи. Сигналы от чувствительных рецепторов конечностей не воспринимаются мозгом, нарушены устойчивость и походка, тормозятся другие защитные реакции организма, может быть недержание мочи, нарушение глотательной функции. Часто фиксируются потеря сознания, обмороки с резким падением АД. Возможны множественные инфаркты, развивается слабоумие. Врачебная комиссия в таких случаях констатирует нетрудоспособность, назначается инвалидность.
Диагностика
Степень ишемической хронической болезни головного мозга, распознавание отклонений в работе организма, способствующих ее развитию, определяются обследованиями, которые включают в себя:
- определение пальпацией пульсации артерий в конечностях и голове;
- измерение давления на руках и ногах;
- прослушивание тонов сердца.
Лабораторные исследования предполагают обязательный общий анализ крови, на холестерин, на сахар, протромбиновый индекс. Уровень поражения и диагностику аномалии сосудов покажут электро- и эхокардиография, ультразвуковая доплерография.
Обследование у специалистов необходимо пройти также в случае наличия у пациента супратенториальных очагов хронической ишемии головного мозга. Другими словами, если в недавнем прошлом у пациента был травматический удар в затылочную долю головы. Потому что в этом случае возникают, прежде всего, повреждения сосудов головного мозга.
Диагностика ишемии мозга при помощи МРТ
Патологические очаги хронической ишемии головного мозга имеют разное происхождение. Ими могут быть кровоизлияние, опухолевое новообразование, киста. Диагностика этой патологии выявляется на МРТ. Этот метод исследования пользуется наибольшим доверием как среди больных, так среди врачебных специалистов.
Лечение
В основе лечения хронической ишемии мозга 1, 2 и 3 степени лежит стабилизация разрушительных факторов в патологических очагах, приостановление темпов прогрессирования кислородного голодания сосудов, терапевтическая помощь в лечении сопутствующих процессов, при этом применяются как консервативные, так и хирургические методы. Огромное значение в лечении имеют сроки обращения к врачебной помощи. В амбулаторных условиях лечение больных осуществляет невролог.
Различают такие направления в лечении патологии головного мозга:
- с помощью медикаментозного воздействия на сердечно-сосудистую систему осуществляется нормализации мозгового кровообращения;
- усиление роли сосудисто-тромбоцитарного звена существенно влияет на сосуды микроциркулярного русла.
Выявление патологических очагов хронической ишемии и консервативная терапия предполагает следующие базовые направления воздействия:
- Гипотензивная терапия.
Нормализация и поддержание уровня артериального давления – важнейший из шагов в упреждении увеличения количества ишемических очагов, стабилизации течения заболевания, уменьшении риска деменции.
Доказано, что применяемые при этом лечении фармакологические препараты уменьшают объем пораженной мозговой ткани, защищая органы, страдающие при артериальной гипертензии.
- Гиполипидемическая терапия.
Пациентам устанавливается диета с ограничением жиров, показано назначение статинов для снижения вязкости крови.
- Антиагрегантная терапия.
В процессе медикаментозного лечения пациентов с цереброваскулярной болезнью учитывается роль сосудисто-тромбоцитарного звена гемостаза, назначаются антиагрегантные препараты.
Добавочно к основной терапии больным назначают лекарства комбинированного действия. Они необходимы для нормализации функционального состояния кровеносного русла, так как обладают ангиопротекторными и нейротрофическими свойствами.
Источник
МРТ и КТ-диагностика ишемического инсульта
Определение
Ишемический инфаркт (инсульт) – органическое поражение ЦНС, вызванное острым нарушением мозгового кровообращения с развитием ишемии нервной ткани и появлением инфаркта, сопровождающееся характерными морфологическими проявлениями на визуализации (МРТ и КТ).
Общая характеристика

Рис.1
Диффузная область поражения, затрагивающая белое вещество и кору, нарушающая дифференцировку, сглаживающая границы. На МРТ ишемический инфаркт имеет повышенный МР-сигнал по Т2, Flair и пониженный по Т1 (рис.1). Область поражения может обладать масс-эффектом, выраженным при обширных поражениях. На КТ область инсульта имеет пониженную плотность относительно неизмененного мозгового вещества (рис.2), но большую, чем ликвор (~ от 25 до 10HU).

Рис.2

Рис.3 В левой височной доле имеется область цитотоксического отёка, имеющего повышенный МР-сигнал на Flair, T2 и зона пониженной плотности на КТ в правой лобно-височной области (стрелки).

Рис.4 В левой височной доле на ИП DWI (диффузионно-взвешенное изображение) отмечается выраженное ограничение диффузии, что создаёт картину резко повышенного МР-сиигнала (характерный признак ишемического инсульта). На Т1 от указанной области имеется слабо заметный пониженный МР-сигнал и более заметный повышенный МР-сигнал по Т2 на МРТ в корональной плоскости в левой теменно-височной области.

Рис.5 На Время-пролётной ИП (TOF = time-of-fly) отмечается выпадение МР-сигнала от правой внутренней сонной артерии, обусловленное отсутствием кровотока из-за тромбоза данной артерии (стрелки). Имеется чётко дифференцированная пониженная плотность на КТ от области инсульта в правой височно-теменной области в мозговом окне (стрелка).
Фазы процесса:
- острейшая фаза (первые 6 часов),
- острая фаза (с 6 часов по 2 суток),
- подострая фаза (с 3 сутки по 2 недели),
- хроническая фаза (исход и отдаленные последствия — свыше 2 недель)
Острейшая стадия (первые 6 часов)
Острейшая стадия – время от возникновения симптомов до 6-8 часов.
На МРТ в Т2, Flair, Т1 и обычном сканировании на КТ изменений может быть не видно (нормальная анатомическая картина). Однако возможно наблюдать первые признаки на МРТ в виде едва заметного повышения МР-сигнала от области поражения на Т2 и Flair.
При использовании импульсной последовательности (ИП) DWI на МРТ с коэффициентом диффузии b=1000 область ишемического поражения в виде цитотоксического отёка может быть видна с 2,5 часов от начала развития симптомов.
С 4-5 часов от клинического манифеста заболевания на DWI (диффузионно-взвешанном изображении) должны быть выявлены уверенные признаки ишемического поражения, которые составляют так называемое «ядро» инфаркта и область «ишемической полутени» (пенумбра).
Спустя 6 часов ИП DWI уверенно должна дать ответ о наличии ишемического инфаркта или его отсутствии, однако в случае продолжающейся гипотонии или гипогликемии симптомы могут не регрессировать, а ишемия развиться спустя сутки от первых проявлений.
Семиотикой инсульта на обычных ИП (Т2, Т1 и Flair) в острейшую фазу может быть отсутствие кровотока по артерии, которая выглядит как асимметричный МР-сигнал от магистральной артерии (например, ВСА или СМА), что убедительно визуализируется с использованием ИП TOF (time-of-fly).
Контрастное усиление на МРТ в острейшую фазу не имеет существенного значения, однако в случае артериального тромбоза обнаруживается отсутствие контраста в закупоренной артерии.
Использование перфузионной ИП на МРТ (в том числе по технологии ASL) может обнаруживать снижение показателей (rCBV, rCBF, MTT) в зоне ядра инфаркта и некоторое снижение данных показателей по его окрестностям (в пенумбре).
На КТ в острую фазу отмечается набор первых признаков:
— снижение дифференцировки серого и белого вещества;
— сглаженность контуров борозд и извилин;
— может быть выявлен гиперденсный тромб в артерии (чаще всего в СМА или ВСА);
— не резко выраженная асимметрия мозговых структур в базальных ядрах.
С 4-5 часов могут быть заметны признаки понижения плотности, пораженных мозговых структур , в особенности заметные при изменении окна просмотра в бинарный (черно-белый) режим.
С использованием контрастного вещества в болюсной инфузии может быть выявлен обедненный кровоток или окклюзия мозговой артерии, вызванная тромбозм (контраст не поступает за пределы тромба).
Так же используя контраст и перфузионный протокол сканирования можно получить данные о гемодинамике (rCBV, rCBF, MTT), отражающие снижение в мозговом веществе с дифференциацией ядра инфаркта и пенумбры.

Рис.6 На ранних стадиях ишемического инсульта на КТ отмечается нарушение отчётливой дифференцировки структур базальных ядер, что является не специфическим признаком, однако иногда наблюдается (стрелки). При этом может быть визуализирован гиперденсный тромб в мозговой артерии (участок повышенной плотности в правой средней мозговой артерии — стрелка).

Рис.7 На МРТ в сверхострый период ишемии обычные импульсные последовательности могут иметь косвенные признаки или не иметь их вообще (демонстрировать нормальную анатомическую картину на Т2 и Flair при наличии симптомов), однако на DWI уже спустя 3 часа появляется повышение МР-сигнала из-за ограничения диффузии, вызванном разбуханием нервных клеток (цитотоксический отёк) и сужением межклеточных пространств.

Рис.8 На ранних стадиях ишемического инсульта, при отсутствии анатомических изменений вещества мозга могут быть выявлены нарушения кровотока при исследовании МР-ангиографии (однако это возможно только при обструкции сосуда — при атеротромботическом или кардиоэмболическом типе инфаркта!) в виде отсутствия (или снижения) МР-сигнала от тока артериальной крови (стрелка и пунктирная линия). На картах измеряемого коэффициента диффузии (ИКД) отмечается понижение МР-сигнала от области поражения в сверхострую и острую фазы ишемического инсульта (стрелки).

Рис.9 На обычных ИП МРТ (Т1 и Т2) можно так же увидеть нарушение кровотока вызванное тромбом или эмболом в крупной мозговой артерии в виде асимметрично пониженного (на Т1) или повышенного (на Т2) МР-сигнала — что характерно для отсутствия кровотока по данной артерии (в представленном случае это внутренняя сонная артерия слева — стрелки). Так же на градиентном эхо (GRE, он же Т2* или T2-hemo) или на ИП SWI (он же SWAN) можно видеть резко пониженный МР-сигнал от тромба в артерии (стрелка).

Рис.10 На ИП Т1 имеется асимметрично измененный МР-сигнал от правой внутренней сонной артерии (которая не дифференцируется — стрелка) в отличии от проивоположной ВСА, где отмечается нормальный артериальный кровоток в виде выпадения МР-сигнала (нет типичного повышения МР-сигнала на Т1 от здоровой артерии, что обусловлено параллельным сканирование относительно направления кровотока). На Т2 и Flair имеется повышение МР-сигнала от тромбированной левой внутренней сонной артерии (стрелки).
Острая стадия (с 6 часов до 2 суток)
В острую фазу выявляются все морфологические признаки ишемического инсульта. В эту фазу возникает гибель нервных клеток в ядре инфаркта и области ишемической полутени. Таким образом, тромболизис в эту фазу уже не эффективен.
При развитии цитотоксического отёка на МРТ область инсульта выглядит как диффузная зона, повышенного МР-сигнала по Т2, Flair и пониженная по Т1. В окклюзированной артерии уверенно может быть выявлен тромбоз в виде повышенного МР-сигнала от сосуда на Т2, Flair и пониженного на Т1 и T2*. На DWI имеется равномерно высокий МР-сигнал от зоны поражения, а так же имеется понижение МР-сигнала на картах измеряемого коэффициента диффузии (ИКД или ADC).
На КТ в острой фазе так же хорошо дифференцируется вся область поражения в виде участка с утратой дифференцировки отдельных мозговых структур с понижением её плотности. Контрастирование в острую фазу не обнаруживает никаких патологических участков накопления контраста, за исключением отсутствия контрастирования тромбированного сосуда в том случае если тромбоз сохраняется, а в случае лизиса сгустка и реканализации кровотока – контраст симметрично заполняет ранее пораженный сосуд.

Рис.11 На КТ в острую фазу ишемического инсульта отмечается чётко дифференцируемая гиподенсная зона, затрагивающая серое и белое вещество, приводя к отсутствию различия отдельных анатомических структур мозга (стрелки). Так же заметно выделяется тромб в артерии (стрелка).

Рис.12 На МРТ в режиме Flair (Tirm) и Т2 отмечается зона повышенного МР-сигнала в участке мозга, пораженном ишемическим инсультом (стрелки на рис.12). Кроме того, имеется максимальная интенсивность МР-сигнала на DWI от области поражения инсультом.

Рис.13 Ишемический инсульт в левой теменной доле — повышенный МР-сигнал по Flair, T2 и DWI.
Подострая стадия (3 сутки — 2 недели)
В подострой фазе разрушается гематоэнцефалический барьер (ГЭБ) и отмечается появление вазогенного отёка, что приводит к разбуханию области ишемического инфаркта, может увеличить масс-эффект и в случае обширного поражения вызвать осложнения в виде вклинения поясной извилины под фалькс (что приведет к сдавлению ПМА и может послужить причиной расширения области инфаркта), вклинению миндалин мозжечка в большое затылочное отверстие (что может вызвать гидроцефалию с внутричерепной гипертензией и угнетение центров продолговатого мозга).
При крупных ишемических инфарктах, когда возникает поражение всей гемисферы большого мозга или всего мозжечка могут быть эффективны техники паллиативной нейрохирургии – обширная костно-резекционная трепанация с удалением части костей свода черепа, что бы развивающийся вазогенный отёк не вызвал вклинение и осложнения связанные с повышением внутричерепного давления (ВЧД). Разрушение ГЭБ приводит к накоплению контрастного препарата в области ишемического инсульта (контрастирование по так называемому «гиральному типу»).
В случае развития реканализации кровотока по мозговым артериям из-за разрушенного ГЭБ могут возникать участки геморрагического пропитывания и кровоизлияния («красный компонент» ишемического инфаркта), которые на МРТ выглядят пониженным МР-сигналом на Т2, Т2*, Flair и повышенным по Т1, а на КТ в виде ретикулярных и очаговых изменений повышенной плотности.
В поздние сроки подострой фазы отмечается снижение МР-сигнала на DWI, что в случае первичного (ранее не проводившегося исследования) может создать затруднения в трактовке (феномен «псевдонормализации DWI»), но при этом отмечается повышение МР-сигнала на ADC.

Рис.14 Могут появляться участки геморрагического пропитывания в ишемизирванной ткани, что происходит при растворении тромба или лизировании эмбола и проявляется веретеновидными или облаковидными участками повышенной плотности на ишемической зоне на КТ (стрелки). Может наблюдаться присоединяющийся вазогенный отёк, который приводит к увеличению пораженной области и может вызывать вклинение (стрелка). В поздний период подострой фазы отмечается ослабление МР-сигнала на DWI или полный его регресс.

Рис.15 На МРТ геморрагическое пропитывание выражается в появлении пониженного МР-сигнала, отчётливо выявляемое на ИП GRE (T2*, SWI, SWAN) — в базальных ядрах справа. При этом на Т1 геморрагическое пропитывание выглядит как область повышенного МР-сигнала (стрелки). При контрастировании в данную фазу отмечается накопление контраста в ишемически погибшей нервной ткани в основном в области коры по «гиральному» типу (стрелки).

Рис.16 Области энцефаломаляции и формирующихся кистозно-глиозных изменений, имеющих повышенный МР-сигнал по Т2, Flair и сохраняющие высокий МР-сигнал по DWI от периферии данных областей.
Хроническая стадия (более 2х недель)
В хроническую фазу происходят репаративные и пролиферативные изменения, сопровождающиеся регрессом вазогенного отёка, восстановлением ГЭБ (что отражается по снижению контрастирования вплоть до полного отсутствия накопления контраста в зоне поражения).
Происходит развитие энцефаломаляции (размягчения и лизиса погибшей ткани), на месте которой формируется ликворная киста (в случае небольших инсультов или лакунарных инсультов) или обширные кистозно-глиозные изменения. Отмечается ослабление кровотока или полный тромбоз артерии, в бассейне которой возник инфаркт.
При поражении в полуовальном центре или с поражением части коры может развиваться гибель аксонов нейронов, входящих в состав пирамидного тракта – дегенерация Тюрка-Валлера, что прослеживается в виде вытянутой зоны глиоза, повторяющей ход пирамидного тракта.
Высокий МР-сигнал на DWI полностью регрессирует, хотя могут сохраняться следы повышения МР-сигнала в областях мозга, граничащих с зоной кистозно-глиозных изменений. Область кистозно-глиозных изменений может обладать эффектом, противоположным массе, то есть вызвать тракцию (смещение) мозговых структур в свою сторону, что проявляется сдвигом неизмененных участков мозга (чаще противоположной стороны) за границу средней линии и расширения полостей желудочковой системы, прилежащих к зоне энцефаломаляции и глиоза (что называется гидроцефалией ex-vacuo).

Рис.17 Отмечается формирование областей энцефаломаляции — области головного мозга со сниженной плотностью (белые стрелки), прилежащие к зонам кистозно-глиозных изменений (участкам полного лизиса мозговой ткани — желтые стрелки). Так же имеется растяжение стенок боковых желудочков, за счёт уменьшения мозгового вещества и глиозной тканции (стрелки).

Рис.18 Кистозно-глиозные изменения (участки атрофии, лизиса мозговой ткани и развития реактивного пролиферативного глиоза) в зоне ранее имевшейся погибшей ишемической мозговой ткани, имеющей МР-сигнал как от не измененного цереброспинального ликвора и повышенный МР-сигнал по Т2, Flair от глиозной ткани.

Рис.19 Кистозно-глиозные изменения на Fiair в сагиттальной плоскости. Длительное (почти пожизненное) время в области ишемии сохраняются следы имевшихся кровоизлияний в виде остатком гемосидерина (чёрная стрелка). Участок кистозно-глиозной трансформации с дилатацией бокового желудочка в прилежащей области (чёрные стрелки)
Сравнительная характеристика КТ и МРТ (фазы ишемического инфаркта)

Рис.20 Сравнительная морфологическая характеристика разных фаз ишемического инфаркта на ИП МРТ и мозговом окне на КТ.
Повторный ишемический инсульт
Наличие ишемического инсульта в 2-4 раза повышает риск возникновения нового инсульта в ближайшие пол года. Ишемия может возникать вблизи ранее имевшейся зоны ишемии (в том же сосудистом бассейне — типичная черта атеротромботических инфарктов) или в другой области (что характерно для инсультов на фоне сахарного диабета, гипотонии или артериальной гипертонии).

Открыть или скачать это исследование в DICOM
Рис.21 Отмечается наличие последствий ишемического инсульта в виде кистозно-глиозных изменений в левой лобной доли (стрелки на рис.21а). Исследование выполнено по поводу ОНМК с диагностированным инсультом в левой гемисфере мозжечка (звёздочка на рис.21b). На DWI отмечается отсутствие изменений МР-сигнала в левой лобной доле — в области кистозно-глиозных изменений (рис.21с), но так же имеется резко выраженное ограничение диффузии в левой гемисфере мозжечка — острый ишемический инсульт (рис.21d).

Открыть или скачать это исследование в DICOM
Рис.22 Через 2 недели у того же пациента (что и на рис.21) отмечается появление отёка и набухания мозгового вещества в области кистозно-глиозных изменений в левой лобной доле — повторный ишемический инсульт на месте кистозно-глиозных изменений (стрелки на рис.22а), энцефаломаляция в левой гемисфере мозжечка — эволюция ишемического инсульта (звёздочка на рис.22b). На DWI отмечается повышение МР-сигнала в левой лобной доле — острый ишемический инсульт (рис.22с), а так же имеется не резко выраженное ограничение диффузии в левой гемисфере мозжечка — поздняя фаза подострого с исходом в хронический ишемический инсульт (рис.22d).
Автор: врач-рентгенолог, к.м.н. Власов Евгений Александрович
Полная или частичная перепечатка данной статьи, разрешается при установке активной гиперссылки на первоисточник
Похожие статьи
Артериальная аневризма Аневризмы артерий головного мозга, структура, расположение, МР-признаки, диагностика, наблюдение, признаки разрыва и оценка эффективности лечения. | |
Артериовенозная мальформация Артериовенозная мальформация (АВМ) — врожденный патологический сосудистый клубок большого количества мелких артерий и одной или двух расширенных дренажных вен, связанных напрямую, без капиллярного русла. | |
Геморрагический инсульт Геморрагический инсульт — острое нарушение мозгового кровообращения с разрывом артерий, вен, сосудистой мальформации, фистулы или аневризмы, образованием кровоизлияния в мозг, верифицированное на визуализации | |
Контрастное усиление при ишемическом инсульте Контрастирование при ишемическом инсульте возникает в подострой фазе и может наблюдаться еще некоторое время в хронической фазе | |
Дифференциальная диагностика Дифференциальная диагностика ишемического инсульта с другой органической патологией ЦНС | |
Последствия и исход ишемического инсульта Последствия инсульта, перенесенного во взрослом возрасте сохраняются на всю жизнь в виде глиозных и атрофических изменений без тенденции к уменьшению или увеличению области поражения (исключение составляют лишь повторные и вновь возникшие инсульты, рядом со следами перенесенного ранее) | |
Геморрагический инфаркт Геморрагический инфаркт (ишемический инфаркт с геморрагической трансформацией) – инфаркт в основе которого лежит ишемизация нервной ткани с последующим достаточно быстрым развитием реканализации пораженного сосуда и формированием кровяного пропитывания на участке ишемического инсульта. Часто такой инфаркт возникает при кардиоэмболическом типе развития ишемии. | |
Типы ишемического инсульта (механизмы развития) На основе морфологической оценки при визуализации в большинстве случаев удаётся заподозрить механизм развития церебральной ишемии с возможным установлением его причины. | |
Венозный инфаркт Венозный инфаркт возникает при тромбозе мозговой вены или дурального синуса, при котором сохраняется артериальный приток, но отсутствует венозный отток. | |
Сосудистые заболевания Амилоидная ангиопатия, болезнь Бинсвангера, Кавернозная ангиома, Варианты Виллизиева круга, трифуркация внутренней сонной артерии, гипоплазия мозговой артерии, осложнения в виде кровоизлияния, ишемии. Венозная ангиома, венозная дисплазия. |
Источник
