Мрт головного мозга ишемия головного мозга

Согласно актуальным статистическим данным, ишемия головного мозга диагностируется у каждого четвертого жителя нашей страны. Как правило, данное явление носит возрастной характер, однако, все чаще ее симптомы наблюдаются у представителей молодого поколения (до 40 — 45 лет). Для того, чтобы минимизировать негативные последствия этого опасного заболевания, необходимо своевременно обратиться к специалистам и прислушаться к их профессиональным рекомендациям.
Симптомы ишемии головного мозга
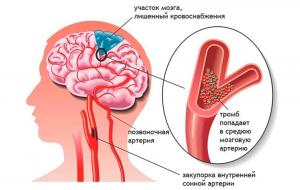 К сожалению, с возрастом кровеносные сосуды теряют свою эластичность, в результате чего многие органы и системы организма испытывают, так называемое, «кислородное голодание». При этом наибольшему риску подвержены ткани головного мозга, в которых происходит гибель нейронов, отвечающих за жизненно важные функции. Кроме того, причинами возникновения ишемии мозга могут быть следующими:
К сожалению, с возрастом кровеносные сосуды теряют свою эластичность, в результате чего многие органы и системы организма испытывают, так называемое, «кислородное голодание». При этом наибольшему риску подвержены ткани головного мозга, в которых происходит гибель нейронов, отвечающих за жизненно важные функции. Кроме того, причинами возникновения ишемии мозга могут быть следующими:
- нарушение сердечной деятельности;
- артериальная гипертензия;
- повышение свертываемости крови;
- нарушения обмена веществ;
- заболевания щитовидной железы.
Самостоятельно диагностироватьзаболевание достаточно сложно, так как зачастую ее симптомы не вызывают серьезных опасений у человека. Признаки ишемии головного мозга на ранних этапах:
- неконтролируемые перепады настроения;
- расфокусировка внимания;
- нарушения ритма сна (сонливость или бессонница).
Далее могут появится такие симптомы, как:
- тошнота, головокружение;
- приступы мигрени;
- периодические провалы в памяти;
- онемение (чувство холода) в конечностях.
В том случае, если на начальном этапе развития заболевания не предприняты экстренные лечебные меры, ишемия головного мозга быстро прогрессирует. У человека, длительное время страдающего данным недугом, наблюдаются:
- периодические обмороки;
- явные проблемы с речью;
- головные боли, сопровождающиеся рвотой;
- хроническая бессонница;
- нарушение координации движений.
Вышеперечисленные признаки свидетельствуют о высокой вероятности приближения инсульта.
Получить консультацию по МРТ диагностике
Консультация по услуге ни к чему Вас не обязывает
Степени ишемии головного мозга
В современной медицинской практике существуют три степени классификации данной патологии.
Первая степень
Первая степень недуга характерна незначительным расстройством умственной деятельности. Как правило, пациенты страдающие ишемией, испытывают определенные трудности с фокусировкой внимания и выполнением задач, требующих сосредоточенности. Явных симптомов, ограничивающих жизнедеятельность, у них не наблюдается, однако, некоторые признаки заболевания уже заметны:
- болевые ощущения (онемение) в конечностях после незначительных физических нагрузок;
- «шаркающая» походка;
- повышенная раздражительность.
Вторая степень
Признаки второй степени ишемии головного мозга более очевидны. Пациенты с данным диагнозом страдают расстройством внимания, с большим трудом справляется с простыми интеллектуальными задачами, а в ряде случаев — теряет часть приобретенных жизненных и профессиональных навыков.
Третья степень
У пациентов с третьей степенью ишемии наблюдаются расстройства неврологического характера, включая нарушения координации движений, недержание мочи, трудности с ориентированием в пространстве. Нередко возникает дисфункция процессов мышления, речи и памяти. Несвоевременная госпитализация грозит распадом личности, инсультом и кровоизлиянием в мозг.

Диагностика ишемии головного мозга
Крайне важно диагностировать недуг на его ранних стадиях, что значительно сократит сроки лечения и реабилитации пациента. Стоит напомнить о том, что качественное медицинское обследование можно пройти исключительно в клинических условиях. Консультация специалиста и МРТ в Тушино позволят оперативно определить нарушения в системе кровоснабжения и принять эффективные меры для улучшения состояния больного.
Лечение ишемии головного мозга
В связи с тем, что лечение данного заболевания является довольно сложным и длительным процессом, специалисты рекомендуют внимательно отнестись к своему самочувствию и при возникновение каких-либо признаков недуга незамедлительно обращаться за медицинской помощью.
 В случае диагностирования ишемии головного мозга, пациенту назначают комплекс лечебных процедур, включающих:
В случае диагностирования ишемии головного мозга, пациенту назначают комплекс лечебных процедур, включающих:
- физиотерапию и сеансы массажа, улучшающие кровоснабжение различных органов и систем организма;
- гипокситерапию (для интенсивного наполнения тканей кислородом);
- лекарственную терапию (для восстановления кровотока и стабилизации артериального давления);
- хирургическая операция (для устранения атеросклеротических бляшек).
Как правило, лечение ишемии головного мозга сочетают с терапией других органов и систем организма. В процессе терапии не менее важна профессиональная консультация различных специалистов. Невролог в Тушино, обладающий многолетним стажем, поможет не только исключить посторонние симптомы, но и назначить грамотное сопутствующее лечение недуга.
Получить консультацию по приему невролога
Консультация по услуге ни к чему Вас не обязывает
Профилактические меры
Не стоит забывать о том, что хроническая ишемия головного мозга — тяжелый и опасный недуг, требующий регулярного медикаментозного лечения.
Согласно рекомендациям специалистов, профилактику данного заболевания необходимо проводить с раннего возраста. По мнению врачей, самый эффективный способ предотвратить возникновение ишемии головного мозга — здоровый образ жизни: минимум стрессов, отказ от вредной пищи и вредных привычек, а также регулярные занятия спортом.
Источник
Узнать больше о других заболеваниях на букву «Х»:
Хорея Гентингтона;
Хроническая воспалительная демиелинизирующая полиневропатия;
Хроническая ишемия головного мозга.
 Хроническая ишемия головного мозга — несостоятельность цереброваскулярной системы, развивающаяся на фоне нарушения циркуляции крови в структурах головного мозга. Хроническая ишемия головного мозга выражается головными болями, головокружениями, эмоциональной лабильностью, расстройствами когнитивных, двигательных функций.
Хроническая ишемия головного мозга — несостоятельность цереброваскулярной системы, развивающаяся на фоне нарушения циркуляции крови в структурах головного мозга. Хроническая ишемия головного мозга выражается головными болями, головокружениями, эмоциональной лабильностью, расстройствами когнитивных, двигательных функций.
С целью диагностики назначается КТ или МРТ головного мозга, УЗДГ сосудов головного мозга, изучение гемостазиограммы. Лечебные усилия при хронической ишемии головного мозга складываются из назначения гипотензивных препаратов, проведения гиполипидемических, антиагрегантных мероприятий. В некоторых случаях предусмотрено хирургическое лечение.
Общая информация
Хроническая ишемия головного мозга — последовательно формирующееся расстройство деятельности головного мозга на фоне обширного или мелкоочагового поражения мозгового вещества при длительном дефиците мозгового кровообращения.
Под обозначение «хроническая ишемия головного мозга» попадают следующие неврологические понятия: дисциркуляторная энцефалопатия, хроническая анемическая болезнь мозга, сосудистая энцефалопатия, атеросклеротическая энцефалопатия, вторичный паркинсонизм, слабоумие, развивающееся на фоне васкулярной недостаточности. Практикующие неврологи чаще остальных используют определение «дисциркуляторная энцефалопатия».
Клиника заболевания
Хроническая ишемия головного мозга охарактеризовывается нарастающим течением, определенной поэтапностью и богатой симптоматикой. У больных наблюдаются дезорганизация двигательных функций, расстройства памяти, ухудшение способности к обучаемости, эмоциональные расстройства.
Ключевыми симптомами энцефалопатии считаются когнитивные расстройства, которые проявляются в самой начальной стадии и прогрессируют к третьему этапу заболевания. Одновременно у больного появляются, а со временем прогрессируют психоэмоциональные нарушения — эмоциональная нестабильность, инертность, безразличие. Расстройства моторики выражаются расчете и контроле простейших, автоматизированных, рефлекторных актов.
Стадии развития
I стадия характеризуется одновременным появлением микроочаговых неврологических признаков (анизорефлексия, словесный автоматизм). У больного наблюдаются изменения при ходьбе (медлительность, мелкие шаги). Когда пациенту предлагают выполнить координаторные пробы, отмечается неуверенность движений, неустойчивость.
Близкие, родные замечают вспыльчивость, повышенную тревожность, признаки депрессии и эмоциональной лабильности у больного. Кроме этих симптомов появляется инертность, замедление мыслительных процессов, варьирование внимания. При выполнении нейропсихологических тестов нарушения не выявляются. В повседневной жизни пациентов ограничений нет.
Во II стадии неврологическая симптоматика значительно нарастает. Определяется доминирующий синдром, хотя выражается еще недостаточно. Экстрапирамидные симптомы выражаются в виде атаксии, нарушений функционирования черепных нервов, частичного псевдобульбарного синдрома. Наблюдаются прозопарезы, глоссопарезы.
 Больные отмечают те же жалобы, но придают им особого значения. Эмоциональные нарушения нарастают. Патологии когнитивной сферы усугубляются, появляются дисрегуляторные нейродинамические расстройства. Пациент не может планировать свои поступки, контролировать действия. При выполнении нейропсихологических заданий пациент испытывает значительные затруднения, но понимает, как пользоваться подсказками. Со временем испытывает затруднения при социальной и профессиональной приспособляемости.
Больные отмечают те же жалобы, но придают им особого значения. Эмоциональные нарушения нарастают. Патологии когнитивной сферы усугубляются, появляются дисрегуляторные нейродинамические расстройства. Пациент не может планировать свои поступки, контролировать действия. При выполнении нейропсихологических заданий пациент испытывает значительные затруднения, но понимает, как пользоваться подсказками. Со временем испытывает затруднения при социальной и профессиональной приспособляемости.
III стадия определяется выраженной неврологической симптоматикой. Во время ходьбы больной часто падает. Возможно недержание мочи, развитие паркинсонического синдрома. Пациент меньше жалуется на какие-то симптомы, так как утрачивает самокритичность. Фиксируются расстройства личности и поведения — агрессивность, раздражительность, расторможенность, апатико-абулический синдром.
Неврологи отмечают расстройства запоминания, познания, речи, праксиса. На этом этапе возможно развитие деменции, нетрудоспособности. Пациенты не могут себя обслуживать в повседневной жизни.
Диагностика заболевания
Большое значение придается сбору анамнеза, наличию в истории болезни инфаркта миокарда, ишемической болезни, стенокардии, артериальной гипертензии, атеросклероза конечностей, сахарного диабета. Во время осмотра обязательно измерение артериального давления на руках и ногах, выслушиваются тоны сердца, брюшной аорты.
Предписывается ряд лабораторных исследований для изучения общих показателей крови, ПТИ, уровня глюкозы в крови, липидных показателей. Электрокардиография, офтальмоскопия, спондилография шеи, УЗДГ артерий головы, дуплексное и триплексное обследование внутричерепных и внечерепных кровеносных сосудов назначаются для установления степени повреждения мозгового вещества. Контрастная рентгенография сосудов головного мозга выполняется с целью выявления патологий развития сосудов.
Мероприятия дифференциальной диагностики направлены на исключение соматических патологий, онкологических заболеваний. Проявления хронической ишемической болезни головного мозга похожи на признаки пограничных и эндогенных психических нарушений.
Болезнь Паркинсона, мультисистемная атрофия, прогрессирующий надъядерный паралич, кортикобазальное перерождение, болезнь Альцгеймера имеют схожую неврологическую симптоматику. При подтверждении диагноза следует исключить признаки идиопатической дисбазии, атаксии, опухолей головного мозга.
Лечение
Терапевтические усилия направлены на стабилизацию процесса, который приводит к глубокой ишемизации, на замедление прогрессирования. Врачи пытаются запустить компенсаторные механизмы. Обязательны предупредительные действия в отношении развития ишемического инсульта первичного или вторичного характера. Обязательно проводится лечение соматических заболеваний.
Больные с подозрением на развитие хронической ишемии не госпитализируются в обязательном порядке. Лечение в условиях больницы требуется при инсульте или серьезной патологии внутренних органов. Если у больного присутствуют когнитивные нарушения, его госпитализация, лишение привычных условий могут усугубить тяжесть заболевания. В амбулаторных условиях все лечебные мероприятия выполняются под наблюдением невролога.
Медикаментозная терапия преследует две цели. Во-первых, необходимо восстановить перфузию мозга. Во-вторых, осуществляется воздействие на уровень тромбоцитов. Комплексной действие стабилизирует кровообращение мозга и функционирование мозговых нейронов.
Регулирование уровня артериального давления имеет большое значение для профилактики и нормализации хронической ишемии. Необходимо следить за тем, чтобы не возникало внезапных скачков давления у больного. С целью снижения артериального давления предписываются ингибиторы ангиотензин-трансформирующего фермента и фармпрепараты, блокирующие рецепторы ангиотензина II. Фармпрепараты этих групп защищают сосуды сердца, почек и мозга, которые являются мишенями при ишемических поражениях. Индапамид, гидрохлортиазид усиливают действие лекарственных средств, снижающих артериальное давление.
 Гиполипидемическое лечение назначается для улучшения секреторной функции эндотелия, снижения густоты крови, достижения антиоксидантного эффекта. С этой целью предписан прием статинов (симвастатин, аторвастатин). В ежедневном рационе рекомендовано снижение потребления животных жиров.
Гиполипидемическое лечение назначается для улучшения секреторной функции эндотелия, снижения густоты крови, достижения антиоксидантного эффекта. С этой целью предписан прием статинов (симвастатин, аторвастатин). В ежедневном рационе рекомендовано снижение потребления животных жиров.
В механизме установления хронической ишемии головного мозга тромбообразование имеет ключевое значение. Поэтому назначение антиагрегантных препаратов, снижающих уровень тромбоцитов обязательно. Среди специализированных средств — ацетилсалициловая кислота, клопидогрел, дипиридамол.
Препараты, оказывающие композиционное действие, являются основной группой назначаемой терапии. Их назначение направлено на нормализацию венозного кровотока, усиление процессов микроциркуляции, оказывают ангиопротекторное и нейротрофическое действие (циннаризин, пирацетам, ницерголин, пентоксифиллин, гинкго билоба). Лечение указанными препаратами предусматривает курсовой прием по 2-3 месяца в году.
Необходимость в хирургическом лечении возникает при выявлении поражения крупнейших сосудов головы окклюзивно-стенозирующего характера. Предусматривается выполнение реконструктивной каротидной эндартерэктомии, монтирование стентов в сонных артериях.
Прогноз, профилактика заболевания
При подозрении на динамику хронической ишемии мозга важна своевременная диагностика, назначение адекватной лекарственной терапии. Существенно ухудшает течение заболевания наличие сопутствующих патологических состояний — гипертензии, сахарного диабета. В тяжелых клинических случаях возможна инвалидизация больного.
Профилактика заключается в предупреждении развития ишемических факторов. К факторам риска относятся: тучность, гиподинамический образ жизни, табакокурение, избыточное употребление алкоголя, частые стрессовые ситуации.
Источник
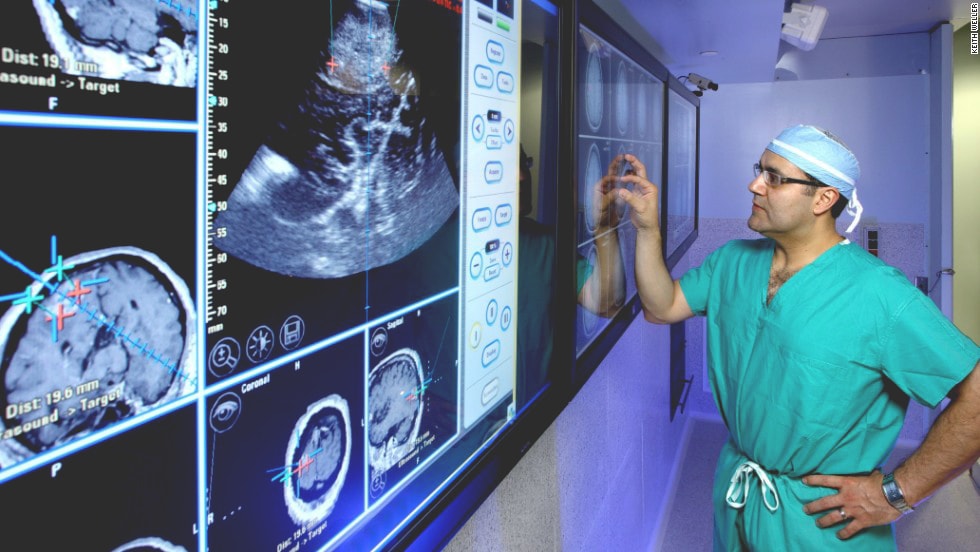
МРТ в диагностике нарушений мозгового кровообращения.
Нарушение мозгового кровообращения – это актуальнейшая медико-социальная проблема настоящего времени, представляющая собой группу заболеваний, проявляющихся хроническим или острым нарушением гемодинамики в сосудах головного мозга, ведущих к снижению церебрального кровоснабжения.
В связи с прогрессирующим общим старением населения, т.е. увеличением количества лиц пожилого возраста в популяции, общая численность больных острым или хроническим нарушением мозгового кровообращения увеличивается из года в год.
Одним из наиболее информативных среди современных методов нейровизуализации является метод МРТ диагностики.
Только благодаря современным программам, используемым в МРТ диагностике, стало возможным распознавание признаков нарушения мозгового кровообращения уже в первые 24 часа.
Согласно современной классификации, нарушения мозгового кровообращения подразделяются на:
- Острые нарушения мозгового кровообращения: ишемический инсульт, геморрагический инсульт, преходящие нарушения мозгового кровообращения.
- Хронические нарушения мозгового кровообращения (дисциркуляторные энцефалопатии гипертонического и атеросклеротического генеза.
1. Острые нарушения мозгового кровообращения
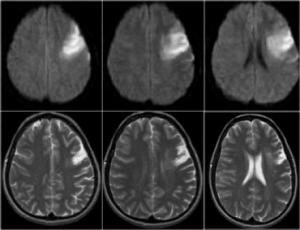
Преходящие нарушения мозгового кровообращения – представляют собой остро возникающие нарушения мозгового кровообращения, проявляющиеся общемозговой или очаговой симптоматикой длительностью не более 24 часов. Их называют также транзиторными ишемическими атаками (ТИА) по причине того, что в их основе лежит преходящая ишемия в бассейне одного или нескольких сосудов головного мозга.

Первые часы ОНМК. Изменения в области правого островка демонстрирует только программа DW insult.
В отличие от преходящих нарушений мозгового кровообращения для инсультов характерны стойкие нарушения мозговых функций различной степени выраженности.
Инсульты по характеру патологического процесса делят на ишемические и геморрагические.
В списке заболеваний, приводящих к формированию ишемического инсульта, на первом месте находится атеросклероз, зачастую на фоне сахарного диабета. Кроме того частой причиной выступает гипертоническая болезнь, также в сочетании с атеросклерозом.
Между тем существует множество заболеваний, способных осложняться инсультом, из которых следует назвать клапанные пороки сердца с эмболиями, гематологические заболевания (лейкозы, эритремии), васкулиты при коллагенозах.
Этиопатогенетическим фактором, непосредственно приводящим к снижению тока крови по сосудам, является стеноз и окклюзия сосудов головного мозга. В части случаев роль играют сосудистые мальфомации и (достаточно редко) шейный остеохондроз с патологией межпозвонковых дисков – при инсультах в вертебро-базиллярном бассейне.
Триггерным фактором в развитии инсульта нередко выступает психическое и физическое перенапряжение (стресс, переутомление, перегрев, переохлаждение).
Главным патогенетическим условием развития инсульта является дефицит притока крови к определенному участку вещества головного мозга с формированием зоны гипоксии и дальнейшим некрозообразованием. Величина участка ишемического инсульта зависит от степени развития коллатерального кровообращения.
Клинически ишемический инсульт характеризуется преобладанием очаговой симптоматики над общемозговой, а также тесной связью очаговых симптомов с бассейном кровоснабжения конкретного сосуда головного мозга.
Симптоматика нарастает постепенно, на протяжении нескольких часов, а иногда и дней. Возможна смена нарастания симптомов их ослаблением (мерцание симптомов на начальных этапах инсульта).
Ишемический инсульт наиболее часто развивается в каротидном бассейне. В вертебро-базиллярном — несколько реже.
При поражениях крупных (магистральных) артерий развиваются обширные, территориальные, инсульты соответственно зоне кровоснабжения пораженного сосуда. Вследствие повреждения мелких артерий формируются лакунарные инсульты с мелкими очагами поражения.

Бассейн кровоснабжения левой верхней мозжечковой артерии, острая стадия НМК.

Зона подострого ишемического НМК, в бассейне правой средней мозговой артерии. В режиме Т1 визуализируется симтом «вуалирования»- изоинтенсивность МР-сигнала.

Подострая стадия ишемического НМК. При внутривенном контрастировании определяется накопления КВ в бороздах на уровне зоны ишемии (гиральный тип усиления).

Зона хронического ишемического НМК, в бассейне левой задней мозговой артерии.

Ишемическое ОНМК, ствол мозга (подострый период)

Одно из преимуществ МРТ в оценке последствий инсульта – возможность визуализировать нисходящую Валлеровскую дегенерацию аксонов в стволе мозга и кортико-спинальном тракте на стороне поражения.

Кортикальное ишемическое НМК

Лакунарное ишемическое ОНМК на фоне хронической сосудистой недостаточности.
Некоторые инфаркты при дисциркуляторной энцефалопатии протекают бессимптомно. Это «немые» инфаркты, которые, как правило, локализуются в глубоких отделах мозга и диагностируются только при МРТ. Этот случай показывает возможности выявление очага ограниченного ишемического ОНМК базальных ядер слева на фоне хронической ишемии.

FLAIR DWI
Выраженная сосудистая энцефалопатия с наличием множественных очагов хронической ишемии, лакунарных постишемических кист. Программа ДВИ четко показывает фокус острого ОНМК в базальных ядрах справа на фоне лейкодистрофии.

Ишемической инсульт в бассейне левой средней мозговой артерии. Отсутствие феномена пустоты потока на уровне интракраниального отдела левой ВСА (признаки замедления кровотока).

Ишемический инсульт в ВББ слева. Отсутствие феномена пустоты потока на уровне экстракраниального отдела левой позвоночной артерии (признаки замедления кровотока).

Постишемическая лакунарная киста с перифокальным глиозом (средняя треть corona radiata справа)
Развитие геморрагического инсульта чаще всего обусловлено гипертонической болезнью на фоне атеросклероза. В некоторых случаях причиной кровоизлияний может быть патология судов (врожденные ангиомы, аневризмы сосудов), а также другие причины артериальной гипертензии (феохромацитома, заболевания почек, СКВ, аденома гипофиза и др.).
происходит пропитывание плазмой крови стенки сосуда с нарушением ее трофики и последующей деструкцией, формированием микроаневризм, разрывами сосудов и выходом свободной крови в вещество головного мозга, т.е. развитие инсульта по типу гематомы. Кроме того возможно формирование инсульта по типу геморрагического пропитывания, в основе которого лежит механизм диапедеза.
В случаях кровоизлияний в мозг, обусловленных разрывом сосуда, зачастую происходит прорыв крови в желудочки мозга или субарахноидальное пространство.
Нередко крупный геморрагический инсульт сопровождается выраженным отеком, что приводит к смещению срединных структур головного мозга, различным типам вклинения, деформациям ствола мозга с последующим развитием вторичных мелких кровоизлияний.
Развитие геморрагического инсульта происходит, как правило, днем, во время активной физической деятельности. Характерно появление как общемозговых, так и очаговых симптомов. Внезапная резкая головная боль, нарушение сознания, тахикардия, учащенное громкое дыхание, развитие гемипареза или гемиплегии – типичные начальные симптомы кровоизлияния. Нарушение сознания варьирует от сопора до глубокой комы с утратой всех рефлексов, нарушением ритма дыхания, значительным повышение артериального давления, гиперемией кожных покровов, потоотделением, напряженным пульсом. Иногда отмечаются анизокария, расходящееся косоглазие, парез взора, гемиплегия, редко – менингиальные симптомы.

Внутримозговая гематома (граница острой и ранней подострой стадий – 3 суток), осложнившаяся внутрижелудочковым кровоизлиянием.

Внутримозговая гематома, поздний подострый период (14-21 день) с перифокальным отеком вокруг гематомы.

Внутримозговая гематома правой теменной доли. Граница поздней подострой и ранней хронической стадии. В Т2-ВИ виден ободок гемосидерина (стрелка).
Хочется подчеркнуть возможность МРТ в выявлении последствий геморрагического поражения – остается хорошо дифференцируемый по Т2 ободок гемосидерина, недоступный для визуализации при других методах нейровизуализации.

Стрелками показан ободок гемосидерина по периферии постишемической кисты.
2. Хронические нарушения мозгового кровообращения
Хронические нарушения мозгового кровообращения – это прогрессирующая форма цереброваскулярной патологии, характеризующаяся многоочаговым или диффузным ишемическим поражением головного мозга с постепенным развитием неврологических и психологических нарушений.
Основными причинами, вызывающими хроническое расстройство мозгового кровообращения, являются артериальная гипертензия, атеросклероз сосудов головного мозга, заболевания сердца, сопровождающиеся сердечной недостаточностью.
Клинически хронические нарушения мозгового кровообращения проявляются расстройствами в эмоциональной сфере, нарушением равновесия, ходьбы, ухудшением памяти и др. когнитивных функций, псевдобульбарными нарушениями, нейрогенными расстройствами мочеиспускания, приводящие со временем к дезадаптации больных.
Характерным проявлением ДЭП на МР-томограммах является наличие множественных очагов глиоза.

В белом веществе левой лобной и обеих теменных долей, преимущественно субкортикально, выявлены множественные мелкие очаги хронической ишемии (большинство локализованных в бассейне правой средней мозговой артерии).
Проявлением хронической ишемии является также развитие выраженных дистрофических изменений белого вещества паравентрикулярной локализации – лейкоареоз.

Выраженные дистрофические изменения белого вещества паравентрикулярной локализации – лейкоареоз.

Сочетание мультифокальных очаговых изменений с диффузной кортикальной церебральной атрофией.
Источник
