Мрт головного мозга после удаления менингиомы

Одна из самых часто встречающихся опухолей головного мозга – менингиома. Она образуется из ткани тонкой паутинной оболочки, окружающей головной и спинной мозг. И хотя это новообразование не поражает непосредственно мозг, оно может сдавливать соседние ткани, вызывая симптомы, схожие с симптомами опухолей мозга.
В большинстве случаев менингиомы растут медленно и не всегда требуют срочного лечения.
Причины заболевания
Точные причины возникновения менингиомы в голове неизвестны. К факторам риска относятся:
- Наследственность. Генетическая склонность к возникновению онкологии может передаваться по наследству.
- Радиотерапия. Предыдущий курс облучения, особенно в области головы, может увеличить риск развития опухоли.
- Женские гормоны. Чаще всего заболевание диагностируют у женщин старше 30 лет. Считается, что гормональные нарушения могут увеличивать риск появления новообразований. В некоторых исследованиях отмечали связь между раком молочной железы и развитием менингиомы.
- Врождённый нейрофиброматоз. Это редкое расстройство нервной системы значительно увеличивает вероятность развития опухолей головного мозга.
- Ожирение. Исследования подтверждают, что чаще менингиомы встречаются у людей с лишним весом. Высокий индекс массы тела – фактор риска для многих видов рака.
Опухоль паутинных мозговых оболочек может развиться в любом возрасте и без каких-либо причин.
Классификация менингиомы головного мозга
Менингиома образуется из паутинной (арахноидальной) оболочки, которая покрывает головной и спинной мозг. Иногда опухоль развивается из мягкой мозговой оболочки. Растет медленно, в 90% случаев это доброкачественное образование (не рак). Чаще встречается в арахноидальной оболочке головного мозга, реже спинного (менингиома позвоночника).
Классифицируют опухоли по месту локализации: например, менингиома височной области, намета мозжечка.
Злокачественные менингиомы встречаются редко. Как правило, они быстро растут и дают метастазы в мозг, лёгкие и другие внутренние органы. Некоторые опухоли классифицируют как атипичные менингиомы. Их нельзя назвать ни доброкачественными, ни злокачественными, но они склонны малигнизироваться и перерастать в рак.
Симптоматика
В большинстве случаев новообразование растёт очень медленно и годами может не вызывать клинических симптомов. Симптомы зависят от локализации и появляются, когда опухоль начинает прорастать в соседние ткани: головной или спинной мозг, нервы, сосуды головного мозга. Этот процесс сопровождается сдавливанием близлежащих органов.
Основные признаки менингиомы:
- проблемы со зрением, особенно раздвоенное, перевёрнутое или размытое изображение;
- приступы головной боли, которые со временем становятся чаще и сильнее;
- звон в ушах, потеря слуха;
- проблемы с памятью;
- отсутствие обоняния;
- эпилептические приступы;
- слабость в конечностях.

Большинство симптомов развивается постепенно, из-за чего больные менингиомой их долго игнорируют. Если наблюдается хоть один из перечисленных признаков, нужно сходить на приём к неврологу. Особенно тревожны симптомы нарушения зрения, памяти и головные боли, что характерно для менингиомы лобной доли головного мозга.
Диагностика

Медленный рост новообразования и размытые симптомы значительно затрудняют раннюю диагностику менингиомы. Для постановки диагноза потребуется:
- Заключение невролога. Полное неврологическое обследование позволит выявить малейшие изменения в работе нервной системы. Врач внимательно проверит все рефлексы и, при необходимости, направит на обследование к другим специалистам.
- Визуализация опухоли с помощью КТ или МРТ с контрастом. Томография показывает наличие менингиомы, расположение и размер опухоли. МРТ даёт более подробную картину и чаще используется для диагностики. В заключении по томограмме всегда чётко указывается область локализации опухоли. Например, «парасагиттальная менингиома» означает, что новообразование визуализируется в области сагиттального синуса.
- Биопсия. Окончательное подтверждение диагноза возможно только после гистологического исследования тканей опухоли.
В некоторых случаях врач может направить на дополнительные исследования (ПЭТ или ангиографию).

Методы лечения
Тактика лечения менингиомы всегда разрабатывается индивидуально и зависит от многих факторов. Учитываются:
- размер и расположение новообразования;
- динамика роста и агрессивность опухоли;
- возраст пациента и сопутствующие заболевания;
- неврологические симптомы.
При наличии небольших, медленнорастущих новообразований врач может посоветовать отложить лечение и наблюдать за динамикой роста, если нет неврологических нарушений. Как правило, такие опухоли находят случайно во время других исследований. Понадобится проходить плановое МРТ и регулярно наблюдаться у врача.
Если опухоль растёт и/или наблюдаются неврологические симптомы, самый эффективный метод лечения – хирургическое вмешательство. Чем раньше проводится операция, тем лучше дальнейшие прогнозы.
Удаляют либо всю опухоль, либо её часть, если менингиома располагается слишком близко к головному или спинному мозгу. Терапия после операции зависит от того, удалось ли убрать все ткани образования, и что показала биопсия клеток.
Если доброкачественная опухоль была удалена полностью, дальнейшего специфического лечения не требуется. Если новообразование было удалено не полностью, за ним либо наблюдают, либо применяют метод стереотаксической радиохирургии (гамма-нож).
Если опухоль злокачественная, понадобится радиотерапия. Химиотерапия редко используется и проводится только, если остальные методы не дали результата. Атипическая менингиома лечится так же, как и злокачественная.

Традиционная радиотерапия
Лучевая терапия показана при атипичных и злокачественных формах менингиомы. В процессе радиотерапии под воздействием радиационных лучей уничтожаются клетки новообразования. Чем активнее делится клетка, тем сильнее на неё воздействует радиация. Именно поэтому клетки опухоли отмирают, а соседние с ней здоровые повреждаются не настолько сильно. Облучение – стандарт лечения анапластических образований, особенно с агрессивным ростом. Лучевую терапию комбинируют с оперативным вмешательством, хотя в некоторых случаях, когда проведение операции невозможно, это основной метод лечения.
Курс лучевой терапии занимает несколько недель, может потребоваться несколько таких курсов. Среди побочных эффектов радиотерапии – слабость, утомляемость, выпадение волос, тошнота, рвота, временное угнетение работы костного мозга.
Стереотаксическая (лучевая) радиохирургия
Радиохирургия (гамма-нож, кибер-нож) это разновидность лучевой терапии, но облучение происходит однократно в очень высокой дозе. Применение радиохирургии позволяет облучить непосредственно ткани опухоли, не задевая здоровые клетки. Эффективность облучения в несколько раз превышает традиционный способ радиотерапии.
Радиохирургическое удаление менингиомы возможно для новообразований диаметром не более 30 мм. Чаще всего радиохирургию комбинируют с классической хирургией и с помощью облучения убирают те ткани опухоли, которые не удалось вырезать.
Из минусов метода можно отметить высокую стоимость процедуры и отсроченный эффект. Клетки опухоли начнут постепенно самоуничтожаться в течение года. Это позволяет убрать последствия лучевой нагрузки на организм, но вместе с тем радиохирургия не подойдёт для лечения агрессивных форм менингиомы.

Народные методы
Методов лечения менингиомы народными средствами не существует. Опухоль не может рассосаться или перестать расти, если лечить её средствами народной медицины. Лечение менингиомы головного или спинного мозга без операции невозможно.
Чем позже будет начато хирургическое лечение, тем хуже дальнейший прогноз. Альтернативные методы лечения могут использоваться только для купирования неприятных симптомов. Успокаивающие чаи, иглоукалывание и курсы массажа могут помочь облегчить состояние больного. Прежде чем начинать лечение в домашних условиях, нужно проконсультироваться с лечащим врачом, могут быть противопоказания.

Последствия болезни и прогноз продолжительности жизни
Возможные последствия и прогноз зависят от доброкачественности процесса и степени развития менингиомы.
Если было произведено хирургическое удаление доброкачественной опухоли, пациент полностью выздоравливает, возможность рецидива всего 3%. Неврологические риски после операции зависят от расположения и размера опухоли. Например, после операции по удалению менингиомы головного мозга, которая сдавливала зрительный нерв (например, петрокливальная менингиома), есть риск необратимой потери зрения. Чем глубже проросла опухоль, тем труднее её убрать без осложнений. Такие последствия индивидуальны, и предугадать их может только хирург. Если есть малейшие вопросы или сомнения, их нужно озвучить своему врачу.
В группу риска по развитию осложнений после оперативного вмешательства входят больные с сердечно-сосудистыми заболеваниями, сахарным диабетом и ожирением.
Наиболее опасна анапластическая менингиома. Прогноз 5-летней выживаемости составляет около 30%. Чем раньше будет обнаружена опухоль и начато соответствующее лечение, тем более благоприятен прогноз.

Реабилитация
Необходимость реабилитации после удаления менингиомы возникает после лечения тяжёлых и запущенных форм. Если после лечения остались неврологические симптомы или развились осложнения, для восстановления функций мозга и улучшения кровоснабжения проводят курсы физиотерапии.
Для восстановления двигательных навыков и мелкой моторики рук применяют ЛФК, эрготерапию и механотерапию. Большинству больных требуется и психотерапевтическая помощь, чтобы вернуться к обычному образу жизни.
Осложнения: чем опасна менингиома
Злокачественные формы опухоли метастазируют в головной мозг, лёгкие и другие внутренние органы. Доброкачественные новообразования при несвоевременном удалении могут разрастаться и сжимать ткани головного мозга, вызывая необратимые неврологические изменения.
Если есть подозрительные симптомы, нарушается зрение, память и постоянно болит голова, нужно без промедления обратиться к врачу.
Источник
Менингиомы являются наиболее часто обнаруживаемыми внутричерепными опухолями. Они представляют собой примерно 38% всех внутричерепных опухолей у женщин и 20% — у мужчин. Они чаще встречаются у женщин, чем у мужчин, и обычно диагностируются у лиц старше 30 лет.
Развитие методов визуализации, таких как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) улучшило возможности предварительной оценки успеха операционного лечения, то есть полного удаления опухоли. Методы визуализации позволяют получить информацию о месте прикрепления опухоли к твердой мозговой оболочке, локализации и тяжести отека, смещении жизненно важных нейро-сосудистых структур, что требуется для планирования оперативного лечения, а также определяет исход лечения.
Всемирная организация здравоохранения (ВОЗ) подразделяет менингиомы на 3 большие категории, включающие 15 подтипов:
- 1-я степень злокачественности (типичная доброкачественная) – 88-94% случаев
- 2-я степень злокачественности (атипичная) – 5-7% случаев
- 3-я степень злокачественности (анапластическая, или злокачественная) – 1-2% случаев.
Нейрорадиологи и нейрохирурги должны быть готовы к тому, что иногда выглядят на КТ и МРТ нетипичным образом, что может быть связано с различными гистологическими подтипами опухоли.
Атипичные и злокачественные гистологические типы опухолей, а также опухоли с гетерогенным характером контрастирования на КТ отличаются большей вероятностью рецидивирования. Развиваются из паутинной мозговой оболочки, в частности, из менинготелиальных клеток. Большинство растут в сторону мозговой ткани и представляют собой отграниченные образования округлой или дольчатой формы, четкого контура и с основанием на твердой мозговой оболочке. Плоские опухоли, т.н. en plaque, инфильтрируют твердую мозговую оболочку и растут в виде тонкого листа или бляшки на протяжении твердой мозговой оболочки свода черепа, серпа или намета мозжечка. Место прикрепления к твердой мозговой оболочке может выглядеть в виде относительно тонкой ножки или, наоборот, широкого основания. Поскольку мягкая и паутинная мозговые оболочки формируют мембранный барьер между опухолью и тканью головного мозга, некоторые растут в сторону подпаутинного пространства, но инвазивный рост в ткань головного мозга наблюдается нечасто.
Диагностика менингиомы
МРТ считается предпочтительным методом исследования для диагностики менингиом и их последующего наблюдения. МРТ позволяет с большой точностью обнаружить менингиомы типа en plaque или задней черепной ямки, которые легко пропустить при КТ. Исторически у КТ есть ряд ограничений в осуществлении снимков в любых других проекциях, кроме аксиальной. Тем не менее, современная спиральная КТ, или мультидетекторная КТ (МДКТ/МСКТ), позволяют значительно улучшить качество сагиттальных и корональных изображений, получаемых на основании аксиального снимка. По сравнению с МРТ, на КТ труднее различить различные варианты строения мягких тканей.
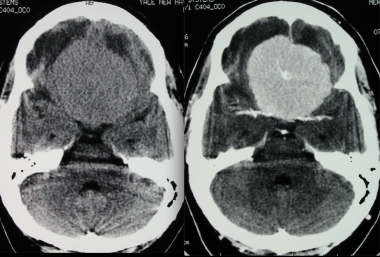
Менингиома лобной доли: КТ-картина. После введения контрастного вещества виден характерный вид «колеса со спицами» в структуре слабо контрастируемой опухоли. Несмотря на то, что данный паттерн чаще наблюдается при ангиографии, он также отмечается на томографических изображениях.
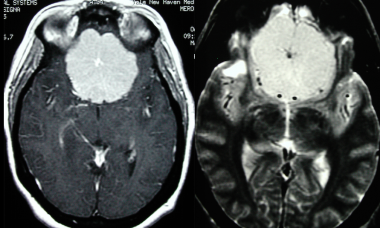
МРТ того же пациента, выполненная после предыдущей КТ: аксиальное Т1-взвешенное изображение после введения гадолиния и аксиальное Т2-взвешенное изображение. Видна крупная менингиома лобной области, расположенная срединно, со специфическим паттерном «колеса со спицами».
Дифференциальный диагноз в случае менингиомы головного мозга проводится с метастазами в твердую мозговую оболочку (чаще всего первичными очагами опухоли являются рак груди или простаты), гемангиоперицитомой, гранулематозными заболеваниями (в т.ч. саркоидозом и туберкулезом), идиопатическим гипертрофическим пахименингитом, экстрамедуллярным гемопоэзом, гемангиомой, а также венозными синусами или синусами твердой мозговой оболочки. Иногда различить указанные состояния сложно, в таких случаях рекомендуется повторный профессиональный анализ КТ или МРТ. При специфической анатомической локализации опухоли во внимание следует принимать и другие возможные диагнозы, включающие вестибулярную шванному для опухолей мозжечково-мостового угла, макроаденому гипофиза и краниофарингиому для опухолей параселлярной области, хордому/хордосаркому для объемных образований в области ската.
Рентгенография при менингиоме
В большинстве случаев обзорная рентгенография черепа не обладает диагностической ценностью, поскольку не позволяет получить никаких данных, которые могли бы указывать на наличие менингиомы. Иногда могут отмечаться кальцифицированные участки или зоны реактивного гиперостоза. В редких случаях могут быть видны участки остеолиза.
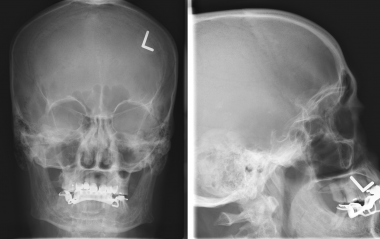
8. На рентгеновском снимке во фронтальной плоскости хорошо заметно кальцифицированное образование в области лобной пазухи. На снимке в латеральной проекции образование визуализируется кверху от решетчатой пластинки. Несмотря на то, что по результатам исследования можно заподозрить, обнаруженные признаки неспецифичны, и поэтому обнаруженное внутричерепное образование требует дообследования при помощи КТ.
Большинство рентгеновских снимков не отображают признаков наличия заболевания. Менингиомы типа en plaque характеризуются диффузным гиперостозом, чаще в области крыла клиновидной кости и птериона. Такие результаты исследования с большой долей вероятности свидетельствуют о наличии
болезни.
Кальцинаты внутри опухоли являются значительно более редким рентгенографическим проявлением менингиомы; это зачастую приводит к ложно-отрицательным результатам. Большинству пациентов не проводится рентгенографическое исследование, поскольку диагноз был подтвержден при помощи КТ или МРТ.
КТ при менингиоме
Компьютерная томография (КТ) часто используется для оценки опухолей мозга. Обычно на изображении без контрастного усиления она представлена в виде четко очерченного внемозгового (экстрааксиального) образования с ровными краями, прилегающего к твердой мозговой оболочке. Примерно 70-75% обладают повышенной плотностью по сравнению с окружающей их паренхимой головного мозга, а около 25% — изоденсивны. Редкая группа опухолей (липобластный подтип) содержат включения жира и, таким образом, характеризуются пониженной рентгеновской плотностью.
Кальцинаты являются другой частой находкой; их обнаруживают в 20-25% случаев. Кальцинаты на КТ могут быть узловыми, точечными или сплошными плотными. Часто наблюдается вазогенный паренхиматозный отек окружающей мозговойо ткани, визуализирующийся на снимке как участок паренхимы пониженной плотности. В некоторых случаях отек настолько выражен, что, ввиду преимущественного поражения белого вещества, может выглядеть в виде пальцевидных зон низкой плотности. Впрочем, отек отсутствует примерно в 50% случаев вследствие медленного роста опухоли.
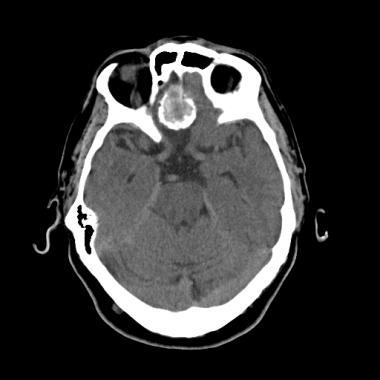
Псаммоматозная менингиома. КТ-исследование кальцифицированного объемного образования, обнаруженного на рентгеновском снимке. На томограмме, полученной на уровне верхней границы орбит, видна опухоль в области решетчатой пластинки (в области ольфакторной ямки).
Преимуществом КТ над МРТ является лучшая визуализация костной ткани. Гиперостоз подлежащей кости отмечается у 15-20% пациентов. Также можно обнаружить бо́льшую выраженность сосудистых борозд и нерегулярность строения компактного вещества коркового слоя кости. Реже в образовании отмечаются кровоизлияния, образование кист и участки некроза. Кисты как компонент менингиомы могут возникать внутри опухоли или между опухолью и подлежащей тканью головного мозга (с препятствием оттоку спинно-мозговой жидкости).
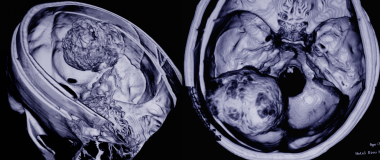
Менингиома теменно-затылочной области: объемная 3D-реконструкция.
Внутривенное введение контраста помогает в оценке менингиомы: в более 90% случаев наблюдается интенсивное равномерное повышение плотности после введения контраста.
Неоднородный характер контрастирования может быть следствием некроза или, реже, кровоизлияния.
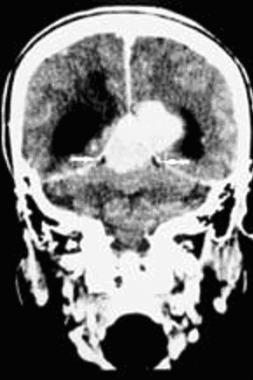
Задняя тенториальная менингиома на корональном КТ-изображении с контрастным усилением. К намету мозжечка прилежит объемное образование повышенной плотности с четкими краями. Визуализируются застой спинно-мозговой жидкости, легкий отек прилежащих тканей, гомогенный характер контрастирования, а также расширение желудочков.
Примерно 90% менингиом видны на КТ-изображениях. Основная роль КТ, по сравнению с МРТ, заключается в отображении изменений в подлежащих костях и наличия кальцинатов в опухоли.
Нетипичная КТ-картина является основной причиной ошибок в предоперационной постановке диагноза. Так, могут быть пропущены менингиомы задней черепной ямки. Кроме этого, КТ не в состоянии отобразить наличие кист во внутричерепных менингиомах. Ложно-отрицательные результаты могут быть получены при наличии кистозных образований в менингиомах головного мозга. К ложно-положительным результатам могут приводить обширные зоны отложения кальция в твердой мозговой оболочке, которые могут имитировать заболевание. Снизить число ошибок, обусловленных человеческим фактором, помогает второе мнение.
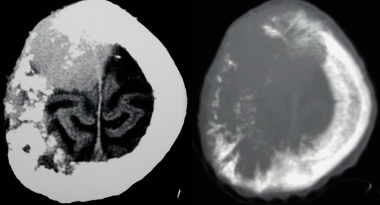
Анапластическая менингиома лобной доли. На КТ-изображении в режиме мозгового окна и костного окна Хаунсфильда видна крупная внутрикостная менингиома. Обнаруживаемые КТ-феномены неспецифичны и могут включать различные изменения от остеолиза до остеосклероза. Внутрикостные менингиомы составляют менее 1% опухолей костной ткани.
МРТ при менингиомах
МРТ с использованием гадолиния является наилучшим способом визуальной оценки менингиом. Важными преимуществами МРТ в диагностике менингиом являются хорошая визуализация разных типов мягкой ткани, возможность получения изображений в разных плоскостях, а также реконструкции объемного (3D) изображения.
МРТ также хорошо демонстрирует васкуляризацию опухоли, прорастание артерий и инвазию опухоли в венозные синусы, а также взаимное расположение опухоли и подлежащих структур. Особенно полезной МРТ с гадолинием оказывается для отображения структур параселлярного пространства, задней черепной ямки, и, в редких случаях, опухолевых отсевов по путям оттока спинномозговой жидкости. Возможность получения изображений в разных плоскостях позволяет наилучшим образом визуализировать зону контакта менингиомы с мозговыми оболочками, капсулу опухоли, а также выявить особенности контрастирования мозговых оболочек в участках, непосредственно прилежащих к опухоли.
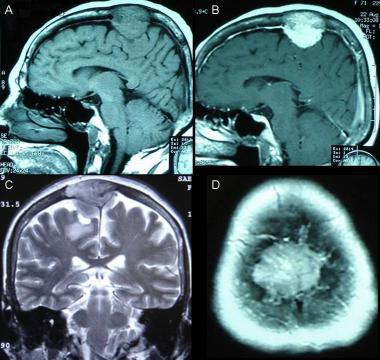
Фалькс-менингиома на МРТ.
А: на Т1-взвешенном МР-изображении отмечается солидное образование, характеризующееся изоинтенсивностью по отношению к твердой мозговой оболочке, инвазией в кость и сдавлением теменных зон коры.
В: На Т1-взвешенном МР-изображении с контрастным усилением видна частично контрастируемая опухоль.
С: На корональном Т2-взвешенном изображении видно изоинтенсивное образование, что соответствует плотной ткани. Такая картина характерна для фибробластных менингиом.
D: На Т1-взвешенном МР-изображении с контрастным усилением визуализируется гиперинтенсивное образование внутри мозгового вещества кости.
На Т2-взвешенных изображениях, полученных без контрастного усиления, интенсивность сигнала в большинстве случаев не отличается от таковой серого вещества коры. Фиброматозные менингиомы могут иметь более гипоинтенсивный сигнал по сравнению с корой головного мозга. Т1-взвешенные изображения могут использоваться для оценки наличия некроза и кист, а также следов кровоизлияний в опухоль. На Т2-взвешенных изображениях интенсивность сигнала варьируется. Т2-взвешенные изображения тоже могут быть использованы для обнаружения последствий кровоизлияний в опухоль и визуализации кистозных образований. Кроме этого, Т2-взвешенная ИП используется для определения наличия кармана между опухолью и паренхимой головного мозга с затеканием СМЖ, что свидетельствует об экстрааксиальном расположении образования.
Гиперинтенсивность сигнала на Т2-взвешенных изображениях указывает на мягкотканую структуру опухоли и ее обильную капиллярную васкуляризацию. Это более характерно для агрессивных ангиобластных или менинготелиальных опухолей. Интенсивность сигнала на Т2-взвешенных изображениях хорошо коррелирует как с гистологическим строением, так и с консистенцией менингиомы. В целом, участки пониженной интенсивности в опухоли соответствуют более плотной, фиброзной, структуре образования (например, в случае фибробластных менингиом), в то время как гиперинтенсивные участки указывают на более мягкотканую структуру опухоли (например, в случае ангиобластной менингиомы).
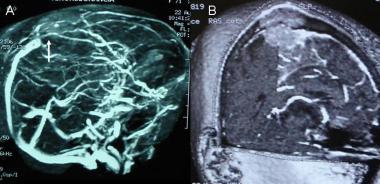
А: на МР-ангиограмме в латеральной проекции отмечается окклюзия верхнего сагиттального синуса вследствие опухолевой инвазии.
В: МРТ-реконструкция изображения визуализирует окклюзию сагиттального венозного синуса и объемный характер опухоли.
Последовательность FLAIR (режим инверсия-восстановление с подавлением сигнала от воды) удобно использовать для визуализации сопутствующего отека, а также т.н. «дурального хвоста». Дуральный хвост представляет собой линейный участок контрастного усиления, соответствующей непосредственно прилежащей к опухоли твердой мозговой оболочке. Дуральный хвост наблюдается примерно в 65%, а также в 15% случаев при других опухолях. Несмотря на то, что данный признак не является специфичным, при его наличии такой диагноз становится одним из наиболее вероятных.
Как при МРТ, так и при КТ одинаково отвечают на введение контрастного вещества. Интенсивное контрастирование гадолинием наблюдается в более 85% случаев. Кольцевое распределение контраста может соответствовать капсуле образования. Использование гадолиния также улучшает визуализацию плоских менингиом типа en plaque, которые могут быть не видны на изображениях без контрастного усиления.
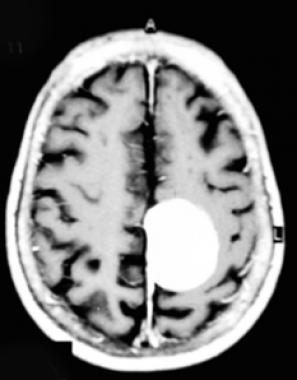
Парасагиттальная менингиома на МРТ с контрастным усилением. Видно гомогенное округлое образование, активно накапливающее контрастное вещество.
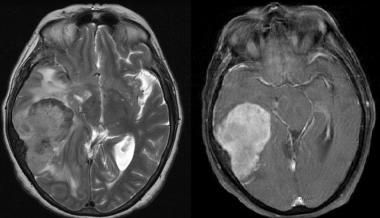
Менингиома височной области. На серии последовательных МР-изображений видно крупное образование правой височной области с паттерном контрастирования по типу «колеса со спицами», местным объемным воздействием, отеком окружающих тканей и гиперостозом подлежащей кости.

Атипичная с деструкцией пирамиды височной кости. На корональном Т2-взвешенном и контрастированном Т1-взвешенном МР-изображении виден быстрый рост конвекситального объемного образования в сторону намета мозжечка и пирамиды височной кости.
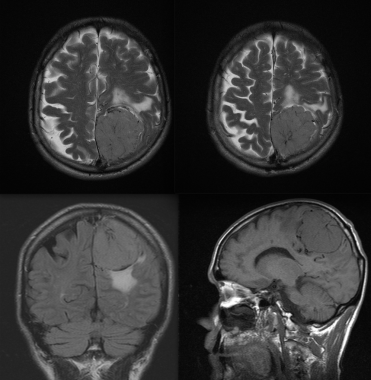
Менингиома теменной области. МР-изображения, полученные с использованием следующих последовательностей: аксиальное Т2-взвешенное, аксиальное Т2-взвешенное, корональное FLAIR-изображение и сагиттальное Т1-изображение. Крупная левосторонняя менингиома выглядит в виде экстрааксиального образования с паттерном «колеса со спицами» и отеком окружающих тканей.
ДОПОЛНИТЕЛЬНЫЕ ТЕХНИКИ КТ И МРТ
Разные гистологические подтипы по-разному выглядят на МРТ, но лишь на основании данных МРТ нельзя поставить морфологический диагноз.
Большинство легко диагностировать при помощи стандартной МРТ. Впрочем, атипичная МР-картина может вызывать сомнения в диагнозе.
Проводились исследования роли МР-спектроскопии и других имитирующих состояний. Исследования показали стабильно повышенные уровни аланина, холина, глутамат-глутаминового комплекса и пониженные уровни N-ацетиласпартата и креатина. В особенности обращало на себя внимание повышение величины химического сдвига: в случае глутамина до 3,8 и аланина до 1,48. Диагностическая ценность уровня липидов и лактата, хоть они и соответствовали таковым при злокачественных глиомах или метастазах, в случае менингиом остается противоречивой. Также было показано, что для менингиом характерен низкий уровень миоинозитола и креатина.
МР-спектроскопия с использованием фосфора-31 демонстрирует характерную щелочную среду и низкие уровни фосфокреатина и фосфодиэстераз.
Были сделаны различные выводы касательно роли диффузионно-взвешенной МРТ. Измеряемый коэффициент диффузии (ИКД) для высокодифференцированных опухолей обычно оказывался ниже по сравнению с окружающей тканью головного мозга. Некоторые исследования показали схожую тенденцию в случае менингиом, но по данным других исследований значения ИКД для 1-й и 2-й степеней злокачественности статистически достоверно не различались.
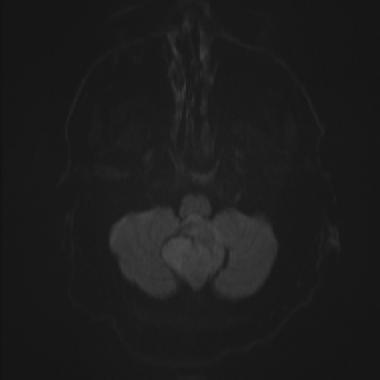
Менингиома задней черепной ямки: диффузионно-взвешенное МР-изображение (DWI). Сигнал умеренно повышен, что соответствует умеренному ограничению диффузии.
По результатам изучения роли перфузионно-взвешенной МРТ также был сделан ряд выводов. Гиперваскуляризированным менингиомам обычно характерен повышенный уровень перфузии. Также была оценено значение перфузионно-взвешенной МРТ в определении подтипа менингиомы и в постоперационном динамическом наблюдении.
Использование контрастных веществ на основе гадолиния сопряжено с развитием нефрогенного системного фиброза (НСФ) или нефрогенной фиброзирующей дермопатии (НФД). Заболевание развивалось у пациентов с хронической болезнью почек в стадиях от умеренной до терминальной после введения контрастного вещества на основе гадолиния для проведения МРТ или МРА.
Было показано, что значение измеряемого коэффициента диффузии (ИКД), равное 0,85, при использовании диффузионно-взвешенной МРТ позволяет отдифференцировать менингиому 1-й степени злокачественности от опухолей 2-й и 3-й степеней злокачественности. В исследовании на 389 пациентах 1-я степень злокачественности по ВОЗ была диагностирована в 271 случае (69,7%), 2-я степень – в 103 случаях (26,5%), 3-я степень – у 15 больных (3,9%).
В целом, чувствительность и специфичность МРТ в случае менингиом довольно высоки. Доказано, что МРТ лучше отображает саму опухоль и ее расположение относительно окружающих структур. Впрочем, использование МРТ не позволяет достоверно определить наличие кальцинатов в опухоли; также затруднительным представляется визуализация свежего кровозлияния.
Также должна учитываться возможность ложно-отрицательных данных о кальцинатах в опухоли. Трудности отображения свежих кровоизлияний в опухоль являются недостатком МРТ и могут привести к ошибочным результатам исследования.
При составлении статьи использованы следующие источники:
https://emedicine.medscape.com/article/341624-overview#showall

Кандидат медицинских наук, член Европейского общества радиологов
Источник
