Мрт головного мозга при фронтите
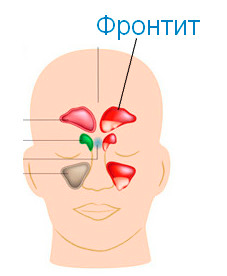
Фронтит или фронтальный синусит — это воспалительное заболевание придаточных пазух носа, находящихся в лобной кости.
Пазухи, еще их называют синусами, представляют собой карманы, находящиеся в костях черепа.Изнутри их стенки выстланы слизистой оболочкой, а пространство пазухи заполнено воздухом. Через специальные лобно-носовые каналы они сообщаются с полостью носа. Слизистая лобного синуса вырабатывает секрет. При нормальном сообщении пазухи с носовыми ходами, этот секрет свободно оттекает в полость носа, также происходит обмен воздуха пазухи с вдыхаемым воздухом.
Если в синус проникает инфекция, нарушается функционирование описанной системы и развивается воспаление слизистой оболочки. В результате этого слизистая отекает, вырабатывается большое количество отделяемого, оно становится вязким, отток по каналам затрудняется, из-за этого происходит застой в полости пазухи. Этот процесс способствует дальнейшему развитию проникшего инфекционного агента, воспаление нарастает, такой патологический процесс приводит к фронтальному синуситу.
В пазуху могут проникать бактерии, вирусы, грибки. Появление инфекции и дальнейшее развитие заболевания происходит по ряду причин.
Причины развития воспаления
· Фронтит бывает осложнением ОРВИ, ринита, гриппа. При недостаточном или неверном лечении этих заболеваний, патогенная флора может попасть в лобные синусы.
· Механические препятствия в полости носа. Например, полипы, кисты, аденоиды даже малых размеров, могут затруднить сообщение пазухи с носовыми ходами, нарушая отток содержимого и предрасполагая к существованию и размножению там инфекционных агентов.
· Травмы носа и костей черепа. Посттравматические изменения перегородки носа, лобной кости, носовых раковин приводят к нарушению аэрации пазухи, оттока из нее слизи и к поддержанию постоянного воспалительного процесса в ней.
· Врожденные анатомические особенности строения лицевого скелета. Врожденное искривление перегородки, тесные или извилистые носовые ходы, слишком узкие лобно-носовые каналы нарушают носовое дыхание, способствуют легкому развитию инфекции в пазухе.
· Хронические заболевания верхних дыхательных путей, такие как фарингит, тонзиллит, ларингит. Постоянное присутствие патогенной флоры в дыхательных путях опасно ее распространением на окружающие структуры, особенно в синусы.
Воспаление пазух может протекать остро или хронизироваться. У каждой из этих форм заболевания есть клиническая картина.
Острый фронтит
Как и понятно из названия, развивается остро. При этой форме синусита различают местные и общие симптомы.
Местные симптомы, то есть те которые проявляются непосредственно в области пазухи и носа.
· Заложенность носа с одной или с двух сторон.
· Выделение из носовых ходов вязкой слизи желтоватого или зеленоватого цвета с неприятным запахом. Бывает, что выделения отсутствуют, это может говорить о полном перекрытии лобно-носовых каналов, что только усугубляет патологический процесс.
· Боль в области лба, надбровных дуг, глазниц распирающего характера, усиливающаяся при наклонах головы вниз и при надавливании в проекции расположения лобных синусов.
· Кашель, особенно в ночные часы. Стекающая слизь из пазух, раздражает стенку гортани, вызывая рефлекторный кашель.
· Слезотечение, бывает чаще при гнойном воспалении и вовлечении тканей глазницы в процесс.
Общие симптомы, то есть проявления заболевания со стороны всего организма.
· Головная боль. Интенсивная, распирающая, чаще локализована в височно-лобных областях.
· Подъем температуры тела выше 38 градусов.
· Общая слабость, разбитость, упадок сил и работоспособности.
Острый фронтит длится около трех недель, в это время обязательно нужно обратиться к врачу, выполнять все рекомендации. Чем раньше поставлен диагноз и начато лечение, тем больше шансов избавится без дальнейших осложнений от этого довольно опасного недуга. Без правильно назначенной терапии острый фронтит может перейти в хронический.
Симптоматика хронического фронтита менее выражена по сравнению с острым, но имеет ряд совпадающих симптомов. Она может нарастать и затихать с течением времени, пока не будут устранены причины возникновения болезни.
Симптомы хронического фронтита
· Постоянный насморк, не реагирующий на лечение обычными методами.
· Частые головные боли, преимущественно локализованные в лобной и височных областях.
· Снижение обоняния.
· Утренняя отечность век, области надбровных дуг.
· Кашель, который длительно не поддается лечению противокашлевыми препаратами.
· Утомляемость, вялость, снижение работоспособности.
Установить диагноз, сможет только специалист, после осмотра и ряда исследований.
Диагностика фронтита
Это сложная задача, потому что сходные с фронтальным синуситом симптомы могут наблюдаться и при ОРВИ, гриппе, других заболеваниях. Особенно затруднена диагностика хронической формы болезни.
Для установления диагноза врач проводит опрос и осмотр пациента. Внешний осмотр носа дает представление о состоянии слизистых оболочек, качестве отделяемого. Зондирование пазух позволяет обнаружить изменения более глубоко. При этих манипуляциях часто берут патогенное содержимое для посева на выявление микрофлоры и ее реакцию на применение антибиотиков. Это поможет выбрать наиболее эффективный в данном случае препарат.
Помимо осмотра понадобится рентгенография или компьютерная томография (КТ) пазух носа, а в дальнейшем может потребоваться и магнитно-резонансная томография (МРТ).
Компьютерная томография — это методика, основанная на рентгеновском излучении, которое сильнее всего поглощается костной тканью. Ее назначение, будет лучшим выбором для диагностики в случаях, где нужно рассмотреть костные структуры организма. Выполняя снимки под разным углом, аппарат позволяет получить объемное изображение исследуемой области. Поэтому компьютерную томографию довольно часто назначают для выявления заболеваний придаточных пазух носа. Увидеть их расположение, размер, воспаление слизистых оболочек или уровень жидкости в пазухе, при скоплении достаточного количества отделяемого позволит полученный снимок. Помимо этого компьютерная томография дает представление о распространенности воспалительного процесса, в том числе на лежащие более глубоко структуры.
Во многих случаях этого достаточно для установления диагноза фронтита и определения дальнейшей тактики лечения.
Но существуют случаи, когда врач дополнительно назначает МРТ головного мозга и придаточных пазух носа. Это необходимая мера при случаях, когда не удалось понять причину возникновения фронтита или на снимках КТ присутствуют участки подозрительные на опухолевые процессы, кисты, полипы исследуемой области.
МРТ диагностика основана на применении магнитных полей, они улавливают количество внутриклеточного водорода тканей. На основании разницы концентраций водорода в каждой из тканей получается снимок. То есть МРТ дает больше информации о структуре мягких тканей организма. Применение этого метода позволяет уточнить природу образования в полости придаточной пазухи или носа, о его размере и точном расположении. Дальнейшее лечение будет строиться на результатах этой диагностики.
При выявлении изменений в лобных синусах можно использовать УЗИ. Увидеть признаки воспаления слизистой оболочки, уровень жидкости, образования в полости пазухи, если таковые есть.
После уточнения диагноза, врач назначит лечение. Оно зависит от формы заболевания, состояния пациента, распространенности процесса, результатов дополнительных методов обследования.
Лечение фронтита у взрослых
Острая форма требует нахождения пациента в стационаре. Это нужно для постоянного наблюдения за больным. Медицинский персонал в случае ухудшения состояния примет незамедлительные меры по изменению терапии или же решение об оперативном вмешательстве.
К консервативным методам лечения относится.
1. Назначение антибактериальных препаратов. Как правило, это антибиотики широкого спектра действия. Но если был выполнен посев патогенного содержимого и сделан тест на чувствительность к антибиотикам, то назначение делают по результатам этого анализа.
2. Препараты сосудосуживающего действия для орошения носовых ходов. Позволяют улучшить дыхание, снять отек и облегчают вытекание секрета из пазух.
3. Антигистаминные средства. Также позволяют уменьшить отек слизистой для лучшего восстановления дыхания.
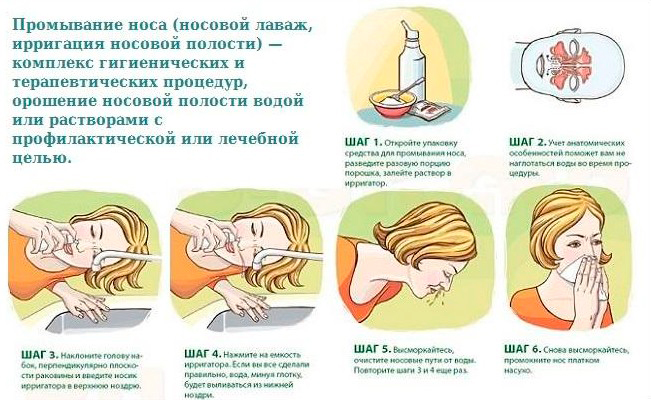
4. Промывание полости носа гипертоническими растворами. Гипертонический раствор, оттягивая на себя воду и слизь, быстро выводит содержимое и ускоряет процессы очищения пазух и носа.
5. Разжижающие препараты, для изменения плотности отделяемого и облегчения его оттока.
6. Жаропонижающие средства при температуре тела выше субфебрильной (38 градусов).
7. Обезболивающие препараты. Для снижения болевого синдрома в лице и купирования головных болей.
8. Обильное питье и дезинтоксикационная терапия. Для поддержания функций организма, выведения токсинов, снижения температуры тела и ускорения выздоровления.
При малой эффективности консервативной терапии или тяжелом состоянии больного, появлении опасности развития осложнений, применяют оперативное лечение.
Часто применяемое оперативное лечение, это прокол фронтальной пазухи, удаление из нее содержимого и последующее дренирование полости с промыванием дезинфицирующими растворами. Прокол выполняется в стационаре ЛОР отделения под местным обезболиванием мягких тканей. При помощи специальных инструментов, врач делает отверстие во фронтальной пазухе, после чего ставит дренаж и оставляет его на время необходимое для удаления инфекционного процесса.
Если при помощи дополнительных методов обследования была диагностирована киста, опухоль, полип или другие механические препятствия для нормального функционирования лобных пазух, то оперативное вмешательство проводится с целью удаления этого препятствия и зависит от его происхождения, размера, распространенности, локализации.
Другая форма воспаления пазухи, это хронический фронтит, его также необходимо лечить, потому что осложнения не менее опасны, чем при остром течении заболевания.
Лечение хронического фронтита
Избавление от хронического фронтита возможно при устранении его причины. Правильное лечение хронических и недолеченных острых вирусных и бактериальных инфекций верхних дыхательных путей. Устранение механических препятствий нормальному функционированию лобной пазухи, если таковые выявлены при обследованиях. В остальном тактика зависит от фазы течения, от тяжести состояния пациента. Применяются средства как при остром фронтите, но их комбинация меняется, если заболевание течет вяло или находится в стадии ремиссии.
Нередко пациенты самостоятельно применяют рецепты народной медицины. Их можно использовать как вспомогательную терапию и при легком течении заболевания, без выраженных симптомов. И даже в таких случаях обращение к врачу обязательно.
Методы народной медицины при лечении воспаления лобных пазух.

· Ингаляции паром. Применяются отвары трав или добавление в кипяток эфирных масел, с последующим вдыханием паров над емкостью. Также применимо вдыхание паров отваренного картофеля. Это помогает облегчить дыхание, разжижить слизь для улучшения ее оттока. Процедура выполняется на ночь. Противопоказана при повышенной температуре тела.
· Прогревание сухим теплом области носа и пазух. В мешочек или носок насыпают предварительно разогретую на сковороде соль или песок. Греют область лобных синусов 15 мин. Выполнение процедуры возможно без последующего выхода на улицу и при нормальной температуре тела. Способствует уменьшению боли, заложенности и отечности.
· Закапывание в носовые ходы самостоятельно приготовленных капель. Капли делают из меда, сока алоэ, чеснока и лука, обязательно разводя его кипяченой водой. По 2-3 капли в каждый носовой ход или вставление турунд пропитанных составом в носовые ходы на некоторое время.
· Промывание носа солевыми и другими растворами приготовленными дома. В стакане с водой растворяют чайную ложку соли, после чего выполняют процедуру с помощью спринцовки или шприца без иглы. Способствует быстрому очищению носа. Также настаивают луковую кожуру или травы, ромашку, календулу используют как и солевой раствор.
· Прием внутрь настоев трав в теплом виде. Готовят настои чабреца, ромашки, шиповника, принимают в качестве дополнительного питья.
Лечение фронтита проводится серьезно и адекватно состоянию, поэтому самолечением дома, без обращения к врачу, лучше не заниматься, могут быть серьезные осложнения.
Опасности фронтального синусита.
1. Переход острой формы заболевания в хроническую.
2. Периостит, вовлечение в инфекционный процесса костной ткани.
3. Менингит. Происходит занос инфекции в головной мозг, при такой ситуации происходит обширное воспаление оболочек головного мозга.
4. Зафиксированы случаи сепсиса при фронтите.
Правильная и вовремя оказанная помощь,оградит от нежелательных последствий и принесет быстрое и полное выздоровление.
Источник
Фронтит на снимке определяют по наличию экссудата в лобных пазухах. Использование рентгенографии дает наглядную картину состояния придаточных пазух. Большинство патологий может быть выявлено на ранней стадии.
Когда снимок необходим?
Первоначальная цель рентгенограммы — определение очага воспаления, его точной локализации.
Симптомы фронтита не всегда могут дать точную картину болезни, рентген пазух позволяет точно установить тип фронтита:
- левосторонний;
- правосторонний;
- двусторонний.
Больного отправляют на рентген при наличии у него признаков синусита. В первую очередь заподозрить фронтит можно по внезапно возникающим болям по периметру глазниц, в области переносицы. Приступы чаще беспокоят по ночам и утром в течение часа после пробуждения. Для острой формы фронтита характерна высокая температура (39 °C).
По утрам и ночью больного может беспокоить приступообразный кашель. Гнойная слизь утром отделяется в большом количестве, но может и отсутствовать, если пазухи забиты. Болезнь опасна осложнениями (менингит, отит, абсцесс мозга, свищ, потеря зрения). На рентгене выясняется, есть ли у человека опухоли и кисты в лицевых синусах.
Противопоказания
Не всем больным можно проходить рентгеноскопию придаточных пазух. Есть возрастное ограничение — дети до 7 лет. Данный вид диагностики противопоказан беременным женщинам, рентгеновские лучи могут оказать негативное воздействие на плод. Этой категории пациентов уточняют диагноз на основании магнитно-резонансной томографии.
Всем остальным больным рентген не наносит ущерба здоровью. Максимальное излучение 0,05 мЗв считают безопасным для человека. В течение года допустимо проходить рентгенографическое обследование не более 3 раз.
Описание метода
Для проведения обследования пазух не нужны подготовительные мероприятия. Менять схему приема пищи не нужно, пить специальные лекарственные средства не требуется. Обследование не доставляет больному неприятных впечатлений. До начала сеанса пациент должен снять все предметы, содержащие металл (вставную челюсть). Это нужно для получения качественного снимка.
На рентгене врач получает снимки в 4 разных проекциях:
- Боковая позиция — человек касается подбородком экрана и одновременно открывает рот. Это нужно для того, чтобы на снимке увидеть контуры синусов (лобных, верхнечелюстных и клиновидной).
- Снимок сверху — позиция Колдуэлла. Для получения информации о лобных синусах и решетчатой пазухи сверху нужно прислонить к экрану лоб и нос. Голова при этом должна наклоняться вперед.
- Позиция Уотерса, при которой пациент прижимает подбородок к экрану, запрокидывая при этом голову. Таким образом оценивают состояние донной части глазниц и синусов верхнечелюстных и решетчатого лабиринта.
- Снимок снизу — подбородочно-черепная позиция. По этому снимку выясняют, есть ли у больного патологические процессы в клиновидной пазухе, и состояние передних и задних стенок лобного синуса.
Рентгеновские аппараты нового поколения для удобства больных фронтитом оснащены различными приспособлениями для фиксации головы в нужной позиции. Во время обследования больной может находиться в одном из положений: сидя, лежа, стоя. На всю диагностику фронтита уходит несколько минут. После того как специалист убеждается, что качество снимков фронтита соответствует требованиям, больного отпускают.
Врач рентгенолог по рентгенограмме делает описание полученных результатов. Указывает все отклонения от нормы:
- утолщение слизистой;
- сужение просветов и их полное отсутствие;
- состояние костных стенок после перенесенной травмы;
- наличие новообразований (опухолей) — ткани со структурой повышенной плотности на снимке выглядят как затемнение;
- округлые более светлые участки, заполненные экссудатом, находящиеся вне границ пазух, говорят о наличии кист.
Окончательный диагноз фронтит ставит ЛОР-врач. Он оценивает не только признаки фронтита на рентгеновских снимках, но и общее состояние больного, другие явные симптомы заболевания. На основании собранной информации специалист принимает решение о дальнейшей терапии (консервативной, оперативной). Врач может принять решение и направить больного на МРТ для дополнительного обследования.
Более точная диагностика
Перед плановой операцией больному фронтитом могут назначить рентгенографию с контрастированием пазух. В синусы вводят йодосодержащее вещество, которое не пропускает рентгеновские лучи. Снимки получаются более информативные, так как четче видны все неровности. Вводят контрастную жидкость тонкой иглой, объем 3–5 мл.
Больным с тяжелой формой фронтита может понадобиться компьютерная томография (КТ). Это на сегодняшний день самый информативный вид диагностики. Он позволяет получить послойные изображения пазух (носовых, околоносовых).
При лечении тяжелых хронических форм фронтита направлять на КТ могут неоднократно. В тяжелых случаях, при угрозе серьезных осложнений у больного фронтитом, прибегают к помощи магнитно-резонансного томографа.
Больному с фронтитом для прохождения обследования лицевых пазух требуется пойти к специалисту узкого профиля. ЛОР-врач занимается проблемами воспаления носовых и лицевых синусов.
Для посещения врача-рентгенолога требуется направление.
Источник
Болезни носа имеют различную этиологию. Местом инфекций и воспалений часто становятся придаточные пазухи носа. МРТ — метод, способный диагностировать патологии глубоко расположенных, извилистых пазух, которые не доступны для простой рентгенограммы. Томография пазух носа включает в себя не только магнитное сканирование, но и КТ – исследование с помощью рентгеновских лучей. Каждый из этих методов по-разному видит болезни носоглотки. Правильный выбор — МРТ или КТ — сэкономит время и средства на диагностику и лечение заболевания.
Строение, функции и проблемы носовых пазух
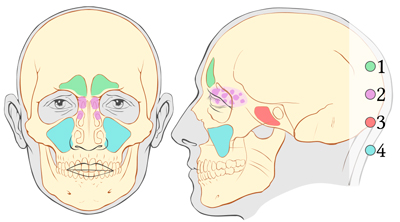
Помимо дыхательных путей в носу у человека имеется четыре пары околоносовых пазух, каждая из которых является полостью, заполненной воздухом. В медицине они носят название синусов. Полости окружены костями черепа и хрящевой тканью, узкие проходы соединяют их с носовыми раковинами и дыхательными путями. Функции пазух носа:
- обеспечивать подвижность лицевых костей и поддерживать их форму;
- облегчать вес головы;
- сохранять необходимый температурный режим и нормальную влажность для чувствительных рецепторов носа.
В лицевой части черепа имеется 4 симметричные пары полостей-синусов:
- Гайморовы пазухи соприкасаются внизу с корневой системой зубов верхней челюсти, с областью носоглотки и занимают части лица по бокам от носа.
- Лобные синусы расположены в чешуе лобной кости над глазами.
- Решетчатые синусы находятся в пористой структуре между лобной костью и верхней челюстью. Они имеют выход, как в средний, так и в верхний носовой проход, связаны с глазницами и головным мозгом.
- Клиновидная пазуха с кавернозными синусами – полость в системе задних околоносовых пазух, глубокое залегание и извилистая система делает её труднодоступной для диагностики.
Внутренние полости синусов выстланы слизистой оболочкой, способной самоочищаться. Инфекции, засорение, наросты на слизистой нарушают механизм очищения, начинается воспаление и накопление гноя в одной из полостей — синусит. Наилучшим образом синусит может увидеть МРТ пазух носа. В зависимости от того, в какой полости начинается воспаление, различают синуситы:
- гайморит – развивается в одноименных пазухах:
- фронтит – воспаление в лобных пазухах;
- этмоидит – инфекция решетчатых полостей;
- сфеноидит — патология полостей клиновидной кости.
Симптомы заболеваний носа и пазух похожи: продолжительный насморк, заложенность носа, головные боли, температура. Когда речь идет о синуситах, существует опасность заражения мозга, носоглотки, глаз, зубных каналов, перехода болезни в хроническую и трудноизлечимую форму. Для успешного лечения нужно быстро определить источник инфекции, что показывает МРТ пазух носа.
Какой метод лучше
Различные виды синуситов – не единственная группа патологий, при которых показано применение МРТ придаточных пазух носа. Существуют такие виды заболеваний:
- злокачественные и доброкачественные новообразования, метастазы в костях лицевой части черепа;
- травмы этих костей;
- опухолевые процессы в слизистых оболочках носа;
- полипы, мешающие выходу секрета из полостей носа;
- инфекции в глубоко залегающих местах соединения носоглотки с носовыми протоками.
В диагностике этих процессов применяется рентгенография и томография носа.
1. Рентген – самый доступный и недорогой метод. При травмах и переломах лицевой кости он применяется в первую очередь. Рентгенография способна:
- быстро определить характер травмы кости, что позволит принять срочные меры по лечению;
- увидеть присутствие инородных тел;
- диагностировать врожденные аномалии костей носа;
- увидеть воспаление при гайморите, т. к. эти пазухи расположены поверхностно; МРТ гайморовых пазух делают лишь в случаях, когда рентгеновская диагностика противопоказана пациенту;
- диагностировать фронтит, так как пазухи лобной кости имеют простое строение и удобны для визуализации.
Рентгенография дает плоскостное изображение и не способна отражать изменения внутри сканируемого объекта, что возможно при томографии носа и околоносовых пазух.
Томография – процесс послойного фотографирования объекта. Последовательно делается серия снимков органа на одном срезе, затем сканирующие лучи проникают на все большую глубину, создавая изображение каждого слоя. В итоге получается объемное изображение изучаемой зоны со всеми особенностями внутреннего строения. С помощью рентгеновских лучей делается КТ, а МРТ использует эффект резонансного ответа тканей на магнитное излучение. Считается, что информативность обоих методов примерно одинакова, однако при грамотном подходе к диагностике предпочтительнее оказывается какой-то один из них.
2. Компьютерная томография обходится дешевле, чем МРТ придаточных пазух носа, и при прочих равных условиях пациент может выбрать бюджетный вариант. С учетом того, что рентгеновские лучи лучше видят твердые структуры с малым содержанием жидкости, для врачей КТ предпочтительнее в следующих случаях:
- определение целостности костных тканей;
- врожденные аномалии костей или носовых перегородок;
- проникновение метастазов через стенки носовых полостей.
Кроме того, КТ вместо МРТ пазух носа проводят, если пациент имеет металлические предметы, электронные органы в теле или страдает клаустрофобией. Для диагностики рецидивов уже обнаруженного гайморита или фронтита и в случаях, когда диагноз не вызывает затруднений, используют, в основном, КТ. Дорогой метод применяют лишь в случаях, когда рентгеновская диагностика противопоказана пациенту. Главный недостаток компьютерной томографии – возможность облучения и опасность развития онкологии при частом его использовании. Для контрастирования при КТ применяются препараты, содержащие йод. А он вызывает аллергию чаще, чем гадолиний – контрастное вещество при магнитном сканировании.
3. МРТ носа дает больше всего информации при исследовании мягких и твердых носовых тканей: показывает их структуру, дифференцирует обнаруженные патологии.
- При синуситах глубоких полостей — этмоидите и сфеноидите – МРТ придаточных пазух носа является единственно возможным методом диагностики.
- Глубоко залегающие ткани носоглотки часто становятся источником хронических инфекций, особенно там, где полость носа вместе с аденоидами переходит в глотку. Исследование ротоглотки доступно только для МРТ околоносовых пазух.
- Данный метод в совокупности с микробиологическим исследованием (посевом) способен определить причину синуситов и отличить воспаление грибковой этиологии от бактериальной. На снимках же КТ видны лишь утолщения слизистой и затемнения.
- Контрастирование при МРТ облегчает изучение новообразований на слизистой: кист, полипов, раковых клеток.
Показания и противопоказания для МРТ
МРТ носовых пазух назначается:
- при стойких мигренях неясной этиологии;
- при синуситах в глубоких полостях носа;
- для дифференциации природы новообразований;
- при осложненном кариесе верхних зубов;
- при аллергическом насморке;
- при остеомиелите лицевых костей.
Безопасный метод обследования имеет совсем немного противопоказаний:
- имплантированные предметы и органы из материала, подверженного действию магнитного поля;
- 1-й триместр беременности;
- масса тела у пациента, превышающая возможности стола томографа (120-150 кг);
- клаустрофобия и психические расстройства, которые не дают пациенту сохранять контроль над своим телом и оставаться неподвижным во время процедуры;
- при необходимости контрастирования у больного не должно быть аллергии на гадолиний;
- нельзя проводить МРТ с контрастом при почечной недостаточности;
Ход процедуры и её результаты
Для подготовки к обследованию необходимо избавиться от всех предметов, содержащих металл (украшения, деньги, ключи и т. д.). Если будет проводиться томография носа с контрастом, за 6-8 часов до обследования нельзя ничего есть и пить. Накануне нужно провериться на предмет аллергии к контрасту, сдать анализы для контроля работы почек.
Томография придаточных пазух носа проводится на обычном томографе, но с использованием программы для более детального сканирования.
Пациент ложится на стол томографа, который автоматически въезжает в туннель со сканером. В течение 15-20 минут положено сохранять полную неподвижность, иначе снимки получатся нечеткими. При контрастировании обследование длится около часа. Никаких неприятных ощущений, кроме шума, работа томографа не вызывает. После обследования идет обработка результатов в течение 20-30 минут. Полученное заключение врача-радиолога, снимки и диск с записью сканирования пациент передает лечащему врачу для уточнения диагноза и назначения лечебных процедур.
Вовремя сделанная томография околоносовых пазух позволяет избежать мучительных и трудноизлечимых хронических процессов в носу. Раннее выявление опухолей или опасных гнойных инфекций с помощью современного высокоточного метода становится важным условием сохранения жизни пациента.
Источник


