Мрт головного мозга при саркоидозе
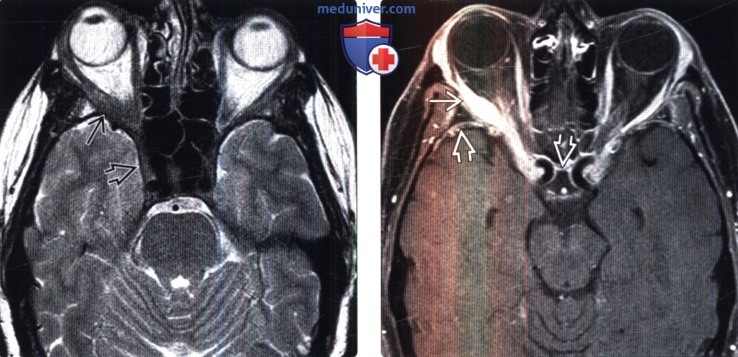
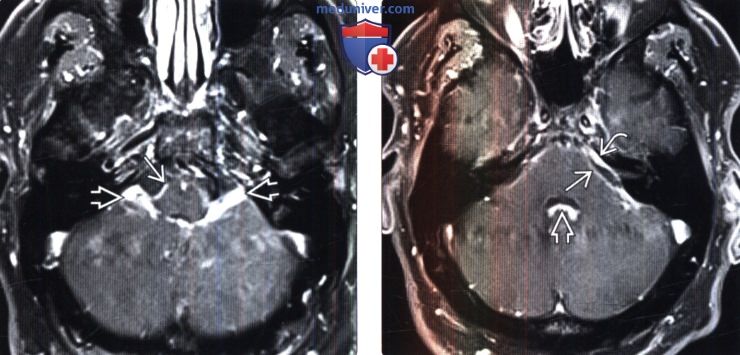
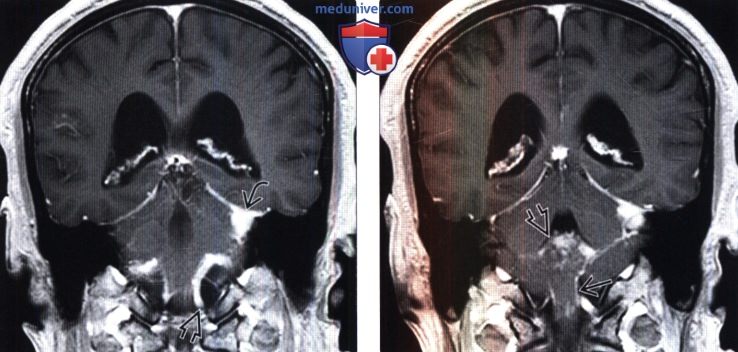
Диагностика нейросаркоидоза по КТ, МРТ головыа) Терминология: б) Визуализация: 1. Общие характеристики нейросаркоидоза: 2. Рентгенологические признаки нейросаркоидоза: 3. КТ признаки нейросаркоидоза:
4. МРТ признаки нейросаркоидоза: 5. Радионуклидная диагностика: 6. Рекомендации по визуализации:
в) Дифференциальная диагностика нейросаркоидоза (НСз): 1. Дуральный, лептоменингеальный, субарахноидальный НСз: 2. Нейросаркоидоз (НСз) паренхимы головного мозга: г) Патология: 1. Общие характеристики нейросаркоидоза (НСз): 2. Макроскопические и хирургические особенности: 3. Микроскопия:
д) Клиническая картина: 1. Проявления нейросаркоидоза (НСз): 2. Демография: 3. Течение и прогноз: 4. Лечение нейросаркоидоза (НСз): е) Диагностическая памятка: ж) Список литературы: — Также рекомендуем «Нелангергансоклеточные гистиоцитозы на МРТ головы» Редактор: Искандер Милевски. Дата публикации: 14.5.2019 |
Источник

Нейросаркоидоз – это проявление системного саркоидоза, представляющее собой прогрессирующее поражение нервной системы. Заболевание характеризуется образованием неказеозных гранулем в ткани головного и спинного мозга, краниальных и периферических нервах. Клиническая картина зависит от локализации гранулем, представлена пирамидными и экстрапирамидными нарушениями, менингеальными симптомами. Возможны психические расстройства, гидроцефалия. В ходе диагностики выполняется КТ и МРТ органов центральной нервной системы, гистологическое исследование внутригрудных лимфатических узлов. Для лечения применяют глюкокортикостероиды.
Общие сведения
Саркоидоз – воспалительное заболевание, характеризующееся образованием гранулем в различных органах (чаще – в легких, лимфоузлах, печени и селезенке). Возникновение нейросаркоидоза свидетельствует о крайне тяжелом и запущенном системном патологическом процессе, в ряде ситуаций – уже некурабельном. Нервная система вовлекается в 10-25% случаев, но клинические симптомы наблюдаются только у 5-10% пациентов. Почти у всех больных наряду с неврологическими проявлениями присутствуют признаки поражения других органов и систем. Изолированный нейросаркоидоз встречается лишь в 11-15% случаев.

Нейросаркоидоз
Причины нейросаркоидоза
На сегодняшний день точный этиологический фактор данной патологии не установлен. Более частую заболеваемость среди близких родственников можно рассматривать как доказательство наследственной предрасположенности. Саркоидоз расценивается как мультифакториальная нозология. Известно несколько триггеров, запускающих гиперергическую клеточную иммунную реакцию. Самые распространенные из них – это инфекционные агенты.
К развитию нейросаркоидоза могут привести антигенные стимулы вирус простого герпеса, Эпштейн-Барр), бактерий (хламидии, боррелии). Фактором окружающей среды, способным провоцировать формирование саркоидных гранулем, является постоянное воздействие пыли металлов (алюминия, кобальта). Относительно курения данные противоречивы. С одной стороны, курение снижает частоту острых форм заболевания, с другой – у курящих пациентов выше процент резистентности к стандартной терапии.
Патогенез
Основным морфологическим субстратом нейросаркоидоза считается неиммунная гранулема. Формирование гранулем во всех органах происходит по одной схеме. Под влиянием неизвестного этиологического агента активируются Т-лимфоциты, выделяющие цитокины (интерлейкин-2, гамма-интерферон), обладающие хемотаксической активностью по отношению к моноцитам, которые в последующем трансформируются в макрофаги, а затем в эпителиоидные клетки.
Они сливаются между собой в гигантские клетки Пирогова-Лангханса, окруженные фибробластами и плазматическими клетками. Конечной стадией являются фиброз и гиалиноз. Постоянно формирующиеся новые гранулемы нарушают функционирование органов. Помимо прочих химических веществ (фактор некроза опухоли и пр.) активированные макрофаги выделяют фермент 1-альфа-гидроксилазу, осуществляющий превращение витамина Д в активную форму. Этим объясняется гиперкальциемия при нейросаркоидозе.
Классификация
В зависимости от локализации саркоидных гранулем различают следующие варианты нейросаркоидоза:
- Головного мозга.
- Спинного мозга.
- Периферической нервной системы.
Нейросаркоидоз головного мозга, в свою очередь, подразделяется на поражение мозжечка, мозговых оболочек, псевдотуморозную (объемный процесс) и многоочаговую формы.
Симптомы нейросаркоидоза
Клиническое течение заболевания крайне переменчиво – оно может быть медленным или быстрым, с ремиссиями или неуклонно прогрессирующим. Задолго до формирования развернутой картины наблюдаются неспецифические симптомы: общая слабость, длительное повышение температуры до субфебрильных цифр. Затем присоединяются признаки, характерные для всех разновидностей саркоидоза: артралгии, миалгии, кожные высыпания в виде узловатой эритемы.
Проявления поражения головного мозга
Самый частый симптом нейросаркоидоза – головная боль различной локализации, постепенно усиливающаяся и принимающая постоянный характер. При вовлечении мозговых оболочек беспокоит тошнота, рвота, ригидность затылочных мышц. Нарушается координация движений, возникает ощущение скованности в руках и ногах, изменяется походка. Возможен тремор рук как при паркинсонизме. Типично внезапное развитие гемипарезов и гемиплегий с повышением сухожильных и появлением патологических рефлексов.
Страдают когнитивные функции – ухудшается память, снижается концентрация внимания. При прогрессировании процесса изменяется почерк, нарушается понимание речи и пространственное мышление. Более чем у половины пациентов отмечаются психические расстройства. Многие жалуются на бессонницу или кошмарные сновидения. Характерна переменчивость настроения – от эйфории до склонности к депрессии. Очень редко наблюдаются зрительные и слуховые галлюцинации.
Проявления поражения спинного мозга
Для этой разновидности нейросаркоидоза типично медленное развитие радикуломиелопатий в виде корешковых болей и гипералгезии, сменяющейся на гипестезию вплоть до полной утраты чувствительности. Возникают такие симптомы как слабость в конечностях, трофические изменения кожи рук и ног, снижение сухожильных рефлексов (вялый парез или паралич). В тяжелых случаях присоединяются тазовые расстройства (непроизвольное мочеиспускание и дефекация).
Признаки саркоидоза периферических нервов
Часто вовлекаются краниальные нервы, особенно лицевой, что проявляется параличом Белла (онемением кожи и параличом мышц лица), причем двухсторонним. Иногда поражается языкоглоточный нерв, из-за чего нарушается акт глотания. Нередко встречаются полинейропатии – снижается мышечный тонус и чувствительность в конечностях, отмечаются парестезии (ощущение покалывания, жжения, ползания мурашек).
Характерны боли в стопах и голенях, усиливающиеся при ходьбе. Полинейропатиям при нейросаркоидозе сопутствуют вегетативные расстройства – сухость, похолодание, цианоз кожи стоп. Наблюдаются симптомы дисфункции сердечно-сосудистой системы (ортостатическая гипотензия) и желудочно-кишечного тракта вследствие пареза желудка (боли, тяжесть в области эпигастрия, отрыжка тухлым).
Осложнения
Нейросаркоидоз имеет большое количество осложнений, в том числе фатальных. Причинами смерти выступают отек и вклинение головного мозга при гидроцефалии, парез диафрагмы, тромбоэмболии из-за длительной иммобилизации, вызванной тетра- или параплегией. Избыточное раздражение корковых структур гранулемами способно спровоцировать эпилептический припадок.
При нейросаркоидозе в патологический процесс достаточно часто вовлекается гипоталамо-гипофизарная зона с развитием нейроэндокринных расстройств – гиперпролактинемии, несахарного диабета (у 20% больных), гипоталамического гипотиреоза. Вследствие гиперкальциемии ионы кальция откладываются в почечных канальцах и сосудах, что может привести к хронической болезни почек.
Диагностика
Ввиду системности процесса пациентам с нейросаркоидозом требуется мультидисциплинарный подход, необходима совместная курация неврологом и пульмонологом. Так как симптомы довольно неспецифичны, очень важно выявить в анамнезе указание на ранее диагностированный саркоидоз легких. Дополнительное обследование, направленное на уточнение диагноза, включает:
- Лабораторные исследования. В общем анализе крови отмечаются маркеры воспаления – лейкоцитоз, увеличение СОЭ. В биохимическом анализе крови выявляется большая концентрация С-реактивного белка, гамма-глобулинов, ионизированного кальция. Специфичным считается обнаружение высоких цифр ангиотензин-превращающего фермента. В ликворе, полученном при люмбальной пункции, находят лимфоцитарный плеоцитоз, нарушение соотношения CD4:CD8.
- МРТ спинного и головного мозга. На МРТ с контрастированием определяется утолщение мозговых оболочек, признаки гидроцефалии (асимметрия желудочков, расширение базальных цистерн), полиморфные гранулемы с четкими контурами, перифокальным отеком и хорошим накоплением контраста.
- КТ легких. Поскольку нейросаркоидоз практически всегда развивается вторично на фоне легочного саркоидоза, целесообразно выполнение КТ грудной клетки. Методика подтверждает наличие внутригрудной лимфаденопатии, диффузных интерстициальных инфильтратов.
- Гистологическое исследование. Верифицирующий метод диагностики нейросаркоидоза. В биоптате ткани спинного или головного мозга, сенсорного нерва выявляются эпителиоидноклеточные гранулемы, воспалительная инфильтрация, аксональная дегенерация и демиелинизация.
Дифференциальный диагноз нейросаркоидоза проводят с опухолями головного мозга, инсультом, болезнью Паркинсона. При поражении мозговых оболочек заболевание отличают от туберкулезного или вирусного менингита. Необходимо исключить демиелинизирующие патологии (синдром Гийена-Барре, рассеянный склероз), полинейропатии другой этиологии.
Лечение нейросаркоидоза
Консервативная терапия
Все больные подлежат обязательной госпитализации с неврологическое отделение. Основу лечения составляют глюкокортикостероидные препараты (преднизолон, метилпреднизолон). Они подавляют активность воспалительного процесса и препятствуют переходу гранулематозного воспаления в фиброз (его возникновением обусловлена необратимость неврологических нарушений). Поэтому применение глюкокортикоидов наиболее эффективно на ранней стадии болезни.
На фоне лечения гормональными средствами наступает быстрый регресс симптомов и нормализация томографической картины, однако для поддержания ремиссии необходим длительный прием лекарств, поскольку их ранняя отмена неизбежно приводит к рецидиву и ухудшению состояния больного. Исключением является изолированная невропатия лицевого нерва, для лечения которой достаточно короткого 2-недельного курса.
При остром течении нейросаркоидоза лечение следует начинать с пульс-терапии с последующим переходом на ежедневный пероральный прием медикаментов. При резистентности к ГКС или их непереносимости назначают иммуносупрессанты – метотрексат (обязательно с фолиевой кислотой), азатиоприн, циклофосфамид или синтетические противомалярийные препараты (хлорохин, гидроксихлорохин).
В некоторых случаях эффективна лучевая терапия краниальной области. При вовлечении гипоталамо-гипофизарной зоны эндокринологические нарушения имеют необратимый характер, поэтому при их развитии требуется пожизненная заместительная гормонотерапия (при гипотиреозе – левотироксин, при несахарном диабете – аналоги вазопрессина).
Хирургическое лечение
К оперативному удалению гранулем прибегают только в крайних случаях – при неэффективности всех методов консервативной терапии, неуклонном росте образований и развитии грубого неврологического дефицита, угрожающего жизни больного. При этом учитывают, что хирургическое вмешательство само по себе способно ухудшить состояние пациентов с нейросаркоидозом. При гидроцефалии показана экстренная шунтирующая операция.
Прогноз и профилактика
Нейросаркоидоз – тяжелое заболевание с непредсказуемым течением. Благоприятный прогноз возможен лишь у пациентов с полинейропатиями, изолированными краниальными невропатиями или асептическим менингитом. Наиболее неблагоприятный исход наблюдается у больных с множественным поражением ГМ и гидроцефалией. Основной причиной смерти является отек головного мозга.
Профилактика заключается в своевременной диагностике и грамотном лечении легочного саркоидоза. Поскольку нейросаркоидоз предполагает длительное применение ГКС, для своевременного выявления неблагоприятных побочных эффектов необходим регулярный контроль артериального давления, концентрации глюкозы крови и минеральной плотности костной ткани.
Источник