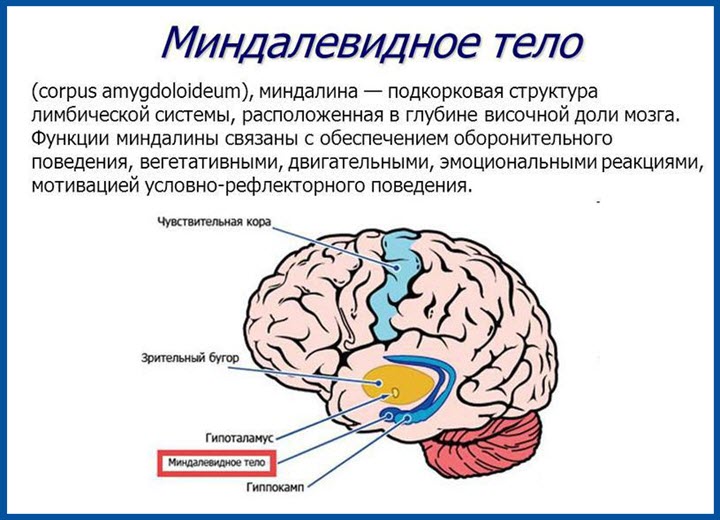
Мрт головного мозга увеличение миндалин
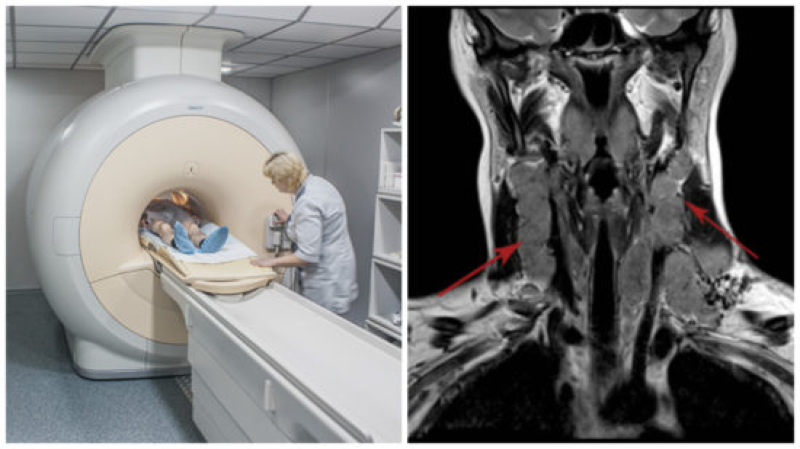
Органы верхних дыхательных путей имеют сложное строение, содержат множество структур и тканей, которые часто поддаются патологическим процессам. Успех лечения во многом зависит от качественной и своевременной диагностики, проводить которую следует при первых симптомах. Если традиционные методы обследования не позволяют получить полную картину, врач направляет пациента на МРТ горла и гортани. Диагностика позволяет исследовать небные миндалины на МРТ, щитовидную железу, гортань, лимфатические узлы, трахею и другие структуры, которые находятся в области шеи.
Сама процедура обследования относится к высокоинформативным способам, позволяет распознать и обнаружить малейшие отклонения, подтвердить или опровергнуть сомнительный диагноз. Полученные результаты томографии при помощи магнитного резонанса визуализируются мягкие ткани без использования ионизирующего излучения. Для получения более четкого снимка магнитно-резонансная томография горла проводится с контрастом. Отличается высокой информативностью при определении доброкачественных или злокачественных опухолей в области горла.

Видео — МРТ миндалин, что показывает
Когда нужно проходить МРТ миндалин
Пошаговое сканирование магнитным резонансом миндалин определяет состояние мягких тканей, оценивает лимфоток, состояние подъязычной кости, трахей, голосовых связок. Обнаруживает болезни на ранних стадиях, тем самым исключает неблагоприятные последствия. В ходе обследования создается объемное трехмерное изображение, на основе которого проводится расшифровка результатов.
МРТ горла и гортани разрешено проводить взрослым и детям. Показанием к назначению выступают следующие симптомы:
- аномальное строение гортани или горла;
- боль в области шеи;
- ощущение чужеродного тела в горле;
- нарушение глотательного рефлекса;
- воспаление лимфатических узлов;
- приступы удушья;
- постоянная заложенность носа;
- изменение голоса;
- хронические болезни ЛОР органов;
- травмы шеи;
- подозрение на опухоль в горле, щитовидной железе или гортани;
- подготовка к операции.
Направление на МРТ выдает лечащий врач (онколог, невролог, хирург, травматолог, эндокринолог) при отсутствии полной клинической картины болезни, подозрении на онкологические заболевания или другие патологии. Проводят после УЗИ, лабораторных исследований, которые не дали нужного результата, у врача остались сомнения по поводу постановки заключительного диагноза.

Какие заболевания покажет МРТ миндалин?
Если целью МРТ является исследование небных миндалин, также визуализируется гортаноглотка, гортань, пищевод, щитовидная железа и ротоглотка. Оценивается состояние сосудов, лимфатических узлов, которые находятся вблизи. МРТ горла наиболее информативно отображает мягкие ткани, определяет воспалительные процессы, поврежденные структуры, опухоли.
Проведение магнитно-резонансной томографии дает возможность определить причины симптомов, которые беспокоят пациента, обнаружить следующие заболевания:
- рубцовые изменения в тканях;
- отек, деформацию или нарушения в строении органов в области шеи;
- инородные предметы в дыхательных путях;
- кисты;
- опухоли;
- метастазы в регионарных лимфоузлах;
- переломы;
- дивертикулы пищевода.
На МРТ четко просматриваются миндалины, которые могут быть поражены воспалительным процессом, раковыми клетками, аллергической реакцией или травмой. В ходе обследования проводится оценка их размера, оценивается структура ближайших тканей, состояние сосудов, кровоток.
Согласно врачебным наблюдениям, МРТ горла и гортани позволяет с точностью в 93% определить очаги патологии, выявить малейшие отклонения в работе прилегающих органов.
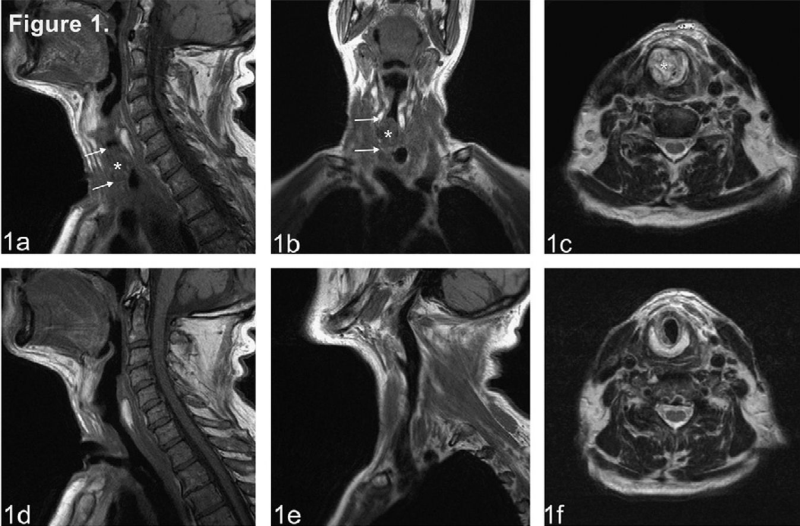
На МРТ нашли небные миндалины, что делать?
Небные миндалины (гланды) относятся к органам лимфатической системы. Благодаря им формируется иммунитет, поэтому при любых нарушениях, эти ткани остро реагируют на изменения в организме — воспаляются, увеличиваются в размерах, в них может скапливаться гной или другой экссудат. Заметить патологические изменения в миндалинах можно визуально при помощи осмотра зева, но если есть необходимость в более тщательном осмотре, есть подозрения на рак, МРТ позволит получить полную картину.
При воспалительном процессе в гландах или подозрении на онкологию, результаты томографа определяют размер, форму, структуру, изменения в подчелюстных железах. Хорошо заметны на расшифровке утолщение слизистой гортани, кисты мягких тканей носоглотки, опухоли или метастазы. Процедура позволяет диагностировать:
- гигантские клетки Ходжкина;
- плоскоклеточный рак;
- злокачественные образования по Рид-Березовскому.
При подозрении на новообразования, для получения четких снимков процедура может проводиться с контрастным веществом. Позволяет распознать самые маленькие опухоли на ранних стадиях развития.
Результаты исследования МРТ являются основой для постановки заключительного диагноза, определения тактики лечения.
МРТ покажет рак миндалины?
Злокачественные опухоли шеи занимают 6% от всех видов онкологии. На практике чаще встречается плоскоклеточная форма рака, которая в 80% диагностируется на поздних стадиях, поскольку выраженная симптоматика отсутствует, а незначительный дискомфорт в области шеи, человек не воспринимает всерьез. При наличии раковых клеток в горле, на полученном снимке новообразования хорошо выделяется на фоне окружающих тканей, что позволяет врачу выявить болезнь на самых ранних этапах злокачественности. Расшифровкой занимается врач-радиолог. Полученное заключение передается лечащему врачу, затем ставится диагноз, назначается лечение.
МРТ горла относится к безопасным методам диагностики, проявляет высокую информативность при патологиях мягких тканей, включая миндалины.
Первые признаки рака миндалин напоминают обычную простуду, что затрудняет диагностику. Болезнь быстро прогрессирует, приводит к спазмам гортани, припухлости шеи, трудностям с глотанием. Если вовремя не диагностировать первичный рак, он дает метастазы в головной мозг, легкие, сердце, что практически не оставляет шансов на жизнь.
Благодаря уникальной возможности магнитного резонанса, выявить рак горла можно на самом раннем этапе, главное не медлить с посещением врача, не заниматься самолечением.
Возможности МРТ гортани достаточно обширны, главное правильно выбрать клинику. Предпочтение следует отдавать диагностическим центрам или частным клиникам, которые оснащены современным оборудованием, где работают профильные врачи радиологи с большим опытом работы.
Чтобы исследование горла дало нужный результат, важно не только правильно выбрать клинику, но и придерживаться рекомендаций врача по подготовке к сканированию, иначе большая вероятность того, что снимки будут нечеткими, что отобразиться на постановке заключительного диагноза.
Источник
Опущение миндалин мозжечка в большое затылочное отверстие или кагал спинного мозга называют дистопией. А иногда эта патология называется аномалией Киари. Как правило, такое заболевание не влечет за собой значительных расстройств или явных симптомов и не имеет причин для беспокойства больного. Часто эта патология проявляется после достижения 30 – 40-летнего возраста. Обнаруживается обычно при обследованиях по другим причинам. Потому об этом заболевании следует знать, чтобы оно не оказалось неожиданностью для больного.
Для того, чтобы понять, что такое низкое расположение миндалин мозжечка, необходимо четко знать клинические симптомы и как обнаруживается патология. А поскольку это состояние сопровождается частыми головными болями, нужно сначала установить их причину, а потом уже заниматься лечением. Такое заболевание выявляется при МРТ.
Причины появления
Дистопия мозжечка, как правило, является врожденной патологией. Она возникает при смещении какого-либо органа в эмбриональный период. Вторичной она бывает лишь при проведении частых пункций или при люмбальных травмах. Иных причин появления данного заболевания не выявлено.
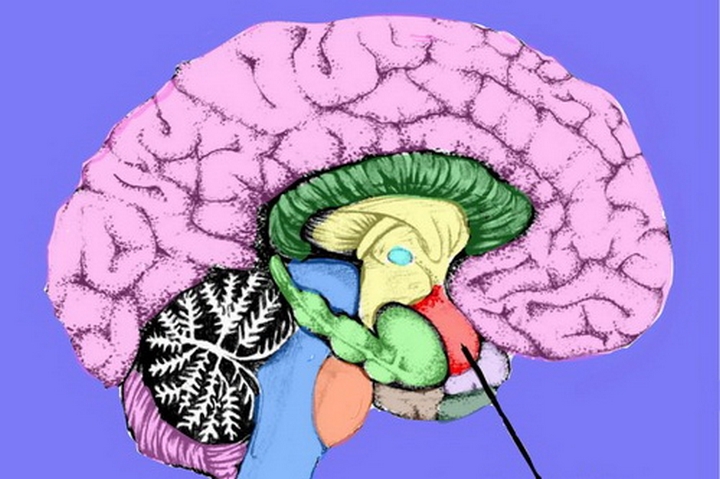
Миндалины мозжечка очень сходны с теми, которые находятся в гортани. В нормальном положении они располагаются выше БЗО черепа. А отклонения в их развитии и положении могут повлечь за собой не только дистопию. Чаще всего встречается опущение миндалин мозжечка ниже уровня черепа.
До сих пор заболевание Киари является патологией, о причинах возникновения которого неврологи не пришли к одному мнению. Некоторые придерживаются мнения, что эта аномалия возникает при уменьшении габаритов ямки позади черепного выходного отверстия к спинному мозговому каналу. Это нередко приводит к таким последствиям в процессе роста тканей, которые расположены в коробке. Они выходят в затылочный выходной канал. Иные специалисты полагают, что заболевание начинает развиваться по причине увеличения объемов мозговых тканей головы. В этом случае мозг начинает выталкивать через заднюю черепную ямку в затылочное черепное отверстие мозжечок и его миндалины.
Вызывает такое прогрессирование выраженной аномалии и ее переход в «клинику», как гидроцефалия. При этом увеличиваются общие размеры мозга, особенно мозжечковые ткани. Патологию Киари вместе с недоразвитым связочным аппаратом мозга сопровождает дисплазия тканей кости. Потому любая черепно-мозговая травма нередко приводит к усилению снижения уровня нахождения миндалин и мозжечка.
Типы аномалий
Есть такие виды аномальных отклонений – дистопия и аномалия Киари.
В свою очередь, заболевание Киари разделяют на четыре различных типа:
- Тип I отличается расположением миндалин ниже уровня большого затылочного отверстия. Определяется такая патология, как правило, у подростков и у взрослых. Часто ее сопровождает скопление спинальной ликворной жидкости в центральном канале, где расположен спинной мозг пациента.
- Тип II характеризуется проявлением сразу после появления на свет. Кроме того, помимо миндалин, при втором типе патологии в отверстие затылочной части выходят червь мозжечка с частью продолговатого мозга и желудочек. Второй тип аномалии много чаще сопровождает гидромиелия, чем при патологии, описанной в первом случае. В большей части случаев такое патологическое отклонение связано с врожденными грыжами, образованными в различных отделах спинного мозга.
- III тип отличают опустившиеся сквозь отверстие не только миндалины, а и мозжечок вместе с тканями продолговатого мозга. Они размещаются в шейном и затылочном отделах.
- Тип IV представляет собой недоразвитие тканей мозжечка. Эта патология не сопровождается смещением их в каудальном направлении. Но при этом аномалию чаще всего сопровождает врожденная киста, располагающаяся в черепной ямке, и гидроцефалия.
II и III типы часто проявляются в сочетании с явлениями дисплазии нервной системы, например, с гетеротопией мозговых тканей коры, кистами отверстия и пр.
Симптомы
Самой распространенной среди аномалий является патология первого вида. При ней нередко возможно проявление ликворно-гипертензионного синдрома, а также церебелло-бульбарное и сирингомиелическое явления, нарушения работы нервных окончаний внутри черепа.
Ликворно-гипертензионный синдром – это боли в затылке и шейных мышцах, которые усиливаются во время чихания, кашля или напряжения шейных мышечных тканей. Часто боли сопровождаются рвотой, не связанной с приемами еды. Многие симптомы патологии проявляются в зависимости от того, в каком положении располагаются миндалины мозжечка относительно отверстия, которое находится в затылочной ямке черепа. Наблюдается также:
- повышенный тонус мышц шейного отдела;
- нарушения речевых функций;
- ухудшение работы органов зрения и слуха;
- отклонения при глотании;
- частые головокружения, сопровождаемые шумом в голове;
- ощущение вращения окружающей обстановки;
- непродолжительные обмороки;
- перепады давления при резких движениях;
- атрофия языка;
- сиплость голоса;
- нарушения дыхания и чувствительности разных частей тела;
- приступы онемения;
- нарушения в тазовых органах;
- ослабление мышц конечностей.
Аномалия II и III типов имеет похожие симптомы, заметные уже с первых мгновений после рождения малыша. Второй тип сопровождает шумное дыхание, а также неожиданные приступы остановки дыхания, нейропарез гортанных тканей. Наблюдаются также отклонения процесса глотания.
Признаки дистопии редко бывают очевидными. Но все же возможны неврологические проявления:
- приступы «стреляющих» болей в шейных мышцах при усилении напряжения или кашле;
- частые боли в области головы;
- приступы головокружений и обмороки.
Если опущение миндалин сильное, иногда наблюдается расширение канала, связывающего головной и спинной мозг, а также образовываются полости вокруг канала.
Диагностические методы
Основным современным методом диагностирования дистопии является МРТ. В этом случае ни КТ, ни рентгеновские исследования не дают полной картины патологии.
Для диагностирования синдрома Киари не подойдут никакие стандартные методы типа ЭЭГ, ЭхоЭГ или РЭГ, потому как они не позволяют точно поставить диагноз. Осмотр невролога тоже не определит аномалию. Все эти методы могут показать подозрение только на повышенное давление внутри черепной коробки. Рентгенографию черепа также не стоит делать, поскольку она показывает лишь аномалии костных тканей, которые могут сопровождать патологию. Потому до введения в диагностическую практику томографии диагностировать эту болезнь было проблематично. Современные же способы диагностирования позволяют точно определить патологию.
В случае качественной визуализации костных тканей вертебрального перехода такие методы, как МСКТ или КТ, не дают достаточно точной картины. Единственным достоверным способом диагностирования аномалии Киари на сегодня является только МРТ.
Поскольку проведение исследования этим методом требует неподвижности больного, маленьких детей погружают в искусственный сон с помощью лекарств. Проводится также МРТ спинного мозга. Она направлена на диагностику любых аномальных отклонений в работе нервной системы.
Лечение
Консервативные методы лечения возможны лишь при очень незначительных отклонениях. Все зависит от того, каково состояние больного на момент обращения к врачу. В этом случае лечение направлено на снятие болезненных симптомов нестероидными лекарствами или миорелаксантами. Необходима также коррекция режима.
Единственным эффективным методом лечения при обширных отклонениях является хирургическое вмешательство, которое заключается в расширении ямки черепа и пластики твердых мозговых тканей оболочки.
Показаниями для оперативного лечения являются:
- изнуряющие головные боли, которые не снимаются препаратами.
- нарастание мозговых проявлений, приводящее к инвалидности.
Если аномальное отклонение протекает без каких-то ощутимых признаков, лечения не требуется. В случаях возникновения болезненных ощущений в районе шеи и затылка проводится консервативная терапия, при которой используют анальгетики и асептические лекарственные вещества, а также миорелаксанты.
При сопровождении аномалии Киари нарушениями неврологических функций или когда консервативный курс терапии не дает результатов, назначается хирургическая операция.
Часто при лечебных курсах синдрома Киари используется метод краниовертебральной декомпрессии. Операция подразумевает расширение отверстия затылочной части за счет удаления части костной ткани, отсечения мозжечковых миндалин и части двух позвонков шеи. Благодаря этому, нормализуется оборот цереброспинальной жидкости в мозговых тканях в результате выполнения заплаты из аллотрансплантата или искусственного материала. Иногда синдром Киари лечат с помощью шунтирования, которое позволяет дренировать цереброспинальную жидкость из центрального канала. Посредством хирургической операции можно отвести цереброспинальную жидкость в сосуды органов груди или брюшины.
Прогноз
Аномалия Киари первого типа может протекать бессимптомно всю жизнь. И третий тип патологии почти всегда приводит к смертельному исходу, если не осуществить своевременное лечение. В случае появления неврологических признаков заболевания первого или последнего типов очень важно своевременно проведенное хирургическое лечение, потому как появившийся недостаток неврологических функций будет плохо восстанавливаться, даже если успешно провести манипуляции. По разным данным, результативность хирургической операции отмечается примерно в половине эпизодов.
Источник
Что такое лимфома миндалины и что это за болезнь
Лимфома миндалин это злокачественное новообразование, которое поражает лимфатическую систему и ограничено миндалинами. Среди всех злокачественных заболеваний миндалин, лимфома занимает 2 место.
- Мужчины болеют в 2 раза чаще
- Возрастной пик: старше 40 лет
- Предрасполагающий фактор: врожденный и приобретенный иммунодефицит
- 10-20% экстранодальных лимфом возникает в области головы и шеи, преимущественно в лимфатическом глоточном кольце
- 50% пациентов имеют поражение лимфатических узлов, 20% — поражение желудочно- кишечного тракта.
Неходжкинская лимфома: Экстранодальное поражение нёбных миндалин
- MALT-лимфома (в порядке убывания частоты): Желудок, нёбные миндалины (одностороннее поражение), глоточная миндалина (диффузное), язычная миндалина (одностороннее)
- Обычно В-клеточный тип
- Медленный локальный рост
- Отсутствие некроза.
Клинические проявления
Типичные симптомы:
- Лимфома имеет типичные симптомы и типичные системные проявления (потливость по ночам, повышение температуры тела, потеря веса)
- Опухоли определенной локализации могут вызывать диспноэ, дисфагию, нарушения речи (приглушенность, гнусавость и др.)
- Средний отит
- Боль в области шеи или уха.
Клинические стадии лимфомы (Анн-Арборская классификация):
— Стадия I: Поражение лимфатических узлов одной группы или одного экстранодального органа.
-Стадия II: Поражение лимфатических узлов 2 и более групп или одного экстранодального органа и более одной группы лимфатических узлов по одну сторону диафрагмы.
— Стадия III: Поражение лимфатических узлов по обе стороны диафрагмы, с поражением или без поражения селезенки или экстранодального органа.
— Стадия IV: Диффузное или диссеминированное поражение одного и более экстранодального органа с поражением или без поражения лимфатических узлов.
Какой метод диагностики эффективнее при лимфоме миндалин: МРТ, КТ, рентген, ПЭТ
Эффективно ли КТ глотки при лимфоме миндалин
- Зона исследования включает пространство от дна турецкого седла до подключичной области
- Интенсивное гомогенное усиление после введения контрастного вещества
- Объемное образование без деструктивных изменений.
Что видно на МРТ снимках миндалин при лимфоме
- Большинство опухолей односторонние
- Объемное образование миндалин без деструктивных изменений
- Усиление после введения гадолиния
- Отсутствие перегородок (дифференциальная диагностика: лимфоидная гиперплазия с усилением перегородок)
- Повышенная, иногда неоднородная интенсивность сигнала на Т2-взвешенном изображении.
Отличительные признаки
- На основании данных методов визуализации невозможно дифференцировать от плоскоклеточного рака
- При неходжкинской лимфоме, как правило, отсутствует деструкция кости, даже при распространенном процессе.
Что хотел бы знать лечащий врач
- Диагноз
- Дифференциальный диагноз
С чем можно спутать поражение миндалин при лимфоме глотки
Гиперплазия миндалин(лимфатического глоточного кольца)
— Обычно определяется по симметричному, равномерному увеличению миндалин с двух сторон
— Большинство пациентов моложе 20 лет
— Отсутствие инвазивного роста
— Усиление перегородок внутри миндалин
Плоскоклеточный рак (носо- и ротоглотка)
— Пациенты старше 40 лет
— Курение или злоупотребление алкоголем
— Безболезненная язва
— Возможны метастазы в лимфатические узлы с развитием некроза
Опухоли слюнных желез (носо- и ротоглотка)
— Бывает трудно отличить от лимфомы и плоскоклеточного рака
— Метастазы в лимфатические узлы встречаются редко
Лечение
- В зависимости от стадии опухоли применяют лучевую терапию в сочетании с химиотерапией
- Методом выбора может также быть трансплантация стволовых клеток.
Врачи каких специальностей диагностируют и лечат лимфому миндалин
-ЛОР врач (первичный осмотр больного)
-Онколог (лучевая терапия, химиотерапия)
Прогноз
- 5-летняя выживаемость составляет от 50% (I стадия) до 10% (IV стадия)
- лимфома 4 стадии имеет самый неблагоприятный прогноз
- Первичная неходжкинская лимфома миндалин: значимые прогностические факторы неизвестны; лучевая терапия часто приводит к излечению.
Возможные осложнения и последствия
- Анемия, лейкоцитоз, тромбоцитопения, лейкопения
- Метаболические нарушения
- Присоединение инфекций
- Обструкция дыхательных путей
КТ с контрастированием: левосторонняя лимфома миндалин. Наблюдается диффузный отек, соответствующий по плотности окружающим тканям, инфильтрация лимфоидной ткани глотки на уровне верхней челюсти и незначительное асимметричное сужение глотки слева. Опухоль вызывает окклюзию окологлоточного пространства и смещает латерально левый нервно-сосудистый пучок
КТ с контрастированием: наблюдается периферическая лимфоидная инфильтрация лимфатического глоточного кольца на уровне нёба у пациента с хроническим лимфолейкозом. Множественные увеличенные лимфатические узлы с повышенным накоплением контрастного вещества.
Источник
