Мрт или рентген что опаснее
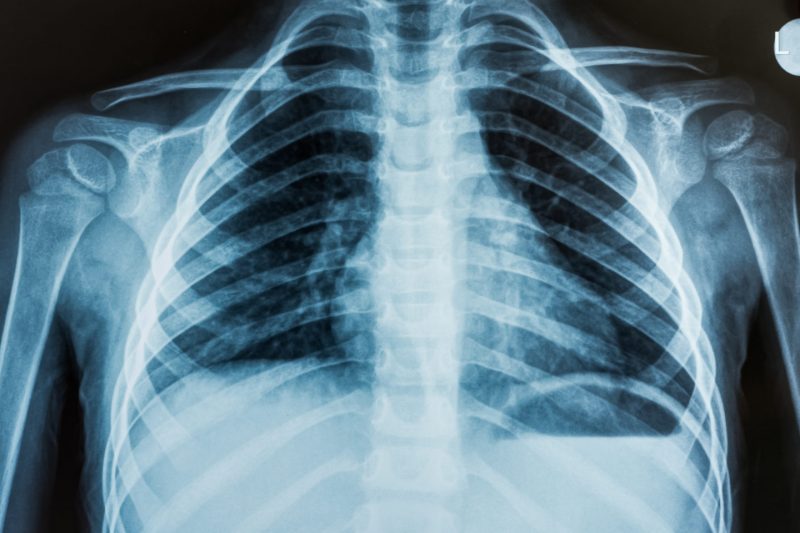
МРТ или рентген обследование
Разберемся, что значат эти определения и какими особенностями обладают эти два вида диагностики.
Магнитно-резонансная томография (или МРТ) – способ получения послойного изображения внутренних органов и тканей. Методика основана на применении магнитного поля. Томограф формирует постоянное магнитное поле. Благодаря особому сочетанию волн, происходит возбуждение атомных ядер в теле человека. Их отклик измеряется аппаратом, и получается изображение внутренних структур.
Рентгенография (или рентген) – способ получения проекции внутренней структуры органов с использованием рентгеновских лучей. Они проходят сквозь тело человека с различной степенью ослабления, в зависимости от плотности исследуемой ткани, и проецируются на бумагу или пленку. Таким образом получают черно-белый снимок. Чем светлее на нем изображение, тем плотнее ткань.
А теперь перейдем к оценке, что лучше, рентген или МРТ, рассмотрим плюсы и минусы способов и как они работают.
Отличие МРТ от рентгена
Различия между этими методами существенны как по цене, так и по сложности оборудования. И то и другое обследование должно показать проекцию внутренних органов на бумаге. В случае с рентгеном используются одноименные лучи, плотные ткани не пропускают их, а мягкие пропускают с небольшим изменением. Таким образом, на бумаге мы видим окрашенные в белый цвет кости, а внутренние органы, например легкие, – темными. Такой способ отлично показывает перелом – быстро, просто и дешево.
МРТ сложнее как аппаратурно, так и для понимания. Принцип действия основан на том, что в теле человека много атомов водорода, которые откликаются, находясь в мощных магнитных полях, и по тому, как их много, получается картинка: чем светлее, тем больше атомов. Например, в мозге водорода много, и он отобразится почти белым. МРТ обладает большей точностью, нежели рентген, и врачу проще найти, в чем причина жалоб пациента.
Ограничения для проведения МРТ и рентгена
Все способы диагностики имеют противопоказания. Так, ограничениями для прохождения МРТ служат:
- ферромагнитный металл в теле (кардиостимулятор, имплантат среднего уха, металлические имплантаты, аппарат Илизарова, кровоостанавливающие клипсы, краска для тату с металлическими вкраплениями, зубные протезы);
- клаустрофобия;
- первый триместр беременности;
- заболевания почек (при проведении обследования с контрастом).
Если у вас нет противопоказаний, то МРТ для вас полностью безопасна. Несмотря на большие габариты и шум, вред от аппарата такой же, как если вы будете держать магнит.
В рентгене ограничением служит беременность, детский возраст (до полового созревания), открытый пневмоторакс. При использовании контраста противопоказаниями служат: сахарный диабет (в стадии декомпенсации), патологии печени, щитовидной железы, почек, открытая разновидность туберкулеза. Также эту процедуру не рекомендуется делать слишком часто. Кроме этого, общим противопоказанием для обеих методик при применении контраста является аллергическая реакция у пациента на компоненты контрастирующего препарата. Если рентгенография проводится нечасто, под контролем врача и с фиксацией дозы облучения в амбулаторной карте пациента, то вред от ионизирующего излучения почти сведен на нет. В этом случае нельзя сказать, что вреднее, рентген или МРТ. Обе методики достаточно безопасны. Особенно если рентгенография проводится в хорошо оборудованной клинике на современном аппарате.
Преимущества и недостатки обоих методов
Рассмотрим преимущества и недостатки МРТ. К преимуществам относится высочайшее качество картинки, получаемое трехмерное изображение, на котором можно отчетливо рассмотреть многие органы и системы, участки головного мозга с разной толщиной среза 4-5 мм. Такая хорошая визуализация позволяет найти опухоли в разных участках головного мозга даже на самой ранней стадии их развития. Также плюсом является безопасность этого способа исследования, позволяющая повторять процедуру несколько раз. К недостаткам относится более высокая стоимость, по сравнению с рентгенографией, и длительность процедуры, в ходе которой нужно долгое время оставаться в неподвижном состоянии.
К преимуществам рентгенографии относятся простота, стоимость, функциональность. Недостаток – относительная небезопасность. Проходить такое обследование рекомендуется с существенными перерывами. Получаемая картинка статична, что усложняет оценку состояния. Без контрастных веществ рентгенография мягких тканей мало информативна.
Если сравнивать, что лучше, МРТ или рентген позвоночника, например, то даже в этом случае ответить точно нельзя. Все зависит от повреждений. Рентгенография позволит врачу оценить состояние костной ткани – увидеть переломы, трещины и др. А МРТ визуализирует нервы, спинной мозг, окружающие мягкие ткани, позволит увидеть опухоль.
Когда применяют МРТ, а когда рентген?
Эти методы дополняют друг друга, и сначала зачастую используется рентгенография. Если ее оказывается недостаточно, то направляют на МРТ. Например, у вас болит спина, возможно, что-то с позвоночником, и вас направляют на рентген. Если ничего не обнаруживается, тогда вас направляют на МРТ, которая может показать, например, проблему с межпозвоночным диском. Другой пример. У вас болит коленный сустав. Рентген показывает, что колено у вас целое, а на МРТ виден разрыв мениска. И последний пример. У вас – сильная боль в руке, врач направляет на рентген, и он показывает перелом. Тогда дополнительная диагностика не нужна. Однако для анализа мозга используется только МРТ, а также компьютерная томография (КТ).
Опасности при проведении МРТ и рентгена
Опасность во время процедур существует только при рентгенографии, т.к. пациента облучают. При МРТ подобного нет. Поэтому ответ на вопрос о том, что безопаснее, МРТ или рентген, – конечно, МРТ.
Противопоказания для проведения МРТ и рентгена
Противопоказания подробно описаны в разделе статьи об ограничениях.Так как обе процедуры достаточно безопасны, то необходимо слушать вашего лечащего врача и говорить ему правду во время сбора анамнеза на случай индивидуальной непереносимости.
Какой результат точнее?
Каждое обследование предназначено для определенных структур организма. Рентгенография точно показывает состояние костей, УЗИ – мягких тканей, МРТ– мозга, связок, сухожилий, нервов, наличие новообразований. В целом МРТ в большом количестве случаев лучше КТ и рентгенографии, но часто не может их заменить.
Источник
Мы попросили Кирилла Петрова, к. м. н., главного рентгенолога сети диагностических центров «Медскан», объяснить, почему не нужно бояться делать МРТ и рентген, и развеять все мифы, связанные с этими методами исследования (а их, увы, много).

Кирилл Петров
— Первое и главное отличие двух методов заключается в том, что магнитно-резонансные томограммы — это послойные изображения, позволяющие увидеть части тела изнутри, на срезах, а рентгенограмма — это суммационное (или проекционное) изображение, при котором объекты складываются в плоскостное изображение. Поэтому точно локализовать тот или иной объект по рентгенограмме непросто, а иногда и вовсе невозможно.
Второе отличие состоит в принципе получения изображений. МРТ основана на регистрации отражённых радиочастотных импульсов протонов, колеблющихся в одной фазе (резонансе). То есть сначала нужно заставить все протоны колебаться в резонансе (для этого пациент помещается в сильное магнитное поле), после чего воздействовать на них радиочастотными импульсами, измерить отражённый радиосигнал и на его основе вычислить МР-томограмму. Как видите, ионизирующее излучение в МРТ не используется — в отличие от рентгенографии и компьютерной томографии, которые основаны на воздействии ионизирующего излучения (рентгеновского) и регистрации на плёнке или цифровом детекторе степени его поглощения в тканях.
Из этого возникает третье отличие методов: контрастность МРТ очень высока в структурах, содержащих водород (то есть вода и органические молекулы, из которых состоит большинство тканей в организме), и низка в структурах, его не содержащих (например воздух в лёгких и кальций в костях). В то время как на рентгенограммах и компьютерных томограммах без дополнительного контрастирования крайне сложно различить нюансы строения мягкотканных структур, однако лёгкие и кости визуализируются отлично.
— Различная область применения двух методов в современной медицине вытекает из описанных выше особенностей: рентгенография чаще используется для визуализации костных изменений (например при переломах костей) и органов, содержащих воздух — лёгкие, околоносовые пазухи, а МРТ — для визуализации мягкотканных структур (головной мозг, органы брюшной полости и таза, суставы). Таким образом, в отличие от рентгена, МРТ позволяет оценить хрящи, мениски, связки и другие мягкотканные структуры, которые в первую очередь страдают при хронических дегенеративных и травматических изменениях.
Фото: shutterstock.com
Я бы не сказал, что МРТ назначается чаще, чем рентгенография. В травмпункте, например, в большинстве случаев достаточно быстрого, простого и недорогого рентгеновского обследования. Кроме того, МРТ не позволяет напрямую увидеть линию перелома кости без смещения, только по косвенным признакам (отёк костного мозга), поэтому при переломах также чаще всего назначается рентгенография и компьютерная томография.
Визуализация структур среднего уха (слуховые косточки, барабанная полость и так далее) почти невозможна на МРТ — орган слуха в основном состоит из костной ткани и воздушных полостей, поэтому главным методом визуализации височной кости служит компьютерная томография, основанная на рентгеновском излучении. МРТ не позволяет делать функциональные исследования, например снимки позвоночника в сгибании/разгибании для выявления нестабильности сочленения между позвонками или снимки стопы под нагрузкой в положении стоя для диагностики плоскостопия — в таких ситуациях рентгенограммы по-прежнему актуальны.
Однако с развитием высокотехнологичных методов лечения требуется и более высокотехнологичная диагностика. Современный нейрохирург в обычных условиях не пойдёт на удаление опухоли мозга без качественно выполненной МРТ головного мозга. Современный травматолог перед артроскопией обязательно назначит МРТ сустава, а гинеколог перед лапароскопической резекцией яичника — МРТ малого таза. Врачам больше не хочется оперировать «вслепую», по принципу «сейчас разрежем и посмотрим». Нередко такие операции заканчиваются сразу после разреза, например, когда «внезапно» перед глазами открывается неоперабельная опухоль или случайно пересекается «сверхкомплектный» сосуд, который можно было выявить на предоперационном исследовании. В результате пациент теряет кровь или орган, а операционная бригада — время и нервы в операционной. Зачастую большая популярность МРТ связана именно с желанием иметь точную «карту местности» при планировании серьёзного лечения.
Фото: shutterstock.com
Как мы уже говорили, МРТ основан на воздействии магнитного поля и низкоинтенсивных радиочастотных импульсов. Единственное воздействие на человека — минимальный нагрев зоны исследования (эффект СВЧ-печи). Однако мощность радиочастотных волн в МРТ невелика, к тому же программное обеспечение томографа блокирует возможность значимого перегрева, так что опасаться быть заживо сваренным в тоннеле МРТ не стоит. Исключение составляют новорождённые дети: малый вес в сочетании с несовершенной терморегуляцией, особенно на трёхтесловых МРТ, могут стать причиной значимого перегрева. Однако к счастью, новорождённые в МРТ попадают нечасто, и для этих случаев есть специальные программы и специалисты.
Внутри аппарата МРТ под воздействием магнитного поля могут повреждаться электронные устройства (например кардиостимуляторы) и смещаться ферромагнитные предметы (например неизвлечённые осколки после пулевого или минно-взрывного ранения). Так что перед тем как пациент попадает на исследование, его тщательно опрашивают и обследуют для исключения противопоказаний.
В целом же МРТ — абсолютно безвредный метод, и частота его применения не ограничена.
Рентгенография и КТ основаны на ионизирующем излучении; оно связано с рисками для человека — может провоцировать возникновение онкологических заболеваний. Именно поэтому в медицине действует правило
ALARA
, согласно которому воздействие ионизирующего излучения должно быть сведено к разумному минимуму. Ключевое слово в этом определении — разумный. То есть врач назначает обследование исходя из того, что риск от непроведённого исследования для этого пациента (неправильный диагноз и лечение) выше, чем потенциальный вред от самого обследования.
Особенность рентгеновского излучения в том, что оно обладает хорошей проникающей способностью и может воздействовать на весь объём исследуемой зоны. Объяснение вреда ионизирующего излучения для простоты понимания можно свести к повреждению ДНК делящихся клеток и, как следствие, к возникновению мутаций, ведущих к образованию опухолей. Дальше, чтобы нивелировать негативный оттенок слов «излучение» и «опухоли», мне придётся привести несколько цифр.
Начнём с того, что у лучевой нагрузки есть своя единица измерения — миллизиверт (мЗв/mSv). Один мЗв — это:
- 4—8 рентгеновских снимков;
- 1-2 низкодозовых КТ лёгких;
- 0,05—0,5 обычных диагностических КТ-исследований;
- 20 трансатлантических перелётов (один перелёт — ~0,05 мЗв);
- 100—120% естественной годовой фоновой дозы, которую мы получаем от природных источников радиации (земля, гранит, бетон, космическая радиация и прочее).
Теперь про риски. По данным
IRCP,
риски рака, вызванного дополнительной лучевой нагрузкой,
следующие
:

То есть одна КТ грудной клетки с лучевой нагрузкой 5 мЗв увеличивает риск заболеть раком на 0,0000275%. Сравните с риском попасть в ДТП, когда садитесь в такси или за руль, и делайте выводы сами.
— Главное — понять, что медицинской радиации не нужно бояться, риски пренебрежимо малы, особенно по сравнению с риском неправильной диагностики и неправильного или несвоевременного лечения заболевания. Нужно понимать, что причин возникновения онкологических заболеваний очень много — они не ограничиваются воздействием излучения. Так что неправильно воспринимать каждый случай выявления онкологического заболевания как результат пройденной пациентом рентгенографии или КТ.
Как мы уже говорили, помимо собственно рентгенографии, рентгеновское излучение используется в компьютерной томографии. Отличие КТ от рентгенографии в том, что рентгеновская трубка и детектор вращаются вокруг пациента, создавая не проекционные, а посрезовые изображения, как и МРТ. При работе КТ рентгеновская трубка генерирует излучение на один-два порядка дольше, чем при рентгенографии, при этом интенсивность самого излучения тоже, как правило, выше, чем при обычном рентгеновском снимке. Всё это приводит к повышению лучевой нагрузки на один-два порядка по сравнению с рентгенографией — такова цена, которую нам приходится платить за существенно большую информативность КТ.
Существует целая группа радионуклидных исследований (сцинтиграфия, ПЭТ, ОФЭКТ) — они основаны не на регистрации ослабления внешнего рентгеновского излучения, а на введении в организм радиоактивных препаратов, которые, накапливаясь в поражённых органах и тканях, выделяют заряженные частицы (например позитроны). Эти частицы улавливаются специальными детекторами, в результате чего строится проекционное (сцинтиграфия) или посрезовое (ПЭТ, ОФЭКТ) изображения части тела, по которому можно определить уровень обмена веществ в различных тканях. Так как метаболизм в опухолях существенно отличается от метаболизма нормальных тканей, радионуклидные методы особенно широко применяются в онкологии, хотя у них есть и другие области применения.
Фото: shutterstock.com
К абсолютным противопоказаниям для МРТ относятся:
- установленный кардиостимулятор или другие несъёмные электронные медицинские устройства;
- наличие в зоне исследования осколков или других ферромагнитных объектов (некоторые установленные в XX или начале XXI века ортопедические металлоконструкции, отдельные виды протезов сердечных клапанов, внутричерепные сосудистые клипсы).
В остальных случаях МРТ абсолютно безвредна и может выполняться без ограничения по частоте и продолжительности исследования.
Для рентгенографии абсолютных противопоказаний нет: по жизненным показаниям её можно выполнять и беременным, и новорождённым. Однако ввиду большей подверженности детского организма риску ионизирующего излучения, рентгеновские обследования детям и беременным стараются минимизировать.
Федеральный закон «О радиационной безопасности населения» N 3-ФЗ от 09.01.96 и СП 2.6.1.2612-10 в части IV «Радиационная безопасность при медицинском облучении» гласят: «Дозы, получаемые пациентами при проведении рентгенорадиологических процедур, не нормируются».
— Таким образом, если человек болеет и по этому поводу вынужден обследоваться методами лучевой диагностики, то норм для него не существует — обследования нужно проходить с той частотой, с которой назначил их лечащий врач (напомню, что врач руководствуется правилом
ALARA
). Так что не стоит переживать, если вам выполнили две или три рентгенограммы за день — однозначно у врача есть на то основания, и он понимает, что отказ от исследования несёт существенно большие риски, чем микроскопический риск от ионизирующего излучения.

Фото: shutterstock.com
Источник
Мы попросили Кирилла Петрова, к. м. н., главного рентгенолога сети диагностических центров «Медскан», объяснить, почему не нужно бояться делать МРТ и рентген, и развеять все мифы, связанные с этими методами исследования (а их, увы, много).
Чем отличается МРТ от рентгена
— Первое и главное отличие двух методов заключается в том, что магнитно-резонансные томограммы — это послойные изображения, позволяющие увидеть части тела изнутри, на срезах, а рентгенограмма — это суммационное (или проекционное) изображение, при котором объекты складываются в плоскостное изображение. Поэтому точно локализовать тот или иной объект по рентгенограмме непросто, а иногда и вовсе невозможно.
Второе отличие состоит в принципе получения изображений. МРТ основана на регистрации отражённых радиочастотных импульсов протонов, колеблющихся в одной фазе (резонансе). То есть сначала нужно заставить все протоны колебаться в резонансе (для этого пациент помещается в сильное магнитное поле), после чего воздействовать на них радиочастотными импульсами, измерить отражённый радиосигнал и на его основе вычислить МР-томограмму. Как видите, ионизирующее излучение в МРТ не используется — в отличие от рентгенографии и компьютерной томографии, которые основаны на воздействии ионизирующего излучения (рентгеновского) и регистрации на плёнке или цифровом детекторе степени его поглощения в тканях.
Из этого возникает третье отличие методов: контрастность МРТ очень высока в структурах, содержащих водород (то есть вода и органические молекулы, из которых состоит большинство тканей в организме), и низка в структурах, его не содержащих (например воздух в лёгких и кальций в костях). В то время как на рентгенограммах и компьютерных томограммах без дополнительного контрастирования крайне сложно различить нюансы строения мягкотканных структур, однако лёгкие и кости визуализируются отлично.
Различная область применения двух методов в современной медицине вытекает из описанных выше особенностей: рентгенография чаще используется для визуализации костных изменений (например при переломах костей) и органов, содержащих воздух — лёгкие, околоносовые пазухи, а МРТ — для визуализации мягкотканных структур (головной мозг, органы брюшной полости и таза, суставы). Таким образом, в отличие от рентгена, МРТ позволяет оценить хрящи, мениски, связки и другие мягкотканные структуры, которые в первую очередь страдают при хронических дегенеративных и травматических изменениях.
Я бы не сказал, что МРТ назначается чаще, чем рентгенография. В травмпункте, например, в большинстве случаев достаточно быстрого, простого и недорогого рентгеновского обследования. Кроме того, МРТ не позволяет напрямую увидеть линию перелома кости без смещения, только по косвенным признакам (отёк костного мозга), поэтому при переломах также чаще всего назначается рентгенография и компьютерная томография.
Визуализация структур среднего уха (слуховые косточки, барабанная полость и так далее) почти невозможна на МРТ — орган слуха в основном состоит из костной ткани и воздушных полостей, поэтому главным методом визуализации височной кости служит компьютерная томография, основанная на рентгеновском излучении. МРТ не позволяет делать функциональные исследования, например снимки позвоночника в сгибании/разгибании для выявления нестабильности сочленения между позвонками или снимки стопы под нагрузкой в положении стоя для диагностики плоскостопия — в таких ситуациях рентгенограммы по-прежнему актуальны.
Однако с развитием высокотехнологичных методов лечения требуется и более высокотехнологичная диагностика. Современный нейрохирург в обычных условиях не пойдёт на удаление опухоли мозга без качественно выполненной МРТ головного мозга. Современный травматолог перед артроскопией обязательно назначит МРТ сустава, а гинеколог перед лапароскопической резекцией яичника — МРТ малого таза. Врачам больше не хочется оперировать «вслепую», по принципу «сейчас разрежем и посмотрим». Нередко такие операции заканчиваются сразу после разреза, например, когда «внезапно» перед глазами открывается неоперабельная опухоль или случайно пересекается «сверхкомплектный» сосуд, который можно было выявить на предоперационном исследовании. В результате пациент теряет кровь или орган, а операционная бригада — время и нервы в операционной. Зачастую большая популярность МРТ связана именно с желанием иметь точную «карту местности» при планировании серьёзного лечения.
Какой из двух методов — рентген или МРТ — представляет опасность для здоровья человека
Как мы уже говорили, МРТ основан на воздействии магнитного поля и низкоинтенсивных радиочастотных импульсов. Единственное воздействие на человека — минимальный нагрев зоны исследования (эффект СВЧ-печи). Однако мощность радиочастотных волн в МРТ невелика, к тому же программное обеспечение томографа блокирует возможность значимого перегрева, так что опасаться быть заживо сваренным в тоннеле МРТ не стоит. Исключение составляют новорождённые дети: малый вес в сочетании с несовершенной терморегуляцией, особенно на трёхтесловых МРТ, могут стать причиной значимого перегрева. Однако к счастью, новорождённые в МРТ попадают нечасто, и для этих случаев есть специальные программы и специалисты.
Внутри аппарата МРТ под воздействием магнитного поля могут повреждаться электронные устройства (например кардиостимуляторы) и смещаться ферромагнитные предметы (например неизвлечённые осколки после пулевого или минно-взрывного ранения). Так что перед тем как пациент попадает на исследование, его тщательно опрашивают и обследуют для исключения противопоказаний.
В целом же МРТ — абсолютно безвредный метод, и частота его применения не ограничена.
Рентгенография и КТ основаны на ионизирующем излучении; оно связано с рисками для человека — может провоцировать возникновение онкологических заболеваний. Именно поэтому в медицине действует правило ALARA, согласно которому воздействие ионизирующего излучения должно быть сведено к разумному минимуму. Ключевое слово в этом определении — разумный. То есть врач назначает обследование исходя из того, что риск от непроведённогоисследования для этого пациента (неправильный диагноз и лечение) выше, чем потенциальный вред от самого обследования.
Чем опасно ионизирующее излучение
Особенность рентгеновского излучения в том, что оно обладает хорошей проникающей способностью и может воздействовать на весь объём исследуемой зоны. Объяснение вреда ионизирующего излучения для простоты понимания можно свести к повреждению ДНК делящихся клеток и, как следствие, к возникновению мутаций, ведущих к образованию опухолей. Дальше, чтобы нивелировать негативный оттенок слов «излучение» и «опухоли», мне придётся привести несколько цифр.
Начнём с того, что у лучевой нагрузки есть своя единица измерения — миллизиверт (мЗв/mSv). Один мЗв — это:
- 4—8 рентгеновских снимков;
- 1-2 низкодозовых КТ лёгких;
- 0,05—0,5 обычных диагностических КТ-исследований;
- 20 трансатлантических перелётов (один перелёт — ~0,05 мЗв);
- 100—120% естественной годовой фоновой дозы, которую мы получаем от природных источников радиации (земля, гранит, бетон, космическая радиация и прочее).
Теперь про риски. По данным IRCP, риски рака, вызванного дополнительной лучевой нагрузкой, следующие:
То есть одна КТ грудной клетки с лучевой нагрузкой 5 мЗв увеличивает риск заболеть раком на 0,0000275%. Сравните с риском попасть в ДТП, когда садитесь в такси или за руль, и делайте выводы сами.
Главное — понять, что медицинской радиации не нужно бояться, риски пренебрежимо малы, особенно по сравнению с риском неправильной диагностики и неправильного или несвоевременного лечения заболевания. Нужно понимать, что причин возникновения онкологических заболеваний очень много — они не ограничиваются воздействием излучения. Так что неправильно воспринимать каждый случай выявления онкологического заболевания как результат пройденной пациентом рентгенографии или КТ.
В каких ещё методах диагностики используется ионизирующее излучение
Как мы уже говорили, помимо собственно рентгенографии, рентгеновское излучение используется в компьютерной томографии. Отличие КТ от рентгенографии в том, что рентгеновская трубка и детектор вращаются вокруг пациента, создавая не проекционные, а посрезовые изображения, как и МРТ. При работе КТ рентгеновская трубка генерирует излучение на один-два порядка дольше, чем при рентгенографии, при этом интенсивность самого излучения тоже, как правило, выше, чем при обычном рентгеновском снимке. Всё это приводит к повышению лучевой нагрузки на один-два порядка по сравнению с рентгенографией — такова цена, которую нам приходится платить за существенно большую информативность КТ.
Существует целая группа радионуклидных исследований (сцинтиграфия, ПЭТ, ОФЭКТ) — они основаны не на регистрации ослабления внешнего рентгеновского излучения, а на введении в организм радиоактивных препаратов, которые, накапливаясь в поражённых органах и тканях, выделяют заряженные частицы (например позитроны). Эти частицы улавливаются специальными детекторами, в результате чего строится проекционное (сцинтиграфия) или посрезовое (ПЭТ, ОФЭКТ) изображения части тела, по которому можно определить уровень обмена веществ в различных тканях. Так как метаболизм в опухолях существенно отличается от метаболизма нормальных тканей, радионуклидные методы особенно широко применяются в онкологии, хотя у них есть и другие области применения.
Какие противопоказания существуют для проведения МРТ и рентгена
К абсолютным противопоказаниям для МРТ относятся:
- установленный кардиостимулятор или другие несъёмные электронные медицинские устройства;
- наличие в зоне исследования осколков или других ферромагнитных объектов (некоторые установленные в XX или начале XXI века ортопедические металлоконструкции, отдельные виды протезов сердечных клапанов, внутричерепные сосудистые клипсы).
В остальных случаях МРТ абсолютно безвредна и может выполняться без ограничения по частоте и продолжительности исследования.
Для рентгенографии абсолютных противопоказаний нет: по жизненным показаниям её можно выполнять и беременным, и новорождённым. Однако ввиду большей подверженности детского организма риску ионизирующего излучения, рентгеновские обследования детям и беременным стараются минимизировать.
Федеральный закон «О радиационной безопасности населения» N 3-ФЗ от 09.01.96 и СП 2.6.1.2612-10 в части IV «Радиационная безопасность при медицинском облучении» гласят: «Дозы, получаемые пациентами при проведении рентгенорадиологических процедур, не нормируются».
Таким образом, если человек болеет и по этому поводу вынужден обследоваться методами лучевой диагностики, то норм для него не существует — обследования нужно проходить с той частотой, с которой назначил их лечащий врач (напомню, что врач руководствуется правилом ALARA). Так что не стоит переживать, если вам выполнили две или три рентгенограммы за день — однозначно у врача есть на то основания, и он понимает, что отказ от исследования несёт существенно большие риски, чем микроскопический риск от ионизирующего излучения.
Понравилась статья? Ставь палец вверх и подписывайся на The Challenger в «Яндекс. Дзене»! И будьте здоровы!
Источник
