Мрт межпозвоночная грыжа шейного отдела позвоночника

Заболевания, встречающиеся на букву «М»:
Малая хорея,
Медленные инфекции ЦНС,
Медуллобластома,
Межпозвоночная грыжа,
Межпозвоночная грыжа грудного отдела,
Межпозвоночная грыжа поясничного отдела,
Межпозвоночная грыжа шейного отдела,
Межреберная невралгия,
Менингеальный синдром,
Менингиома,
Менингит,
Менингококковый менингит,
Менингомиелит,
Менингоэнцефалит,
Метаболическая миопатия,
Метастатические опухоли мозга,
Метахроматическая лейкодистрофия,
Метеочувствительность,
Миастения,
Мигренозный инсульт.
 Межпозвоночная грыжа шейного отдела является серьезным заболеванием, в результате которого возможна потеря работоспособности. Она считается наиболее тяжелой формой по сравнению с патологиями других отделов позвоночника.
Межпозвоночная грыжа шейного отдела является серьезным заболеванием, в результате которого возможна потеря работоспособности. Она считается наиболее тяжелой формой по сравнению с патологиями других отделов позвоночника.
На начальных стадия грыжа может проявляться лишь онемением и слабостью одного или нескольких пальцев, периодическими потерями равновесия, шумом в ушах, головокружениями. Но при прогрессировании патологии проявления могут стать фатальными, опасными для жизни.
Общее понятие
При межпозвоночной грыже шейного отдела происходит разрушение и выпячивание за пределы межпозвоночного пространства шейного диска. Данное заболевание характеризуется наличием болевых ощущений в надплечье и самой руки, отдающей болью в пальцы, рука становится слабой и теряет чувствительность, а также наступает синдром позвоночной артерии, то есть в результате защемления артерии происходит нарушение кровотока, и, как следствие, нехватка питательных веществ и кислорода.
Основным методом для диагностирования шейной грыжи является магнитно-резонансная томография шеи.
Возможно консервативное лечение, которое включает противовоспалительные и расслабляющие мышцы средства (миорелаксанты), массажи, физиотерапия и др. Если лечебная терапия не дала должного результата, производится хирургическое вмешательство, в результате чего «больной» диск удаляется и позвоночник стабилизируется.
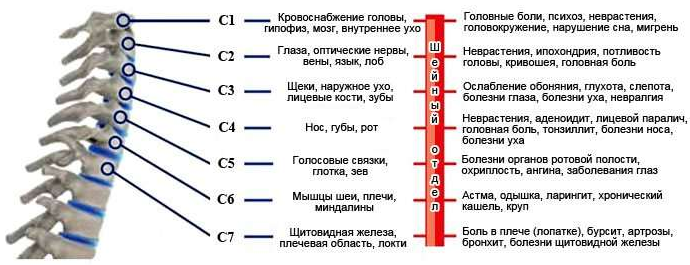 Наиболее распространенное место появления выпячивания – между 5 и 6 или 6 и 7 позвонками. Это часто встречающееся заболевание, причем средний возраст больных составляет 30 – 50 лет. Проблемой борьбы с данной патологией занимаются неврологи, вертебрологи (изучение позвонков) и ортопеды.
Наиболее распространенное место появления выпячивания – между 5 и 6 или 6 и 7 позвонками. Это часто встречающееся заболевание, причем средний возраст больных составляет 30 – 50 лет. Проблемой борьбы с данной патологией занимаются неврологи, вертебрологи (изучение позвонков) и ортопеды.
Данный отдел позвонковых дисков меньше в диаметре, чем грудной или поясничный, поэтому выпячивания также меньше по размеру. Однако даже незначительная патология в шейном отделе, моментально передаёт симптоматику заболевания. Это происходит из-за узости позвоночного канала и небольшим пространством для выхода корешков из спинного мозга.
В шее с обеих сторон от позвонков проходят позвоночные артерии. При их передавливании наступают нарушения со стороны сосудистой системы.
Причины возникновения
Грыжа межпозвонковых дисков шейного отдела возникает в ходе процессов, которые ослабляют эластичность дисков. При постоянном большой нагрузке на шейные позвонки или, например, при ушибе, они травмируются, в результате появляется трещины фиброзного кольца диска и часть самого диска выходит из межпозвонкового пространства и приводит к выраженному выпячивание пульпозного ядра (желеобразное вещество во внутренней части диска).
В каких случаях возникает выпячивание шейных позвонков:

- Неправильная осанка – это выражается в сутулости или наклонах вперёд и назад при ходьбе, сгорбленном состоянии. Такое постоянное неправильное положение позвоночника может привести к образованию выпячивания.
- Травмирование шейного отдела позвоночника – при механических повреждениях также существует вероятность формирования грыжи, особенно если не обратиться к врачу сразу после получения травмы.
- Плохое питание необходимыми элементами и кислородом шейных позвонков – возникает в процессе возрастных изменений организма; при сердечно-сосудистых заболеваниях, которые влияют на закупорку сосудов; эндокринные болезни.
- Долговременное нахождении шеи в одном и том же положении – возникает при длительной монотонной работе, когда шея практически находится без движения.
Симптоматика проявления заболевания
Проявление симптомов выпячивания связано с оказанием давления грыжи на спинальный корешок, спинной мозг или позвоночную артерию. Давление на корешок и спинной мозг сопровождается болевыми ощущениями, наступают расстройства двигательной и чувствительной системы. При сдавливании артерии наступает синдром позвоночной артерии, который грозит хронической ишемией.
При первых признаках образования выпячивания наступают периодические боли, проявляющиеся при повороте или наклоне головы и шеи. Далее, по мере длительного характера заболевания боль становится постоянной и более сильной. Она уже распространяется на шею, плечо и руку со стороны образования выпячивания, постепенно доходит до онемения верхней конечности. Также при поворотах шейных позвонков возможно ощущение острой боли, которая распространяется от шеи и заканчивается на кончиках пальцев.
Болевой характер заболевания приводит к изменению в мышечно-рефлекторном тонусе. Это снижает подвижность и усиливает протекание боли. Такое сокращение мышц может проявиться в виде кривошеи, то есть голова наклонена одновременно с поворотом в другую сторону.
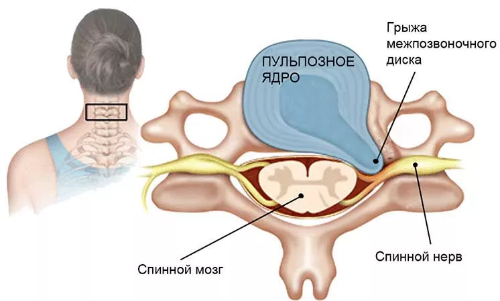 При сдавливании образовавшейся грыжей нервных окончаний спинального корешка – происходит нарушение в процессе работы нервных импульсов, поэтому может развиться корешковый синдром: мышцы рук ослабевают, болевой синдром и чувствительность сильно снижаются либо вовсе исчезают.
При сдавливании образовавшейся грыжей нервных окончаний спинального корешка – происходит нарушение в процессе работы нервных импульсов, поэтому может развиться корешковый синдром: мышцы рук ослабевают, болевой синдром и чувствительность сильно снижаются либо вовсе исчезают.
В результате роста грыжевых тканей, начинается давление не только на корешок, но также и на спинной мозг. Симптомы этого выражаются в постоянных головных болях, сопровождающихся головокружением, снижении координации, ухудшении зрения, шумах в ушах, обморочном состоянии.
В зависимости от того, где образуется выпячивание, отличаются и симптомы заболевания. При этом, ранние стадии заболевания по признакам имеют с холста с другими недугами, поэтому следует проходить полное обследование, для начала лечения.
На начальном этапе появления выпячивания 1-го позвонка наблюдаются:
- резкие боли в голове;
- головокружение;
- частое раздражение;
- ухудшение сна;
- шум в ушах;
- проблемы с координацией при движении.
При образовании грыжи 2-го и 3-го позвонков характерно:
- вкусовые свойства притупляются;
- боль в голове и ее сильное потоотделение;
- имеет место наклон голову в одну и сторон;
- депрессивное состояние;
- паника;
- ухудшение зрения.
Так как эти позвонки отвечают за снабжение кровью глазных яблок, языка и лобной доли, то задержка в лечении грозит слепотой и проблемами с речью.
За контролирование мышц рта и дыхательных путей отвечают 3-ий и 4-ый позвонки. Выражаются следующими симптомами:
- появляются проблемы со слухом и зрением;
- перестают хорошо различаться запахи;
- воспаляется тройничный нерв.
5-ый и 6-ой позвонки связаны с глоткой, голосовыми связками и зевом. При появлении грыжи возникают:
- воспаления верхних дыхательных путей;
- хрипота в голосе;
- боль и онемение в запястьях, а также по всей руке;
- ощущение «комка» в горле.
Выпячивание 7-го позвонка выделяется:
- болезнью щитовидной железы;
- проблемами с моторикой, слабостью в руках;
- частый бронхит и анемия.
Методы диагностики
Только лишь наличие болевого синдрома не дает права с уверенностью предполагать о появлении шейной грыжи. На начальных стадиях поставить такой диагноз достаточно сложно. Требуется пройти необходимые обследования.
Существуют следующие виды обследования:
- Рентгеновский снимок – на его основе выявляется смещение дисков позвоночника, но с достоверностью и точность само заболевание выявить не получится.
- Миелограмма – введение в спинной канал специальной жидкости через прокалывание иглой. С помощью этой жидкости на мониторе появятся все существующие защемления спинного мозга. Это очень неприятная процедура, связанная с сильными болевыми ощущениями. Проводится только по назначению врача.
- Томография – показывает любые изменения костей, по которым можно определить наличие или отсутствие выпячивания.
- МРТ – на сегодняшний день наиболее достоверный метод диагностики выпячивания шейного отдела позвоночника.
Способы лечения
Лечение назначается только в том случае, когда образовавшаяся грыжа не влияет на кровоснабжение спинного мозга, нет его защемления и не нарушать имя работа органов человеческого организма.
На начальных стадиях проявления болезни стоит шейный отдел держать в покое. Для этого предусмотрен «воротник Шанца». Однако это грозит скорой атрофией мышц шеи. Поэтому предусмотрено целый комплекс специально подбираемых упражнений и занятий на тренажерах под присмотром специалиста, чтобы не травмировать позвонки.
При медикаментозном лечении грыжи в период болевого синдрома следует принимать средства, снимающие воспалительный процесс, в виде таблеток или посредством уколов. Также всегда имеет место быть назначение витаминов группы В. Для облегчения боли применяется электрофорез, УВЧ, магнитотерапия, фонофорез.
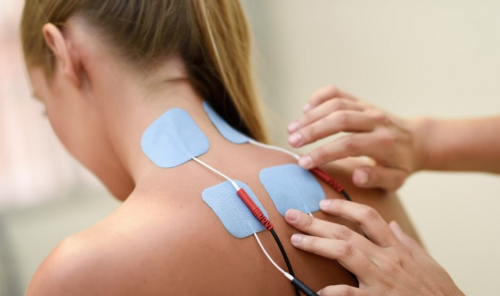
Массаж в некоторых случаях бывает очень эффективным методом лечения. Проводится мануальная или тракторная терапии. При них при помощи специального оборудования производится, как бы, вытягивание и распрямление позвоночных дисков шейного отдела.
Хирургическое вмешательство назначается в случаях неэффективности медикаментозного и других способов лечения, а также в случае сдавливания артерии позвонков, приводящих к недостаточному питанию спинного мозга.
Операция предполагает удаление грыжи (полностью или частично удаляется межпозвоночный диск) и впоследствии позвоночник фиксируется дополнительными вставками.
Подводя итог, можно сделать вывод о том, что межпозвоночная грыжа шейного отдела очень сложное и опасное заболевание. Поэтому для его профилактики и предотвращения следует регулярно наблюдаться у врача и проходить обследование даже при малейшем намеке на возможное образование грыжи.
Источник

Запишитесь на МРТ по телефону
(812) 493-39-22
или заполните форму

Расписание приема МРТ:
вторник и воскресенье :
ЦМРТ «Петроградский»
(812) 493-39-22
во вторник прием с 8-00 до 16-00
в воскресенье с 8-00 до 22-30 на ул. Рентгена,5
МРТ аппарат 1,5 Тл
среда и суббота :
ЦМРТ «Старая деревня»
(812) 493-39-22
прием 8-00 до 16-00 на ул. Дибуновская,45
МРТ аппарат 1,5 Тл
Четверг:
Прием в “РНХИ им. проф. А.Л. Поленова” прекращен по техническим причинам и
перенесен в ЦМРТ
МРТ шейного отдела позвоночника. Цветовая обработка Т2-взвешенной сагиттальной МРТ. Норма. |
МРТ шейного отдела позвоночника. Цветовая обработка Т2-взвешенной сагиттальной МРТ. Грыжа диска. |
Шейный отдел позвоночника отличается от других большой физиологической подвижностью и минимальной осевой нагрузкой. Ширина позвоночного канала в шейном отделе также существенно меньше чем в нижележащих. В то же время, в шейном отделе рано проявляется спондилез – комплекс дегенеративных изменений в виде обызвествления связок, краевого остеофитоза, артроза дугоотростчатых суставов и унко-вертебральных сочленений. Грыжи дисков в шейном отделе редко бывают большие и медиальные. Хотя при таких грыжах может быть смещение и даже сдавление спинного мозга, они долго протекают бессимптомно. Большинство грыж парамедиальные, которые сопровождаются остеофитами, формируя “твердые” грыжи. При МРТ шейного отдела позвоночника видно, что они часто двухсторонние, сдавливают передний корешок, вызывая типичную корешковую боль вдоль руки. Особенно коварны боковые (фораминальные) грыжи, так как они не всегда отчетливо видны при МРТ шейного отдела позвоночника. Особенно надо отметить, что в шейном отделе позвоночника слабо развита эпидуральная жировая клетчатка, что усложняет визуализацию грыж в аксиальной плоскости на Т2-взвешенных МРТ. Градиентные аксиальные МРТ шейного отдела позвоночника лучше показывают корешок и его сдавление. Сдавление корешка на поперечных МРТ шейного отдела видно как его смещение, отек, стирание четкости границ и, иногда, расширение эпидуральной вены. Спондилез и грыжи дисков приводят к стенозу (сужению) позвоночного канала, нарушения кровообращения по эпидуральным венам и артериям спинного мозга, вызывая его локальный отек и изменения по типу миеломаляции. При МРТ позвоночника в таких случаях виден светлый участок на Т2-взвешенных МРТ. Состояние может быть обратимым, если вовремя оперирована грыжа или проведена сосудистая терапия. Тогда на МРТ нейного отдела позвоночника в сагиттальной плоскости высокий сигнал на Т2-взвешенных МРТ изображениях уменьшается или совсем исчезает. При МРТ в СПб этому симптому мы придаем особое значение, так как он связан с миелопатическим синдромом и говорит о необходимости неотложных лечебных мероприятий.

МРТ шейного отдела позвоночника. Сагиттальная Т2-взвешенная МРТ. Стеноз и миеломаляция.

МРТ шейного отдела позвоночника. Т2-взвешенная аксиальная градиентная МРТ. Парамедиальная грыжа с компрессией корешка.
Остались вопросы? Звоните +7 (812) 493-39-22 или оставьте свои данные и мы
Вам перезвоним!
Источник
Краткое описание процедуры
Время проведения: 20-50 минут
Необходимость применения контрастирующего вещества: по назначению врача
Необходимость подготовки к исследованию: нет
Наличие противопоказаний: да
Ограничения: имеются
Время подготовки заключения: 30-60 минут
Дети: старше 7 лет
Межпозвоночные диски – это «прокладки» между позвонками. Каждый из них состоит из твердой оболочки (фиброзного кольца) и желеобразной «начинки» (ядра). Диски обеспечивают гибкость и прочность позвоночника. При разрыве кольца жидкость вытекает из ядра, защемляя нервные окончания спинного мозга, а сам диск смещается в сторону. В результате такой деформации возникает грыжа позвоночника.
Причины межпозвоночной грыжи
Выделяют три основные и наиболее частые причины возникновения заболевания:
- Травмы. Падение на спину или сильный удар могут спровоцировать смещение диска. В некоторых случаях к нарушению его положения могут привести однообразные движения, например, поднятие тяжестей, спортивные травмы, долговременная вибрация.
- Возрастные изменения. В межпозвоночном диске нет кровеносных сосудов, а питание клеток осуществляется через ткани и мышцы вокруг позвоночника. С возрастом двигательная активность человека снижается, в результате чего диски не получают достаточного питания. Это приводит к разрушению фиброзного кольца, и одно неловкое движение может привести к возникновению заболевания.
- Осложнения при остеохондрозе, сколиозе. При этих заболеваниях межпозвоночные диски истончаются, теряют эластичность, обезвоживаются. Хрящевая ткань становится менее устойчивой к воздействиям, и диск может смещаться даже при незначительных нагрузках.
Виды межпозвоночной грыжи
Существует несколько классификаций заболевания. Они разработаны для врачей-специалистов и позволяют определить местонахождение, стадию паталогического процесса, вид оперативного вмешательства.
По месту расположения выделяют грыжи:
- шейного отдела;
- грудного отдела;
- поясничного отдела.
Такие виды заболевания могут быть первичными, возникающими в результате травмирования или чрезмерных физических нагрузок, или вторичными, которые являются следствием разрушения оболочки межпозвоночного диска.
По размеру и величине участка, выступающего за позвонок, выделяют:
- протрузии (1–3 мм);
- пролапсы (3–6 мм);
- сформированные (6–15 мм).
Хирурги пользуются топографической классификацией грыжи, позволяющей им определить вид оперативного вмешательства. В этом случае выделяют:
- внутриспинномозговую грыжу, при которой очаг поражения образуется в канале спинного мозга и сдавливает его участки;
- формаиниальную грыжу, возникающую в отверстиях между позвонками и сдавливающую нервные корешки;
- боковую грыжу частей диска, которая никак не проявляется клинически, но пережимает нервные окончания и кровеносные сосуды позвоночника.
Симптоматика заболевания

Основная жалоба при заболевании – боль, которая возникает в результате сдавливания нервов. В зависимости от локализации боль может отдаваться в руки, ноги, затылок, грудь или шею. Неприятные ощущения могут возникать после физических нагрузок, из-за неправильной посадки за рабочим столом, при поднятии тяжестей. Во время движений, при кашле, натуживании боль усиливается.
При межпозвоночной грыже нарушается чувствительность пораженного участка: она может снижаться или, наоборот, увеличиваться. Нередко чувствительность пропадает совсем. Также отмечаются паталогическое напряжение мышц, отеки, сухость кожи, снижение температуры, изменение потоотделения.
Виды диагностики грыжи позвоночника
Для диагностики заболевания используют такие методы, как:
- МРТ (магнитно-резонансная томография), которая позволяет получить данные о ширине позвоночного канала, степени поражения и наличии возможных сопутствующих заболеваний. Аппарат МТР делает «срезы» обследуемой области и предоставляет точную картину состояния пациента;
- КТ (компьютерная томография), в результате которой выдаются четкие снимки позвоночника, дающие возможность оценить положение и особенности межпозвоночных дисков.
В качестве дополнительных и уточняющих методов диагностики проводятся:
- УЗИ (ультразвуковое исследование), которое необходимо для изучения общего состояния спинного мозга.
- Электромиография, выявляющая особенности нарушения в проводниковой способности нервов.
- Люмбальная пункция – для изучения биохимического состава спинномозговой жидкости.
- Лабораторные исследования.
Болевые ощущения в разных отделах позвоночника еще не означают наличие заболевания. Определить его может только врач-специалист, который проводит комплексное обследование.
Что показывает МРТ-исследование межпозвоночной грыжи?
МРТ – современный метод исследования, который широко применяется для диагностики различных заболеваний, в том числе и межпозвоночной грыжи. При таком методе отклонения от нормы определяются даже при отсутствии явных симптомов.
 Аппарат для МРТ позволяет выявить следующие аспекты:
Аппарат для МРТ позволяет выявить следующие аспекты:
- место локализации патологии;
- степень выпячивания объемного образования в пространство между позвонками;
- дегенеративные изменения, которые могут способствовать развитию заболевания;
- нарушения и степень мышечного тонуса и подвижности суставов;
- состояние нервных окончаний спинного мозга.
Снимки предоставляют специалистам самую достоверную информацию о состоянии пациента и позволяют разработать правильную программу лечения.
Что эффективнее для диагностики межпозвоночных грыж: МРТ или КТ?
При МРТ обследование проводится при помощи электромагнитного излучения, абсолютно безвредного для человека. Процедура длится от 30-ти мин до 2-х часов в зависимости от области исследования. За это время томограф делает снимки в разных ракурсах. Результаты выводятся на монитор.
При проведение КТ используются рентгеновские лучи. Данный способ обследования выдает послойное, поперечное изображение тканей и помогает конкретизировать степень патологии костных и хрящевых структур позвоночника. Длительность процедуры – не более 20-ти мин. КТ не может применяться многократно, так как оказывает на организм лучевое воздействие.
Однозначного ответа, что лучше, МРТ или КТ, нет. Оба метода отличаются высокой точностью и информативностью и выявляют патологию у 1/3 пациентов, которые никогда не испытывали боли в области позвоночника. МРТ и КТ выдают детальную клиническую картину, отображают нюансы, которые не видно на рентгеновском снимке.
МРТ выдает более четкие снимки хрящевых и мягких тканей, сосудов кровеносной и лимфатической систем. КТ незаменима при обследовании костных образований и кровотечений. Выбирать, какой метод исследование назначить пациенту, должен только врач.
Как проходит обследование?
Обследование позвоночника с помощью МРТ производится в амбулаторных клиниках, стационарах или медицинских центрах.
Перед процедурой необходимо снять все металлические предметы (украшения, зубные протезы, часы). Ассистент доктора укладывает обследуемого на передвижной стол и фиксирует ремнями и валиками, чтобы обеспечить полную неподвижность. При необходимости в организм вводится контрастное вещество. Стол задвигается в аппарат, который настраивается на нужную область.
Процедура абсолютно безболезненна. Пока пациент лежит, радиоволны сканируют участок и делают снимки, создавая 3D-модель позвоночника. По окончании обследования производится обработка результатов и выдается заключение.
Существуют ли противопоказания к МРТ грыж позвоночника?
МРТ – безопасная диагностическая процедура, однако имеется ряд противопоказаний для ее проведения:
- боязнь закрытого пространства;
- неспособность долгое время сохранять неподвижность;
- наличие в организме металлических или электронных предметов (кардио- и нейростимуляторы, имплантаты);
- беременность на ранних сроках;
- вес пациента более 140 кг.
Диагностика межпозвоночной грыжи методом МРТ проводится только в специализированных учреждениях по направлению лечащего врача.
Источник

