Мрт опухоль в грудном отделе позвоночника

Магнитно-резонансная томография грудного отдела позвоночника является одним из самых информативных способов диагностики. Методика помогает выявить малейшие патологические изменения в локальной области: повреждения позвоночного столба, инфекционные очаги, опухоли, изменения в строении и размещении позвонков и ряд прочих явлений без вреда для здоровья пациента.
Сущность МРТ-методики позвоночника
В ходе МРТ-диагностики грудного отдела позвоночника применяется диагностический аппарат, способный продуцировать магнитное поле, в ответ на которое ткани самостоятельно формируют излучение — на экран выводится динамичное изображение исследуемого органа.
В основе работы оборудования лежит принцип ядерно-магнитного резонанса: формирование мощного магнитного поля приводит к последующей реакции атомных частиц — протонов. Этот ответ регистрируется устройством и переводится в графический формат. На выходе получаются трёхмерные срезы обследуемых анатомических структур.
 МРТ
МРТ
Показания к проведению магнитной томографии
В числе вероятных симптомов, которые могут выступить поводом для назначения МРТ-обследования позвоночника:
- боль, схожая с сердечной;
- дискомфорт в области между лопатками;
- межрёберная невралгия (прострелы в зоне межрёберных нервов);
- скованность в груди;
- онемение локальной зоны;
- болезненность в верхней, средней части живота (сразу под рёбрами), которая становится сильнее после физической нагрузки;
- боль в печени;
- дисфункция половой системы.
Магнитная томография может проводиться и в целях контроля над состоянием органов и систем в случае диагностирования и течения следующих патологий:
- остеохондроза грудного, шейного отдела;
- кифоза;
- грыжи межпозвонковых дисков;
- новообразований;
- инфекционных процессов.

В ряде случаев МРТ позвоночника проводится для подготовки пациента к операционному вмешательству в локальной области.
Лист противопоказаний к МРТ
Несмотря на безопасность МРТ-исследования позвоночника, магнитная томография имеет ряд обстоятельственных противопоказаний. Препятствием для сканирования могут стать находящиеся в теле человека предметы:
- имплантат, содержащий в своём составе металл;
- сосудистые клипсы;
- протезы;
- инсулиновая помпа;
- кардиостимулятор и пр.
В числе индивидуальных ограничений к диагностике оказываются: боязнь замкнутого пространства, нервные тики, неожиданные судороги. В приведённых случаях пациенту предлагают седативные препараты.


МРТ-обследование противопоказано беременным (в 1 триместре), а также лицам, чья жизнеспособность поддерживается специальным оборудованием. Нежелательно подвергать сканированию детей младше 7 лет. При необходимости детской диагностики применяется наркоз. Недоступной магнитная томография может оказаться и для людей с массой тела больше 120 кг. В некоторых случаях возможно применение специализированного оборудования.
Если планируется обследование с контрастом, к группе описанных ограничений добавляется также почечная недостаточность, весь период беременности, аллергия на контрастный препарат.
Подготовительный этап
Магнитная томография осуществляется в амбулаторных условиях, редко в стационаре. В подготовку к МРТ грудного отдела позвоночника входят меры по обеспечению безопасности пациента:
- перед тем как зайти в диагностический кабинет, требуется снять с себя предметы, содержащие металл;
- если на теле пациента (в зоне обследования) имеются татуировки, необходимо сообщить об этом доктору, поскольку пигмент нательного рисунка может иметь в своём составе металл;
- при планировании сканирования с контрастом следует воздержаться от еды и питья за 5-8 часов до МРТ. Если контрастный препарат исключён, голодать не нужно;
- важно не забыть предупредить диагноста об имеющихся патологиях хронического характера, аллергической реакции.
Особенности проведения магнитной томографии
Аппарат открытого, закрытого типа представлен в виде кольца, проходящего по центру горизонтально размещённой магнитной капсулы. Пациент, переодевшись в одноразовый комплект одежды, укладывается на подвижный стол, который медленно перемещается внутрь капсулы.
В процессе МРТ-диагностики грудного отдела позвоночника лежать предстоит на спине. Голову, грудную часть, руки фиксируют ремнями. Пациенту может быть предложена подушка, одеяло. Больному нельзя шевелиться, разговаривать (за исключением случаев необходимости обращения к специалисту через оборудованный микрофон).
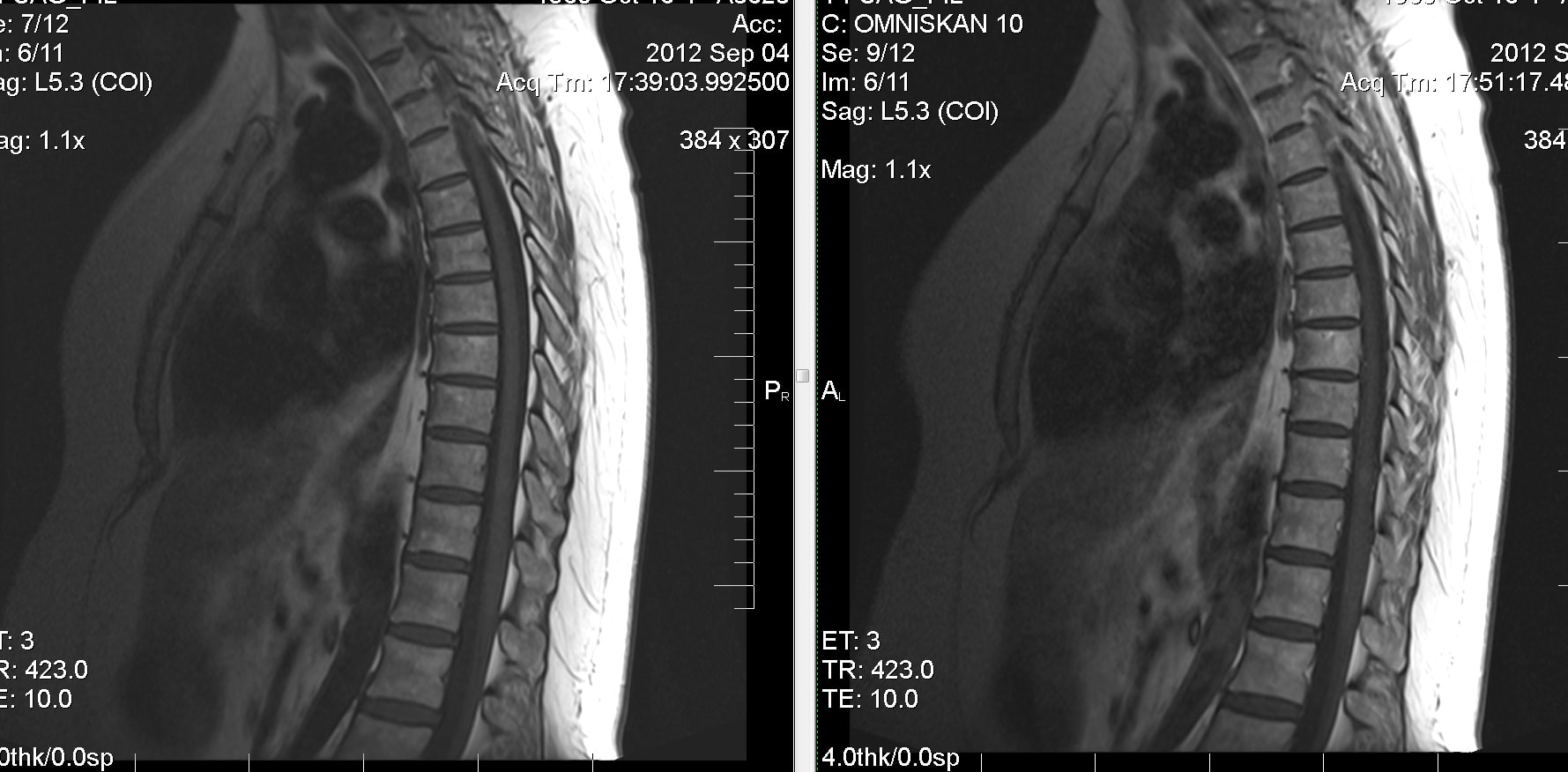 МРТ-снимок грудного отдела позвоночника
МРТ-снимок грудного отдела позвоночника
Пациенту, готовящемуся к МРТ-сканированию позвоночника, стоит приготовиться к тому, что он будет слышать сильный шум оборудования. Если пациенту неприятен звук, он может попросить беруши или наушники.
Если обследуемый нервничает, ему предлагают седативные препараты. Дискомфорт или боль в процессе диагностики — нетипичные явления. Может возникнуть ощущение отекания, скованности тела. В области исследования (в грудине) появится ощущение тепла, колики — это нормально и очень скоро проходит.
Если больной замечает проявления тошноты, позывы к рвоте, у него болит, кружится голова, тяжело дышать, необходимо немедленно сообщить об этом специалисту.
Время проведения сканирования составляет — 20-40 минут. Если используется контрастное средство, сеанс может продлиться до часа.
 Остеохондроз
Остеохондроз
По окончании исследования больной может одеться и покинуть кабинет. Отдых, ограничения в еде и питье после МРТ позвоночника не предусмотрены. Результаты выдаются на руки пациенту по истечении часа. В тяжёлых случаях заключение оформляется на следующий день.
Использование контрастирующего препарата
Процедура с контрастом не только более длительна и сложна, но и занимает больше времени для составления заключения.
Поводом для проведения подобного вида МР-томографии является необходимость получения подробной информации при наличии опухоли, для определения границ воспаления.
Перед тем как помещать пациента вглубь магнитной капсулы, внутривенно вводят контрастный препарат, который оперативно распространяется по всему организму с кровяным током и скапливается в патологическом очаге. За счёт этого обеспечивается наилучшее качество визуализации.
В отличие от йодсодержащего препарата, который применяется при компьютерной томографии грудного отдела позвоночника, контраст МРТ-диагностики базируется на гадолинии. Этот компонент легче переносится больными, в редких случаях вызывает аллергическую реакцию и побочные явления.
 Перед обследованием больному необходимо пройти аллергическую пробу на лекарство.
Перед обследованием больному необходимо пройти аллергическую пробу на лекарство.
Вопрос цены услуг
Аппарат для МРТ-диагностики стоит недёшево — его могут себе позволить крупные диагностические центры. Цена на обследование варьируется от 3500 до 5000 рублей и зависит от региона проведения диагностики, класса применяемого оборудования, ценовой политики центра и квалификации медицинского персонала.
Дополнительной оплате обычно подлежит использование контрастного препарата, консультация врача, сохранение результатов исследования на диск или флеш-карту, прочие услуги.
Магнитная томография грудного отдела позвоночника проводится в целях выявления локальных патологий: проблем со структурой, размещением и суставами межпозвоночных дисков, новообразований, инфекций и пр. Частым симптомом, приводящим к необходимости назначения диагностики, выступает боль.
В ряде случаев магнитная томография назначается в целях контроля эффективности проводимого лечения или в предоперационный период. Подготовка к исследованию не предусмотрена.
Процедура безопасна и безболезненна для пациента. При необходимости получения подробной информации применяется контрастный препарат на основе гадолиния. Лист противопоказаний в случае с МРТ позвоночника неширок и включает в себя как абсолютные, так и относительные ограничения.
Вероятность проявления побочных реакций на использование контраста сведена к минимуму. Стоимость обследования колеблется в пределах 3500-5000 рублей.
Читайте также:
Рентген грудного отдела позвоночника.
Видео
Источник
С помощью МРТ делают наиболее точные исследования позвоночника. Установка через магнитное поле взаимодействует с атомами водорода в диагностируемых органах, получает сигналы и даёт подробную картину состояния позвонков, дисков и окружающих тканей.
Для чего нужно проходить магнитно-резонансную томографию грудного отдела позвоночника
 Понять это поможет небольшой экскурс в особенности этого отдела позвоночника. Грудной отдел представляет собой жёсткий каркас, в котором объединены: двенадцать позвонков, рёбра и грудина. Позвонки и рёбра соединяются суставами, рёбра с двух сторон спереди слиты с грудиной.
Понять это поможет небольшой экскурс в особенности этого отдела позвоночника. Грудной отдел представляет собой жёсткий каркас, в котором объединены: двенадцать позвонков, рёбра и грудина. Позвонки и рёбра соединяются суставами, рёбра с двух сторон спереди слиты с грудиной.
Позвонки этого отдела меньше страдают от травм, их движения относительно друг друга сильно ограничены. Однако болезненные явления в этой области спины встречаются довольно часто.
Дистрофические патологии столба возникают в связи с нарушением обмена веществ, ослаблением питания дисков. Поднятие тяжестей с неправильным распределением нагрузки то же приводит к изменениям в дисках и к предпосылкам для остеохондроза.
Проблемы с суставами позвоночника – одна из причин уменьшения отверстий, через которые выходят нервные волокна. Сдавливание их приводит к болям в области органов, за которые они отвечают.
Часто болезненные ощущения в желудке, сердце, поджелудочной железе, печени, почках вызваны проблемами в грудном отделе позвоночника. Прояснить причину болей и установить диагноз сможет с большой точностью процедура МРТ.
Для полной картины больному могут порекомендовать сделать дополнительно исследование органа, куда проецируется боль, например, кардиограмму.
Что покажет МРТ
Исследование предоставит информацию о состоянии твёрдых и мягких тканей грудного отдела, выявит наличие в нём патологий.
На фото изображены снимки грудного отдела позвоночника, сделанные при помощи МРТ

При помощи МРТ диагностируют такие заболевания:
- врождённые аномалии позвонков,
- нарушения в развитии спинного мозга от рождения,
- травмы позвоночника,
- дегенеративные изменения в дисках, позвонках,
- сужение канала спинного мозга,
- болезнь Бехтерева,
- образования в области грудного отдела,
- кровоизлияния, инсульт и другие сосудистые проблемы спинного мозга,
- грыжи дисков, протрузии,
- спондилолистез,
- патологии позвоночника инфекционной природы,
- нарушение анатомического расположения позвонков,
- деформации столба позвоночника.
Читайте также:
Когда назначают и как проходит процедура МРТ шейного отдела.
Подробнее о том, что показывает рентген позвоночника, читайте здесь.
Как при остеохондрозе применять Диклофенак в уколах.
Показания к проведению
Систематические болезненные ощущения в спине являются сигналом о необходимости установить причину этого явления. Следует сделать диагностику грудного отдела самым информативным способом – МРТ.
Показанием к обследованию могут быть такие признаки:
- боль, похожая на сердечную,
- неприятные ощущения между лопатками,
- боль в груди, имеющая опоясывающий характер,
- прострел в области межрёберных нервов (межрёберная невралгия),
- ощущение скованности в грудном отделе,
- чувство онемения в грудной клетке,
- болезненные ощущения в эпигастральной области, усиливающиеся после физической работы,
- дискомфорт в области печени,
- дисфункция половых органов.
Остеохондроз грудного отдела маскируется под симптомы функциональных нарушений органов, находящихся в подчинении соответствующих нервов, которые испытывают притеснение. «Болезнь-хамелеон» искусно вводит в заблуждение пациентов и узких специалистов, к которым они обращаются.
Неполный перечень болезней, симптомы которых могут быть спровоцированы остеохондрозом:
- колит,
- гастрит,
- аппендицит,
- язвенная болезнь,
- холецистит,
- почечная колика,
- стенокардия,
- инфаркт.
Если болезнь уже наблюдается специалистами, то показанием к диагностике может быть:
- Уточнение исследований, проведённых другими методами, например, рентгенограммой.
- Отслеживание эффективности лечения.
- Подготовка к оперативному вмешательству.
Противопоказания для диагностики
-
 Металлические предметы в теле пациента: разного рода имплантаты, кардиостимуляторы, пирсинг, металлические коронки и другие.
Металлические предметы в теле пациента: разного рода имплантаты, кардиостимуляторы, пирсинг, металлические коронки и другие. - Масса пациента сто тридцать килограмм и более.
- Если человек не может лежать не двигаясь.
- Дети – допустимым считается возраст от семи лет, чтобы во время сеанса не шевелились. В других случаях применяют успокаивающие препараты.
- При клаустрофобии не показана диагностика установками закрытого типа.
- При необходимости исследования с применением контрастного вещества:
- не назначают беременным женщинам и кормящим мамам,
- не показано пациентам с серьёзными почечными заболеваниями,
- не делают в случае отрицательной реакции организма на контрастное вещество.
Как подготовиться к процедуре
- Перед исследованием необходимо оставить за зоной действия магнитного поля:
- все металлические предметы: украшения, монеты и так далее,
- устройства, которые могут реагировать на воздействие прибора: мобильные телефоны, слуховые аппараты, карточки и другие предметы такого рода.
- При диагностике с применением контрастного вещества не принимать пищу за четыре часа до процедуры.
Как делают
-
 Пациент раздевается до нижнего белья, в клинике могут предложить одноразовую специальную одежду.
Пациент раздевается до нижнего белья, в клинике могут предложить одноразовую специальную одежду. - Человека удобно устраивают на горизонтальном столе, закрепляя его положение ремнями и специальными валиками. Исследование производится в состоянии лежа на спине.
- Стол заезжает в туннель устройства закрытого типа. Если установка открытого типа то горизонтальный стол въезжает в неё так, что над грудной клеткой нависает на комфортном расстоянии от человека прибор, а остальная часть тела находится вне его.
- Требование: лежать неподвижно.
- Можно связаться с оператором при необходимости.
Процедура проходит безболезненно, не приносит никакого дискомфорта. Некоторые аппараты издают шум, он не добавляет неудобств, потому что негромкий. Длительность исследования двадцать минут, если применяется контрастирование – сорок минут.
Читайте также: Эльбона (уколы) – инструкция по применению, цена, отзывы.
Цена
Стоимость процедуры зависит от качества оборудования в центре обследования и ценовой политики.
В среднем за диагностику надо заплатить:
| Наименование процедуры | Стоимость, руб. |
| МРТ грудного отдела | 4675 |
| Использование контрастирования | 4000 |
Источник

МРТ позвоночника. Аксиальная Т2-взвешенная МРТ грудного отдела. Невринома по типу “песочных часов”. Цветовая обработка изображения.
При МРТ позвоночника могут быть выявлены не только дегенеративные заболевания и грыжи дисков, но и опухоли. Экстрадуральные опухоли, в основном метастазы в позвонки, рассматриваются нами в специальной статье. Интрадуральные опухоли могут быть экстрамедуллярными (внутри позвоночного канала, но вне спинного мозга) и интрамедуллярными (собственно спинного мозга). И те и другие могут проявляться миелопатическим синдромом. МРТ в СПб спинного мозга осуществляется одновременно с МРТ позвоночника по стандартным программам, с добавлением МРТ с контрастированием. Стойкое подозрение на опухоль мозга позволяет исследовать область прицельно. На открытом МРТ срезы чуть толще, однако, обычно это не сказывается на качестве диагностики. МРТ СПб позволяет выбирать место выполнения МРТ, мы рекомендуем Вам обследоваться у нас, так как имеем большой опыт МРТ позвоночника в нейрохирургии.
Экстрамедуллярные интрадуральные опухоли
Общая частота экстрамедуллярных опухолей составляет около 3 случаев на 100 тыс. населения. У взрослых соотношение экстра/интрамедуллярные опухоли составляет 70/30%, у детей – 50/50%. В интрадуральном пространстве чаще всего встречаются доброкачественные опухоли. Из них большинство представлено менингиомами и невриномами. Гораздо реже встречаются нейрофибромы, эпендимомы, параганглиомы и гранулоцитарные саркомы.
Невриномы (шванномы) и нейрофибромы составляют примерно половину опухолей этой локализации и 35% от всех спинальных опухолей. Гистологически невриномы происходят из шванновских клеток оболочек нерва (леммоцитов), прилегающих к заднему корешку. Обычно диагностируются они в возрасте 20 – 50 лет, у мужчин проявляются несколько в более молодом возрасте, чем у женщин. Они почти всегда одиночные, инкапсулированные, располагаются в любом отделе, но чуть чаще в поясничном или верхнем шейном. Множественные невриномы встречаются исключительно редко при нейрофиброматозе типа II. Нейрофибромы состоят из шванновских клеток и фибробластов, некоторые окружают задний корешок. Они почти всегда множественные и связаны с нейрофиброматозом типа I (болезнь Реклингхаузена). От 2 до 12% нейрофибром перерождаются злокачественно, превращаясь в нейрофибросаркомы. Несмотря на различие в гистологии характер роста опухолей одинаковый. Около 15% из них распространяются в экстрадуральное пространство через одно или несколько межпозвоночных отверстий, приобретая вид “песочных часов”. Такой тип роста особенно типичен для шейной локализации. На рентгенограммах рост по типу «песочных часов» может быть выявлен по расширению межпозвоночного ответстия и эрозии корня дуги. Клинические проявления неврином и нейрофибром состоят в радикулопатическом и миелопатическом синдромах.
На МРТ Т1-взвешенного типа и невриномы, и нейрофибромы изо- или слегка гипоинтенсивны по отношению к спинному мозгу. Однако, встречаются случаи и повышенного сигнала за счет сокращения Т1 мукополисахаридами, связанными с водой. Протонная плотность при МРТ повышена, а на Т2-взвешенных МРТ они чаще неоднородные, могут быть очень яркие участки, где имеется высокое содержание воды, и сравнительно низкого сигнала, особенно в центре. Обе опухоли хорошо контрастируются при МРТ. По форме невриномы округлые, границы ровные, четкие. Нейрофибромы вытянуты вдоль корешка, что лучше видно на корональных МРТ. Размеры могут быть самыми различными.
Дифференцировать невриномы и нейрофибромы надо с менингиомами. Последние во всех отделах, кроме шейного расположены чаще кзади, отличаются по форме и обычно изоинтенсивные спинному мозгу на Т2-взвешенных МРТ.

МРТ шейного отдела позвоночника. Нейрофиброматоз тип II. Множественные невриномы (стрелки). Т1-взвешенная МРТ с контрастированием.
МРТ грудного отдела позвоночника. Невринома с интра-экстрадуральным типом роста. Корональная Т1-взвешенная МРТ, поперечная Т 1-взвешенная МРТ с контрастированием. Увеличение зоны интереса.
МРТ поясничного отдела позвоночника. Нейрофиброматоз тип I. Множественные нейрофибромы (стрелки). Сагиттальная и поперечная Т1-взвешенные МРТ с контрастированием, корональная Т2-взвешенная МРТ.
Менингиомы составляют до 40% опухолей этой локализации и 25% от всех спинальных опухолей. Обычно диагностируются в возрасте около 40-50 лет. Редко спинальные менингиомы встречаются у детей (3-6% от всех случаев менингиом) как проявление нейрофиброматоза II типа. При этом заболевании менингиомы могут быть множественные, что составляет около 2% от случаев менингиом. Происходят менингиомы из паутинной оболочки. Они инкапсулированы, имеют широкое основание, хорошо васкуляризированы, часто содержат кальцинаты и редко подвергаются кистозной дегенерации. У женщин встречаются в 4 раза чаще, чем у мужчин. Растут они очень медленно. Интрадурально расположены 85% менингиом и около 6% экстра-интрадурально и около 7% – экстрадурально. Около 75 – 80% менингиом располагаются в грудном отделе позвоночного канала, 15 – 17% в шейном отделе, 3% – в поясничном и около 2% в области большого затылочного отверстия. Злокачественные спинальные менингиомы описаны в казуистических наблюдениях. Клинические проявления состоят из локальных болей в спине и миелопатическом синдроме при компрессии спинного мозга.
На Т1-взвешенных МРТ менингиомы изоинтенсивны спинному мозгу. На Т2-взвешенных МРТ фибробластные менингиомы, как правило, низкого сигнала, в то время как другие гистологические варианты обычно умеренно повышенного сигнала. Контрастирование при МРТ быстрое и равномерное, иногда охватывающее и прилегающую твердую мозговую оболочку (“дуральные хвосты”). По форме на сагиттальных и корональных МРТ позвоночника менингиомы обычно полукруглые, с широким основанием, обращенным к оболочке. Менингиомы четко очерчены при МРТ. Рост по типу “песочных часов” нетипичен.

МРТ грудного отдела позвоночника. Интрадуральная менингиома в грудном отделе. Сагиттальная Т1-взвешенная МРТ с контрастированием.

МРТ шейного отдела позвоночника. Интрадуральная менингиома на уровне C1/2. Сагиттальная и Т1-взвешенная МРТ с контрастированием.

МРТ поясничного отдела позвоночника. Интрадуральная менингиома в поясничном отделе. Сагиттальная Т1-взвешенная МРТ после контрастирования.
Интрадуральные экстрамедуллярные метастазы ( лептоменингеальный карциноматоз) происходят они из злокачественных опухолей ЦНС и распространяются вдоль мягкой мозговой оболочки с током ликвора. Чаще они наблюдаются в детском возрасте. Отдаленные лептоменингеальные метастазы из раковых узлов, меланом и лимфом, занесенные через кровоток или по лимфатическим путям, встречаются исключительно редко. Характерная локализация лептоменингеальных метастазов в поясничном отделе.
Иногда на Т1-взвешенных МРТ удается увидеть узлы изоинтенсивные корешкам конского хвоста. На Т2-взвешенных МРТ они часто сливаются с ликвором. Поэтому если у больного опухоль, известная частым метастазированием, надо обязательно выполнять МРТ с контрастированием. Вместе с тем, отсутствие метастазов по результатам МРТ должно быть дополнительно подтверждено многократным цитологическим анализом ликвора.

МРТ шейного отдела позвоночника. Лептоменингеальные метастазы (стрелки). Сагиттальная Т1-взвешенная МРТ с контрастированием.
Эпендимомы экстрамедуллярной локализации растут из конуса и конечной нити. По гистологии относятся к миксопапиллярному типу. Составляют около 13% от всех спинальных эпендимом. Диагностируются в возрасте около 40 лет и чуть чаще у мужчин. Хотя относятся к градации 1, встречается диссеминация с током ликвора.
На Т1-взвешенных МРТ поясничного отдела позвоночника эпендимомы изоинтенсивны спинному мозгу. На Т2-взвешенных МРТ они гиперинтенсивны. Обычно хорошо и равномерно контрастируются, хотя встречается и периферический тип усиления. Изредка встречается субарахноидальная диссеминация. Может наблюдаться высокое содержание белка в ликворе, что проявляется повышенным сигналом от него на Т1-взвешенных МРТ. При этом корешков не видно. Описаны при эпендимоме субарахноидальные кровоизлияния с характерными депо гемосидерина по поверхности вовлеченных структур.

МРТ поясничного отдела позвоночника. Миксопапиллярная эпендимома. Т1-взвешенная МРТ после контрастирования. Увеличение.
Ганглионеврома (параганглиома) происходит из клеток автономной нервной системы. Частота составляет 1 случай на 100 тыс. населения. Опухоль может локализоваться в любом месте. Спинальная ганглиневрома обычно имеет экстрадуральный тип роста, но изредка встречается и интрадуральный. Проявляется в возрасте 40 – 50 лет. Чуть чаще наблюдается у мужчин.
На Т1-взвешенных МРТ опухоль изоинтенсивна спинному мозгу. На Т2-взвешенных МРТ она гиперинтенсивна, причем может быть видна фиброзная капсула. Контрастное усиление при МРТ хорошее, но неравномерное. Так как интрадуральная параганглиома локализуется в области конского хвоста и конечной нити отличить ее от эпендимомы по МР признакам невозможно.
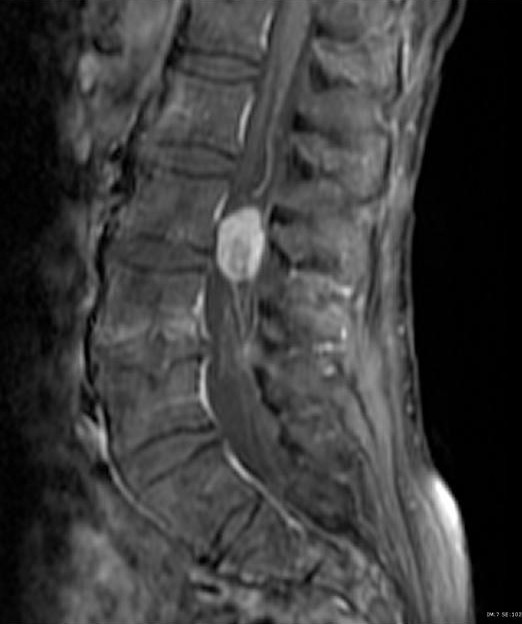
МРТ поясничного отдела позвоночника. Параганглиома конского хвоста. Сагиттальная Т1-взвешенная МРТ после контрастирования.
Интрамедуллярные опухоли
Интрамедуллярные опухоли составляют 10-20% всех интрадуральных образований. У взрослых интрамедуллярную локализацию имеют астроцитома, миксопапиллярная эпендимома, гемангиобластома и метастазы; у детей – пилоцитарная астроцитома, эпендимома, ганглиоглиома.
Астроцитома составляет 30-50% от интрамедуллярных опухолей. Чаще всего спинальная астроцитома относится к доброкачественному пилоцитарному подтипу (G I-II), низкодифференцированная астроцитома и глиобластома встречаются редко. Обычно наблюдается в детском или среднем возрасте без половой предрасположенности. Типичная локализация – верхнегрудной уровень, но может быть астроцитома шейной и шейно-краниальной локализации. Опухоль растет по длиннику спинного мозга, но встречается и экзофитный тип роста. В поперечной плоскости имеет тенденцию к заднему расположению.
При МРТ обнаруживается вздутие спинного мозга, образование изо- или гипоинтенсивное на Т1-взвешенных МРТ, опухолевый узел, отек и киста могут быть одинаково гиперинтенсивны на Т2-взвешенных МРТ. Иногда киста отличается по сигналу от узла в связи с примесью белка или крови. Узел хорошо контрастируется , часто не имеет четких границ и неоднородный (“пятнистый”) по структуре. Реактивные кисты наблюдаются в 30% случаев, они расположены выше и (или) ниже узла и не контрастируются. Некротические внутриопухолевые кисты контрастируются по периферии, причем при визуализации через 20-30 минут могут контрастироваться целиком.

МРТ шейного отдела позвоночника. Интрамедуллярная астроцитома. СагиттальнаяТ1-взвешенная МРТ с контрастированием.
Эпендимома – вторая после астроцитомы по частоте интрамедуллярная опухоль. Спинальную локализацию имеет треть эпендимом, 2/3 приходится на желудочки головного мозга. Опухоль встречается в любом возрасте, однако пик приходится на средний. Чаще развивается у мужчин. Типичная локализация у взрослых – область конского хвоста и конечной нити, эти эпендимомы относятся к миксопапиллярному подтипу. У детей эпендимомы имеют шейную и шейно-краниальную локализацию. Эпендимомы растут медленно по длиннику спинного мозга, вызывая со временем эрозию ножек и задних отрезков тел позвонков. В аксиальной плоскости расположены центрально, симметрично занимая поперечник спинного мозга. Реактивные кисты наблюдаются в 50% случаев, чаще, чем при астроцитомах.
Также как и астроцитома, эпендимома гипоинтенсивна на Т1-взвешенных МРТ и гиперинтенсивна на Т2-взвешенных МРТ. Однако чаще встречается кровоизлияния, причем обычно по полюсам узла. После контрастирования узел виден как четко очерченный (за счет капсулы) и однородный.
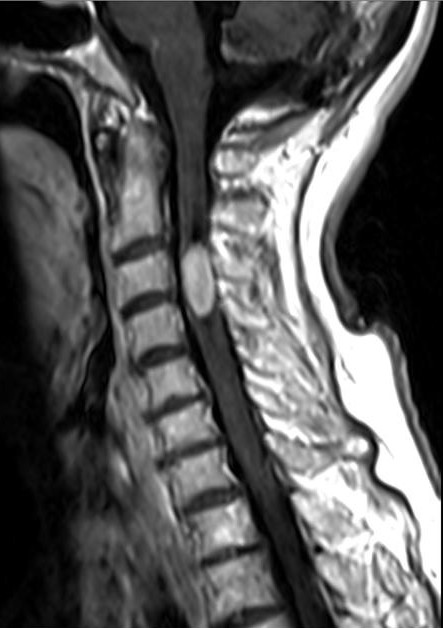
МРТ шейного отдела позвоночника. Эпендимома шейного отдела спинного мозга. Сагиттальная Т1-взвешенная МРТ после контрастирования.
Гемангиобластома наблюдается заметно реже (около 2-6%), чем астроцитома и эпендимома. Встречается чаще в среднем возрасте. Примерно в трети случаев является проявлением болезни Гиппеля – Линдау, тогда она наблюдается у более молодого контингента пациентов и может быть множественной. Спинальная гемангиобластома сопровождается реактивной кистой, по чертам напоминающаю сирингомиелитическую.
При МРТ позвоночника обнаруживается узел изо- или гипоинтенсивный спинному мозгу на Т1-взвешенных МРТ и обширная киста ликворной или несколько повышенной интенсивности сигнала. На Т2-взвешенных МРТ иногда видны расширенные сосуды, особенно вдоль задней поверхности спинного мозга. После МРТ с контрастированием узел становится ярким, четко очерченным.
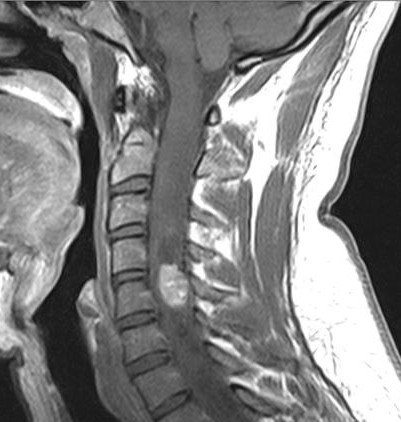
МРТ шейного отдела позвоночника. Интрамедуллярная гемангиобластома. Сагиттальная Т1-взвешенная МРТ после контрастирования.
Метастазы в спинной мозг встречаются очень редко. Из первичного узла они попадают гематогенным путём. Метастазы могут быть одиночными и множественными, иногда сочетаются с метастазами в позвонки.
Источник
