Мрт плаценты при предлежании плаценты вредно для ребенка
Плацентарная дисфункция является распространенной акушерской проблемой, которая осложняет 5-10% всех беременностей. Это прогрессирующее состояние, при котором внутриутробное снабжение кислородом и питательными веществами является недостаточным для поддержания нормального роста плода и развития органов. В настоящее время нет эффективных способов улучшения функции плаценты, тем не менее, правильная антенатальная диагностика плацентарной дисфункции приводит к четырехкратному улучшению неонатального исхода, так как это обеспечивает своевременное родоразрешение и тем самым снижает риск необратимого повреждения органов плода. В настоящее время скрининг плацентарной дисфункции фокусируется на оценках веса плода и измерениях допплеровского кровотока плода и пуповины. Тем не менее, размер плода не достаточно точно отражает функцию плаценты, кроме того, при поздней дисфункции плаценты допплер не обнаруживает патологии. Поэтому дополнительные маркеры, которые непосредственно отражают функцию плаценты, могут значительно улучшить диагностику плацентарной дисфункции. В данный момент растет интерес к МРТ плаценты из-за ее способности обнаруживать плацентарную дисфункцию in vivo.
МРТ нормальной плаценты
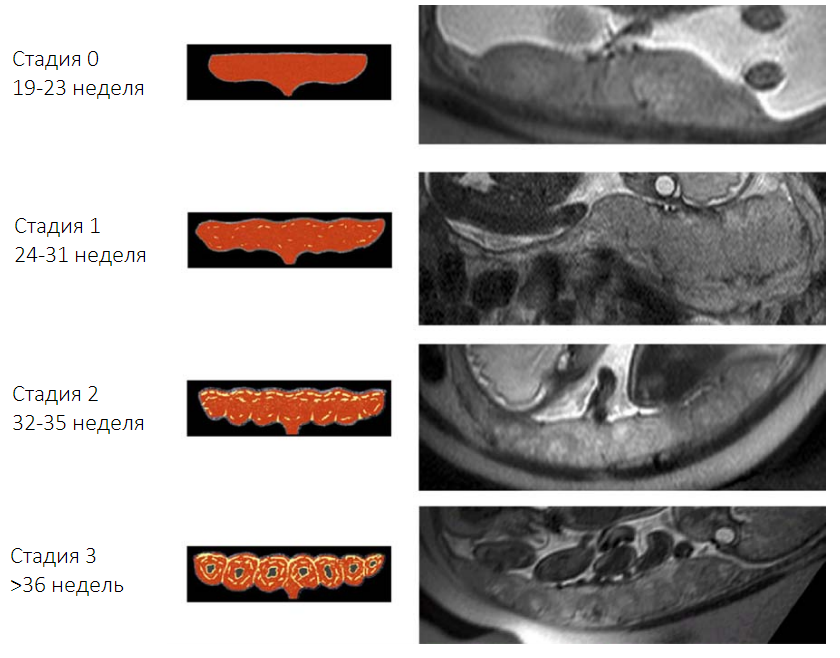
На МРТ нормальная плацента между 19 и 23 неделями беременности имеет относительно однородную высокую интенсивность сигнала Т2 и относительно низкую интенсивность сигнала Т1. В период между 24 и 31 неделей беременности можно увидеть слабо выраженную дольчатость плаценты и множественные перегородки между долями, что ведет к увеличению гетерогенности с увеличением срока беременности. Нормальный миометрий обычно выглядит трехслойным на T2-взвешенных изображениях, с неоднородно гиперинтенсивным средним слоем и более тонкими слоями с низкой интенсивностью сигнала с обеих сторон. Иногда миометрий появляется в виде одного тонкого слоя с равномерной интенсивностью сигнала в местах сдавления, например, рядом с позвоночником и аортой. Хорошо видна граница между плацентой и околоплодные водами, граница со стенкой матки также достаточно четкая.
Антенатальная МРТ нормальной плаценты показала четкие морфологические изменения во время беременности. В 2006 году была проведена томография женщин на разных сроках беременности по результатам которой исследователи выделили 4 стадии изменений в плаценте по мере увеличения срока. Стадии 0 соответствует правильная, однородная структура плаценты характерная для срока от 19 до 23 недель. С 24 по 31 неделю в плаценте начинают появляться первые изменения в виде слабо выраженной дольчатости, что соответствует стадии 1. Стадия 2 характеризуется увеличением количества и выраженности долек в сроке с 31 по 35 неделю. Плацента в сроке 36 недель и далее имеет ярко выраженную дольчатую структуру и соответствует стадии 3. По мере увеличения срока гестации также наблюдается уменьшение соотношения интенсивности сигнала плаценты/околоплодных вод.

Рисунок 1| Изменение внешнего вида плаценты на МРТ по мере увеличения срока беременности.
МРТ при задержке роста плода
Плацентарная недостаточность наиболее часто приводит к задержке роста плода, когда не достигаются параметры соответствующие сроку гестации. Недостаточное питание плода и гипоксия приводят к повышению риска когнитивных нарушений, церебрального паралича и метаболических нарушений.
Несмотря на то, что у плодов с задержкой внутриутробного развития объем плаценты увеличивается по мере увеличения срока, он остается сниженным относительно нормальных параметров. Внешний вид плаценты характеризуется утолщением и изменением формы ближе к шаровидной, с увеличением отношения толщины плаценты к объему.
Значение T2 падает при плацентарной недостаточности, что делает плаценту более темной, с большей неоднородностью, возможно, из-за областей инфаркта и фиброза.
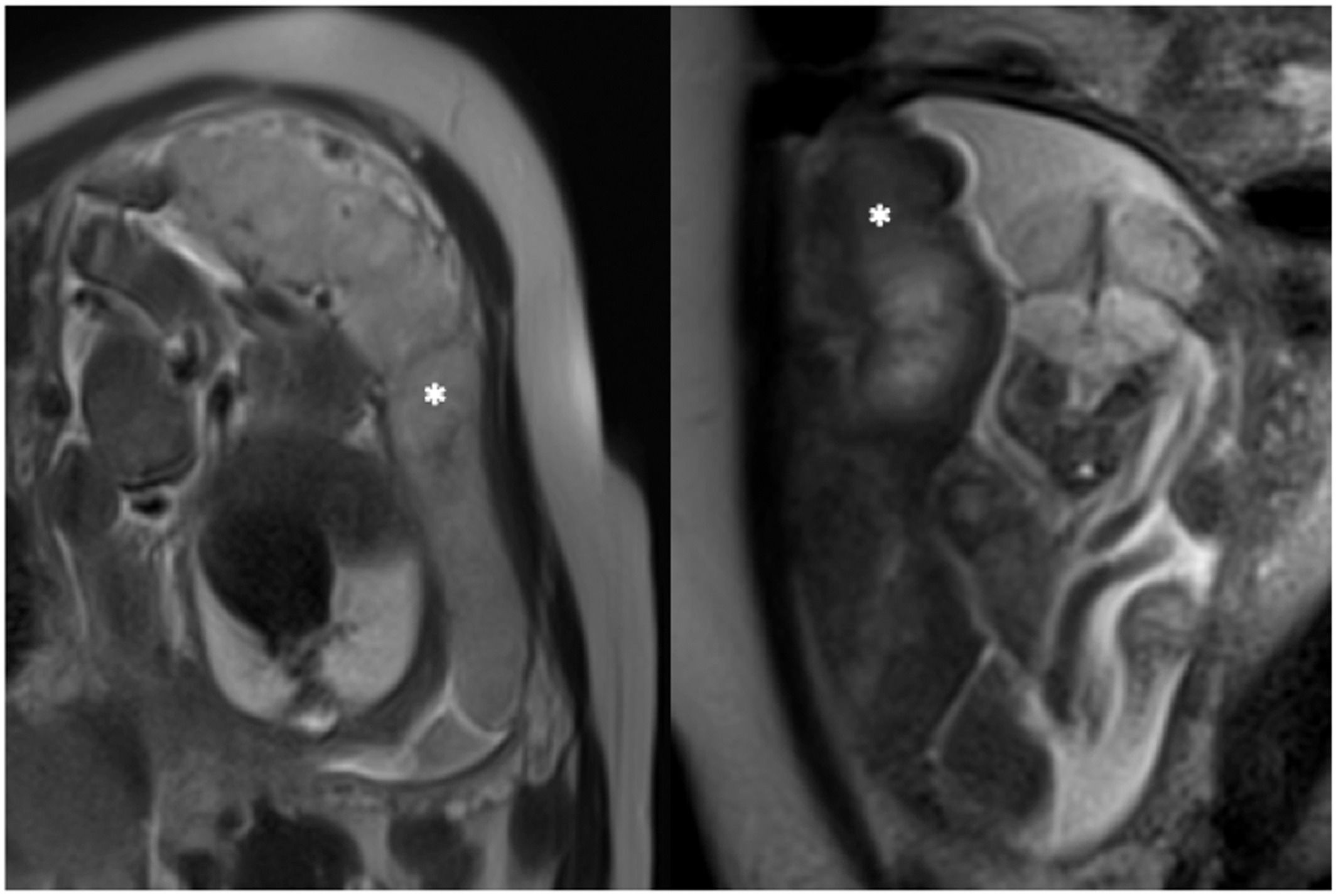
Рисунок 2 | МРТ нормальной плаценты (слева) и при задержке роста плода (справа). Плацента отмечена белой звездой. Обратите внимание на разницу во внешнем виде при взвешенной визуализации T2: нормальная плацента выглядит светлее и более однородной.
Диффузионно-взвешенные изображения
Интенсивность сигнала на диффузионно-взвешенном изображении (DWI) отражает диффузионную способность молекул воды исследуемого объекта. На диффузионную способность непосредственно влияет плотность расположения клеток и объем внеклеточного пространства.
Диффузно-взвешенная визуализация имеет потенциальную ценность при обнаружении аномалий плаценты, поскольку задержка внутриутробного роста связана с уменьшением площади поверхности обмена на уровне ворсин, что приводит к меньшей диффузионной проводимости. Среди многих причин ограничения диффузии при беременности наиболее важными являются гематомы и инфаркты плаценты, поскольку они приводят к меньшей диффузионной проводимости и ограниченному кровоснабжению вследствие дегенерации и рубцевания тканей. Таким образом, нарушение зрелости плаценты и очаговое нарушение плацентарного барьера могут привести к измененной диффузии.
В нескольких исследованиях изучающих диффузионно-взвешенные изображения плаценты с ограничением роста было установлено, что значения коэффициента диффузии плаценты значительно ниже в плацентах с задержкой роста плода.
Когда исследование выполняется в хорошо перфузируемых сосудистых тканях, измеренное затухание сигнала при низкой диффузионной сенсибилизации обусловлено не только диффузией свободной воды в ткани, но и микроциркуляцией внутри капиллярной сети. Внутривоксельное некогерентное движение (IVIM) — это традиционный вариант DWI, применяемый к перфузируемым органам. Он может быть использован при оценке капиллярного кровотока без необходимости введения контрастных веществ. При плацентарной недостаточности перфузионная фракция снижается по сравнению с нормальной плацентой.
Хотя до настоящего времени большинство исследований проводилось с целью изучения ограничения роста одного плода, в будущем визуализация перфузии может быть полезна для количественной оценки несоответствия плацентарной перфузии между близнецами и функционального объема плацентарной ткани. Это может помочь определить наилучшее место для лазерной коагуляции при лечении фето-фетального трансфузионного синдрома, гарантируя, что у каждого близнеца достаточно функционирующей ткани, чтобы выжить, или продемонстрировать, что это невозможно.
Релаксометрия
Магнитно-резонансная томография также может использоваться для оценки оксигенации плаценты, поскольку поперечное время релаксации (Т2*) зависит от наличия дезоксигемоглобина. Помимо оксигенации тканей на величину T2* также влияют элементы состава ткани, такие как плотность клеток, содержание воды, количество атомов водорода и площадь поверхности.
В плаценте время релаксации T2 уменьшается с увеличением срока беременности и значительно уменьшается в плаценте при беременности, осложненной задержкой внутриутробного развития, возможно, из-за фиброза, некроза и инфарктов в паренхиме плаценты.
Так как на результаты Т2 релаксометрии влияет уровень насыщения кислородом ткани, (более высокие значения насыщения кислородом приводят к более высоким значениям T2), МРТ может косвенно измерить фетоплацентарную оксигенацию. Насыщение кислородом в фетоплацентарной системе обычно довольно низкое по сравнению со здоровыми взрослыми показателями насыщения кислородом и оказывается значительно ниже у плодов с задержкой развития. Поскольку насыщение кислородом трудно измерить напрямую, а инвазивные методы, такие как кордоцентез, несут в себе риск выкидыша, МРТ релаксометрия обеспечивает неинвазивный способ измерения уровня кислорода в фетоплацентарной системе.
Источники:
- Sørensen A. et al. T2* weighted placental MRI: basic research tool or an emerging clinical test of placental dysfunction? //Ultrasound in Obstetrics & Gynecology. – 2019.
- Aughwane R. et al. Placental MRI and its application to fetal intervention //Prenatal diagnosis. – 2019.
- Fadl S. et al. Placental imaging: normal appearance with review of pathologic findings //Radiographics. – 2017. – Т. 37. – №. 3.
- Gowland P. Placental mri //Seminars in Fetal and Neonatal Medicine. – WB Saunders, 2005. – Т. 10. – №. 5.
- Damodaram M. et al. Placental MRI in intrauterine fetal growth restriction //Placenta. – 2010. – Т. 31. – №. 6.
- Bonel H. M. et al. Diffusion-weighted MR imaging of the placenta in fetuses with placental insufficiency //Radiology. – 2010. – Т. 257. – №. 3.
- Blaicher W. et al. Magnetic resonance imaging of the normal placenta //European journal of radiology. – 2006. – Т. 57. – №. 2.
- Sinding M. et al. Placental magnetic resonance imaging T2* measurements in normal pregnancies and in those complicated by fetal growth restriction //Ultrasound in Obstetrics & Gynecology. – 2016. – Т. 47. – №. 6.
/О беременности/Беременность/Наблюдение беременности. Здоровье

- Плацента – новый орган беременной
- Расположение плаценты: сверху, сбоку, снизу
- Почему возникает предлежание плаценты
- Как проявляется предлежание плаценты
- Развитие беременности при предлежании плаценты
- Предлежание плаценты. Что делать?
- Как рожать с предлежанием плаценты
- Как избежать предлежания плаценты
В норме плацента крепится в верхней части матки и, когда ребенок рождается, еще некоторое время остается внутри, снабжая малыша кислородом и позволяя спокойно сделать первый вдох. Однако иногда плацента оказывается не на месте – она частично или полностью перекрывает «выход» из матки и, соответственно, ребенок никак не может покинуть «свой дом» первым. Осложнение редкое, но, увы, не экзотическое.
Как же протекают беременность и роды при предлежании плаценты?
Плацента – новый орган беременной
Многие будущие мамы с волнением ожидают рождения малыша, отслеживая его рост по неделям и даже по дням. Но мало кто задумывается, что вместе с малышом внутри женщины появляется и развивается уникальный новый орган – плацента. И орган, между прочим, немаленький – весит целых полкило! Если же говорить о ее функциях, то становится понятно, что не «целых», а «всего» полкило.
Во-первых, она позволяет забрать из крови матери воду, электролиты, питательные и минеральные вещества, витамины, а главное – кислород. Но при этом кровь мамы и малыша не смешивается – не чудо ли?
Во-вторых, удалить из организма малыша все лишнее, в первую очередь – углекислый газ, ведь малыш дышит, хоть и не делает вдохов и выдохов.
В-третьих, плацента вырабатывает (или способствует выработке) различных гормонов: в их числе и хорионический гонадотропин, и прогестерон, пролактин, и эстрогены, и это еще далеко не полный список.
Наконец, плацента – это своеобразный «сторож», забирающий из крови матери полезные вещества (например, некоторые антитела, которые обеспечивают ребенку иммунную защиту с рождения) и не пропускающий вредные.
” Здоровая плацента, которая растет и развивается вместе с ребенком, это залог его здоровья и благополучия. Но она может пострадать, если окажется «в ненужном месте, в ненужное время».
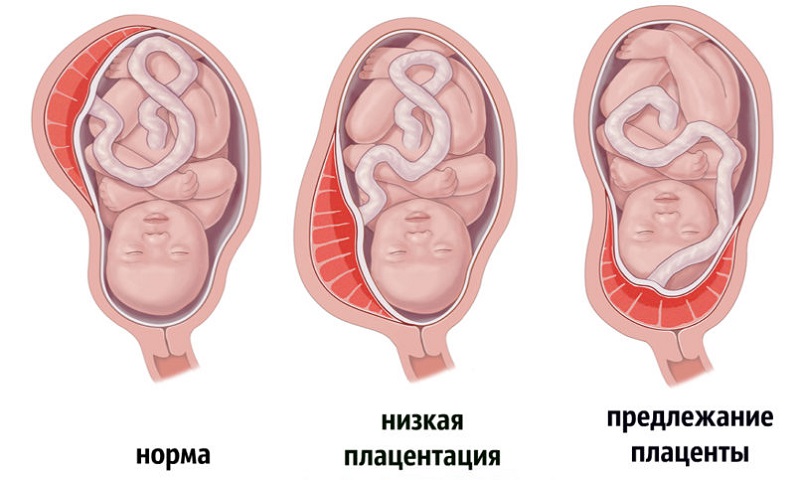
Расположение плаценты: сверху, сбоку, снизу
Наилучшее место расположения плаценты – вверху (там, где располагается дно матки) на задней стенке (сторона матки, «обращенная» к позвоночнику). Почему?
Во время роста матка растягивается спереди и книзу – там ее стенка становится тоньше, кровоснабжение, соответственно, хуже. Передняя стенка матки более уязвима – случайное падение или удар могут прийтись прямо по плаценте, в то время сзади она надежно защищена телом матки и околоплодными водами. Но самое главное, стенка матки растягивается, а вот плацента – не столь эластична. Если она расположена спереди и снизу, то плацента просто «не успевает» за стенкой матки, и постоянно «открепляется».
Чем ниже расположена плацента (особенно если речь идет о передней стенке), тем более она уязвима. Если от ее края до шейки матки остается 5-6 сантиметров, то говорят о низкой плацентации – состоянии, требующем особого внимания врачей и самой беременной.
” Однако бывает, что плацента располагается так низко, что частично или полностью закрывает цервикальный канал – «проход» в шейке матки, который должен приоткрыться во время родов.
Если роды будут проходить естественным образом, то первой «родится» плацента. В этот момент прекратится кровоснабжение ребенка, еще нерожденному малышу в буквальном смысле «перекроют кислород». Шансы на выживание при естественных родах – минимальны.
” К счастью, это достаточно редкое осложнение – встречается не чаще 1% от общего числа родов. И только в 20 случаях всех предлежаний наблюдается полное предлежание, когда плацента полностью перекрывает область внутреннего зева.
Почему возникает предлежание плаценты
Когда оплодотворенная яйцеклетка попадает из маточной трубы в тело матки, она естественным образом оказывается в самом ее верху, где и находятся выходы из труб. Обычно прикрепление плодного яйца к стенке матки происходит немедленно, именно поэтому плацента в большинстве случаев оказывается закрепленной сверху, у дна матки.
” Если прикрепление по каким-то причинам не произошло, плодное яйцо под действием силы тяжести опускается все ниже и ниже, пока, наконец, не «отыщет» место, где может закрепиться. Иногда благоприятный участок отыскивается только у внутреннего зева матки – именно там и начинает расти плацента.
Но почему прикрепление не происходит там, где предусмотрено природой? Причина в повреждении внутреннего слоя эндометрия. Это может быть следствием:
воспаления;
операции (аборта, кесарева сечения, удаления новообразований или вросшей плаценты во время предыдущих родов);
новообразований (например, миомы матки)
эндометриоза;
пороков развития матки;
многоплодной беременности.
” Предлежание плаценты редко встречается при первой беременности, однако чем больше у женщины беременностей, тем выше вероятность осложнения.
Как проявляется предлежание плаценты
Расположенная столь неудачным образом, плацента постоянно «отрывается» от растягивающихся стенок матки. Поэтому у таких беременных часты маточные кровотечения. Порой они начинаются уже в первом триместре, а на второй половине срока – практически всегда. Любые сокращения матки (в том числе тренировочные схватки) провоцируют их усиление.
” После частичной отслойки плаценты кровоточит насыщенная кровеносными сосудами стенка матки. У эмбриона, как мы уже упоминали, независимая система кровообращения, и он кровь не теряет. Однако его развития страдает из-за ухудшения снабжения кислородом и питательными веществами.
Также факторами, провоцирующими кровотечение могут быть:
кашель или чихание, провоцирующие напряжение брюшной стенки;
напряжение при дефекации, особенно при запорах;
любая физическая нагрузка, затрагивающая мышцы пресса;
интимная близость;
гинекологический осмотр;
баня, сауна и горячая ванна.
Болевых ощущений при этом обычно не возникает, часто кровотечение начинается и заканчивается внезапно для самой беременной. Оно может быть как скудным (мажущие кровянистые выделения), так и пугающе обильным.
Развитие беременности при предлежании плаценты
Положение плаценты может меняться в ходе беременности. Ведь это живой действующий орган, у которого одни участки могут отмирать, другие, напротив, разрастаться. К тому же стенка матки может растянуться ниже плаценты, и она, таким образом, поднимется. Важно, чтобы врач контролировал ее положение – обычно это делается при помощи УЗИ на 12-16й, 20-22й и 36-й неделях беременности, но при необходимости врач может проводить исследование и чаще.
” С точки зрения миграции плаценты благоприятно как раз ее расположение на передней стенке матки: она растягивается сильнее и, соответственно, больше вероятность, что и плацента поднимется.
Если же предлежание плаценты сохраняется, то будущей маме это грозит анемией – организму во время беременности и так приходится увеличивать объем циркулирующей крови (примерно на литр), и если необходимо компенсировать еще и регулярную кровопотерю, то уровень гемоглобина может упасть до критического. У малыша, соответственно, возникает гипоксия, которая замедляет его развитие и негативно сказывается на развитии мозга малыша.
Но самое опасное – это, конечно, отслойки плаценты. Чем больше площадь, отделившаяся от стенки матки, тем хуже снабжение малыша кислородом и питательными веществами. В крайнем случае это может привести к внутриутробной гибели плода.
” Если отслоилось не более четверти площади плаценты, то прогноз для ребенка относительно благоприятен. Отслойка более 1/3 площади плаценты чаще всего приводит к гибели плода.
Приблизительно у каждой третьей беременности с предлежанием плаценты наблюдается пониженное артериальное давление.
Предлежание плаценты. Что делать?
Лежать! Это, конечно, некоторое преувеличение, но все же главное правило для беременной с предлежанием плаценты – максимальный покой. Никаких физических и эмоциональных нагрузок (стресс тоже может вызвать спазм матки) и никакой интимной жизни. Тем не менее, если нет регулярных обильных кровотечений, в первой половине беременности женщина может оставаться дома и заниматься несложными бытовыми вещами.
Начиная с 24-й недели беременных с предлежанием плаценты, особенно полным, госпитализируют. Что ждет беременную в стационаре?
Постельный режим. Даже при отсутствии кровотечения его соблюдение жизненно важно для здоровья малыша.
Лечение, направленное на предотвращение любых сокращения матки. Периодические спазмы – это совершенно нормальное явление, а в конце беременности они и вовсе необходимы: так организм готовится к родам. Однако для предлежащей плаценты они губительны.
Лечение анемии и проявлений плацентарной недостаточности. Необходимо компенсировать маме и ребенку нехватку кислорода и питательных веществ, возникающих из-за постоянных отслоек плаценты.
” В стационаре беременность стараются по возможности продлить до 37-38 недель.
Как рожать с предлежанием плаценты
Увы, при полном предлежании плаценты возможность естественных родов совершенно исключена. Ведь чтобы освободить путь ребенку, плацента должна полностью отделиться и выйти из матки. А как только он отделится, ребенок лишится кислорода и рефлекторно попытается вдохнуть – попросту утонет во внутриутробной жидкости. Вот почему беременных не выписывают из стационара, даже если у них нет кровотечений. Внезапно начавшееся кровотечение, падение артериального давления, критические показатели гемоглобина – все это прямые показания к экстренному кесареву сечению.
Также кесарево сечение выполняют при наличии рубцов на матке, многоплодной беременности и неправильном положении плода, что особенно часто встречается при предлежании плаценты.
” При неполном (краевом) предлежании плаценты акушер-гинеколог действует «по ситуации». Основным ориентиром становится наличие кровотечения.
Если ребенок расположен правильно, кровотечения нет или оно небольшое, шейка матки готова к раскрытию, то производится вскрытие плодного пузыря. Ребенок опускается и прижимает своей головой плаценту к стенке матки, не давая ей отслоиться. Одновременно малыш давит на шейку матки, заставляя ее раскрываться быстрее. Ели кровотечение не только не останавливается, но даже усиливается, проводится экстренная операция.
” Естественные роды при неполном предлежании плаценты возможно, но в реальности проходят не более чем в 25-20% случаев. Слишком много благоприятных обстоятельств должно сойтись: и правильное расположение ребенка, и прекращение кровотечения под давлением плода, и высокая степень зрелости шейки матки, и активная родовая деятельность.
Еще одна проблема родов с предлежанием плаценты, это… отделение последа после рождения ребенка! Казалось бы, в чем проблема – плацента и так норовила отслоиться на протяжении 9 месяцев. Однако матка после родов сокращается неравномерно. Сильнее всего – верхний отдел, где находится дно матки. А растянутый нижний сокращается гораздо дольше и слабее. Поэтому, во-первых, участки плаценты, которые не отделились в ходе потуг, потом отделяются с большим трудом. А во-вторых, после ее отделения возникают обильные маточные кровотечения, поскольку слабые спазмы «не пережимают» мелкие кровеносные сосуды.
Как избежать предлежания плаценты
Вероятно, если вы только задумались о предстоящей беременности, вам хочется избежать такого неприятного осложнения, как предлежание плаценты. Для этого нужно:
избегать прерывания беременности, особенно медицинских абортов (на сроке до 12 недель), отдавая предпочтение другим способом контрацепции;
вовремя и до конца лечить любые воспалительные заболевания репродуктивных органов;
при наличии гормональных нарушений следовать всем рекомендациям гинеколога-эндокринолога.
К счастью, даже полное предлежание плаценты — не приговор. Акушеры помогут вам выносить и родить здорового ребенка, главное – спокойствие и точное соблюдение всех врачебных рекомендаций!
21.08.2018
Подготовила Анна Первушина
![]()
![]()
Жанна (Гость)
Здравствуйте! как у вас прошли роды с третьим ребенком? У меня тоже предлежание, очень волнуюсь
Здравствуйте,у меня полное предлежание плаценты,короткая шейка 2,8 и миома 7,8 мм.Срок 27 недель.Переехали в Дагестан.Здесь врачи боюсь не смогут мне помочь.Сама я москвичка,хочу полететь туда,Можно ли мне лететь с таким диагнозом 2,5 часов?
Добрый день! Могут ли подтекать околоплодные воды при полном предлежании плаценты?
Здраствуйте! У меня на третьем ребёнка было предлежание плоцента теперь на четвёртого беременна что мне делать это не опасно?
