Мрт почек с мр урографией

Благодаря появлению магнитно-резонансной урографии у врачей есть возможность без проведения инвазивных вмешательств визуализировать верхние мочевые пути. А также только данная методика позволяет получить трехмерное изображение верхних мочевых путей без лучевой нагрузки на пациента, которое можно вращать в любой плоскости.
Данная методика основана на разнице интенсивности сигналов от малоподвижных и неподвижных жидкостей и сигналов от окружающих тканей и органов. Получается трехмерное изображение мочевых путей, кист разной локализации. Магнитно-резонансная урография позволяет оценивать наличие и степень расширения мочевыводящих путей, определять уровень обструкции и ее причины. Очень важная особенность этого метода-визуализация отека паранефральной и парауретральной клетчатки, что является важным диагностическим критерием при дифференцировке острой и неострой окклюзии мочевыводящих путей.
Нерасширенные мочевые пути слабо визуализируются или не визуализируются вообще, это связано с небольшим количеством мочи, и, как результат, слабая интенсивность МР-сигнала. Чаще всего решение этой ситуации – прием диуретиков (лазикс, фуросемид), которые вводятся непосредственно перед проведением исследования и вызывают расширение ЧЛС и мочеточников.
МР-урография – доступный, быстрый и эффективный метод. Исследование не требует никакой подготовки пациента, продолжительность исследования 20 мин.
Эта методика позволяет визуализировать проявления различных патологических изменений почек и мочевыводящих путей.
Гидронефроз – проявляется расширением чашечек и лоханки, истончением паренхимы почек и нарушением всех функций почек. Причиной гидронефроза может служить добавочный сосуд почки, мочекаменная болезнь, опухоль забрюшинного пространства, прямой кишки или матки, сдавливающие мочеточники.
Клинические проявления:
- боли в области поясницы (тупая, ноющая, с приступами почечной колики)
- пальпируемое образование в подреберье, обусловленное увеличением размеров
- гематурия (кровь в моче)
- помутнение мочи
- общие симптомы (недомогание, быстрая утомляемость, снижение работоспособности, плохой сон)
Левосторонний гидронефроз с дилатацией левой почечной лоханки. Пельвиуретральный переход заметно сужен, присутствует задержка выведения жидкости в левый мочеточник.

Гидронефротическая трансформация левой почки III ст, паренхима почки визуализируется в виде тонкого ободка, толщиной до 0,1-0,2 см, резко атрофична. Стеноз лоханочно-мочеточникового сегмента слева (хроническая обструктивная уропатия), (стрелка).

Выраженное расширение ЧЛС обеих почек, значительное расширение и S-образная извитость мочеточников с обеих сторон на фоне инфравезикальной обструктции при доброкачественной гиперплазии предстательной железы. Гиднонефроз правой почки II-III ст., левой почки II ст.
Киста почки – это доброкачественное округлое мешотчатое новообразование, ограниченное соединительнотканной капсулой, наполненной прозрачным жидкостным содержимым.
Клинические проявления:
- в большинстве случаев — не имеет клинических проявлений и является случайной находкой во время проведения УЗИ;
- тупые ноющие боли в области почки на стороне поражения. при присоединении инфекции, возникают симптомы пиелонефрита – общая слабость, повышение температуры тела, ноющие боли в пояснице, учащенное, нередко болезненное мочеиспускание, мышечные и суставные боли.
В обеих почках не расширены чашечки, но визуализируются кисты, что и было доказано на МР-урографии.


Клинические проявления:
- симптомы, характерные для острого пиелонефрита (повышение температуры, боль в области поясницы; учащенные пульс и дыхание)
- при нарушении оттока мочи наблюдается клиническая картина, как при остром гнойно-воспалительном процессе в почке (высокая температура тела гектического характера с потрясающим ознобом, учащенный пульс и дыхание, головная боль, жажда, рвота, иктеричность склер, адинамия, боль в области почки).
МР-урография показывает преимущественно кистозное поражение (стрелка) в верхнем полюсе левой почки с отеком.

Мочекаменная болезнь — результат сложных процессов, происходящих вследствие нарушения баланса белка и изменения ткани почек. При сочетании ряда факторов из молекул образуется комплекс (мицелла), который служит ядром будущего камня. Конкременты образуются из фибриновых нитей, аморфных осадков мочи, инородных тел, клеточного детрита, бактерий и соли.
Клинические проявления:
- частое болезненное мочеиспускание,
- боль в пояснице, возникающая при движении или физических нагрузках,
- кровь в моче.
При расположении конкремента в мочеточнике появляется боль в области паха, нижнего отдела живота и бедер; частые позывы на мочеиспускание.
Если конкремент закупоривает отверстие мочеточника, нарушается отток мочи из почек, далее развивается приступ острой почечной колики.
Локализация камней в мочевом пузыре проявляется болью в нижней части живота, которая возникает при движениях, физическом напряжении или мочеиспускании и распространяются в промежность и половые органы.
Конкременты в правой почке. МР-урография подтверждает присутствие дефекта (стрелка) в почечной лоханке.

Обследование женщины с послеродовой гематурией.

МР-урография может применяться в качестве быстрого неинвазивного метода исследования у пациентов с различной симптоматикой, связанной с почками.
Источник
МРТ урография — это способ визуализации мочевыделительной системы с использованием магнитно-резонансной томографии. Метод позволяет определить наличие и степень расширения мочевыводящих путей, оценить работу почек, получить информацию об их функционировании.
Это современная, безопасная и очень точная методика. Традиционная урография выполняется с использованием рентгеновского излучения и йодосодержащих контрастных веществ и в настоящее время применяется гораздо реже из-за ограничений диагностики и возможности осложнений.
Урография с использованием компьютерной томографии дает более точную оценку строения мочевой системы, в отличие от традиционной. Но КТ также требует применения йодсодержащих контрастных веществ и рентгеновского излучения. Поэтому в диагностике патологий мочевой системы, в частности у детей, все чаще используется именно магнитно-резонансная томография.
Что показывает МРТ урография?
Магнитно-резонансная урография показывает все элементы мочевыделительной системы: положение, величину и форму почек, а также мочевыводящие пути по всей длине – мочеточники, мочевой пузырь и мочеиспускательный канал.
Для получения изображений применяются два способа:
- статический;
Не требует введения контрастных веществ, и показывает только общие параметры органов мочевыделительной системы, их расположение, форму и размеры. Метод упрощает поиск сужений мочеточников и применяется при заболеваниях, протекающих с расширением мочевыводящих путей.
- динамический.
Выполняется после внутривенного введения контраста, используемого в магнитно-резонансной томографии – гадолиния. Применение динамической техники позволяет вести наблюдение за функционированием всей мочевой системы. Позволяет провести поэтапный анализ процессов мочеобразования и мочевыделения, провести анализ структуры почек, а также определить форму мочевыводящих путей, выявить их расширение.
МР-урография чаще всего проводится комплексно, то есть с использованием обоих способов, что обеспечивает полную диагностику, а также дает оценку функционирования всей мочевыделительной системы.
Показания к МР-урографии
Исследование мочевой системы с помощью магнитно-резонансной томографии может быть назначено в следующих случаях:
- подозрение на опухоль паренхимы почек или почечной лоханки;
- выявление кисты почек;
- диагностика изменений в области почек, например, опухолей или абсцессов;
- подозрение или наличие конкрементов в мочевыводящих путях (почечнокаменная и мочекаменная болезни);
- диагностика причин сужения или расширения мочевыводящих путей и препятствий оттоку мочи;
- оценка врожденных пороков развития мочевой системы;
- оценка мочевого пузыря при раковых процессах;
- диагностика дивертикулита стенок мочевого пузыря;
- травмы мочевой системы;
- определение причин гипертонии;
- контроль после трансплантации почки и другое.
Подготовка к исследованию
Магнитно-резонансная урография не требует специальной подготовки со стороны пациента. Может потребоваться принести с собой анализ крови на уровень креатинина – результат должен быть не старше 14 дней. Также необходимо принести результаты предыдущих обследований.
Важные сведения и противопоказания
Исследование мочевыделительной системы с помощью магнитно-резонансной томографии является неинвазивным и безопасным для пациентов. Однако, существуют риски, связанные с наличием в теле пациента металлических элементов, которые могут быть сдвинуты под действием магнитного поля или может произойти повышение температуры вокруг них. Это особенно опасно, когда инородное тело находится в глазу.
Сканирование не может быть выполнено у лиц с имплантированным кардиостимулятором, кохлеарными имплантами, нейростимуляторами и использующих инсулиновые помпы. Современные эндопротезы, стоматологические имплантаты, неподвижные стоматологические аппараты, как правило, не являются противопоказанием для этого исследования. Татуировки иногда могут привести к ожогам кожи, если они содержат красители из частиц металла.
Достоинства метода
Диагностика заболеваний мочевыделительной системы обычно начинается с УЗИ, так как это самый доступный и безопасный метод. Выбор дальнейших исследований зависит от типа расстройства, но следует также принимать во внимание безопасность пациента. МРТ урография может быть использована в случаях, когда нельзя использовать другие методы визуализации, например, классической урографии или компьютерной томографии. В основном это касается обследования детей и беременных женщин.
Собранные учеными данные показывают, что МР-урография имеет большую ценность чем другие методы визуализации в диагностике причин сужения мочевыводящих путей, гематурии, а также врожденных дефектов выделительной системы.
Точность визуализации мягких тканей при МРТ обеспечивает выявление онкологических заболеваний почек и мочевого пузыря (так называемая виртуальная цистоскопия) даже на ранней стадии. Исследование также предоставляет информацию о функционировании почек. При почечной недостаточности возможно проведение сканирования статическим способом.
Также стоит отметить, что контрастные вещества, используемые при МР-урографии являются более безопасными, чем йодсодержащие контрастные средства, применяемые в классической урографии и при компьютерной томографии.
Данная статья содержит только общие сведения, не является научным материалом и не должна рассматриваться в качестве замены рекомендаций врача.
Источник
Магнитно-резонансная урография
Показания к МР урографии
- Дети и беременные с расширением чашечно-лоханочной системы;
- Оценка целостности мочевыводящих путей после травмы;
- Предполагаемые и установленные обструкции уретры;
- Частые инфекции мочевыводящих путей;
- Подозрение на наличие врожденных аномалий;
- Опеределение локального рака;
- Туберкулез мочеполового тракта;
- Урогенитальные карциномы;
- Уролгические злокачественные новообразования;
- Гидронефроз;
- Рак почки;
- Гематрурия
Противопоказания
- Любой электрический, магнитный или механический активированный имплантат (например, кардиостимулятор, биостимулятор инсулиновой помпы, нейростимулятор, кохлеарный имплантат, и слуховые аппараты);
- Внутричерепные аневризмальные клипсы (кроме титановых);
- Беременность (в случае если риск при исследовании превышает пользу);
- Внутривенное контрастирование у беременных пациенток не применяется;
- Наличие ферромагнитных хирургических зажимов или скоб;
- Наличие металлического инородного тела в глазу;
- Наличие в организме металлических осколков, пуль.
Подготовка пациента к исследованию
- Перед процедурой сканирования необходимо получить письменное согласие пациента на проведение исследования;
- Попросите пациента вытащить все металлические предметы, включая ключи, мелочь, кошелек, пластиковые карты с магнитными полосами, ювелирные изделия, слуховые аппараты и шпильки;
- При необходимости, для пациентов страдающих клаустрофобией, предложить сопровождающего (например, родственника или сотрудника);
- Проинструктируйте пациента о необходимости задержки дыхания при проведении сканирования (предварительно потренировавшись 2-3 раза перед началом процедуры);
- Система для внутривенного введения препарата (инжектор) подсоединяется к пациенту через локтевую вену посредством удлиняющей трубки (перфузора);
- Перед сканированием пациенту должны быть разъяснены преимущества и возможные осложнения при введении контрастного вещества;
- Гадолиний возможно применять только у пациентов с СКФ > 30;
- Предложить пациенту беруши, или наушники для дополнительного комфорта;
- Необходимо разъяснить пациенту порядок проведения процедуры;
- Предупредить пациента сохранять спокойствие во время процедуры;
- Отметить вес пациента.
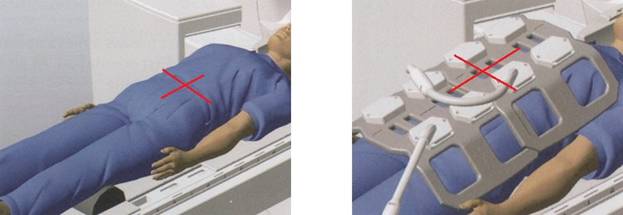
Положение при проведении исследования
- Положение пациента лежа на спине головой по направлению к магниту (на спине головой вперед);
- Пациент размещается над катушкой для позвоночника, а катушки для туловища устанавливаются над тазом и животом (верхняя граница – уровень сосков и нижняя граница на 3 дюйма ниже лобкового симфиза);
- Надежно закрепите катушку для туловища с помощью фиксаторов для предотвращения образования респираторных артефактов;
- Для дополнительного комфорта дайте пациенту подушку под голову и валик под ноги;
- Центральный луч лазера фокусируется над подвздошным гребнем.
Предложенные протоколы параметров и планирования исследования
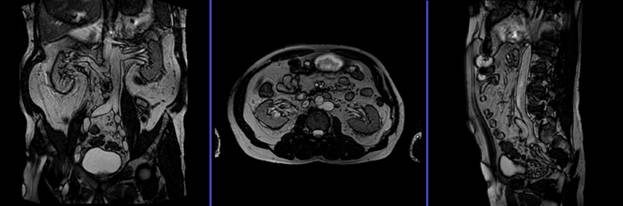
Локалайзер
Первично при планировании последовательности должны быть выполнены снимки в 3 плоскостях. Это быстрые единичные короткие снимки, с 25 сек выдержкой, отлично отображающие сосудистые структуры брюшной полости. Для получения наилучших результатов выполняйте не менее 5-8 срезов в каждой плоскости.
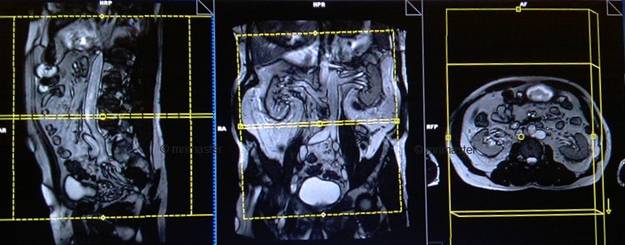
Серия T2 TRUFI с жироподавлением, аксиальный срез 4 мм
Планирование аксиальных срезов на коронарной плоскости; угловое расположение блока должно быть параллельно правому и левому подвздошному гребню. Проверьте расположение блока на 2-х других плоскостях. Соответствующий угол должен быть получен в сагиттальной плоскости (перпендикулярно поясничному отделу позвоночника или мочеточникам). Срезы должны полностью покрывать брюшную полость и таз от уровня диафрагмы до лобкового симфиза. Поле обзора должно охватывать всю брюшную полость (обычно оно составляет 350-400 мм).
Параметры
TR | TE | FLIP | NXA | SLICE | MATRIX | FOV | PHASE | OVERSAMPLE | IPAT |
4-5 | 2-3 | 60 | 1 | 4мм | 320×256 | 350-400 | R>L | 50% | ON |
Серия T2 haste аксиальный срез 4 мм
Планирование аксиальных срезов на коронарной плоскости; угловое расположение блока должно быть параллельно правому и левому подвздошному гребня. Проверьте расположение блока на 2-х других плоскостях. Соответствующий угол должен быть получен в сагиттальной плоскости (перпендикулярно поясничному отделу позвоночника или мочеточникам). Срезы должны полностью покрывать брюшную полость и таз от уровня диафрагмы до лобкового симфиза. Поле обзора должно охватывать всю брюшную полость (обычно оно составляет 350-400 мм).

Параметры
TR | TE | FLIP | NXA | SLICE | MATRIX | FOV | PHASE | OVERSAMPLE | IPAT |
1000-1500 | 100 | 150 | 1 | 4мм | 320×320 | 400-450 | А>Р | 50% | ON |
Серия T1 flash / vibe 3D с жироподавлением, коронарный срез 2мм
Планирование коронарных срезов на аксиальной плоскости; угловое расположение блока параллельно средней линии воль правой и левой почки. Проверьте расположение блока на 2-х других плоскостях. Соответствующий угол должен быть получен в сагиттальной плоскости (параллельно поясничному отделу позвоночника). Срезы должны полностью покрывать всю мочевыделительную систему. Фаза супердискретизации, в случае моделирования 3D блоков, должна применяться, чтобы предупредить появление артефактов заворота. Поле обзора должно охватывать область почек и мочевого пузыря. Предупредите пациента о необходимости задержки дыхания во время сканирования. (В нашем отделении мы инструктируем пациентов вдохнуть и выдохнуть дважды, прежде чем «вдохнуть и задержать дыхание» при старте сканирования).
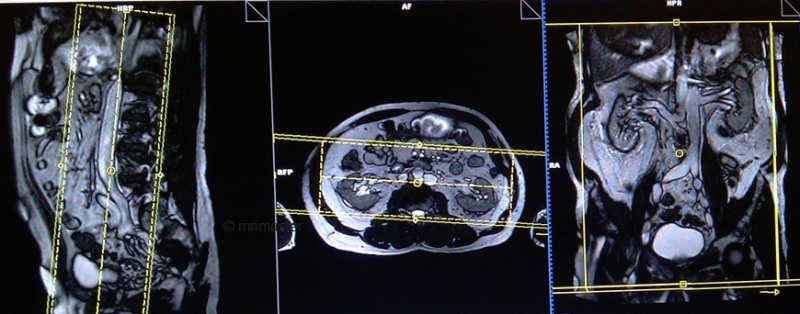
Параметры
TR | TE | FLIP | NXA | SLICE | MATRIX | FOV | PHASE | OVERSAMPLE | IPAT |
4-5 | 3 | 12 | 1 | 2мм | 320×256 | 350-400 | R>L | 50% | OFF |
Серия T2 haste коронарный срез 3 мм
Планирование коронарных срезов на аксиальной плоскости; угловое расположение блока параллельно средней линии вдоль правой и левой почек. Проверьте расположение блока на 2-х других плоскостях. Соответствующий угол должен быть получен в сагиттальной плоскости (параллельно поясничному отделу позвоночника). Срезы должны полностью покрывать всю мочевыделительную систему. Фаза супердискретизации, в случае моделирования 3D блоков, должна применяться, чтобы предупредить появление артефактов заворота. Поле обзора должно охватывать область почек и мочевого пузыря. Предупредите пациента о необходимости задержки дыхания во время сканирования. (В нашем отделении мы инструктируем пациентов вдохнуть и выдохнуть дважды, прежде чем «вдохнуть и задержать дыхание» при старте сканирования).
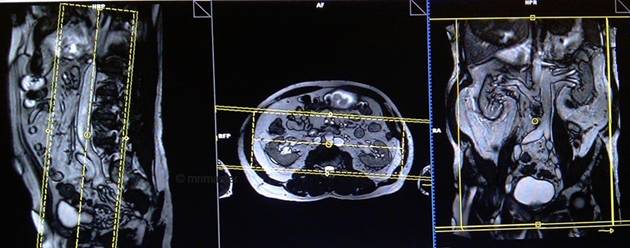
Параметры
TR | TE | FLIP | NXA | SLICE | MATRIX | FOV | PHASE | OVERSAMPLE | IPAT |
1000-1500 | 100 | 150 | 1 | 3мм | 320×256 | 400-450 | R>L | 50% | OFF |
Серия T2 HASTE толстый единичный косой коронарный срез 60 мм, на задержке дыхания
Планирование коронарных срезов на аксиальной плоскости; угловое расположение блока параллельно средней линии вдоль правой и левой почек. Проверьте расположение блока на 2-х других плоскостях. Соответствующий угол должен быть получен в сагиттальной плоскости (параллельно уретре). Толщина среза должна быть достаточной, чтобы покрыть оба мочеточника. Фаза супердискретизации, в случае моделирования 3D блоков, должна применяться, чтобы предупредить появление артефактов заворота. Поле обзора должно охватывать область почек и мочевого пузыря. Предупредите пациента о необходимости задержки дыхания во время сканирования. (В нашем отделении мы инструктируем пациентов вдохнуть и выдохнуть дважды, прежде чем «вдохнуть и задержать дыхание» при старте сканирования).
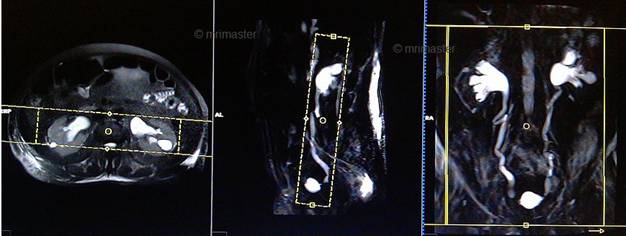
Параметры
TR | TE | FLIP | NXA | SLICE | MATRIX | FOV | PHASE | OVERSAMPLE | IPAT |
1000-1500 | 100 | 150 | 1 | 60мм | 320×256 | 400-450 | R>L | 50% | OFF |
Серия T2 haste толстый единичный косой сагиттальный срез 60 мм, на задержке дыхания (справа)
Планирование сагиттальных срезов на коронарной плоскости; угловое расположение блока параллельно правому мочеточнику. Проверьте расположение блока на 2-х других плоскостях. Соответствующий угол должен быть получен в аксиальной плоскости (перпендикулярно правой почечной чашке). Толщина среза должна быть достаточной, чтобы покрыть весь мочеточник. Чтобы предупредить появление артефактов заворота должна применяться фаза супердискретизации. Поле обзора должно охватывать область почек и мочевого пузыря. Предупредите пациента о необходимости задержки дыхания во время сканирования. (В нашем отделении мы инструктируем пациентов вдохнуть и выдохнуть дважды, прежде чем «вдохнуть и задержать дыхание» при старте сканирования).
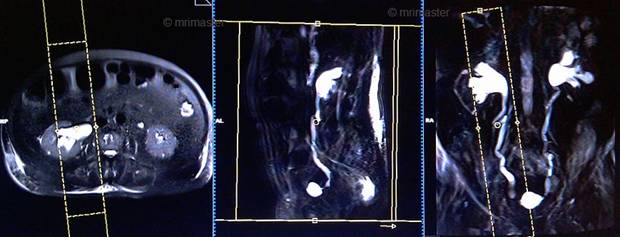
Параметры
TR | TE | FLIP | NXA | SLICE | MATRIX | FOV | PHASE | OVERSAMPLE | IPAT |
1000-1500 | 100 | 150 | 1 | 60мм | 320×256 | 400-450 | R>L | 50% | OFF |
Серия T2 haste толстый единичный косой сагиттальный срез 60 мм, на задержке дыхания (слева)
Планирование сагиттальных срезов на коронарной плоскости; угловое расположение блока параллельно левому мочеточнику. Проверьте расположение блока на 2-х других плоскостях. Соответствующий угол должен быть получен в аксиальной плоскости (перпендикулярно левой почечной чашке). Толщина среза должна быть достаточной, чтобы покрыть весь мочеточник. Чтобы предупредить появление артефактов заворота должна применяться фаза супердискретизации. Поле обзора должно охватывать область почек и мочевого пузыря. Предупредите пациента о необходимости задержки дыхания во время сканирования. (В нашем отделении мы инструктируем пациентов вдохнуть и выдохнуть дважды, прежде чем «вдохнуть и задержать дыхание» при старте сканирования).
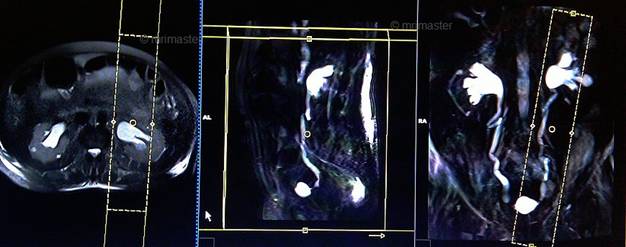
Параметры
TR | TE | FLIP | NXA | SLICE | MATRIX | FOV | PHASE | OVERSAMPLE | IPAT |
1000-1500 | 100 | 150 | 1 | 60мм | 320×256 | 400-450 | R>L | 50% | OFF |
Пауза для введения контраста
Введение контрастного вещества и сроки проведения сканирования
Техника контрастирования:
Это наиболее простой метод. Суть заключается в оценке скорости передвижения контрастного вещества от места инъекции в сосудистой структуре почек. Эта методика в значительной степени зависит от места введения контрастного вещества, возраста пациента, сердечного выброса, и анатомии сосудов. В основном распространение контраста из локтевой вены в брюшную аорту длится около 18-25 секунд. Таким образом, сканирование можно начинать по истечению 25 секунд после введения контраста.
Серия T1 flash / vibe 3D c жироподавлением, коронарный срез 2 мм, артериальная фаза 25 сек
Планирование коронарных срезов на аксиальной плоскости; угловое расположение блока параллельно средней линии вдоль правой и левой почек. Проверьте расположение блока на 2-х других плоскостях. Соответствующий угол должен быть получен в сагиттальной плоскости (параллельно поясничному отделу позвоночника). Срезы должны полностью покрывать всю мочевыделительную систему. Фаза супердискретизации, в случае моделирования 3D блоков, должна применяться, чтобы предупредить появление артефактов заворота. Поле обзора должно охватывать область почек и мочевого пузыря. Предупредите пациента о необходимости задержки дыхания во время сканирования. (В нашем отделении мы инструктируем пациентов вдохнуть и выдохнуть дважды, прежде чем «вдохнуть и задержать дыхание» при старте сканирования).
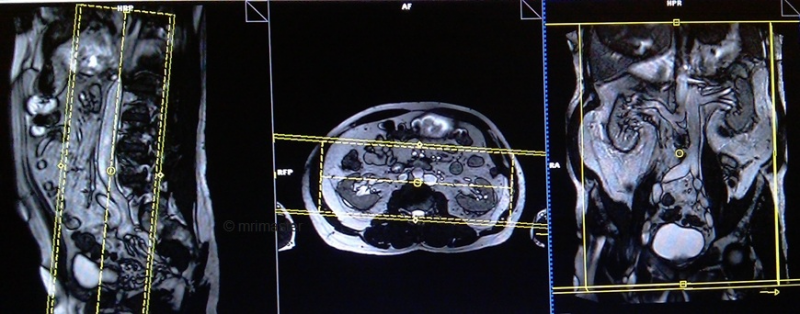
Параметры
TR | TE | FLIP | NXA | SLICE | MATRIX | FOV | PHASE | OVERSAMPLE | IPAT |
4-5 | 2 | 12 | 1 | 2мм | 320×256 | 350-400 | R>L | 50% | OFF |
Серия T1 flash / vibe 3D с жироподавлением коронарный срез 2 мм, венозная фаза 50 сек
Планирование коронарных срезов на аксиальной плоскости; угловое расположение блока параллельно средней линии вдоль правой и левой почек. Проверьте расположение блока на 2-х других плоскостях. Соответствующий угол должен быть получен в сагиттальной плоскости (параллельно поясничному отделу позвоночника). Срезы должны полностью покрывать всю мочевыделительную систему. Фаза супердискретизации, в случае моделирования 3D блоков, должна применяться, чтобы предупредить появление артефактов заворота. Поле обзора должно охватывать область почек и мочевого пузыря. Предупредите пациента о необходимости задержки дыхания во время сканирования. (В нашем отделении мы инструктируем пациентов вдохнуть и выдохнуть дважды, прежде чем «вдохнуть и задержать дыхание» при старте сканирования).

Параметры
TR | TE | FLIP | NXA | SLICE | MATRIX | FOV | PHASE | OVERSAMPLE | IPAT |
4-5 | 2 | 12 | 1 | 2мм | 320×256 | 350-400 | R>L | 50% | OFF |
Серия T1 flash / vibe 3D с жироподавлением коронарный срез 2 мм, с задержкой 5 минут
Планирование коронарных срезов на аксиальной плоскости; угловое расположение блока параллельно средней линии вдоль правой и левой почек. Проверьте расположение блока на 2-х других плоскостях. Соответствующий угол должен быть получен в сагиттальной плоскости (параллельно поясничному отделу позвоночника). Срезы должны полностью покрывать всю мочеполовую систему. Фаза супердискретизации, в случае моделирования 3D блоков, должна применяться, чтобы предупредить появление артефактов заворота. Поле обзора должно охватывать область почек и мочевого пузыря. Предупредите пациента о необходимости задержки дыхания во время сканирования. (В нашем отделении мы инструктируем пациентов вдохнуть и выдохнуть дважды, прежде чем «вдохнуть и задержать дыхание» при старте сканирования).
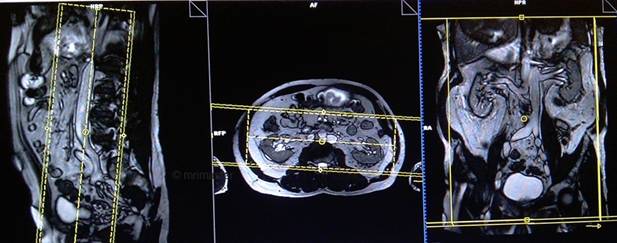
Параметры
TR | TE | FLIP | NXA | SLICE | MATRIX | FOV | PHASE | OVERSAMPLE | IPAT |
4-5 | 2 | 12 | 1 | 2мм | 320×256 | 350-400 | R>L | 50% | OFF |
Cерия T1 flash 3D с жироподавлением коронарный срез 2 мм, с задержкой 10 минут
Планирование коронарных срезов на аксиальной плоскости; угловое расположение блока параллельно средней линии вдоль правой и левой почек. Проверьте расположение блока на 2-х других плоскостях. Соответствующий угол должен быть получен в сагиттальной плоскости (параллельно поясничному отделу позвоночника). Срезы должны полностью покрывать всю мочеполовую систему. Фаза супердискретизации, в случае моделирования 3D блоков, должна применяться, чтобы предупредить появление артефактов заворота. Поле обзора должно охватывать область почек и мочевого пузыря. Предупредите пациента о необходимости задержки дыхания во время сканирования. (В нашем отделении мы инструктируем пациентов вдохнуть и выдохнуть дважды, прежде чем «вдохнуть и задержать дыхание» при старте сканирования).
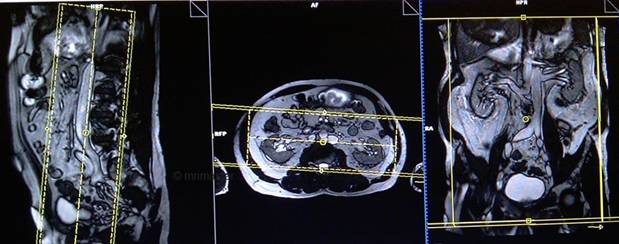
Параметры
TR | TE | FLIP | NXA | SLICE | MATRIX | FOV | PHASE | OVERSAMPLE | IPAT |
4-5 | 2 | 12 | 1 | 2мм | 320×256 | 350-400 | R>L | 50% | OFF |
НАЖМИТЕ ПОСЛЕДОВАТЕЛЬНО НА ПУНКТЫ, ПРЕДСТАВЛЕННЫЕ НИЖЕ ДЛЯ ПРОВЕРКИ СКАНИРОВАНИЯ













Источник
