Мрт поджелудочной железы с холангиопанкреатографией
Магнитно-резонансная холангиопанкреатография
Показания к магнитно-резонансной холангиопанкреатографии (MРХПГ)
- Обструкции желчевыводящих путей (холедохолитиаз, доброкачественные и злокачественные стриктуры)
- Исследование желчных протоков, изменения анатомии желчевыводящих путей в результате хирургических вмешательств;
- Билиарная цистаденома и цистаденокарцинома;
- Врожденные аномалии;
- Псевдокиста поджелудочной железы;
- Хронический панкреатит;
- Острый холецистит;
- Камни в желчевыводящих протоках;
- Рак поджелудочной железы;
- Раздвоенная поджелудочная железа
Противопоказания
- Любой электрический, магнитный или механический активированный имплантат (например, кардиостимулятор, биостимулятор инсулиновой помпы, нейростимулятор, кохлеарный имплантат, и слуховые аппараты);
- Внутричерепные аневризмальные клипсы (кроме титановых);
- Беременность (в случае если риск при исследовании превышает пользу);
- Наличие ферромагнитных хирургических зажимов или скоб;
- Наличие металлического инородного тела в глазу;
- Наличие в организме осколков металлического шрапнеля или пули.
Подготовка пациента к исследованию
- Перед процедурой сканирования необходимо получить письменное согласие пациента на проведение исследования;
- Попросите пациента вытащить все металлические предметы, включая ключи, мелочь, кошелек, пластиковые карты с магнитными полосами, ювелирные изделия, слуховые аппараты и шпильки;
- Попросите пациента переодеться в специальную одежду (халат);
- Проинструктируйте пациента о необходимости задержки дыхания при проведении сканирования (предварительно потренировавшись 2-3 раза перед началом процедуры);
- При необходимости, для пациентов страдающих клаустрофобией, обеспечить сопровождающего (например, родственника или сотрудника);
- Пациенты должны поститься в течение 4 — 6 часов до исследования (ничего не есть и не пить);
- Предложить пациенту наушники для защиты ушей и общения с ним во время процедуры;
- Необходимо разъяснить пациенту суть процедуры и ответить на возникшие вопросы;
- Отметить вес пациента.
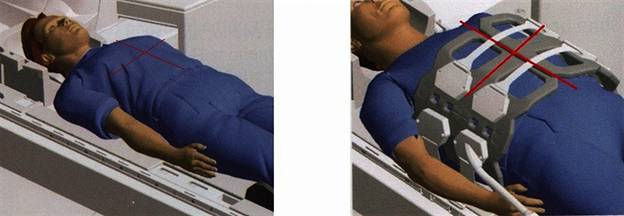
Положение при проведении исследования
- Положение пациента лежа на спине головой по направлению к магниту (на спине головой вперед);
- Пациент размещается над катушкой для позвоночника, а катушка для туловища устанавливается над верхней половиной живота (охватывая область от соска до гребня подвздошной ости);
- Надежно закрепите катушку для туловища с помощью фиксаторов для предотвращения образования респираторных артефактов;
- Для дополнительного комфорта дайте пациенту подушку под голову и валик под ноги;
- Центральный луч лазера фокусируется над мечевидным отростком грудины.
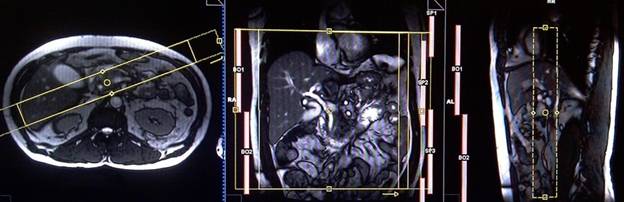
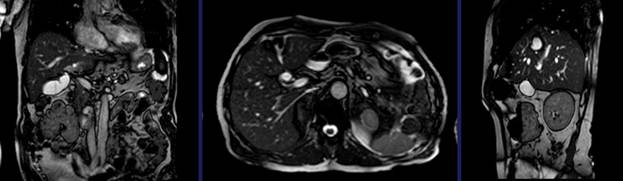
Предложенные протоколы параметров и планирования исследования
Размещение
Первично при планировании последовательности должны быть выполнены снимки в 3 плоскостях TrueFISP. Это быстрые единичные короткие снимки, с 25 сек выдержкой, отлично отображающие структуры брюшной полости.
Серия T2 TRUEFISP с жироподавлением (или HASTE) на задержке дыхания, коронарный срез 4мм
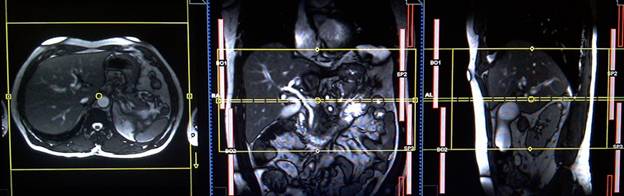
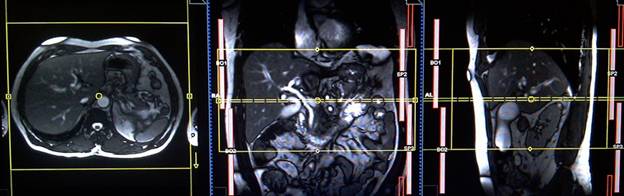
Планирование коронарных срезов на аксиальной плоскости; блок располагается, пересекая печень, как показано на рисунке. Проверьте расположение блока на 2-х других плоскостях. Эти срезы должны полностью покрывать всю поверхность печени от передней брюшной стенки до задней брюшной стенки. Направление фаз должно быть справа налево, чтобы избежать артефактов от сердца. Фаза супердискретизации (oversampling) должна использоваться, для предупреждения артефактов заворота. Необходимо проинструктировать пациента о задержке дыхания на протяжении сбора пакетов изображений. (В нашем отделении мы инструктируем пациентов вдохнуть и выдохнуть дважды, прежде чем «вдохнуть и задержать дыхание» при старте сканирования).
Параметры
TR | TE | FLIP | NXA | SLICE | MATRIX | FOV | PHASE | OVERSAMPLE | TRIGGER |
4-5 | 2-3 | 10 | 1 | 3мм | 256×256 | 350 | R>L | 100% | NO |
Серия Т2 TRUFI на задержке дыхания, аксиальный срез 4 мм
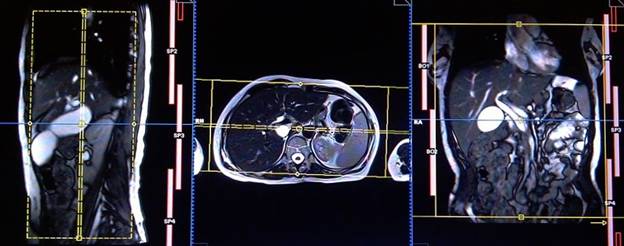
Планирование аксиальных срезов на коронарной плоскости TRUFI; блок располагается, пересекая печень, как показано на рисунке. Проверьте расположение блока на 2-х других плоскостях. Эти срезы должны полностью покрывать всю билиарную систему от диафрагмы книзу до С-образного изгиба двенадцатиперстной кисти. Попросите пациента задерживать дыхание во время сканирования изображений.
Сканирование TRUEFISP в коронарной плоскости должно быть выполнено при задержке дыхания, поскольку во время вдоха диафрагма будет смещать печень вниз, и изменит ее положение относительно начальных параметров планирования.
Серия Т2 HASTE с жироподавлением, на задержке дыхания, аксиальный срез 4 мм
Планирование аксиальных срезов на коронарной плоскости TRUFI; блок располагается, пересекая печень, как показано на рисунке. Проверьте расположение блока на 2-х других плоскостях. Эти срезы должны полностью покрывать всю билиарную систему от диафрагмы книзу до С-образного изгиба двенадцатиперстной кисти. Попросите пациента задерживать дыхание во время сканирования изображений.
Параметры
TR | TE | FLIP | NXA | SLICE | MATRIX | FOV | PHASE | OVERSAMPLE | IPAT |
1000-1500 | 100 | 150 | 1 | 4мм | 320×320 | 400-450 | А>Р | 50% | Off |
Серия Т2 HASTE на задержке дыхания, толстый косой коронарный срез 40мм (единичный)
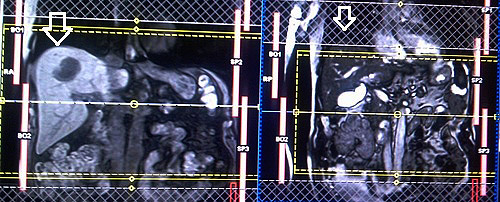
Планирование толстого косого коронарного среза (левый передний косой) на осевой плоскости TRUFI (или HASTE); блок располагается, пересекая общий желчный проток и поворачивая на 20-30 градусов по часовой стрелке, чтобы охватить общий желчный проток и желчный пузырь. Проверьте расположение блока на 2-х других плоскостях. Толщина среза должна быть достаточной, чтобы покрыть весь общий желчный проток и желчный пузырь. Чтобы предупредить появление артефактов заворота, необходимо использовать фазу супердискретизации. Проинструктируйте пациента о задержке дыхания на протяжении сбора пакетов изображений.
Параметры
TR | TE | FLIP | NXA | SLICE | MATRIX | FOV | PHASE | OVERSAMPLE | IPAT |
1000-1500 | 100 | 150 | 1 | 40мм | 320×320 | 400-450 | R>L | 50% | ON |
Серия Т2 HASTE на задержке дыхания, толстый косой коронарный срез 40 мм (единичный)
Планирование толстого косого коронарного среза (правый передний косой) на осевой плоскости TRUFI (или HASTE); блок располагается, пересекая общий желчный проток и поворачивая на 20-30 градусов против часовой стрелки, чтобы охватить общий желчный проток и проток поджелудочной железы. (Не волнуйтесь об исключении части желчного пузыря в данной позиции). Проверьте расположение блока на 2-х других плоскостях. Толщина среза должна быть достаточной, чтобы покрыть весь общий желчный проток и проток поджелудочной железы. Чтобы избежать артефактов заворота, необходимо использовать фазу супердискретизации. Проинструктируйте пациента о задержке дыхания на протяжении сбора пакетов изображений.

Параметры
TR | TE | FLIP | NXA | SLICE | MATRIX | FOV | PHASE | OVERSAMPLE | IPAT |
1000-1500 | 100 | 150 | 1 | 40мм | 320×320 | 400-450 | R>L | 50% | ON |
Серия Т2 турбо спин-эхо 3D (или SPACE 3D) коронарный срез, синхронизация дыхания
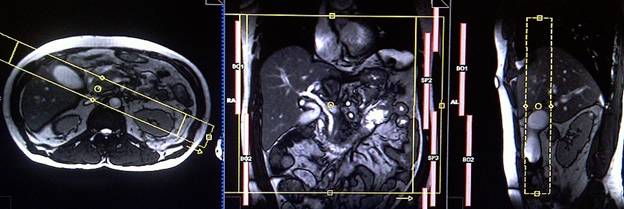
Планирование коронарного 3D среза на аксиальной плоскости TRUFI (или HASTE); блок располагается, пересекая общий желчный проток, проток поджелудочной железы и желчный пузырь. Чтобы избежать артефактов заворота, необходимо использовать фазу супердискретизации. Для сканирования, отражающего график дыхания пациента, важно правильно поместить область дыхательного навигатора, а именно посередине правого купола диафрагмы — при этом одна половина области над правой долей печени (8 сегмент), а вторая половина области над легкими. Планирование должно быть выполнено на задержке дыхания, поскольку во время вдоха диафрагма будет смещать печень книзу, что приведет к неправильному планированию срезов и области дыхательного навигатора. Главное объяснить пациенту о необходимости дышать спокойно и ровно в течение исследования. В случае поверхностного или прерывистого дыхания эффективность действия навигатора снизится.
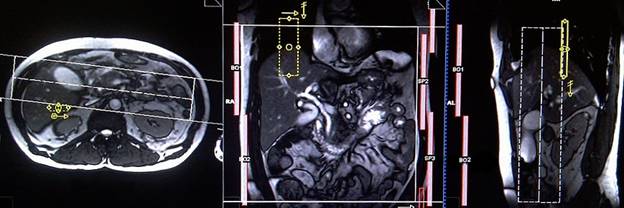
Параметры
TR | TE | FLIP | NXA | SLICE | MATRIX | FOV | PHASE | OVERSAMPLE | IPAT |
2000-3000 | 200 | 12 | 1 | 1мм | 320×320 | 350 | R>L | 50% | ON |
НАЖМИТЕ ЗДЕСЬ ЧТОБЫ ПРОВЕРИТЬ ВАРИАНТЫ НОРМЫ ПЛАНИРОВАНИЯ ПАЦИЕНТОВ ПРИ УСЛОВИИ НЕВОЗМОЖНОСТИ ЗАДЕРЖКИ ДЫХАНИЯ
ВАРИАНТЫ НОРМЫ ПЛАНИРОВАНИЯ ПАЦИЕНТОВ ПРИ УСЛОВИИ НЕВОЗМОЖНОСТИ ЗАДЕРЖКИ ДЫХАНИЯ
Серия Т2 турбо спин-эхо BLADE(PROPELLER) или t2 TRUFI аксиальный срез, синхронизация дыхания
Планирование аксиальных срезов на коронарной плоскости TRUFI; блок располагается, пересекая билиарную систему, как показано на рисунке. Проверьте расположение блока на 2-х других плоскостях. Эти срезы должны полностью покрывать печень от уровня диафрагмы до уровня изгиба двенадцатиперстной кишки. Добавление полосы насыщения на верхней и нижней части аксиального блока приведет к уменьшению артериальной пульсации и дыхательных артефактов. Используйте последовательности, корректирующие движения, такие как BLADE (PROPELLER) для дальнейшего уменьшения артефактов. Для сканирования, отражающего график дыхания пациента, важно правильно поместить область дыхательного навигатора, а именно посередине правого купола диафрагмы — при этом одна половина области над правой долей печени (8 сегмент), а вторая половина области над легкими. Планирование должно быть выполнено на задержке дыхания, поскольку во время вдоха диафрагма будет смещать печень книзу, что приведет к неправильному планированию срезов и области дыхательного навигатора. Главное объяснить пациенту о необходимости дышать спокойно и ровно в течение исследования. В случае поверхностного или прерывистого дыхания эффективность действия навигатора снизится.
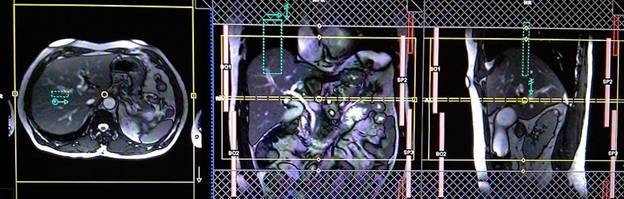
Параметры
TR | TE | FLIP | NXA | SLICE | MATRIX | FOV | PHASE | OVERSAMPLE | TRIGGER |
3000-4000 | 90 | 140 | 1 | 3мм | 320×320 | 350 | А>Р | 100% | YES |
Серия Т2 турбо спин-эхо с жироподавлением BLADE или серия Т2 haste аксиальный срез, синхронизация дыхания
Планирование аксиальных срезов на коронарной плоскости TRUFI; блок располагается, пересекая билиарную систему, как показано на рисунке. Проверьте расположение блока на 2-х других плоскостях. Эти срезы должны полностью покрывать печень от уровня диафрагмы до уровня изгиба двенадцатиперстной кишки. Добавление полосы насыщения на верхней и нижней части осевого блока приведет к уменьшению артериальной пульсации и дыхательных артефактов. Используйте последовательности, корректирующие движения, такие как BLADE (PROPELLER) для дальнейшего уменьшения артефактов. Для сканирования, отражающего график дыхания пациента, важно правильно поместить область дыхательного навигатора, а именно посередине правого купола диафрагмы — при этом одна половина области над правой долей печени (8 сегмент), а вторая половина области над легкими. Планирование должно быть выполнено на задержке дыхания, поскольку во время вдоха диафрагма будет смещать печень книзу, что приведет к неправильному планированию срезов и области дыхательного навигатора. Главное объяснить пациенту о необходимости дышать спокойно и ровно в течение исследования. В случае поверхностного или прерывистого дыхания эффективность действия навигатора снизится.
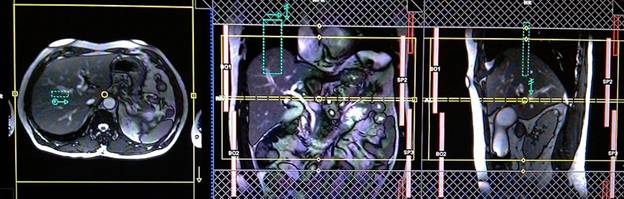
Параметры
TR | TE | FLIP | NXA | SLICE | MATRIX | FOV | PHASE | FATSAT | TRIGGER |
5000-6000 | 90 | 140 | 1 | 3мм | 320×320 | 350 | А>Р | SPAIR | YES |
Серия Т2 TRUFI с жироподавлением (или HASTE ) коронарный срез 4 м, синхронизация дыхания
Планирование коронарных срезов на аксиальной плоскости; блок располагается, пересекая печень, как показано на рисунке. Проверьте расположение блока на 2-х других плоскостях. Эти срезы должны полностью покрывать всю поверхность печени от передней брюшной стенки до задней брюшной стенки. Направление фаз должно быть справа налево, чтобы предупредупредить появление артефактов от сердца. Фаза супердискретизации (oversampling) должна использоваться, чтобы избежать артефактов заворота. Для сканирования, отражающего график дыхания пациента, важно правильно поместить область дыхательного навигатора, а именно посередине правого купола диафрагмы — при этом одна половина области над правой долей печени (8 сегмент), а вторая половина области над легкими. Планирование должно быть выполнено на задержке дыхания, поскольку во время вдоха диафрагма будет смещать печень книзу, что приведет к неправильному планированию срезов и области дыхательного навигатора. Главное объяснить пациенту о необходимости дышать спокойно и ровно в течение исследования. В случае поверхностного или прерывистого дыхания эффективность действия навигатора снизится.
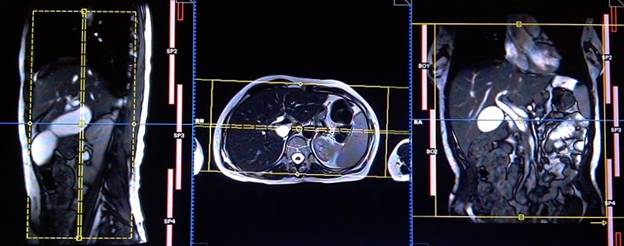
Параметры
TR | TE | FLIP | NXA | SLICE | MATRIX | FOV | PHASE | OVERSAMPLE | TRIGGER |
4-5 | 2-3 | 10 | 1 | 3мм | 256×256 | 350 | R>L | 50% | NO |
Cерия Т2 турбо спин-эхо 3D (или SPACE 3D)коронарный срез, синхронизация дыхания
Планирование коронарного 3D среза на аксиальной плоскости TRUFI (или HASTE); блок располагается, пересекая общий желчный проток. Проверьте расположение блока на 2-х других плоскостях. Эти срезы должны полностью покрывать общий желчный проток, проток поджелудочной железы и желчный пузырь. Чтобы предупредить появление артефактов заворота, необходимо использовать фазу супердискретизации. Для сканирования, отражающего график дыхания пациента, важно правильно поместить область дыхательного навигатора, а именно посередине правого купола диафрагмы — при этом одна половина области над правой долей печени (8 сегмент), а вторая половина области над легкими. Планирование должно быть выполнено на задержке дыхания, поскольку во время вдоха диафрагма будет смещать печень книзу, что приведет к неправильному планированию срезов и области дыхательного навигатора. Главное объяснить пациенту о необходимости дышать спокойно и ровно в течение исследования. В случае поверхностного или прерывистого дыхания эффективность действия навигатора снизится.
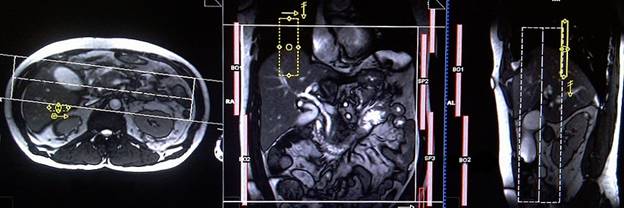
Параметры
TR | TE | FLIP | NXA | SLICE | MATRIX | FOV | PHASE | OVERSAMPLE | IPAT |
5000-7000 | 180 | 150 | 1 | 4мм | 256×256 | 350 | А>Р | 50% | ON |
НАЖМИТЕ ПОСЛЕДОВАТЕЛЬНО НА ПУНКТЫ, ПРЕДСТАВЛЕННЫЕ НИЖЕ ДЛЯ ПРОВЕРКИ СКАНИРОВАНИЯ







Источник
МРТ — метод получения послойных изображений тела, основанный на оценке реакции ядер водорода при воздействии на них радиочастотных импульсов в стабильном магнитном поле.
МРТ ПЖ производят натощак после внутримышечного введения спазмолитических препаратов. Исследование обычно начинают с получения трансверзальных срезов толщиной 10 мм. Наряду с этим получают Т — и Т2-взвешенные изображения в корональной и сагиттальной плоскостях. Качественные результаты получают в T1-взвешенном изображении со временем повторения 200—500 мс и малым временем считывания (36 мс). Уменьшение толщины срезов до 4—6 мм приводит к уменьшению количества артефактов. При Т2-взвешенном изображении со временем повторения 1500—2000 мс и временем считывания 60—120 мс, приблизительно за 6 мин получают достаточно качественные изображения ПЖ.
Для устранения артефактов, возникающих в результате ритмичной пульсации аорты, используют триггерную технику обработки электрокардиосигналов. При выраженных респираторных артефактах применяют последовательность «градиентное эхо» на фоне задержки дыхания.
Для улучшения визуализации и диагностики заболеваний ПЖ при МРТ используют дополнительное контрастирование. При этом возможно применение позитивных [гадолиний или магневист (гадопентетовая кислота)] и негативных (воздух) парамагнитных контрастирующих веществ. Позитивные контрастирующие средства позволяют усиливать интенсивность сигнала от паренхиматозных органов, в то время как заполнение воздухом ЖКТ обеспечивает лучшую визуализацию стенок желудка и кишечника.
Отёк паренхимы приводит к удлинению времени релаксации по T1 и Т2. В связи с этим в Т1 — взвешенном изображении определяют снижение, а в Т2-взвешенном — повышение интенсивности сигнала. Отёчный панкреатический жир в Т1-взвешенном изображении также снижает интенсивность сигнала, что уменьшает контрастность ПЖ, делает её границы нечёткими. При геморрагическом ОП возможно отчётливое обнаружение экссудации в перипанкреатичеекие ткани в Т,-взвешенном изображении (за счёт сигналов от продуктов распада гемоглобина, обладающих парамагнитными свойствами). При ХП наблюдают снижение интенсивности сигнала, связанное с развитием фиброза. В случае жирового перерождения ткани отмечают повышение интенсивности сигнала в Т1-взвешенном изображении. При МРТ довольно сложно дифференцировать различные формы ХП, однако отчётливо определяют форму, контуры и размеры органа.
Для диагностики опухолей ПЖ предпочтительнее получение и анализ Т1-взвешенных изображений. При этом на фоне железы, отражающей сигнал низкой интенсивности, определяют зону округлой формы, от которой отражается менее интенсивный гетерогенный сигнал. При распространении опухоли в парапанкреатическую клетчатку отмечают гиперинтенсивный сигнал.
Рак ПЖ при исследовании характеризуется негативным контрастированием, возникающим немедленно после внутривенного введения контрастного вещества, на фоне гиперинтенсивной паренхимы железы. Это можно объяснить эффектом «вымывания». Для дифференциальной диагностики заболеваний ПЖ можно также использовать методику динамического контрастирования. Есть данные, свидетельствующие об эффективности использования парамагнитных контрастирующих веществ в диагностике аденокарцином небольшого размера.
Однако МРТ не позволяет уверенно дифференцировать локальное воспаление и карциному и при диагностике опухолей ПЖ не имеет особых преимуществ перед КТ и УЗИ.
В настоящее время применение МРТ в значительной мере ограничено ввиду недостаточной оснащённости лечебных учреждений и высокой стоимости оборудования. По своей информативности МРТ весьма сходна с КТ, и её рассматривают в качестве метода, альтернативного КТ. Это особенно актуально, когда речь идёт о дифференциальной диагностике ХП и рака ПЖ, диагностике кист, псевдокист и врождённых аномалий развития ПЖ, включая pancreas divisum (см. рис. 2-12). Чувствительность МРТ при диагностике ХП составляет 92,2%, специфичность — 97,1%.

Рис. 2-12. Магнитно-резонансная томография. Истинная киста поджелудочной железы
В последние годы появились новейшие МРТ-программы, позволяющие получить прямое изображение протоков ПЖ (как при ЭРХПГ) без инвазивного вмешательства и введения контрастных веществ. Процесс освоения этого метода окончательно не завершён; ведётся дальнейший поиск и разработка оптимальных технических параметров сканирования.
Исследование во многих диагностических ситуациях способно заменить прямые методы контрастирования (ЭРХПГ) с их высоким риском осложнений. В связи с неинвазивностью МРХПГ может быть методом диагностического выбора (особенно при непереносимости пациентами йодсодержаших препаратов и при декомпенсированном состоянии больных). Данные, получаемые при МРХПГ, существенно превышают информативность других неинвазивных методик, в том числе УЗИ, КТ и стандартной МРТ. Последнюю выполняют при МРХПГ для определения состояния паренхимы ПЖ и соседних органов, что приобретает особое значение при подозрении на рак ПЖ.
Необходимо отметить, что информативность МРХПГ значительно повышается, если сё проводят на фоне стимуляции секретином либо в сочетании с контрастированием, причём контраст вводят ингаляционным путём. Есть мнение, что МРХПГ с введением контрастного вещества — диагностическая методика первого выбора при патологии ПЖ и билиарного тракта.
МРХПГ с введением секретина позволяет оценить не только морфологию ПЖ, но и особенности её функциональных нарушений. Известно, что панкреатическая секреция у пациентов с нормальной экзокринной функцией быстро нарастает при введении секретина, достигая приблизительно 5 мл в минуту, что позволяет чётко контрастировать протоки ПЖ. В пределах 10—15 мин после введения секретина можно оценить изменения диаметра ГПП, сравнивая его калибр до и после введения препарата, а также оценивая скорость поступления контрастного вещества в ДПК.
Как было отмечено ранее, при оценке диаметра ГПП в ходе ЭРХПГ и МРХПГ имеет большое значение возраст больного, поскольку калибр ГПП закономерно увеличивается с возрастом (даже при отсутствии патологии ПЖ). При проведении МРХПГ у пациента старше шестидесяти лет нормальным считают диаметр ГПП до 3,5 мм в области тела железы.
Выполнение МРХПГ с введением секретина при билиарнозависимых панкреатитах не совсем оправдано, ввиду того, что стимулирующее влияние препарата на секрециюжёлчи несколько ограничено. При подозрении на билиарнозависимый панкреатит цель МРХПГ состоит в исключении или подтверждении холедохолитиаза и (или) ампулярного стеноза (наиболее частые причины ОП). По данным ряда исследований, чувствительность и специфичность МРХПГ в диагностике этих состояний очень высока, что, на первый взгляд, оправдывает введение МРХПГ в список первичных исследований при подозрении на бил парный панкреатит.
Однако обнаружение конкрементов размером менее 2 мм или билиарного сладжа с помощью МРХПГ весьма сомнительно. Именно поэтому, в ряде исследований размер камней, обнаруженных в общем жёлчном протоке при МРХПГ, не указан, что не исключает возможности получения ложноположительных результатов, обусловленной сложностью дифференцирования микрохоледохолитиаза и пневмобилии.
В связи с этим при подозрении на микрохоледохолитиаз как причину рецидивирующего билиарнозависимого панкреатита, диагностической методикой первого выбора считают УЗИ билиарного тракта, позволяющее с большой точностью диагностировать билиарный сладж, (особенно состоящий из кальция и билирубина), в то время как диагностическая точность МРХПГ выше в дистальной части общего жёлчного протока. Таким образом, при подозрении на билиарнозависимый генез рецидивирующего панкреатита целесообразно выполнять МРХПГ только после УЗИ.
Следует отметить, что при типичной картине холедохолитиаза (желтуха, холангит, УЗ-признаки расширения общего жёлчного протока), выступающего в качестве причины тяжёлой атаки ХП или ОП, показаний к МРХПГ практически нет, поскольку в данном случае целесообразно выполнять ЭРХПГ, обладающую помимо диагностической ценности и лечебными возможностями (ЭПСТ, литоэкстракция и др.). С другой стороны, когда диагностические признаки холедохолитиаза сомнительны (диаметр общего жёлчного протока менее 10 мм, быстрая редукция лабораторных маркёров холестаза, отсутствие, признаков холангита и анамнестических указаний на желчнокаменную болезнь), МРХПГ может быть предложена в качестве процедуры выбора для диагностического скрининга (см. рис. 2-13). В дальнейшем, при подтверждении холедохолитиаза на МРХПГ, ЭРХПГ проводят с лечебной целью.

Рис. 2-13. Магнитно-резонансная холангиопанкреатография. Холедохолитиаз: а — конкремент в дистальном отделе общего жёлчного протока (прямая тонкая стрелка), проксимальный отдел которого расширен; конкременты в жёлчном пузыре (искривлённые стрелки); б — конкременты общего жёлчного протока (искривлённая стрелка); вовлечение в процесс поджелудочной железы, возможен билиарнозависимый панкреатит, поскольку присутствует выраженная дилатация главного панкреатического протока (прямые стрелки)
Диагностические возможности МРХПГ с контрастированием позволяют установить наличие аномального панкреатобилпарного соустья, кисты общего жёлчного протока, pancreas divisum, доброкачественных стриктур общего жёлчного протока и других заболеваний (см. рис. 2-14). В последние годы особое значение придают диагностике опухолей ПЖ при помощи МРХПГ (см. рис. 2-15). Поскольку диагностические возможности МРХПГ в данном случае сопоставимы с ЭРХПГ, диагностической методикой выбора, ввиду меньшей инвазивности, следует признать МРХПГ.

Рис. 2-14. Магнитно-резонансная холангиопанкреатография. Неопухолевая патология поджелудочной железы: а — доброкачественная стриктура в области фатерова соска с развитием вторичного обструктивного панкреатита (стриктура показана стрелкой); б — специфические протоковые изменения при хроническом панкреатите — расширение и иррегулярность главного панкреатического протока и боковых ветвей (показано стрелками); в — множественные псевдокисты поджелудочной железы у больной с алкогольным хроническим панкреатитом (показаны стрелками); г — солитарная псевдокиста поджелудочной железы больших размеров (большая стрелка), смещающая главный панкреатический проток вниз (маленькие стрелки)

Рис. 2-15. Магнитно-резонансная холангиопанкреатография. Рак поджелудочной железы: а — аденокарцинома поджелудочной железы у 76-летней женщины; хорошо видна дилатация общего жёлчного протока (прямая стрелка) и главного панкреатического протока (искривлённые стрелки); отсутствует дилатация внутрипечёночных протоков левой доли печени; б — стриктура общего жёлчного протока, вызванная раком головки поджелудочной железы (прямая стрелка); увеличение жёлчного пузыря (искривлённая стрелка)
Маев И.В., Кучерявый Ю.А.
Опубликовал Константин Моканов
Источник
