Мрт рассеянного склероза и энцефаломиелита
Рассеянный склероз (РС) – наиболее частое воспалительное демиелинизирующее заболевание центральной нервной системы у подростков и у лиц среднего возраста, которое, однако, может возникать и у пожилых людей. В соответствии с критериями Макдональда (McDonald), диагноз рассеянного склероза требует объективных доказательств наличия поражений белого вещества, а также доказательства изменений их количества, локализации и размеров во времени и пространстве. МРТ является крайне важным методом диагностики этого заболевания, так как позволяет увидеть множественные очаги в головном мозге, в том числе клинически «немые», а также выявить вновь возникшие очаги при контрольных исследованиях.
КАК ВЫГЛЯДИТ РАССЕЯННЫЙ СКЛЕРОЗ НА МРТ
Для РС характерно типичное распределение очагов в белом веществе головного мозга, которое помогает отличить их от сосудистых изменений. Для этого заболевания типичны поражения мозолистого тела, дугообразных волокон, височных долей, мозгового ствола, мозжечка и спинного мозга. Такое распределение очагов нехарактерно для других заболеваний. При ангиопатии возможны поражения ствола мозга, однако они обычно симметричны и располагаются центрально, в то время как очаги при рассеянном склерозе локализованы по периферии.
Наиболее типичные вопросы, которые задает себе практически любой рентгенолог во время анализа МРТ:
- Могу ли я заподозрить ли рассеянный склероз?
- Являются ли эти поражения белого вещества результатом патологических изменений мелких сосудов, как у пациентов, страдающих гипертонией?
- Или необходимо думать о других, менее типичных причинах их возникновения?
Чтобы ответить на эти вопросы, при исследовании поражений белого вещества необходимо принимать во внимание следующие моменты:
- Многие заболевания нервной системы могут проявляться так же, как рассеянный склероз, и клинически, и на МРТ.
- Для большинства случайно обнаруженных поражений белого вещества будет обнаружена их сосудистая природа.
- Список возможных диагнозов при обнаружении очагов в белом веществе является весьма длинным
Даже если у пациента имеются клинические признаки рассеянного склероза, необходимо как можно более тщательное изучение изменений белого вещества, чтобы решить, действительно ли эти изменения позволяют заподозрить демиелинизирующий процесс, или они являются случайными находками, возникновение которых обусловлено возрастом.
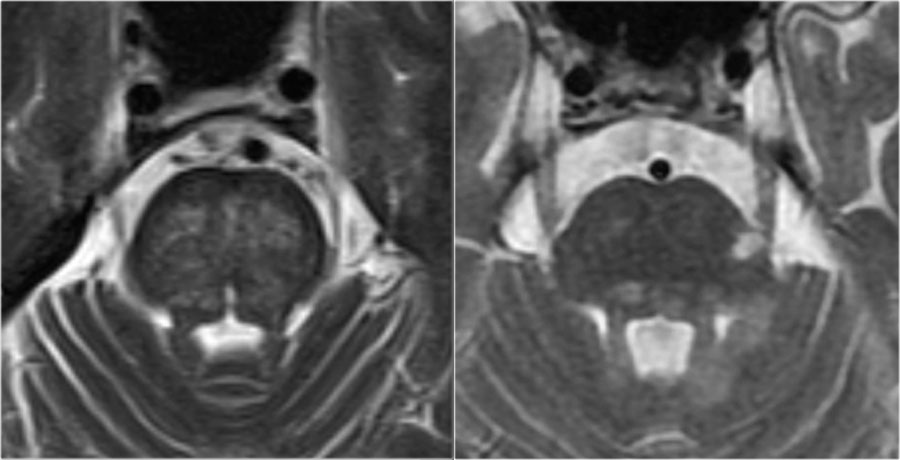
На изображениях продемонстрированы типичные отличия между сосудистыми поражениями и рассеянным склерозом на МРТ головного мозга. Слева – на Т2 ВИ определяется типичный сосудистый очаг в стволе мозга, с поражением поперечных волокон Варолиева моста. Справа на аксиальном Т2 ВИ визуализируется поражение мозгового ствола у пациента с РС в виде гиперинтенсивного очага, расположенного на периферии (часто очаги могут располагаться вблизи или непосредственно в стволовом тракте тройничного нерва, или около края четвертого желудочка).
ЧТО ПОКАЗЫВАЕТ МРТ ПРИ РАССЕЯННОМ СКЛЕРОЗЕ И ДРУГИХ БОЛЕЗНЯХ БЕЛОГО ВЕЩЕСТВА

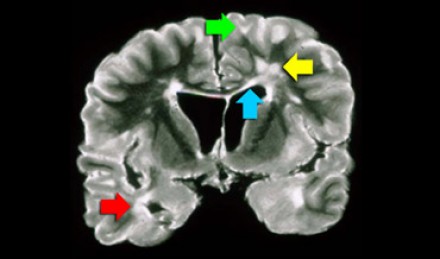
Расположение очагов в белом веществе бывает разным, поэтому диагноз напрямую зависит от того, в каких именно отделах белого вещества обнаружены очаги. Здесь желтой стрелкой отмечены неспецифические глубокие изменения белого вещества, которые могут наблюдаться при многих заболеваниях, например сосудистого характера. Для рассеянного склероза в данном случае являются характерными следующие изменения:
- Поражение височной доли (красная стрелка)
- Юкстакортикальные поражения в непосредственной близости к коре (зеленая стрелка)
- Поражение мозолистого тела (синяя стрелка)
- Перивентрикулярные очаги (вблизи желудочков мозга)
Юкстакортикальные очаги являются специфичными для РС. Они вплотную прилежат к коре. Не рекомендуется использовать термин «субкортикальный» или «подкорковый» для описания их локализации, поскольку он является малоспецифичным и применяется для описания изменений белого вещества на протяжении вплоть до желудочков мозга.
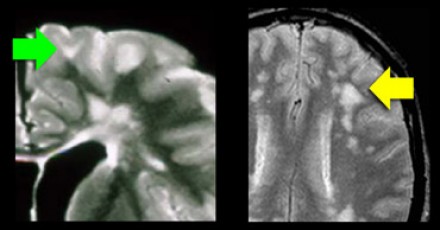
При сосудистых поражениях дугообразные волокна не затрагиваются, вследствие чего на Т2 ВИ и FLAIR визуализируется темная «полоска» между очагом и корой (желтая стрелка).
Поражение височной доли также является характерным для рассеянного склероза. В противоположность этому, при гипертензионной энцефалопатии очаги располагаются в лобной и теменной долях; локализация их в затылочной доле не является типичной, а в височных долях они никогда не обнаруживаются. Только при церебральной аутосомно-доминантной артериопатии с субкортикальными инфарктами и лейкоэнцефалопатией (CADASIL) наблюдается раннее поражение височных долей.
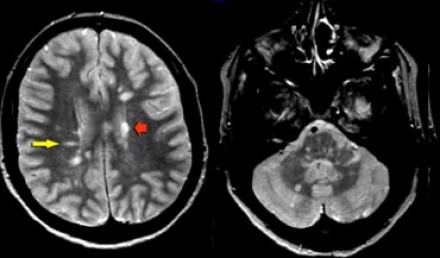
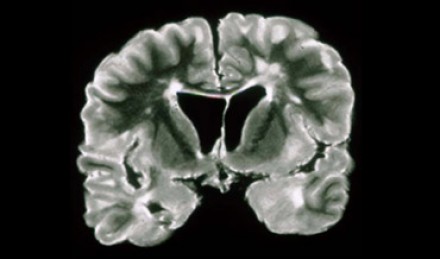
МРТ признаки рассеянного склероза. Множественные очаги, прилежащие к желудочкам мозга (красная стрелка); очаги продолговатой (овоидной) формы, ориентированные поперек длинной оси желудочков мозга (желтая стрелка); множественные очаги в мозговом стволе и мозжечке (справа). Подобные поражения часто именуют «пальцами Доусона», они отражают демиелинизацию белого вещества головного мозга вдоль малых мозговых вен, располагающихся перпендикулярно мозговым желудочкам.
Пальцы Доусона. Считается, что «пальцы Доусона» — характерный симптом рассеянного склероза — возникают в результате воспаления тканей, окружающих пенетрирующие венулы, которые располагаются перпендикулярно по отношению к длинной оси боковых желудочков.
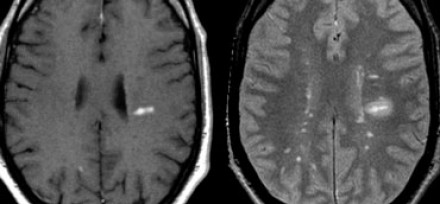
На представленных МР-томограммах типичными для РС являются следующие изменения:
- Очаги продолговатой формы, ориентированные перпендикулярно желудочкам мозга (пальцы Доусона)
- Усиление сигнала от данных очагов после введения контраста
- Множественность поражений и их расположение вблизи желудочков
МРТ с контрастным усилением при рассеянном склерозе
Диагностика рассеянного склероза на ранних сроках осуществляется путем контрастного усиления этих очагов, сохраняющегося в течение месяца после их возникновения, что является другим типичным признаком РС. Наличие в одно и то же время усиливающихся и не усиливающихся при контрастировании очагов объясняется диссеминацией их во времени. Отек с течением времени регрессирует, в итоге остаются лишь небольшие центрально расположенные участки гиперинтенсивного на Т2 ВИ сигнала.
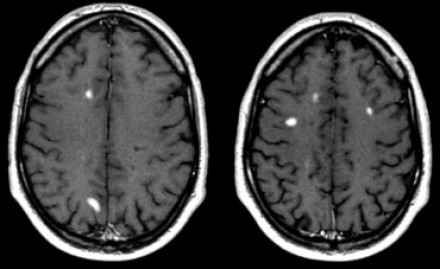
На МР-томограммах (исследование сделано через три месяца после клинического дебюта) определяются типичные признаки рассеянного склероза:
- Множественные очаги, накапливающие контраст
- Большая часть этих очагов вплотную прилежит к коре: они должны быть расположены в области дугообразных волокон
- Все эти очаги являются недавно возникшими, поскольку контрастное усиление очагов при введении препаратов гадолиния наблюдается только в течение месяца (диссеминация во времени).
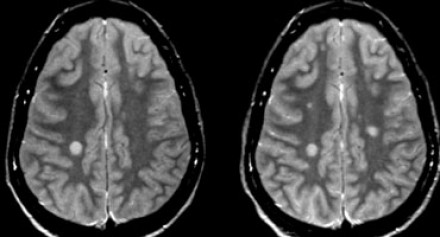
Возникновение новых очагов на МР-томограмме отображает процесс диссеминации во времени. Пациенту была выполнена МРТ через три месяца после клинического дебюта РС. На томограмме слева виден единичный очаг, в то время как на МР-томограмме справа, выполненной через три месяца, определяются два новых очага.
МРТ спинного мозга при рассеянном склерозе
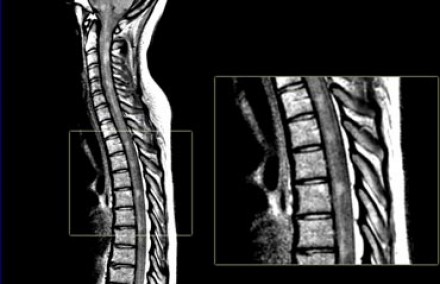
Поражение спинного мозга при рассеянном склерозе: на сагитальной МР-томограмме спинного мозга (слева) определяются очаги, характерные для РС — относительно небольшие поражения, расположенные по периферии. Чаще всего они обнаруживаются в шейном отделе позвоночника, имеют длину меньше чем два позвоночных сегмента. Кроме того, визуализируются очаги и в мозговом стволе: их сочетание с поражениями спинного мозга и мозжечка является признаком, крайне полезным в ранней диагностике рассеянного склероза.
Поражение спинного мозга не характерно для большинства других заболеваний ЦНС, за исключением острого диссеминированного энцефаломиелита, болезни Лайма, проявлений системной красной волчанки, саркоидоза. Обратите внимание, что представленные выше томограммы являются взвешенными по протонной плотности — эта последовательность имеет важное значение в стадировании РС. Сигнал от спинного мозга на изображениях, взвешенных по протонной плотности, однородно низкоинтенсивный (как от ликвора), вследствие чего на этом фоне очаги РС становятся контрастными по отношению к спинномозговой жидкости и спинному мозгу, что позволяет определить рассеянный склероз по МРТ.
Рассеянный склероз под микроскопом
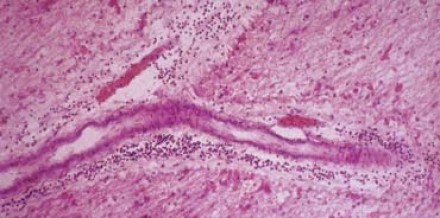
На фотографии (гистологическое исследование) видны признаки перивенулярного воспаления при рассеянном склерозе. Процесс начинается с воспалительных изменений тканей, окружающих вены. В первые четыре недели участки воспаления активно накапливают контраст (препараты гадолиния) из-за локального нарушения целостности гематоэнцефалического барьера. В первое время воспаление является диффузным, затем — по типу «незамкнутого кольца».
КАК ОТЛИЧИТЬ РАССЕЯННЫЙ СКЛЕРОЗ И СОСУДИСТУЮ ЭНЦЕФАЛОПАТИЮ
Ниже в сводную таблицу собраны наиболее характерные типы расположения очагов при рассеянном склерозе и при изменениях сосудистого происхождения. Различия касаются расположения очагов и характеристик контрастирования.
| СОСУДИСТЫЕ ПОРАЖЕНИЯ | РАССЕЯННЫЙ СКЛЕРОЗ | |
| Мозолистое тело | нетипичны | типичны |
| Дугообразные волокна | нетипичны | типичны |
| Кортикальные поражения | типичны (инфаркты) | в некоторых случаях |
| Базальные ядра | типичны | нетипичны |
| Инфратенториальные поражения | нетипичны | типичны |
| Височные доли | нетипичны | типичны (ранние поражения) |
| Перивентрикулярные поражения | нетипичны | типичны |
| Спинной мозг | нетипичны | типичны |
| Контрастное усиление (гадолиний) | нехарактерно | характерно |
| «Пальцы Доусона» | не определяются | определяются |
| Распределение | несимметричное | симметричное (диффузное) |
ВТОРОЕ МНЕНИЕ ПРИ РАССЕЯННОМ СКЛЕРОЗЕ
Нередко дифференцировать рассеянный склероз и другие виды очаговых изменений белого вещества бывает сложно даже опытному специалисту, не говоря о молодых врачах. В таких случаях можно получить дополнительную консультацию врача МРТ, специализирующегося на демиелинизующих заболеваниях и других патологических изменениях нервной системы. Второе мнение специализированного рентгенолога помогает избежать врачебных ошибок и сделать диагноз более достоверным и точным. Кроме того, неврологам необходимо описание МРТ при рассеянном склерозе, выполненное по современным стандартам. Второе мнение можно получить с помощью Национальной телерадиологической сети — эта система обмена диагностическими исследованиями завоевала репутацию надежного помощника, особенно если врачи сталкиваются со сложными или неясными случаями.
ВАРИАНТЫ РАССЕЯННОГО СКЛЕРОЗА
Выше мы рассмотрели МРТ картину при типичной форме рассеянного склероза. Однако, существуют несколько нетипичных форм заболевания, которые обязательно нужно иметь в виду.
Опухолеподобная (псевдотуморозная) форма РС
При этой форме рассеянный склероз на МРТ выглядит как крупный очаг, оказывающий обычно менее выраженное объемное воздействие, чем можно было бы ожидать при таких размерах поражения.
После введения препаратов гадолиния может наблюдаться некоторое периферическое контрастное усиление, часто в виде незамкнутого кольца, что позволяет отличить поражения от глиомы или абсцесса мозга, усиливающихся по типу «замкнутого кольца».
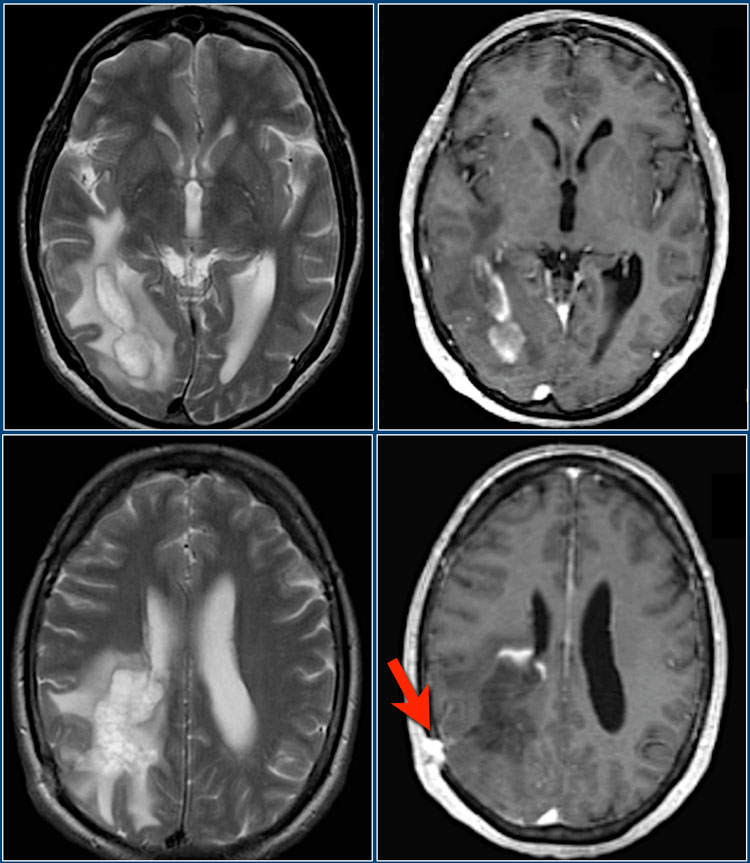
Данные Т1 и Т2 взвешенные МР-томограммы получены у 39-летнего мужчины с подостро возникшей гемианопсией. В этом случае потребовалась биопсия для дифференциальной диагностики между глиомой и демиелинизирующим процессом. Красной стрелкой отмечена зона биопсии.
Определяется интрапаренхиматозное объемное образование в правой височной и затылочной доле с гипоинтенсивным «ободком» по периферии по типу незамкнутого кольца на постконтрастных Т2-изображениях.
Имеется перифокальный отек, но относительно слабо выражено объемное воздействие. Путем биопсии было подтверждено димиелинизирующее заболевание. Контрастное усиление по типу незамкнутого кольца с гипоинтенсивным сигналом на Т2 ВИ постконтрастных томограммах и низким кровотоком характерно для демиелинизации.
Как ясно из вышеизложенного, опухолевоподобную форму рассеянного склероза легко перепутать с опухолью. Одна из распространенных ошибок неопытных рентгенологов — заключение о наличии опухоли тогда, когда на самом деле имеется псевдотуморозный РС. В таких случаях всегда важно помнить про возможность повторной консультации снимков МРТ опытными рентгенологами.
Концентрический склероз Бало
Концентрический склероз Бало является редким демиелинизирующим заболеванием, характеризующееся возникновением чередующихся очагов демиелинизации и участков с сохранением миелина, имеющих вид завитков.
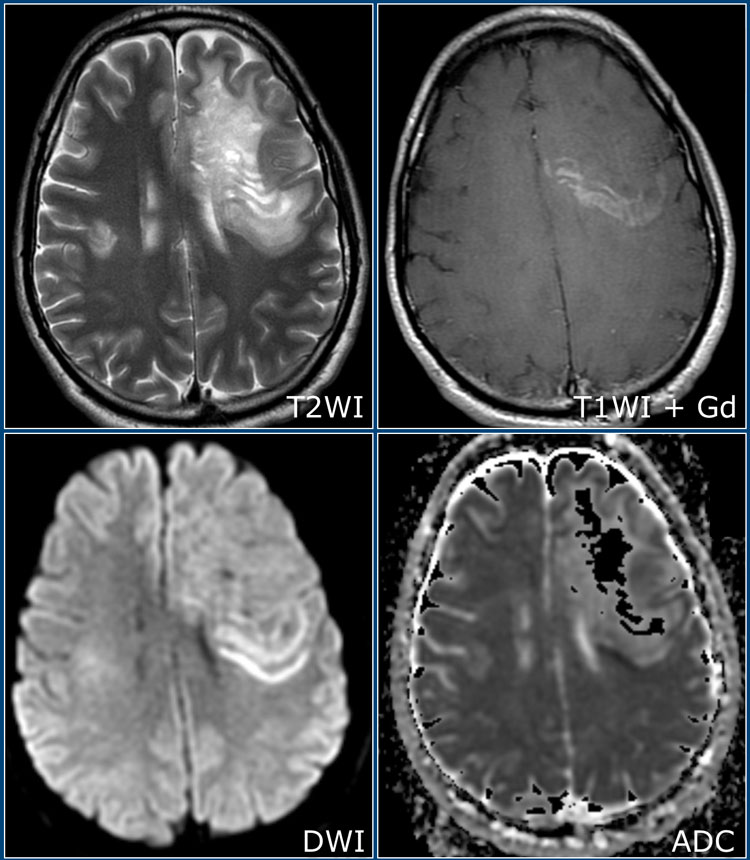
На изображениях представлены Т2 и постконтрастные Т1 взвешенные томограммы, на которых определяется большой очаг поражения в левой гемисфере с чередованием гипоинтенсивных на Т1 и изоинтенсивных «полосок». На Т1 взвешенных томограммах после введения препаратов гадолиния наблюдается чередующееся контрастное усиление в виде полосок. Справа также имеются похожие изменения (меньшего размера).
Оптикомиелит Девика
Очень важно учитывать возможность наличия оптикомиелита (болезнь Девика), особенно у пациентов с двухсторонним поражением зрительных нервов. Оптикомиелит – это болезнь, при которой обычно поражаются зрительные нервы и спинной мозг, при этом в головном мозге определяются незначительные изменения. Болезнь Девика нужно предполагать при выявлении распространенных поражений спинного мозга (на протяжении более чем трех сегментов), дающих низкий сигнал на Т1, в сочетании с утолщением спинного мозга за счет отека. На аксиальных томограммах очаги поражения обычно занимают большую часть спинного мозга, что нетипично для РС, при котором очаги имеют меньший размер и расположены по периферии.
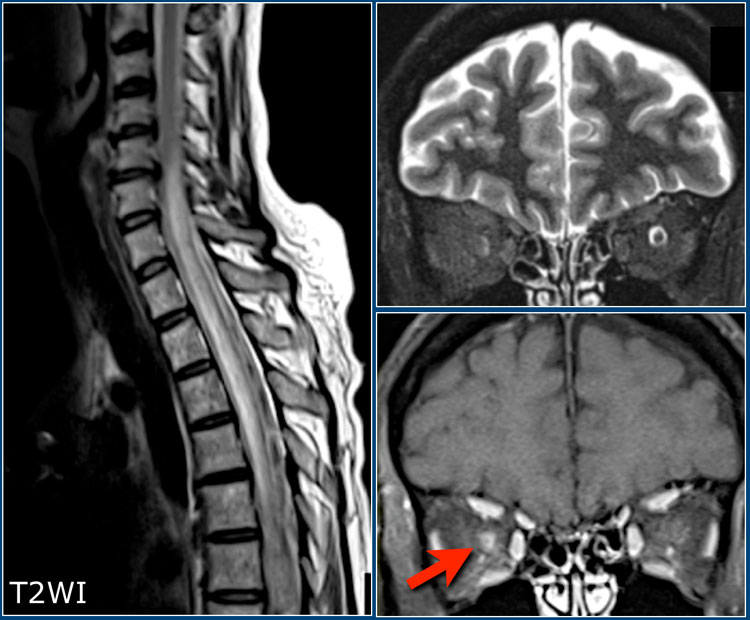
На сагиттальных Т2-взвешенных изображениях спинного мозга у пациента с оптикомиелитом визуализируется продольно ориентированный очаг поражения спинного мозга в сочетании с его отеком.
Острый диссеминированный (рассеянный) энцефаломиелит (ОДЭМ)
ОДЭМ является заболеванием, с которым необходимо проводить дифференциальную диагностику при рассеянном склерозе. ОДЭМ является монофазным, иммунно-обусловленным демиелинизирующим процессом, который часто возникает у детей в результате инфекции или после вакцинации. На МРТ при ОДЭМ обнаруживаются диффузные и относительно симметричные очаги поражения в белом веществе, расположенные супра- и инфратенториально, одновременно усиливающиеся при контрастировании. Также практически всегда наблюдается поражение серого вещества коры головного мозга и подкорковых ганглиев, таламусов.
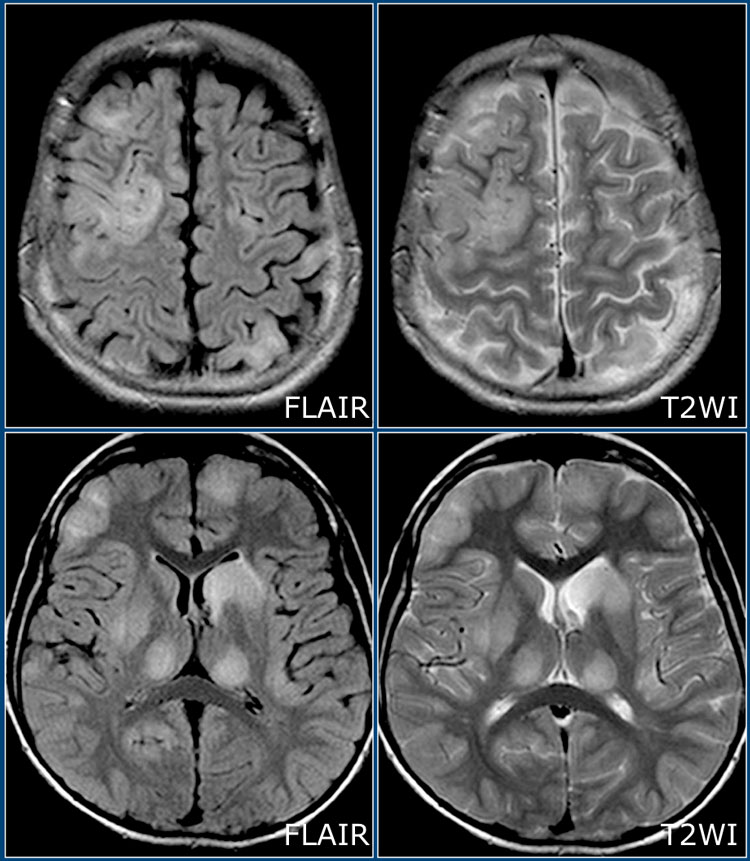
На изображениях представлены аксиальные FLAIR и T2 взвешенные томограммы, выполненные подростку, страдающему острым рассеянным энцефаломиелитом. Обратите внимание на распространенное поражение коры и подкорковых ядер, в том числе, таламусов.
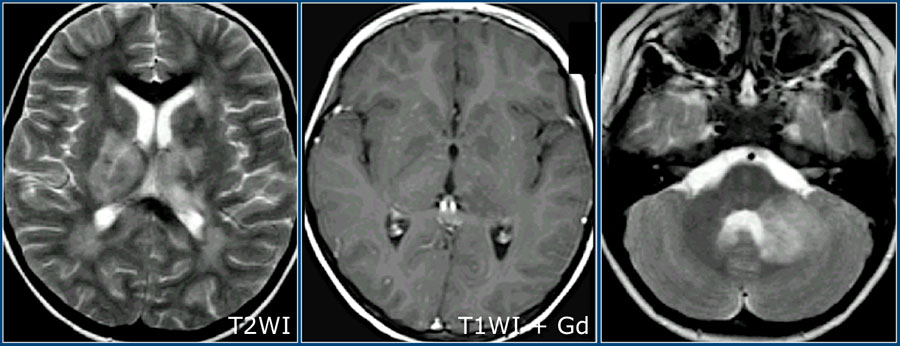
Здесь можно видеть другой случай ОДЭМ. Обратите внимание на поражение базальных ганглиев.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА РАССЕЯННОГО СКЛЕРОЗА И ОДЭМ
| ОДЭМ | РС | |
| МРТ головного мозга | Нечеткие поражения | Пальцы Доусона |
| Локализация поражений | Таламус | Юкстакортикально |
| Контрастное усиление | Неравномерное/отсутствует | Локальное |
| Характер поражений | Протяженные, отек | Множественные, мелкие |
| Контрольные исследования | Разрешение | Новые очаги |
Более подробно с дифференциальной диагностикой рассеянного склероза можно познакомиться в этой статье.
РАССЕЯННЫЙ СКЛЕРОЗ: КРИТЕРИИ МАКДОНАЛЬДА
Для постановки диагноза, а также для сведения к минимуму ошибки МРТ при рассеянном склерозе необходимо исключить похожие заболевания и продемонстрировать диссеминацию поражений во времени и пространстве.
Диссеминация в пространстве:
- Наличие одного и большего количества очагов, дающих гиперинтенсивный сигнал на Т2, как минимум в двух из четырех областях в ЦНС: перивентрикулярно, юкстакортикально, инфратенториально или в спинном мозге.
- Для заключения о рассеянном склерозе не требуется контрастное усиление очагов после введения препаратов гадолиния.
Диссеминация во времени:
- Появление новых очагов на Т2 или вновь возникших поражений, накапливающих контраст (препараты гадолиния) на контрольной МРТ по сравнению с изначальным исследованием, независимо от того, когда оно было выполнено.
- Одновременное возникновение бессимптомно протекающих, усиливающихся после введения препаратов гадолиния, и не усиливающихся очагов.
Критерии Макдональда были рекомендованы в 2001 году международной группой (исследователей) и пересматривались дважды: в 2005 и 2010 годах.
Текст составлен на основе материалов сайта https://www.radiologyassistant.nl
Василий Вишняков, врач-радиолог
Читать подробнее о Втором мнении
Читать подробнее о телемедицине

Кандидат медицинских наук, член Европейского общества радиологов
Источник
Узнать о других заболеваниях на букву «Р»:
Радиационные поражения нервной системы;
Рассеянный склероз;
Радикулит;
Расщепление позвоночника;
Рассеянный энцефаломиелит;
Ретробульбарный неврит;
Ретинальная мигрень
 Рассеянный энцефаломиелит (РЭМ) — диффузное повреждение разных областей центральной и периферической нервной системы, которое приводит к необратимому разрушению миелиновых оболочек нервных волокон, вызываемое острым аутоиммунным воспалительным заболеванием.
Рассеянный энцефаломиелит (РЭМ) — диффузное повреждение разных областей центральной и периферической нервной системы, которое приводит к необратимому разрушению миелиновых оболочек нервных волокон, вызываемое острым аутоиммунным воспалительным заболеванием.
Рассеянный энцефаломиелит проявляется быстро нарастающей изменчивой полиморфной неврологической клиникой (сенсорные, моторные расстройства, дисфункция черепно-мозговых нервов и органов малого таза, расстройства сознания и речи). Диагностика базируется на детальном сборе анамнеза, данных МРТ головного мозга. Терапия имеет комплексный характер в условиях стационара, в остром периоде возможна потребность в реанимационных мероприятиях.
Общая информация
Рассеянный энцефаломиелит — острое аутоиммунное воспалительное заболевание, захватывающее центральную и периферическую нервную систему и приводящее к демиелинизации.
Главное отличие заболевания от прочих демиелинизирующих состояний в обратимости процесса вплоть до полной ликвидации неврологической недостаточности при соответствующем лечении. Первый раз рассеянный энцефаломиелит описали более 200 лет назад.
Сейчас неврологи отмечают довольно частую встречаемость рассеянного энцефаломиелита среди больных разного возраста. Следует отметить, что у детей РЭМ фиксируется чаще и проходит намного легче, чем у взрослых.
Причины рассеянного энцефаломиелита
 Рассеянный энцефаломиелит, выявленный впервые, имеет вирусное происхождение. После анализа спинномозговой жидкости получилось выделить неизвестный вирус, который впоследствии получил название ОРЭМ.
Рассеянный энцефаломиелит, выявленный впервые, имеет вирусное происхождение. После анализа спинномозговой жидкости получилось выделить неизвестный вирус, который впоследствии получил название ОРЭМ.
Вирус ОРЭМ похож на вирус бешенства. Однако, не у всех больных определяется наличие вируса. Часто признаки рассеянного энцефаломиелита фиксируются после перенесенной ветряной оспы, краснухи, гриппа, кори, инфекционного мононуклеоза, герпеса или энтеровирусной инфекции. Токсическое, постинфекционное, поствакцинальное возникновение характерно для вторичного рассеянного энцефаломиелита.
Поствакцинальный РЭМ регистрируется после вакцинации против бешенства, дифтерии, коклюша, кори, гриппа. Постинфекционный тип заболевания проявляется после перенесенных бактериальных заболеваний. Важно отметить, что на возникновение РЭМ оказывает влияние ослабление иммунитета, регулярные стрессовые ситуации, переохлаждения, травмы, оперативные вмешательства. Не исключается наследственный фактор возникновения заболевания.
Патогенез рассеянного энцефаломиелита
В основе патогенетического аппарата, рассеянного энцефаломиелита лежит аутоиммунная реакция. Иммунитет вырабатывает антитела на свои же нервные элементы из-за сходства белковых антигенов с миелином и белками нервной ткани.
Системность процесса приводит к разрушению миелина в структурах спинного и головного мозга, нервных корешках и периферических нервных волокнах. Поврежденные нервные структуры теряют свои функции из-за прогрессирующей демиелинизации. В первую очередь страдает белое вещество церебро-спинальных структур, далее возможно втягивание в процесс серого мозгового вещества. МРТ дает возможность зафиксировать на снимках очаги разрушения миелиновых оболочек.
Важно отметить, что РЭМ имеет почти полную патогенетическую схожесть с рассеянным склерозом. Основным отличительным критерием является острота и обратимость процесса РЭМ. Рассеянный склероз — прогрессирующее необратимое состояние с периодами обострений и ремиссий. Первые клинические симптомы рассеянного склероза такие же, как и при РЭМ, что может ввести в заблуждение при постановке неврологического диагноза.
Симптомы рассеянного энцефаломиелита
Классическое течение проявляется тяжелой энцефалопатией. До 75% больных испытывают разную степень расстройства сознания — от оглушенности до комы. Жалобы не психомоторное возбуждение, головокружение, тошноту, головную боль. Фиксируются менингеальный синдром. Перед расцветом клинической картины отмечается продромальный период с миалгиями, лихорадкой, головной болью, чувством общей слабости. Неврологическая симптоматика нарастает быстро и за несколько дней достигает пика.
От локализации очага повреждения зависят очаговые симптомы рассеянного энцефаломиелита. У пациента фиксируются атаксия, гемиплегия, расстройства глазодвигательных и других черепно-мозговых нервов, патологии полей зрения, расстройства речи, нарушения чувствительности в виде гипестезий, парестезий, расстройства органов таза.
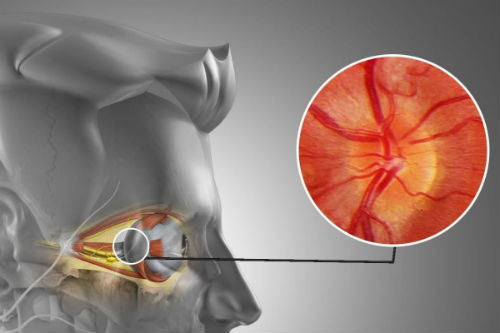 Ретробульбарный неврит — одно из типичных повреждений зрительного нерва. Генерализованные или парциальные эпилептические приступы фиксируются у 15%-35% больных РЭМ. В практически 75% случаев наблюдается спинальная симптоматика в виде периферических парезов, синдрома Броун-Секара. Так же возможно развитие корешкового синдрома, полиневропатий, полирадикулопатий. Реанимационные мероприятия проводятся при серьезных поражениях ствола мозга с бульбарными расстройствами.
Ретробульбарный неврит — одно из типичных повреждений зрительного нерва. Генерализованные или парциальные эпилептические приступы фиксируются у 15%-35% больных РЭМ. В практически 75% случаев наблюдается спинальная симптоматика в виде периферических парезов, синдрома Броун-Секара. Так же возможно развитие корешкового синдрома, полиневропатий, полирадикулопатий. Реанимационные мероприятия проводятся при серьезных поражениях ствола мозга с бульбарными расстройствами.
РЭМ может иметь не только монофазное, но и возвратное мультифазное течение. Оно характеризуется реновацией всех признаков без новой симптоматики и новых очагов демиелинизации по результатам МРТ, через 3 или более месяцев после первого эпизода. Неврологи говорят о мультифазном рассеянном энцефаломиелите при появлении нового случая заболевания не раньше, чем через 3 месяца после исчерпания предыдущего, но не раньше 1 месяца после стероидного лечения, если на МРТ определяются новые очаги демиелинизации.
Диагностика рассеянного энцефаломиелита
Заключение о рассеянном энцефаломиелите невролог устанавливает на основании ярких признаков, острого развития, полиморфности, полисистемности симптомов, данных о предшествующем инфекционном заболевании. Мероприятия по дифференциальной диагностике направлены на исключение энцефалита, вирусного менингита, внутримозговых опухолей, нарушений мозгового кровообращения, концентрического склероза Бало, травматических повреждений ЦНС, системного васкулита.
Обязательна консультация офтальмолога с проведением офтальмоскопии, периметрии. Спинномозговая пункция указывает на степень давления ликвора, определяет количество белка, лимфоцитарный плеоцитоз.
 Результаты МРТ говорят об асимметричных очагах высокой интенсивности в белом и сером веществе мозга. Очаги перифокального отека смещают окружающие структуры. В развитие состояния могут вовлекаться зрительные бугры. В спинном мозге очаги фиксируют в 10-30% случаев.
Результаты МРТ говорят об асимметричных очагах высокой интенсивности в белом и сером веществе мозга. Очаги перифокального отека смещают окружающие структуры. В развитие состояния могут вовлекаться зрительные бугры. В спинном мозге очаги фиксируют в 10-30% случаев.
Больные, перенесшие острый период РЭМ, подлежат повторной МРТ через 6 месяцев. Уменьшение или стирание очагов демиелинизации подтверждает диагноз РЭМ и исключает рассеянный склероз. Полностью очаги исчезают в 37-75% случаев, сокращаются — в 25-53%.
Лечение рассеянного энцефаломиелита
Основу лечения РЭМ составляют противовоспалительные стероидные фармпрепараты. Преднизолон в высокой или низкой дозировке назначают в зависимости от тяжести больного. По мере снижения симптоматики дозу преднизолона уменьшают. Кортикостероиды принимают 2 или 5 недель. Для ликвидации побочных эффектов от приема стероидов назначают иммуноглобулин внутривенно. Плазмаферез — аппаратное устранение из крови иммунных комплексов и антител — проводят в тяжелых случаях.
Лечение рассеянного энцефалита, вызванного инфекцией, проводится противовирусными медикаментами, из рода интерферона. Если подтверждена бактериальная причина возникновения РЭМ, предписываются антибиотики (ампициллин, цефазолин, гентамицин). Бициллин целесообразен при лечении РЭМ на фоне ревматизма. Симптоматическое лечение направлено на устранение признаков заболевания.
В тяжелых случаях необходимы реанимационные действия, ИВЛ, нормализация гемодинамики. Профилактика отека мозга необходима при выраженной общемозговой симптоматике — вводят магнезию, ацетазоламид, фуросемид. Зондовое питание необходимо при выраженной дисфагии, катетеризация мочевого пузыря — при задержке мочи, клизмы — при парезе кишечника, антиконвульсанты — при судорожных припадках.
Неврологические патологии требуют назначения витаминов группы В, аскорбиновой кислоты, препараты антихолинэстеразного действия, толперизона гидрохлорид. На заключительном этапе заболевания предписан прием рассасывающих средств (экстракт алоэ, гиалуронидаза), ноотропов (пиритинол, пирацетам, гинкго билоба), нейропротекторы (мельдоний, семакс,). Физиотерапевтические процедуры помогают восстановить двигательные функции. Для этого проводятся курсы массажа, ЛФК, магнитная стимуляция транскраниальным методом.
Прогнозирование рассеянного энцефаломиелита
 Острая фаза рассеянного энцефаломиелита протекает 1,5-2 недели. Через несколько дней до 67% больных отмечают полное клиническое выздоровление. Парезы, расстройства чувствительности, нарушения зрения сохраняются в виде стойкой симптоматики у некоторых пациентов. Тяжелое течение рассеянного энцефаломиелита с развитием бульбарной симптоматики приводят к смерти пациента.
Острая фаза рассеянного энцефаломиелита протекает 1,5-2 недели. Через несколько дней до 67% больных отмечают полное клиническое выздоровление. Парезы, расстройства чувствительности, нарушения зрения сохраняются в виде стойкой симптоматики у некоторых пациентов. Тяжелое течение рассеянного энцефаломиелита с развитием бульбарной симптоматики приводят к смерти пациента.
Если рассеянный энцефаломиелит приобретает возвратное мультифазное течение с переходом демиелинизации в хроническое течение и развитием рассеянного склероза, то прогноз для пациента становится неблагоприятным. Предсказать трансформацию рассеянного энцефаломиелита в рассеянный склероз по каким-либо параметрам на данный момент невозможно.
Выбрать клинико-диагностический центр можно с помощью сервиса медицинских клиник: https://mrt-v-msk.ru/. Здесь представлены более 100 клиник. Каждая из них имеет описание, состоящие из контактных сведений, рейтинга, полного прайса на услуги и отзывов пациентов. Помочь в выборе клиники может специалист по номеру 8 (495) 363-40-76. Запись на прием осуществляется бесплатно с предоставлением скидки на обследование в размере до 1 000 рублей.
Источник
