Мрт суставов большого пальца руки

- Клиникам
- Врачам
- Примеры заключений
- Полезные материалы
- Врачи
- Отзывы
- Соглашение
МРТ кисти руки – это современный способ диагностики, который практикующими врачами применяется редко, так как специалисты не ознакомлены с возможностями магнитно-резонансной томографии.
Неудовлетворительными остаются результаты диагностики повреждений нервов, патологии сухожильно-связочных структур, возникающих после травмы. По данным статистики у 10% пациентов с вывихами и переломами костей кости встречаются повреждения нервов.
Неудовлетворительной остается диагностика туннельного синдрома, воспалительных заболеваний мягких тканей.
МРТ кисти руки: когда делать
Опыт заболеваний суставно-мышечной системы в медицине недостаточен для определения для тщательного прогнозирования последующего течения патологии, ранней тактики лечения. По советской традиции травматологи делают рентген кисти для определения переломов. Если заболевание верифицировано, проводится гипсование, иммобилизация металлическими вставками. При отсутствии костно-деструктивных изменений на рентгеновском снимке, нормальной подвижности пальцев кисти назначается лечение противовоспалительными средствами длительностью не более 1 недели. По факту уменьшения болевого синдрома больничный лист закрывается.

Разрыв связки кисти на МРТ
При таком подходе отсутствуют предпосылки для раннего выявления поражения нервов, воспаления суставно-связочных структур. Еще одним видом патологии является туннельный синдром, при котором происходит сдавливание комплекса связок, сосудов, нервов в проекции лучезапястного сустава. Выраженные клинические симптомы нарушения подвижности прослеживаются лишь при сильном сдавлении описанных анатомических структур при прохождении через лучезапястный канал.
При появлении жалоб в лучшем случае будет проведено ультразвуковое сканирование, позволяющее выявить только разрывы связок и крупные воспалительные очаги. УЗИ позволяет найти уровень прекращения проводимости по нервному стволу. Сканирование позволяет оценить место повреждения для последующей фиксации металлической конструкцией.
Туннельный синдром диагностируется без применения МРТ кисти и лучезапястных суставов на поздней стадии. Клиника определяется компрессией не столько связок, сколько сосудов, нервных стволов. Болевой синдром и ограничение подвижности формируется за счет нарушения питания сухожильно-связочных структур.
Нехватка кровоснабжения, недостаток поступления кислорода обуславливает поражение сухожилий, мышц и костей кисти. Сужение канала возникает при травмах, воспалительном процессе. Из-за комплекса патологических симптомов болезнь получила название в среде специалистов «нервно-канальным конфликтом».
Анализируя медицинскую литературу, можно выделить комплекс результатов ультразвукового сканирования кисти руки при распространенных нозологических формах:
1. Грубое поражение нерва;
2. Сильная эхогенность;
3. Неоднородная структура мягких тканей.
Золотым стандартом диагностики повреждения мышц и связок считались такие методы, как нейромиография и электромиография. Повреждение периферической нервной системы с помощью ультразвукового сканирования обнаруживается с низкой степенью достоверности.
МРТ кисти руки – это качественный диагностический способ, позволяющий диагностировать не только патологию мягких тканей, но и костные дефекты при использовании высокопольных МРТ-аппаратов. Оборудование используется не только для диагностики патологии, но и для получения необходимой информации на этапе планировании операции.
Достоинства МРТ диагностики суставов и пальцев кисти
Преимущества магнитно-резонансной томографии для диагностики болезней нервов, сухожильно-связочных структур, патологии сосудов, даже мелких межфаланговых суставов, лучезапястного сустава достаточно велики.

Т1 взвешенное МРТ – разрыв контура триангулярного фиброзного хряща с усиленным сигналом
При сравнении возможностей магнитно-резонансной томографии с ультразвуковым исследованием прослеживается возможность получения аналогичных результатов с большими дополнительными достоинствами.
Что выявляет МРТ суставов и пальцев кисти:
1. Локализацию, уровень, тип поражения нервного ствола;
2. Тракционный отрыв корешка спинномозгового нерва;
3. Воспалительный процесс, поствоспалительные рубцовые изменения;
4. Формирование контрактур;
5. Компрессия нервов опухолями, воспалениями, рубцовыми процессами.
Использование современной высокопольной МРТ мощностью 3,5 Тесла позволяет визуализировать «свежие» и консолидированные переломы, отследить вовлечение в процесс окружающие мягкие ткани. МР-сканирование позволяет верифицировать поражение срединного и лучевого нерва.
Когда нужно делать МРТ кистевого сустава:
1. Обнаружение на рентгенограмме переломов костей запястья, фаланговых костей со смещением с вероятностью повреждения спинномозговых нервов;
2. При деструкции костей с локализацией вблизи сосудов и нервных стволов МР-томография помогает обнаружить патологические изменения на ранней стадии до появления серьезных проблем со стороны окружающих мягких тканей;
3. Клинические симптомы раздражения кисти и мягкотканого компонента не обязательно требуют проведения магнитно-резонансной томографии на начальном этапе. Классическая схема диагностики при болезни включает следующие позиции. На начальном этапе проводится полипозиционная рентгенография. Исследование позволяет выявить переломы смещение костей. При отсутствии рентгенологических признаков костно-деструктивных поражений фаланг, костей запястья, лучезапястного сустава, но сохранении клинических симптомов перелома ортопеды-травматологии рекомендовали компьютерную томографию. Исследование позволяет выявить мельчайшие трещины кости, но не верифицирует поражения мягких тканей кисти. Для тщательной диагностики в такой ситуации рекомендуется МРТ кисти и лучезапястного сустава с последующим трехмерным моделированием. Исследование позволяет детально визуализировать состояние нервных стволов, рубцовые изменения, сопутствующие костные разрастания;
4. Обнаружение клинических признаков туннельного синдрома требует верификации с помощью МР-сканирования для определения поражения нервных стволов и сосудов с целью последующего планирования оперативного вмешательства. Возможность 3D-моделирования позволит определить тактику имплантации электродов, стимулирующих поступление нервного сигнала. Перед невролизом также рекомендуется магнитно-резонансное сканирование.
Подводя итог, отметим, что МР-томография кистевого сустава позволяет диагностировать нозологию на ультратонком уровне. После определения характера поражения нервного ствола, выявления дефектов костной у специалиста появляется информация для определения оптимальной технологии лечения пациента.

Т1 и Т2 взвешенное МРТ при переломе лучевой кости
Нельзя забывать о возможности выявления аномалий и сочетанных повреждений сосудистого русла, которые встречаются у редких пациентов, но другими методами не верифицируются. Классическая МРТ-визуализация позволяет решить широкий спектр задач в области диагностики состояния мягкотканого компонента. Современная высокопольная томография предоставляет дополнительную информацию о структуре костей, фаланг пальцев кисти, лучезапястного сустава.
Полноценное диагностическое обследование позволяет своевременно обнаружить нейропатию, дополнить другие диагностические методы нужной информацией для дифференциальной диагностики нескольких нозологий.
Сделать МРТ руки при разрыве связок – показания
Медицинские показания к МРТ руки не разработаны. При полном разрыве связок нарушается подвижность пальцев, ограничивается функциональность суставов. В кистевом суставе часто возникают разрывы локтевой и лучевой связок.
Травматологи способны определить данную патологию по ограничению подвижности кисти и анализу анамнеза возникновения болезни. Сильное отклонение руки в лучевую сторону приводит к разрыву локтевой коллатеральной связки. При смещении во время травмы в локтевую сторону появляется разрыв коллатеральной лучевой связки.
Существуют типичные клинические признаки болезни – отечность и болевые ощущения у определенного края сустава. Косвенным подтверждением диагноза являются рентгенологические синдромы. Для верификации патологии выполняются снимки с максимальным отведением в нужную сторону (локтевую или лучевую), а сравнение проводится со здоровой кистью, отведенной в аналогичную сторону.
Нельзя забывать о необходимости сделать МРТ руки при разрыве межзапястных связок, так как данную патологию нельзя верифицировать с помощью артрографии.
При любом переломо-вывихе и вывихе кистевого сустава часто возникают разрывы связок, поэтому при данном механизме травмы рекомендуется сделать магнитно-резонансную томографию.
О чем говорит МРТ пальца руки
МРТ пальца руки обеспечивает достоверную диагностику разрывов межфаланговых коллатеральных связок. Данные структуры фиксируют противоположные суставные концы костей. При чрезмерном или резком отклонении пальца в локтевую или лучевую стороны прослеживается разрыв соответственно локтевой или лучевой связки. При некоторых травмах возникает не отрыв связочных волокон, а деструкция костного фрагмента, к которому фиксируется коллатеральная связка. Отрыв костного фрагмента сопровождается боковой неустойчивостью сустава.
Диагностировать состояние можно клиническими методами. При анализе состояния пациента прослеживаются болевые ощущения, отечность. При отклонении пораженного пальца в сторону при сравнении со здоровой рукой возникает сильная боковая неустойчивость. При выполнении рентгенографии прослеживается неравномерная суставная щель с более широкой стороной со стороны поражения.
При отсутствии отрывного перелома кости лечение осуществляется консервативными способами. В большинстве случаев достаточно наложения гипсовой лангеты. При невозможности стабилизации данными методами осуществляется тейпирование.
Сложности у специалистов возникают при нарушении боковой устойчивости безымянного пальца. Тейпирование состояния проводится вместе с мизинцем, так как любое небрежное движение способно привести к травме выступающего пальца.Когда описанные способы не приносят эффективности, проводится хирургическое лечение. Неустойчивость устраняется хирургической аутопластикой. Суть процедуры – формирование специальных каналов в кости размером до 3 мм с фиксацией через них сухожильного трансплантата.
Еще одной нозологической формой, при которой потребуется выполнение МРТ пальцев кисти является разрыв ладонной пластинки. У спортсменов часто возникают разрывы связок пальцев со стороны ладонной поверхности. Ладонная пластика повреждается также при прямом воздействии на прямой палец. Механизм травмы с гиперэкстензией сопровождается разрывом коллатеральных связок. Состояние часто прослеживается у баскетболистов, волейболистов. По этой причине в больницах спортивной медицине всем спортсменам назначается МРТ кисти.
При грамотном подходе к диагностике удается верифицировать связочную патологию на ранней стадии, когда устранить патологию удается консервативными методами.
Другие статьи из раздела «МРТ суставов и костей»
Проконсультируем бесплатно в мессенджерах
Источник
 Схематическое изображение скелета кисти
Схематическое изображение скелета кистиМагнитно-резонансная томография – современный и безопасный метод обследования организма. Позволяет выявить скрытые патологии, которые невозможно определить при визуальном осмотре. Основной причиной для обращения на диагностику являются повреждения кисти – одни из самых распространенных поражений верхних конечностей. В зависимости от цели диагностики, врач может назначить компьютерную или МР-томографию для подтверждения предварительного диагноза. Специалисты часто направляют на КТ, если патология связана с костями. При необходимости визуализации мягких тканей (сухожилий, хрящей, связок, мышц) целесообразно проводить МРТ. Метод основан на послойном сканировании области интереса с помощью магнитного поля. В результате смоделированный снимок выводится на монитор. МРТ пальца делают в рамках исследования кисти руки.
Заболевания пальцев рук
Показаниями к МРТ пальцев кисти являются:
- боль, покалывание, онемение, отечность, изменение цвета и/или температуры кожных покровов в беспокоящей области;
- ограниченность движений пальцами;
- визуальные деформации (искривление, выпуклости на суставах и пр.) и т.п.
Магнитно-резонансную диагностику делают при планировании операций и необходимости оценки динамики восстановления тканей в процессе лечения.
Заболевания, которые выявляют в процессе сканирования пальцев рук:
- артрит, артроз (в том числе при подагре), тендинит (воспалительные или дистрофические поражения суставов, хрящей, сухожилий);
- кисты, новообразования добро- и злокачественной природы ;
- синовит, бурсит, остеомиелит (воспалительно-инфекционные патологии сумок суставов и костей);
- переломы фаланг, трещины, вывихи, разрывы связок и сухожилий в результате травматических повреждений;
- сращения, изменение количества фаланг и прочее при аномалиях развития и др.
Что показывает МРТ пальца?
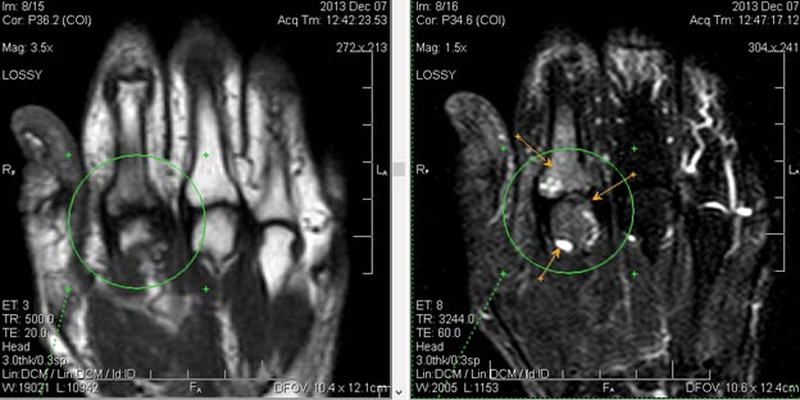 Артрит пальца руки на снимке МРТ (показан стрелками в выделенной области)
Артрит пальца руки на снимке МРТ (показан стрелками в выделенной области)
Во время диагностики врачи определяют наличие компрессии нервных стволов, растяжение, разрыв связок, сухожилий, вывихи суставов. МРТ – одна из немногих процедур, в ходе которой возможно выявить тоннельный синдром. Патология проявляется сдавлением срединного нерва, отеком и воспалением последнего. Сухожилия, служащие причиной патологии, имеют низкую интенсивность сигнала на сканах.
Благодаря магнитно-резонансной томографии выявляют межфаланговые разрывы связок. Возникает патология вследствие резкого отклонения большого пальца или любого другого в локтевую или лучевую сторону. На снимках МРТ визуализируют неравномерную суставную щель, которая увеличивается к области поражения.
Исследование может показать разрыв крупной связки — ладонной пластинки. Патология актуальна для людей, занимающихся баскетболом или волейболом.
Исследование с помощью магнитного поля позволяет на ранней стадии выявить развитие заболевания, что помогает принять меры по его лечению. Благодаря своевременной диагностике удается избежать осложнений и сохранить функциональность кисти.
Как проходит МРТ большого пальца
Специфической подготовки исследование фаланг не предполагает. Процедура проходит в отдельной комнате, где находится МР-томограф. Перед тем, как расположиться на выдвижном столе аппарата, пациенту необходимо снять с себя одежду с металлическими предметами, оставить аксессуары, гаджеты и прочее, что может повлиять на процесс обследования. Вокруг кисти руки больного фиксируют магнитную катушку. Во время МРТ делают посрезовые снимки большого пальца и всех фаланг руки.
В результате воздействия магнитного поля на монитор выводится смоделированное изображение зоны интереса. Длительность диагностики не превышает 15 минут. Если в процессе сканирования понадобится введение контрастного вещества для улучшения визуализации патологий (часто требуется при опухолях), общее время обследования возрастает до получаса. МРТ полностью безвредно и безопасно. Препарат, используемый для подсвечивания, обладает минимумом побочных эффектов, хорошо переносится пациентами. На фото четко определяют размер опухоли, вовлеченность окружающих тканей, наличие метастазов.
Запрещают делать МРТ, если присутствуют несъёмные металлические предметы (фиксирующие пластины, штифты и пр.) и устройства в организме (кардио- и нейростимуляторов, слуховых приборов, инсулиновых помп и др.), женщинам в первом триместре беременности. Проблему боязни замкнутого пространства следует обсудить с доктором, который предложит пути ее решения.
Расшифровка МРТ снимков пальцев
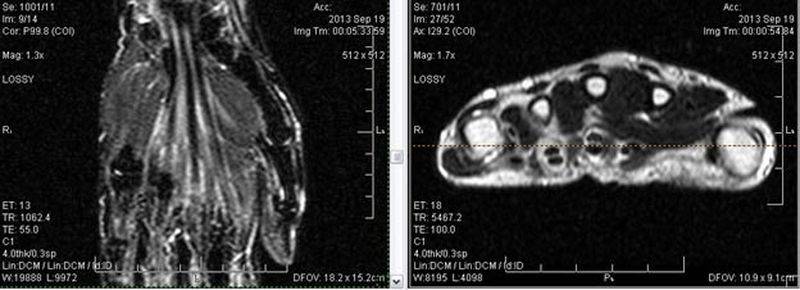 Теносиновит сухожилий глубокого сгибателя пальцев кисти и длинного сгибателя большого пальца
Теносиновит сухожилий глубокого сгибателя пальцев кисти и длинного сгибателя большого пальца
По окончанию сканирования специалист записывает результаты на электронный носитель, который вместе с описанием в течение часа выдает на руки пациенту. Не стоит самому делать выводы и ставить диагноз, необходимо предоставить заключение лечащему врачу, который определит заболевание и назначит правильное лечение.
Пройти диагностику пальцев рук с помощью магнитно-резонансного томографа Вы можете в медицинском центре «Магнит». Запись на процедуру проводят как при наличии направления, так и без него. Стоимость, свободную дату и время Вы сможете уточнить по телефону +7 (812) 407-32-31. Наши консультанты с радостью ответят на все интересующие вопросы.
Источник
Все виды повреждения кисти можно разделить на несколько групп.
Начнем с МР-диагностики травматических повреждений кисти и лучезапястного сустава.
При клиническом обследовании больных с ушибами лучезапястного сустава и кисти, как правило, определяются болезненность при пальпации, увеличение объема окружающих мягких тканей, а объективно и рентгенологически изменения отсутствуют. Наиболее часто встречаются ушибы метаэпифиза лучевой и локтевой костей, а также полулунной и ладьевидной костей. Ушибы (контузионные поражения) кисти определяются только при МРТ-исследовании, особенно хорошо видно на программах с подавлением сигнала от жира. Морфологически ушиб кости проявляется нарушением целостности трабекул костной ткани с кровоизлиянием и отеком костного мозга. Однако, несмотря на повреждение трабекул костной ткани, рентгенологические исследования, включая КТ, не позволяют обнаружить патологические изменения.
Клинические проявления у пациента: боль и ограничение движений после падения на вытянутую руку 4 месяца назад.
Перелом ладьевидной кости с явлениями асептического некроза проксимального полюса и, связанного с ним, остеоартрита. Ладьевидный перелом обычно происходит из-за падения на вытянутую руку, которое приводит к гиперэкстензии лучезапястного сустава.

Аваскулярный (асептический) некроз нередко сопутствует переломам проксимальной части ладьевидной и переломам полулунной кости, а также неадекватно репонированным и иммобилизированным переломам этих костей. Основная причина – нарушение трофики участка кости при повреждении питающих артерий.
Методом выбора в диагностике и стадировании остеонекроза костей кисти является МРТ.
Этот термин применяется для обозначения переломов, которые первично не были выявлены рентгенологически, а обнаружены только методом МРТ. Только через 5-10 дней после травмы на отсроченных рентгенограммах появляется линия перелома. Через 1,5-2 мес. после травмы ретгенография и СКТ у пациентов со скрытыми переломами позволяют визуализировать незначительные облаковидные остеосклеротические изменения по ходу линии перелома, как проявление репаративного процесса.

Лучевая диагностика повреждений связочного аппарата лучезапястного сустава и кисти представляет наибольшие трудности в связи со сложностью анатомии и малыми размерами данной области. Возможности рентгенографии и КТ в диагностике повреждений связок ограничены. О них судят по наличию косвенных признаков. Вследствие относительно малых размеров связок, УЗИ затруднительно. Методом выбора при исследовании связочного аппарата является МРТ.
Клинически: Острая боль. В анамнезе нет травмы или чрезмерной нагрузки. Увеличение диаметра и повышение МР-сигнала в проекции сухожилия разгибателя.

МРТ показывает веретенообразное расширение нерва, которое вызвано утолщением нервных пучков и жировой и фиброзной пролиферацией. МРТ характеристики фибролипоматозной гамартомы являются патогномоничным, что исключает необходимость в биопсии для диагностики.

Кистозное образование в проекции тыльных межзапястной и лучезапястной связок; незначительный синовит.
Синдром повреждения сухожилий включают частичные и полные их разрывы, проявления теносиновита и посттравматического тендиноза. Основную долю составляют теносиновиты, возникающие изолированно или на фоне повреждения костей и связок. Морфологически теносиновиты характеризуются скоплением синовиальной жидкости под оболочками сухожилия. Рентгенодиагностика в диагностике теносиновитов неинформативна. Наиболее информативны в диагностике теносиновита УЗИ и МРТ.

Теносиновит сухожилий глубокого сгибателя пальцев кисти и длинного сгибателя большого пальца.
Клинически: Отек левой руки, сохраняющийся длительное время, в настоящий момент пациент начал жаловаться на нарушение чувствительности боковых трех пальцев.

Капсулированная масса прикреплена к сухожилиям поверхностного и глубокого сгибателей указательного пальца. Липома из сухожилия (гистологически доказано).
Большинство травм лучезапястного сустава и кисти сопровождается симптомами сопутствующего экссудативного синовита; его выраженность зависит от тяжести травм. На МРТ выявляется суставной выпот. Кроме того, иногда определяется отек костного мозга в субхондральных отделах эпифизов костей, отек периартикулярных мягких тканей.

Артрит.

Ревматоидный артрит. Субхондральные эрозии, гипертрофия синовиальной оболочки.

Ревматоидный артрит. Анкилозирование костей запястья, деструкция эпифизов лучевой и локтевой костей.

Хронический остеомиелит ладьевидной кости.
Кистевой туннельный синдром может быть спровоцирован целым рядом причин. Существует два механизма формирования данного синдрома. Первый – уменьшение в размерах самого карпального канала. Сюда относят такие причины, как артроз, травмы, акромегалия, и чрезмерное механическое воздействие. Второй механизм – увеличение в размерах содержимого карпального канала. Например, при ганглиевых кистах, опухолях нерва, отложение веществ (например, амилоида), или синовиальной гипертрофии при ревматоидном артрите. Также некоторые индивидуальные факторы, такие как размер и форма запястья и форма срединного нерва, могут способствовать развитию синдрома запястного канала.
Клинически проявляется болью и нарушениями чувствительности. Типичным является брахиалгия, парастезии, или ночные восходящие боли, исходящие из запястья. Кроме того, определяется слабость в руке. Слабость, чаще всего, является поздним симптомом.

На основании всего вышеизложенного, можно сделать вывод, что магнитно-резонансная томография кисти – высокоинформативное исследование, позволяющее оценить изменения самого различного характера и происхождения.
Источник
