На мрт затемнение лобной пазухи
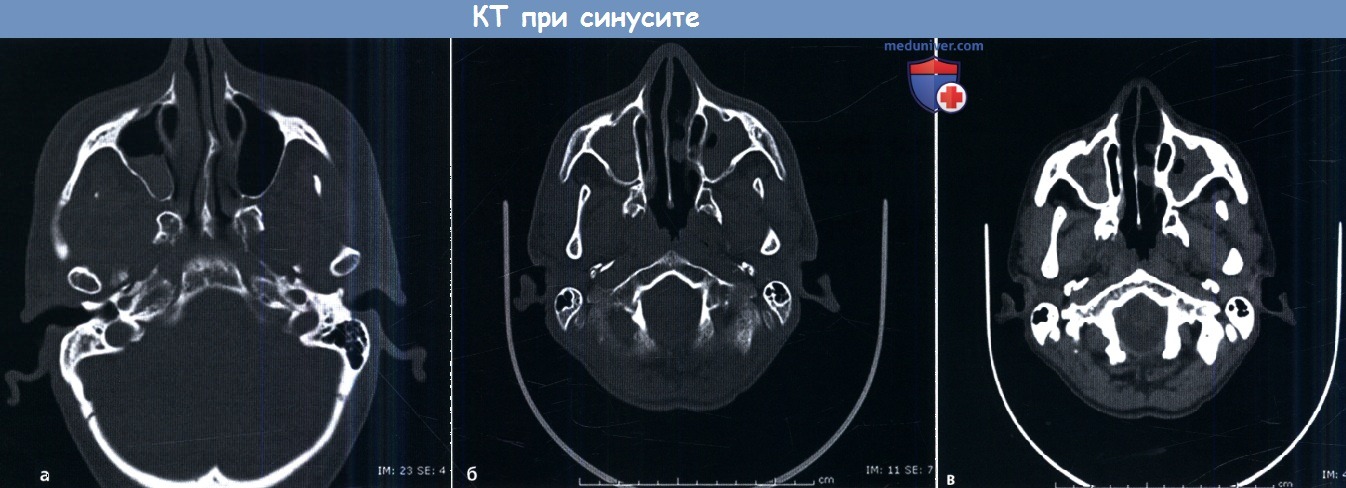
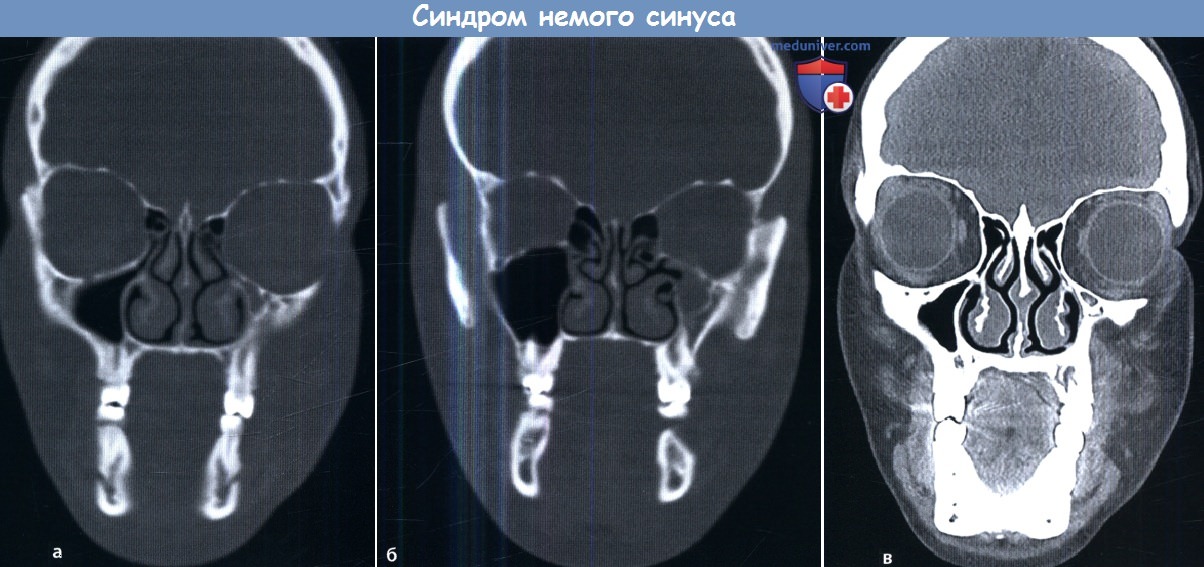
КТ при синусите (гайморите)Применение лучевых методов исследования является необходимым при неэффективности консервативной терапии или подозрении на вовлечение в процесс глазницы или внутричерепных структур. В случаях острого синусита обычно используется КТ без контраста. При высокой степени подозрения на распространение инфекции в глазницу или полость черепа выполняется МРТ с контрастным усилением и без него. Характерным диагностическим признаком острого синусита является наличие уровня воздух-жидкость, возможно наличие густого или «пузырящегося» секрета. Наиболее характерны эти признаки для поражения гайморовой пазухи. Оценить наличие уровня жидкости в лобных или решетчатых пазухах может быть сложно из-за их небольшого размера. Утолщение слизистой и полипозная ткань способны имитировать наличие уровня жидкости. И наоборот, почти полное заполнение пазухи жидкостью выглядит как крупный полип. Данные лучевых методов обследования при синусите часто неспецифичны. Заключение рентгенологов обычно содержит описание локализации и степени выраженности затемнения пазух и утолщения слизистой. Для дифференциальной диагностики острого и хронического синусита внимание необходимо обращать на костные перегородки между пазухами. Длительно текущее воспаление пазух часто сопровождается реакцией периоста и утолщением костных стенок (утолщение мукопериоста), которое иногда может быть крайне выраженным. При подозрении на хронический риносинусит КТ помогает определить наличие анатомических вариантов строения пазух, предрасполагающих к хроническому течению.
КТ является методом выбора при обследовании больного с хроническим риносинуситом, т.к. она позволяет полностью оценить костные структуры черепа. При наличии в пазухах содержимого повышенной плотности полезно использовать мягкотканное окно. Вид секрета околоносовых пазух на МРТ зависит от содержания в нем белка. Как правило, чем больше в секрете белка, тем более интенсивным будет его сигнал на Т1 и менее интенсивным на Т2. Однако если содержимое пазухи будет иметь повышенную плотность, как в случае грибкового синусита, в обоих режимах МРТ оно будет иметь черный цвет, симулируя вид здоровой пазухи. При наличии в пазухах содержимого повышенной плотности всегда необходимо исключение грибкового процесса. Также причиной обнаружения в пазухах содержимого повышенной плотности могут являться застойный секрет, кровь, опухоли. При планировании эндоскопических эндоназальных операций крайне важно учитывать локализацию утолщенной слизистой и наличие тех или иных анатомических вариантов развития. Патологические процессы околоносовых пазух нередко подразделяют на: инфундибулярный, остиомеатального комплекса, сфеноэтмоидального кармана, спорадический, полипозный, лобного кармана, одонтогенный и т.п. При инфундибулярном типе процесс ограничен верхнечелюстной пазухой и ее естественным соустьем. Проявления заболевания, затрагивающего область остиомеатального комплекса, нередко варьируют, но присутствует поражение одной из пазух, дренирующихся в эту область (верхнечелюстной, лобной, передних клеток решетчатого лабиринта).
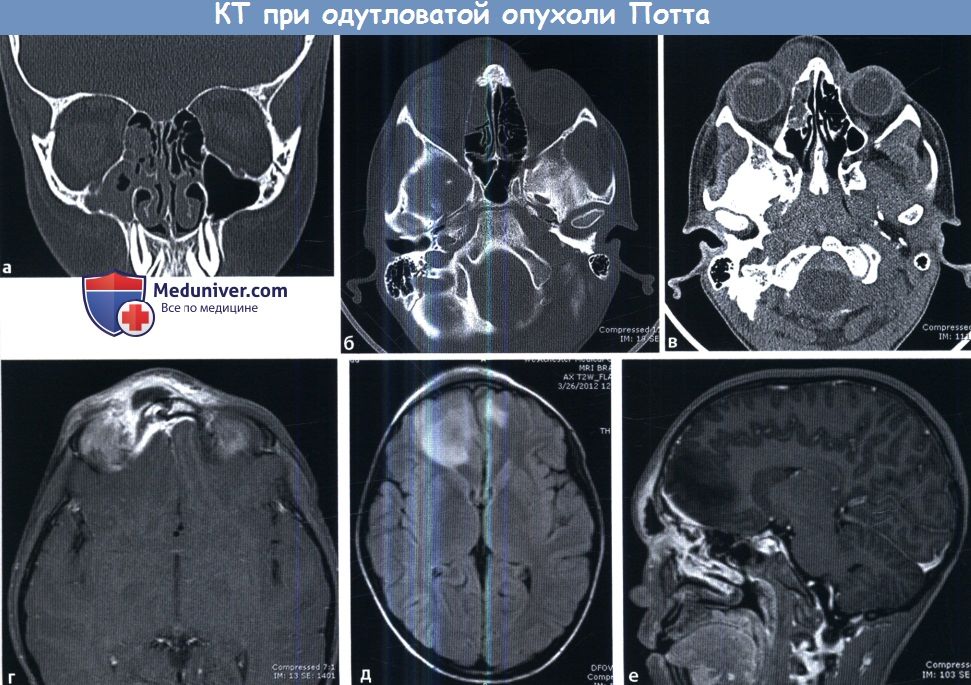
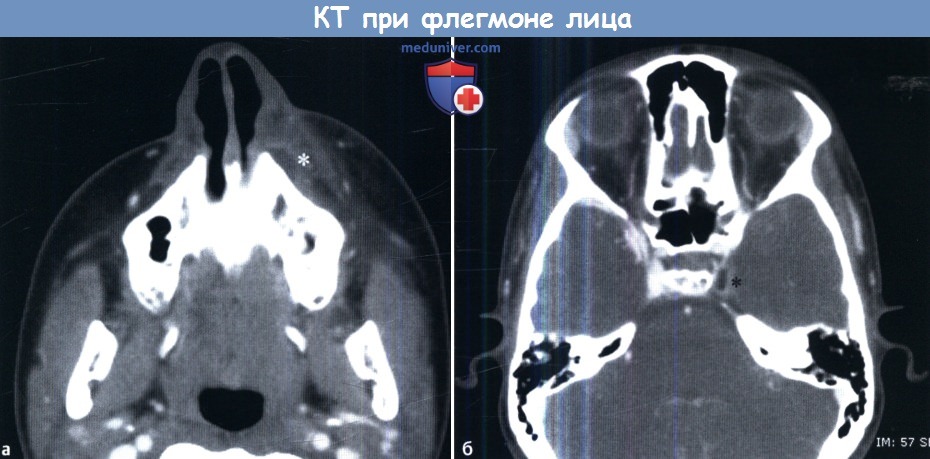
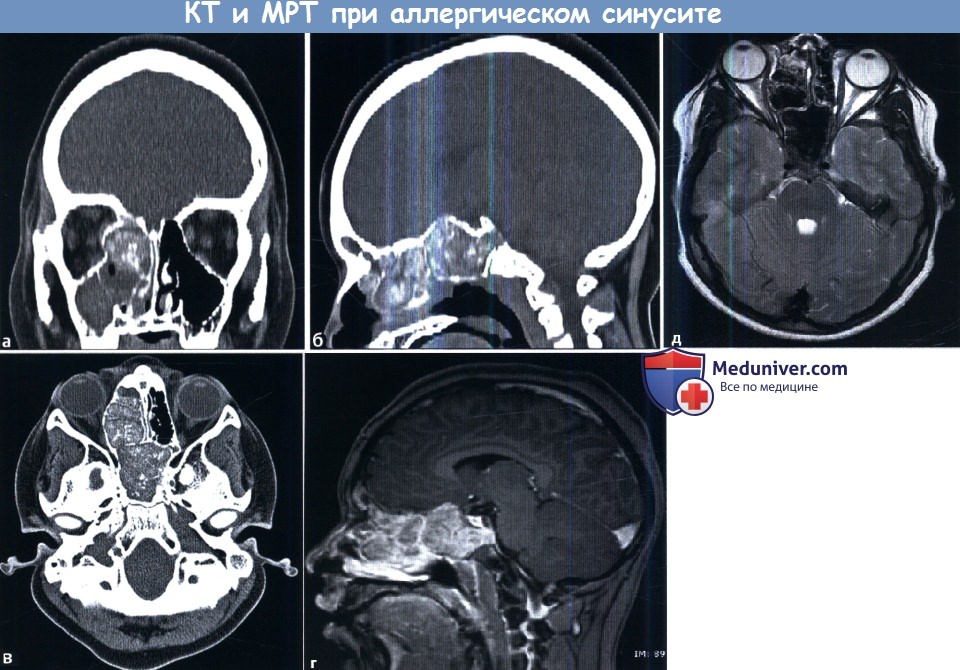
При поражении сфеноэтмоидального кармана вовлечены клиновидная пазуха и задние клетки решетчатого лабиринта. При спорадическом типе, как следует из названия, определенной схемы распространения процесса не существует. Полипозный процесс характеризуется полипозным разрастанием в просвете пазух. При поражении лобного кармана вов-леченнной оказывается лобная пазуха той же стороны. При одонтогенном процессе поражается верхнечелюстная пазуха, в ее просвете зачастую определяется яркое кистоподобное образование, исходящее из верхнечелюстного зуба. Необходимо обращать внимание на возможные осложнения риносинусита. Следует просматривать паренхиму головного мозга на наличие эпидурального или субдурального абсцесса, которые проявляются жидкостным содержимым повышенной плотности, смещающим вещество мозга. При использовании внутривенного контраста облегчается диагностика эмпиемы благодаря повышению контрастности твердой мозговой оболочки. На МРТ эмпиема характеризуется гиперинтенсивным сигналом. При этмоидите возможно распространение инфекции на глазницу. При использовании контраста необходимо оценивать кавернозные синусы на предмет их тромбоза. На КТ синус будет расширен, возможно наличие сгустка с пониженной плотностью. Вторым признаком тромбоза является увеличение ипсилатеральной верхней глазничной вены. Для диагностики патологии кавернозного синуса может использоваться и рутинная МРТ с контрастированием. Облегчает визуализацию пещеристых синусов проведение трехмерной МРТ высокого разрешения с последовательностью импульсов градиент-эхо и контрастированием. Допустимо также использование протокола турецкого седла. Следует отметить, что МР-венография не является методом выбора для визуализации кавернозных синусов. Аллергический грибковый синусит проявляется затемнением сразу нескольких пазух. Характерно агрессивное течение процесса с диффузным распространением, приводящим к изменениям костной ткани и выраженному истончению кортикального слоя. В центре пазухи возможно наличие секрета повышенной плотности. Внешний вид секрета на МРТ, как было отмечено выше, зависит от содержания в нем белка. Обычно они гипоинтенсивны в режиме Т2 и варьируют при Т1.
— Вернуться в оглавление раздела «отоларингология» Оглавление темы «КТ височных костей и пазух носа»:
|
Источник
Существует множество клинических состояний, уточнить характер и распространение которых помогает МРТ.
Для начала стоит сказать несколько слов о вариантах развития, из которых наиболее распространенными являются гипоплазии и аплазии пазух.
Гипоплазия лобной пазухи

Особого внимания заслуживает такой вариант развития, как избыточная пневматизация клиновидной пазухи и задних решетчатых клеток в виде развитых верхних латеральных карманов, при наличии которых внутренние сонные артерии и каналы зрительных нервов могут вдаваться в их просвет. В результате при воспалительных процессах слизистых оболочек этих отделов /в том числе подострых и хронических/ может развиваться клиническая картина прогрессирующей атрофии зрительных нервов. Кроме этого при проведении оперативных вмешательств в данной анатомической области во много раз повышается опасность повреждения сонных артерий и зрительных нервов.
Развитые верхнелатеральные карманы, на фоне которых определяются зрительные нервы

Воспалительные изменения околоносовых синусов являются наиболее распространенными заболеваними верхних дыхательных путей. От 5 до 15 % населения в мире страдает различными видами синуситов. Кроме того отмечается тенденция увеличения хронических форм.
Лицевая боль при синусите локализуется в проекции пораженной пазухи. При фронтите и гайморите помимо боли отмечается болезненность при пальпации. Этмоидит и сфеноидит характеризуются постоянной болью в глазу и носу и заложенностью носа. Особенно трудна диагностика хронического синусита. При мукоцеле и опухолях наблюдаются отек и смещение глазного яблока: вверх – при поражении верхнечелюстной пазухи, наружу — при поражении решетчатого лабиринта и вниз – при поражении лобной пазухи.
Рассмотрим примеры патологии придаточных пазух носа, выявляемые при МР-исследовании.
Отек слизистой оболочки правой верхнечелюстной пазухи с уровнем жидкости

МР картина полисинусита с тотальным нарушением пневматизации ячеек решетчатой кости, умеренным, местами неравномерным, локальным нарушение пневматизации правой половины основной пазухи и верхних отделов левой верхнечелюстной пазухи, без экссудативного компонента.

Хронический риносинусит
характеризуется пристеночными утолщениями, обусловленными гиперплазией слизистой и частичными фиброзными изменениями в ней. Толщина слизистой оболочки колеблется в пределах 4-5 мм.

Синоназальный полипоз, гипертрофический синоназальный риносинусит. Неопухолевый воспалительный отек слизистой.

В последнее время отмечается рост количества грибковых синуситов.
Хронические формы протекают под маской полипозного рецидивирующего синусита, МР-картина неспецифична, лабораторная диагностика затруднена.
Может отмечаться изменение костных стенок пазух за счет гиперостоза или разрушения стенки пазухи как результат длительного давления грибкового тела.
Мицетома
неинвазивный грибковый синусит левой верхнечелюстной пазухи

Гипоинтенсивный МР-сигнал мицетомы можно ошибочно принять за воздух в околоносовой пазухе; неинвазивный грибковый синусит не выглядит одинаково в разных последовательностях.
При больших размерах вызывают головную боль из-за давления оболочки кисты на стенки пазухи.
Часто сочетаются с аллергическим ринитом, гипертрофией носовых раковин и искривлением носовой перегородки
Бессимптомными могут быть крупные кисты, находящиеся в нижних отделах верхнечелюстной пазухи, тогда как небольшая киста, расположенная на верхней стенке, в области прохождения 2-й ветви тройничного нерва, может вызывать головную боль.

Мукоцеле решетчатого лабиринта и лобной пазухи справа

Это объемное образование околоносовой пазухи, выстланное эпителием и заполненное слизью, которое формируется в результате обструкции основного канала пазухи.
Наиболее типичный симптом: расширение околоносовой пазухи с ровными четкими контурами с истончением и ремоделированием прилежащей костной пластинки.
Ангиофиброма
Доброкачественное сосудистое объемное образование с медленно агрессивным ростом; локализуется в полости носа; растет вокруг задней стенки полости носа, по краям крыловидно-нёбного отверстия; на ранних стадиях пенетрирует в крыловидно-нёбную ямку (стрелки), прорастает медиальную крыловидную пластинку

редкая, но характерная для полости носа и его синусов доброкачественная опухоль. Чаще встречается у мужчин. Как правило, она возникает на боковой стенке полости носа, а также в околоносовых пазухах. Из полости носа опухоль может врастать в околоносовую пазуху и наоборот. Пациенты обычно жалуются на заложенность носа, выделения, носовые кровотечения, боль в области лицевого нерва. Иногда в зоне опухолевого роста происходит разрушение костной ткани.
Переходно-клеточная папиллома с ремоделированием костных стенок

Образование в центре среднего носового хода, накапливающее контрастное вещество, распространяется в верхнечелюстную пазуху и/или ячейки лабиринта решетчатой кости
Наиболее часто (58-90%) встречается плоскоклеточный рак.
1. протекают длительно бессимптомно, под видом воспалительных изменений, особенно при отсутствии деструкции стенок
2. быстро распространяются на соседние структуры и к моменту распознавания, инфильтрируют несколько областей
3. трудно или невозможно установить исходное место возникновения опухоли
4. крайне редко метастазируют в отдаленные органы и ткани
5. не удается четко обозначить границы поражения
6. МР-семиотика: тканевое образование, распространение на окружающие ткани, костная деструкция
При поражении костных структур — твердого неба и альвеолярного отростка верхней челюсти необходимо пройти дополнительное лучевое исследование — РКТ, уточняющее наличие или отсутствие костной деструкции.
Выявление ткани опухоли на фоне мягкотканых структур — крылонебной и подвисочной ямок, жевательных мышц, мягких тканей щеки, а также распространение опухоли на лобную и клиновидную пазухи, решетчатый лабиринт интракраниально требует выполнения МРТ (с контрастным усилением). Кроме того, МР-томография незаменима в дифференциальной диагностике послеоперационных или постлучевых изменений с рецидивом или продолженным ростом.
Таким образом, чтобы исключить патологический процесс и вовремя начать лечение, необходимо пройти полное лучевое обследование.
Источник
Для выработки правильной тактики лечения необходимо правильно поставить диагноз: это гарантирует половину его успеха. Для диагностики гайморита созданы определённые стандарты, включающие в себя, в том числе, рентгенографию носовых пазух. Это обычный рентген – снимок, знакомый всем.
Преимущества этого вида исследования очевидны:
- эффективность диагностики;
- относительная безопасность;
- безболезненность;
- простота выполнения процедуры;
- отсутствие вмешательства в организм с помощью хирургических и эндоскопических инструментов;
- невысокая стоимость;
- доступность, что важно для жителей удалённых местностей, лишенных возможности проходить обследование высокотехнологичного уровня, к примеру, компьютерную томографию или магнитно-резонансную томографию.
Цель рентгенографии гайморовых пазух
Рентген носа выполняется для определения клинической картины болезни после сдачи анализа крови при гайморите.
Оценивая результаты врач отвечает на следующие вопросы:
- есть ли у пациента заболевание;
- имеют ли место осложнения;
- даёт ли результаты проводимое лечение;
- оценка состояния пациента после перенесенной болезни.
От полученных ответов зависит тактика лечения поэтому пренебрегать диагностическими процедурами при гайморите, категорически нельзя.
Симптомы гайморита у взрослых без температуры описаны здесь.
Проведение процедуры рентгена
Чаще всего охотно назначают бесплатное проведение рентгеновского исследования в рамках обязательного медицинского страхования, чего нельзя сказать о дорогостоящих исследованиях, которыми являются компьютерная томография и магнитно-резонансная томография. Это неоспоримое преимущество рентгеновских исследований.
Показания к рентгенограмме
Рентгенограмма носовых пазух у взрослых проводится в трёх случаях:
- существует подозрение на развитие болезни;
- проводимая терапия не даёт эффекта;
- развивается осложнение.
Причины возникновения заложенности уха при гайморите изложены в данном материале.
Подготовка
Специальная подготовка пациента к рентгенографии носа не требуется. Этот момент в разы повышает вероятность получения достоверного результата обследования.
Проведение
Процедура проводится просто:
- Пациент располагается перед рентгеновским аппаратом сидя или лежа, устранив все металлические украшения и съемные зубные протезы.
- На плечи надевается защитная накидка.
- Специалист рентгеновского кабинета просит больного не двигаться в течение нескольких минут и делает снимки.
Для получения полной информации обо всех гайморовых пазухах, съёмка проводится в четырёх проекциях. В это время необходимо точно выполнять команды специалиста, например, касаться подбородком аппарата или наклонять голову: от этого зависит качество результатов.
Особенности
В определенных случаях проводится рентгеновское исследование с контрастированием. В носовые пазухи вводится специальное вещество, содержащее йод, и это позволяет получить полную картину острого или хронического гайморита.
Специалист рентгеновского кабинета должен предупредить пациента о том, что данное вещество может вызывать аллергию. При невыполнении этого предписания больной, знающий о своей склонности к аллергическим реакциям на йод и его производные, должен самостоятельно отказаться от введения в носовые пазухи контрастного вещества.
Какие симптомы выражаются при экссудативном гайморите рассказано тут.
Противопоказания
Рентгенографию запрещено проводить при наличии следующих состояний:
- развитие злокачественных опухолей, локализованных в области головы;
- любой срок беременности;
- лактация;
- младший детский возраст (до семи лет);
- аллергические реакции на йод (при проведении рентгенографии с контрастированием).
Расшифровка и установление диагноза
После получения снимка, врач внимательно его изучит. В случае, если наблюдается затемнение лобных пазух на рентгене, может быть диагностирован фронтит. Помимо затемнений, на снимке будет видно присутствие экссудативной жидкости, это еще раз подтверждает наличие воспалительного процесса.
Остеома лобной пазухи на рентгене может также стать причиной обнаружения затемнений на рентген — снимке.
Затемнения на рентген — снимке
В возрасте до 18 лет, в силу физиологических особенностей, обнаруживается недоразвитие лобных пазух на рентгене.
В случае присутствия любой патологии, рентгенолог направляет больного к врачу, специализирующемуся на обнаруженном заболевании.
Как выглядит на снимке гайморит
Оценивать рентгеновский снимок самостоятельно нельзя: для этого существуют врачи, причём, не просто лица, получившие высшее медицинское образование, а специализирующиеся в сфере рентгенологии.
Однако для того, чтобы в общих очертаниях понять, как выглядит на снимке гайморит, необходимо знать следующее.
Здоровые носовые пазухи должны отображаться на рентгеновском снимке слева и справа темными областями в виде овалов, совпадая по цвету с цветом глазниц. При любом изменении их цвета у врача-рентгенолога возникает подозрение на развитие воспаления. Представленные снимки отлично иллюстрируют это правило.
При развитии гайморита специалист отмечает на снимке его признаки.
- Определённая степень утолщения стенок носовых пазух, неровность их краев и сужение просвета, что свидетельствует о наличии пристеночного гайморита.
- Определённая степень утолщения слизистой оболочки носовой пазухи и скопление в ней жидкости, что говорит о развитии острой стадии.
- Наличие в носовых пазухах содержимого белого цвета свидетельствует о скоплении жидкости, возможно, гнойного характера. Важно помнить о том, что рентгеновский снимок не позволяет определить вид этой жидкости – для определения её характера в кабинете врача-оториноларинголога производится выполнение пункции: прокалывание стенки носовой пазухи тонкой иглой и забор её содержимого для анализа.
Всю информацию о правостороннем гайморите найдете в этой статье.
Гомогенное (тотальное), локальное, субтотальное (негомогенное) затемнение в носовой полости на рентгеновском снимке
На рентгеновском снимке может быть выявлено затемнение трёх видов, которое говорит о степени развития гайморита:
- Локальное затемнение. Это малое затемнение, оно свидетельствует о ранней стадии болезни. Пациенту необходимо применение лекарственных средств и физиотерапевтического лечения.
- Субтотальное затемнение (негомогенное). Данный рентгенографический признак указывает на то, что заболевание запущено, и помимо медикаментозного лечения пациенту потребуется выполнение проколов соответствующей стенки гайморовой пазухи для выведения её содержимого.
- Тотальное затемнение (гомогенное). В данном случае на рентгеновском снимке – свидетельство крайней степени развития болезни.
Конечно, каждый пациент задаётся вопросом относительно того, как понять по снимку, развивается ли у него гайморит, но все же не стоит делать выводы самостоятельно и назначать неверное лечение. При неправильной проведенной терапии возможно резкое развитие осложнений, остановить течение которых не всегда возможно. Осложнения в виде гнойного гайморита представляют опасность для головного мозга и дыхательной системы, поэтому важно не допустить их появление.
Для быстрого и полного избавления от гайморита необходимо обратиться к врачу-оториноларингологу, который назначит амбулаторное или стационарное лечение, учитывая особенности течения заболевания и наличие противопоказаний для применения лекарственных средств.
Далеко не все пациенты понимают опасность использования противопоказанных им препаратов, в то время как некоторые из них могут вызвать серьёзные последствия.
Виды диагностики
Рентген головного мозга относится к одному из доступных и безопасных методов исследования. Контролируемое облучение в целях диагностики черепной коробки не имеет лучшей альтернативы.
Существуют лишь улучшенные рентген – установки, которые способны выдавать высококачественные снимки при направленной минимальной лучевой нагрузке на орган.
Применение рентгена в медицине совершило целый переворот. Небольшие дозы радиоактивного излучения позволили визуализировать ткани и органы – это повлияло на качество лечения, а также точное и своевременное уточнение диагноза.
Органы и ткани поглощают ионизирующее излучение, таким образом, фотоны накапливаются, и на снимке появляется отражение. В зависимости от плотности тканей снимок содержит светлые и темные участки. Костный каркас визуализируется в белых оттенках, поскольку ткань самая плотная.
Существует несколько подвидов рентгена мозга:
- Обзорный рентген;
- Прицельный рентген.
Какому виду отдать предпочтение, решает врач, исходя из показаний. Рентген мозга может показать множество патологий и точное месторасположение очага. Для этого исследование проводят в нескольких проекциях, таким образом, моделируется объемное изображение.
Обзорная рентгенограмма
Данный вид исследования можно назвать общим, поскольку снимок позволяет оценить строение костей и характер повреждения. Обзорная рентгенография назначается при различных травмах с целью обнаружения переломов или трещин.
Прицельная рентгенограмма
Данный вид диагностики назначается при подозрении на опухолевый очаг в мозге, либо при тяжелых переломах со смещением (или оскольчатых).
Прицельные рентгенограммы головы широко используют не только травматологи. Назначить процедуру может и офтальмолог или ЛОР – врач, а также стоматолог. Фокусирование излучения на прицельном участке головы помогает получить более четкий снимок и подробно рассмотреть интересующую локацию.
Для визуализации сосудов мозга, рентген не информативен. Жидкость в сосудах находится в непрерывном движении и фотоны не накапливаются. Для исследования применяют метод контрастной диагностики (ангиография).
Перед облучением вводят рентгеноконтраст на основе йода, который поглощает лучи и позволяет рассмотреть на снимке кровеносную сеть.
Прицельный рентген имеет подвиды, снимки которые назначаются:
- Носовой кости;
- Глазниц;
- Костных образований в верхней или нижней челюсти;
- Лицевых костей;
- Задненаружной части височной кости;
- Снимок углубления в клиновидной кости.
Исследование височной кости носит обязательный характер при многих патологиях и механических повреждениях лицевого скелета.
Существует несколько методик:
- Снимок по Шюллеру – проецируется область сосцевидного отростка, снимок отражает полость среднего уха, барабанную часть пирамиды височной кости, это достигается при положении пациента лежа на боку. Высокая информативность при подозрении на перелом свода черепа и опухолевые процессы.
- Снимок по Майеру – височная кость визуализируется в осевой проекции. Дает детально рассмотреть строение среднего уха и сосцевидного отростка, в котором расположена воздухоносная пещера (отвечает за проведение звуковой волны). При наличии опухолевого процесса стенки расширены, внутри имеется затемнение.
- Снимок в проекции Стенверса – строение внутреннего уха и визуализация пирамиды височной кости. Проводят в поперечной проекции. На воспаление нерва указывает расширение слухового прохода, снимки делают с двух сторон черепа. Данный метод высокоточен также при подозрении на нарушение целостности височной кости (продольный).
Рентген – снимки получают серией, существует множество проекций (более 10), какую врач выберет для диагностики, зависит от локализации патологического очага.
Как часто можно делать рентгенографию при гайморите, когда можно делать повторную
Стандарт диагностики и лечения гайморита предписывает выполнение двух рентгенологических обследования: до и после терапии. В определенных случаях второе исследование проводится через две недели после начала лечения.
Рентгенография предполагает получение пациентом определённой дозы облучения, поэтому не рекомендуется проводить её часто Оптимальное количество обследований – три раза в год.
При возникновении необходимости в проведении нескольких диагностических процедур лучше заменить их на УЗИ или магнитно-резонансную томографию пазух носа. От повторной компьютерной томографии лучше отказаться, потому что она является высокотехнологичной разновидностью рентгеновского обследования.
Причины возникновения фронтита
Непосредственной причиной поражения лобных пазух является проникновение в них разнообразных вирусов, микрофлоры, грибков. Из-за переохлаждения, обычной простуды или даже аллергии организм не в состоянии дать требуемый отпор инфекции. В результате возникает отек, вентиляция пазух прекращается.
Однако образование слизи продолжается, и через некоторое время пазухи полностью заполняются. Это идеальные условия для размножения микроорганизмов и появления гноя, который затем всасывается в кровь и отравляет весь организм.
Среди иных факторов возникновения фронтита большое значение имеют:
- аллергический или инфекционный ринит;
- врожденное либо приобретенное искривление носовой перегородки;
- затруднение носового дыхания из-за увеличенных носовых раковин, у детей фронтит может образоваться в результате увеличения аденоидов;
- присутствие очага хронической инфекции (к примеру, стафилококк) или бактерионосительство, при котором болезнетворные микроорганизмы могут продолжительное время находиться в организме человека и при этом никак себя не проявляют;
- ослабление иммунной системы;
- травмирование лобной кости или околоносовых пазух.
Вывод
Выдающийся врач древности Гиппократ учил: “Устрани причину – уйдёт болезнь”. Применение рентгенографии для диагностики гайморита полностью отвечает этому требованию.
- Она эффективна, доступна и проста.
- Метод зарекомендовал себя как основной в диагностике данного заболевания.
- Исследование позволяет установить не только наличие болезни, но и оценить результативность проводимого лечения. Для более детального обследования врач также может назначить КТ гайморовых пазух.
- Прочтение снимка производится легко.
- Рентгенографию можно повторять в течение года.
( 1 оценка, среднее 4 из 5 )
Источник