Напряженный иммунитет по кори
Прежде чем говорить об иммунитете к кори, необходимо разобраться, что такое корь, и какую угрозу она представляет для здоровья и жизни человека.
Корь – это вирусное острое заболевание, которое характеризуется такими симптомами, как интоксикация, лихорадка, пятнообразная сыпь. Заболевание обладает высоким уровнем восприимчивости. Самым опасным периодом, во время которого можно подхватить вирус кори по праву считается переходной период между осенью и зимой. В основном, корь имеет тенденцию к поражению эпителиальных клеток, повреждая при этом кожу, слизистую оболочку как в ротовой полости, так и слизистую оболочку дыхательного тракта. При тяжелых осложнениях вирус кури способен добраться до центральной нервной системы, гланд, легких, печени, кишечника, селезенки, костного мозга, и даже до мозга. Вирус кори способствует возникновению сильной иммунодепрессии и обширному поражению слизистых оболочек дыхательных путей, которые способствуют повторному заболеванию корью и возможному развитию тяжелейших осложнений.
Причины развития и факторы кори
Возбудителем кори считается рибо-нуклеиновый вирус, который относится к роду морбилливирусов, по своей форме напоминает сферу и имеет диаметр менее 250 нанометров. Состав вируса во многом похож на вирус парагриппа.
Благодаря не одному проведенному исследованию удалось выяснить, что во внешней среде вирус кори долго не уживается, и в следствии непосредственного контакта различными химическими и физическими факторами погибает в короткие сроки. Наиболее опасные враги для вируса кори, находящегося вне человеческого тела – это высокая температура, облучения и дезинфицирующие средства. В сравнении, вирус кори при температуре, сравнимой с комнатной температурой, может выжить не более двух дней, в то время как в при холодной температуре в состоянии сохранять свою жизнеспособность на протяжении двух и более недель.
Как и многие респираторные инфекции, вирус кори зачастую передается воздушно-капельным путем. Источником инфекции выступает непосредственно тот человек, который в данный момент болеет корью. Те, ком уже довелось переболеть вирусом кори, обретают достаточно стойкий иммунитет, который может быть у человека на протяжении 25-40 лет. Объясняется это тем, что у человека вырабатываются определенные антитела к вирусу кори. Как правило, повторно заболеть вирусом кори практически невозможно. Если сделать своевременную вакцину от вируса кори, то человек получит иммунитет на ближайшие 10-15 лет. Хотя вирус слаб в открытом мире, существуют немало беспрецедентных случаев, когда вирус кори распространялся на довольно большие расстояния благодаря вентиляционной системе и вентиляционным шахтам.

Виды кори
Вирус кори распределяется на два вида – атипичный и типичный, которые в свою очередь зависят от того, каким именно образом протекает болезнь.
Атипичное течение болезни – это такое течение, при котором симптомы проходят настолько смазано или слабо, что в некоторых случаях установить, корь это или нет, без определенных анализов не удастся. Не редкими являются и вовсе бессимптомное течение болезни.
Сначала может показаться, что атипичное течение болезни – хорошая вещь, но к атипичным также относятся и такие формы протекания болезни, которые сопровождаются тяжелыми осложнениями и могут закончится довольно плачевными результатами, вплоть до летального исхода. Поэтому, при первых признаках кори стоит незамедлительно обратиться в больницу, дабы не подвергать себя и окружающих такой серьезной опасности.
Симптомы кори
Симптомы кори довольно разнообразны и напрямую зависят от того, на какой стадии находится болеющий корью человек.
- Период инкубации.
Среднестатистически, инкубация вируса кори в человеческом организме длится в районе 14 дней, а в некоторых случаях при проблемах в работе иммунной системы инкубационный период достигал одного месяца. Как раз в это время количество вырабатывающихся вирусных клеток увеличивается в геометрической прогрессии.
- Катаральный период.
На данной стадии вирус кори проявляет себя достаточно резко и остро. В данный период больной страдает от общего недомогания, у него практически полностью отсутствует аппетит, постоянные головные боли, бессонница или чрезмерная сонливость и другие подобные симптомы. Если человек болеет тяжелой формой вируса кори, то у него периодически может подниматься температура до 40 градусов по Цельсию. Как в случае с ветрянкой, корь является более опасной для взрослых людей, нежели детей, притом интоксикация у взрослых более сильная и болезненная.
В течении первого дня болезни больной зачастую страдает сильным насморком с гнойными выделениями. Затем за ним следует сухой кашель, который развивается в довольно короткие сроки. Если больной – ребенок, то у него кашель грубый и раздирающий, вследствие которого у ребенка значительно оседает голос и появляются трудности в дыхании. Наряду с этими симптомами больной использует общее недомогание, которое сопровождается конъюнктивитом. Довольно часто появляется чрезмерная чувствительность к яркому свету, который вызывает впоследствии обильное слезоотделение и зуд. В некоторых случаях у детей в данный период наблюдается общее опухание лица, а также покраснение горла и задней стенки носоглотки.

Приблизительно спустя пару дней после начала катарального периода общее самочувствие больного немного улучшается, затем следует снижение температуры тела. Но несмотря на улучшения состояния, буквально через сутки-двое состояние больного вновь ухудшается из-за сильной интоксикации организма, что обуславливается особенностью данного периода. В большинстве случаев после этого во рту появляются небольшие желтоватые пятна с каемкой.
- Период высыпания
Данный период сразу же следует за катаральным. Он характерен тем, что на теле больного начинают появляться пятна, которые могут соединяться на теле и образовывать достаточно большие пораженные участки. Как правило, первые высыпания появляются за ушами и на голове под волосами. Спустя определенное время сыпь доходит и до лица, шеи и груди. На следующий день после начала высыпания поражаются туловище и предплечья. На третий день корьевой сыпью покрывается все тело человека.
- Нисходящее высыпание
У взрослых сыпь проявляется намного сильнее, нежели у детей, и она представлена достаточно большими пятнами, которые могут объединяться в достаточно внушительные по своим размерам пятна, нередко с выделениями. Зачастую, в данный период усиливаются насморк, кашель, появляется боязнь к яркому свету. Именно в этот период вирус кори достигает своего апогея со всем ярко выраженными последствиями в виде сильнейшей интоксикации, лихорадки и так далее.
- Период реконвалесценции
Во время данного периода общее состояние больного заметно улучшается, нормализуется температура тела, а сопутствующие катаральному периоду симптомы практически полностью исчезают. Сыпь постепенно светлеет, превращаясь в пятна светло-коричневого цвета. Остаточные последствия сыпи пропадут примерно через 7-10 дней. После того, как это происходит, пораженная кожа начинает отшелушиваться достаточно большими частями, особенно сильно это происходит на лице.
Во время реконвалесценционного периода защитные функции иммунной системы, как врожденной так и приобретенной, значительно снижаются, делая организм уязвимым для различных болезней на ближайшие 3 месяца. Поэтому стоит соблюдать особую осторожность после того, как человек переболел корью.

Иммунитет к кори и напряженность
Одним из самых эффективных и самых распространенных способов узнать, если у человека напряженность к кори или нет – это сделать анализ крови на напряженность иммунитета к кори. Так как иммунитет к вирусу кори не может появиться просто так, есть два выхода, каким образом вырабатывается иммунитет к этим болезням.
- Вакцинация.
Вакцинация против вируса кори является достаточно эффективным методом в обретении иммунитета к вирусу кори. Своевременно сделав всего лишь одну вакцину человек на ближайшие 10-15 лет сможет забыть о такой страшной болезни, как корь. Но перед тем, как бежать в больницу на вакцинирование, необходимо провести анализ на напряженность иммунитета к кори и проконсультироваться у вашего лечащего врача, который и посоветует вам, что вам делать дальше и как поступить в той или иной ситуации. Заниматься самолечением не стоит, так как при таких серьезных болезнях, как корь, шутки со здоровьем могут окончиться весьма плачевно, и даже вплоть летальным случаем.
- Иммунитет после болезни
Вторым методом обретения иммунитета к кори является непосредственно переболеть ей. Да, этот метод является не самым приятным, однако переболевшего человека вирус уже не берет, так как у него иммунитет к кори уже выработан. Здесь работают такие же принципы, как и при болезнях ветрянкой, чем раньше переболеть болезнью – тем лучше это будет для вашего организма.
Многие люди забыли и про самый простой способ уберечь себя от кори. Еще одним довольно действенным способом избежать кори является попытки избегать зараженного человека. Если избегать источников заражения – то можно и вовсе прожить долгую и здоровую жизнь, так и не переболев корью. Ведь недаром говорится, все гениально – просто!
Видео
Источник
В статье представлены результаты исследования, посвященного анализу напряженности популяционного иммунитета к вирусу кори, краснухи, эпидемического паротита и ветряной оспы у взрослых.
Введение
Антропонозные вирусные инфекции с аэрозольным механизмом передачи составляют большую группу заболеваний в инфекционной патологии. К ним относят такие инфекции, как корь, краснуха, эпидемический паротит и ветряная оспа. Издавна они считаются детскими инфекциями и инфекциями организованных коллективов. В настоящее время отмечается их «повзросление», они все чаще встречаются среди взрослого населения. Этими инфекциями болеют повсеместно на всей территории Российской Федерации и дети, и взрослые.
Начиная с 1994 г. наблюдалось снижение заболеваемости корью. В 2005–2012 гг. уровень заболеваемости корью на территории России не превышал 1 случай на 100 тыс. населения. Однако в 2012 г. отмечен подъем заболеваемости кори как в Европейском регионе, так и на территории Российской Федерации. Подъем заболеваемости достиг пика в 2014 г. (3,23 на 100 тыс. населения). К 2016 г. показатели заболеваемости снизились и составили 0,12 на 100 тыс. населения. В 2017 г. на территории Российской Федерации зарегистрировано 725 случаев кори. Заболеваемость совокупного населения корью в России в 2017 г. составила 0,50 на 100 тыс. населения. Заболеваемость детского населения до 17 лет составила 1,63 на 100 тыс. населения (в 2016 г. — 0,35 на 100 тыс.). Заболеваемость корью на территории России в 2018 г. возросла в 4,5 раза по сравнению с аналогичным периодом предыдущего года. Наиболее высокая заболеваемость отмечалась среди детей раннего возраста, в возрастной группе 1–2 года — 4,9 на 100 тыс. детей данного возраста (189 случаев) [1].
Ситуация по кори в мире и в странах Европы остается неблагополучной. В 2017 г. отмечен многократный рост заболеваемости в Европейском регионе. Так, в январе 2017 г. в европейских странах (Германия, Италия, Польша, Румыния, Франция, Швейцария) зарегистрировано 474 случая кори. Кроме того, крупные вспышки кори зарегистрированы в Италии и Румынии [1, 2]. Учитывая усилия, предпринимающиеся по ликвидации кори согласно программе ВОЗ, ситуацию нельзя считать благополучной. Одним из основных мероприятий по профилактике кори является вакцинация с применением живой коревой вакцины (первая вакцинация в возрасте 12 мес., ревакцинация в 6–7 лет). Подлежат вакцинации дети от 1 года до 18 лет (включительно) и взрослые до 35 лет (включительно), неболевшие, непривитые, привитые однократно, а также не имеющие сведений о прививках против кори. Лица, которые относятся к группам риска, подлежат вакцинации до 55 лет. По рекомендациям ВОЗ охват прививками населения должен составлять более 95% от вакциноуправляемых инфекций [3, 4].
Ветряная оспа — самая распространенная детская инфекция и по количеству случаев уступает лишь острым респираторным инфекциям. Ветряная оспа вызывается вирусом Varicella zoster (VZV), который относится к типу 3 вирусов герпеса и вызывает два заболевания: ветряную оспу и опоясывающий герпес. После перенесенной в детстве инфекции в ганглиях задних корешков спинного мозга формируется пожизненное носительство вируса в дремлющем состоянии. В момент ослабления клеточного звена иммунной системы под влиянием факторов внешней среды, психоэмоциональной перегрузки происходит реактивация вируса, которая клинически проявляется в виде опоясывающего герпеса. Кроме того, ветряная оспа может представлять опасность для лиц, составляющих группу риска (беременные, недоношенные и маловесные дети со стойкими иммунологическими дефектами, а также лица с ВИЧ-инфекцией). Дети с онкологическими заболеваниями наиболее предрасположены к заболеванию ветряной оспой [5, 6]. Показатель заболеваемости ветряной оспой на территории России в 2017 г. составил 585,21 на 100 тыс. населения (в 2016 г. — 544,59 на 100 тыс. населения). Среди детского населения в 2017 г. зарегистрировано 2831,61 случая на 100 тыс. населения (в 2016 г. — 2673,31 на 100 тыс.). Показатель заболеваемости ветряной оспой среди взрослого и детского населения в 2017 г. на территории России увеличился на 7,7% и 5,9% соответственно. За 2017 г. было зарегистрировано 4 случая смерти от ветряной оспы, из них 3 случая — дети [7].
Показатель заболеваемости эпидемическим паротитом в 2017 г. составил 3,03 на 100 тыс. населения. По сравнению с 2016 г. (0,76 на 100 тыс. населения) заболеваемость возросла в 4 раза. Среди детского населения (возраст до 17 лет) заболеваемость эпидемическим паротитом увеличилась в 3,3 раза. Эпидемический паротит распространен повсеместно. К данному заболеванию восприимчивы как дети, так и взрослые. Вирус поражает околоушные железы. По данным литературы, у 61,9% больных отмечается двустороннее поражение желез. Тяжелое течение заболевания может привести к таким осложнениям, как орхит, панкреатит и менингит. Кроме того, перенесенный в детстве паротит может вызвать развитие сахарного диабета [5, 8].
На данный период времени эпидемическая обстановка по краснухе благоприятная. В 2017 г. было зарегистрировано пять случаев краснухи среди совокупного населения России. Синдрома врожденной краснухи на территории России не зарегистрировано.
Единственным эффективным средством профилактики против кори, краснухи, эпидемического паротита и ветряной оспы является вакцинация как детей, так и взрослых. Вакцинация против кори, краснухи и эпидемического паротита внесена в национальный календарь профилактических прививок. В соответствии с приказом Минздрава России от 21 марта 2014 г. № 125н «Об утверждении национального календаря профилактических прививок и календаря прививок по эпидемическим показаниям» вакцинация против ветряной оспы проводится только по эпидемическим показаниям. В 2009 г. вакцинация против ветряной оспы внесена в региональный календарь прививок г. Москвы и Свердловской области.
Вирусные инфекции, особенно вовлекающие в патологический процесс кожу, могут послужить триггером для запуска или фактором обострения аллергопатологии, тогда как вовремя и правильно проведенная вакцинация живыми вирусными вакцинами практически не дает таких последствий [9].
Цель исследования: проанализировать напряженность популяционного иммунитета к вирусу кори, краснухи, эпидемического паротита и ветряной оспы на примере 93 здоровых взрослых в возрасте 18–30 лет.
Материал и методы
Материалом для исследования напряженности иммунитета против кори, краснухи, эпидемического паротита и ветряной оспы послужила сыворотка крови 93 случайно выбранных условно здоровых человек в возрасте 18–30 лет. Дополнительно у всех был собран прививочный анамнез.
Сведения о вакцинации получены из личных медицинских книжек. Так, у 61 человека не было сведений о прививках против кори, у 29 — такие сведения имелись, из них у 21 — прививка проводилась в возрасте 6–7 лет, у 4 — в возрасте 1 года. У 3 человек было лишь указано, что они привиты по возрасту от кори, но без указания даты вакцинации.
У 66 человек прививочный статус в отношении краснухи был неизвестен. У 27 человек такие сведения имелись, из них у 12 — о вакцинации в возрасте 11–12 лет, у 7 — о вакцинации по возрасту без указания даты.
У 65 обследованных прививочный статус относительно эпидемического паротита был неизвестен. У 28 человек такие сведения имелись, из них у 4 — сведения о первой прививке в возрасте 1 года, у 15 — в возрасте 6–7 лет и только у 7 — о прививках по возрасту без указания даты.
Относительно ветряной оспы у 83 человек прививочный статус был неизвестен. У 10 человек такие сведения имелись, из них у 5 — сведения о вакцинации в возрасте от 3 до 5 лет. Один человек привит в возрасте 14 лет, и 4 человека привиты по возрасту без указания даты вакцинации.
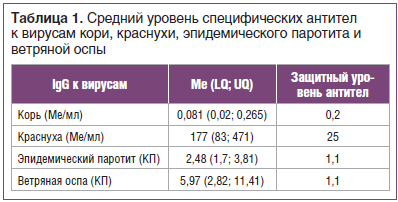
Забор крови осуществляли из локтевой вены в количестве 4 мл. Сыворотку крови, полученную для определения специфического иммунитета, разливали в пробирки типа «эппендорф», замораживали и хранили до использования при температуре -70 °С. Специфические иммуноглобулины класса G (IgG) к антигенам вирусов кори, краснухи, эпидемического паротита и ветряной оспы в сыворотке крови определяли методом иммуноферментного анализа (ИФА) с помощью тест-систем (Россия) в соответствии с прилагаемой инструкцией производителя. Защитным уровнем IgG для кори считали показатель 0,2 МЕ/мл, для краснухи — 25 МЕ/мл [10]. Для оценки уровня специфических антител к вирусам эпидемического паротита и ветряной оспы рассчитывали коэффициент позитивности, равный отношению полученного для каждой сыворотки значения в единицах оптической плотности к уровню cut off.
Полученные результаты были подвергнуты статистической обработке с вычислением медианы, первого и третьего квартиля (пакет статистических программ Microsoft Office Excel 2010).
Результаты и обсуждение
По результатам ИФА получили процентное выражение защищенности в зависимости от уровня специфических IgG к антигенам вирусов кори, краснухи, эпидемического паротита и ветряной оспы, которое представлено на рисунке 1.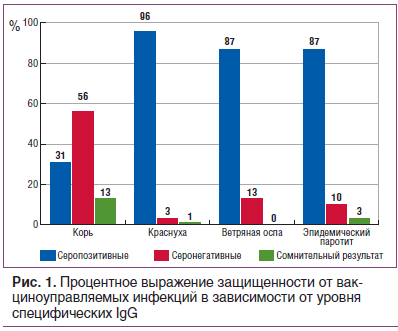
Специфические IgG к вирусу ветряной оспы были обнаружены у 87% обследованных, что может свидетельствовать о перенесенной инфекции в раннем возрасте. Кроме того, отмечен высокий уровень защиты против краснухи — 96% и эпидемического паротита — 87%, что свидетельствует о наличии специфического иммунитета в результате вакцинации или перенесенной инфекции. У 43% обследованных отмечены высокие уровни антител к вирусу краснухи, что может говорить о перенесенной ранее инфекции (у данных пациентов уровень антител был 300 Ме/мл и выше, что возникает именно в случае перенесенной инфекции). В таблице 1 представлены средние уровни противовирусных антител к вирусам рассматриваемых инфекций. Средний уровень антител к вирусу краснухи, эпидемического паротита и ветряной оспы в индикаторной группе (18–30 лет) превышает защитный уровень. Критерием эпидемиологического благополучия по краснухе считается выявление в обследованной группе не более 7% серонегативных лиц, для эпидемического паротита — 5%. Доля восприимчивых к инфекции краснухи составила 3%, к паротиту — 10%, что соответствует критериям эпидемиологического благополучия по данным инфекциям.
По полученным результатам можно сказать, что обследованная группа имеет низкую восприимчивость к вирусу краснухи и вирусу эпидемического паротита. Аналогичные результаты получены в отношении вируса ветряной оспы (13% серонегативных) преимущественно за счет перенесенного заболевания, т. к. только 10 человек из обследованной группы были привиты против ветряной оспы.
Другая ситуация складывается с корью: доля серонегативных составила 56% (52 человека) из 93 обследованных. Следы специфических антител (но ниже защитного уровня) имели 13% из обследованных. И лишь 31% имели защитные уровни в результате вакцинации. Один человек был выявлен с титром антител 2,10 МЕ/мл, что может свидетельствовать о перенесенной инфекции. Средний уровень противокоревых антител оказался ниже защитного уровня. Критерием эпидемического благополучия по кори считается выявление в обследуемой группе не более 7% серонегативных лиц. В нашем случае 69% обследованных оказались не защищенными от вируса кори. Таким образом, эти лица составляют группу высокого риска инфицирования и распространения инфекции кори.
При анализе прививочного статуса было выявлено, что у большинства обследованных отсутствовали сведения о прививках. Причины этого могут быть различными: небрежное оформление документов и утеря медицинских документов, отказ от прививок, медицинские отводы. Часть обследованных имеют сведения о вакцинации, но по результатам серологического мониторинга титр специфических антител IgG у них ниже защитного уровня. Причинами этого несоответствия могут быть нарушение «холодовой цепи» в пути транспортировки вакцины от изготовителя до вакцинируемого или нарушение сроков вакцинации. Такие люди считаются привитыми, но не имеют защитного титра.
Заключение
С 2011 г. отмечается рост заболеваемости корью в Российской Федерации, одна из причин ухудшения ситуации — накопление в популяции восприимчивых (неиммунных) лиц на фоне выраженной миграции населения. Одним из достоверных методов оценки иммунной прослойки населения является серомониторинг (определение IgG у здоровых лиц). Результаты серологических исследований показывают, был ли человек привит, или не привит, или перенес инфекцию ранее. Такой метод дает достоверный материал для анализа напряженности коллективного иммунитета на популяционном уровне, кроме того, позволяет прогнозировать дальнейшую эпидемическую ситуацию в стране [10, 11]. На сегодня растет количество отказов родителей от профилактических прививок. По данным проведенных исследований выявлено, что лишь 80% детей привиты в возрасте до 2 лет [3]. Правильно и вовремя сделанная прививка живыми вирусными вакцинами не вызывает обострения имеющейся аллергопатологии и не провоцирует формирование новой [9]. В то же время вирусные инфекции, вовлекающие в воспалительный процесс кожу и респираторный тракт, могут послужить как фактором обострения аллергопатологии, так и непосредственным триггером, запускающим аллергический процесс. Необходимо повышать информированность родителей по вопросам вакцинопрофилактики путем проведения разъяснительных работ, а медицинского персонала — путем образовательных семинаров и лекций.
Источник
