Окклюдер в сердце и мрт
Порок сердца — это смертельно опасное заболевание, причем развивается оно в период внутриутробного созревания. То есть человек рождается с маленьким дефектом в виде отверстия сердечной ткани. Такое явление рано или поздно способно привести к смерти человека, поэтому врачи сразу предпринимают меры по устранению такого отверстия. До изобретения окклюдера пациенту проводилась операция открытого типа, в ходе которой края отверстия ушивались непосредственно на работающем сердце. Исход такой операции предугадать было невозможно, смертность составляла довольно высокий процент. С появлением окклюдеров для сердца ситуация кардинально изменилась, теперь не требуется сложная операция, а эффективность метода составляет 100 %.
Порок сердца
Для понимания проблемы необходимо представлять себе, насколько это опасное состояние — порок сердца, и как часто оно встречается среди взрослых людей и новорожденных.
10 % пороков — это врожденная патология, доставшаяся ребенку на генном уровне от родителей.
90 % пороков имеют приобретенный характер. Развиваются они на фоне инфекционных заболеваний, чаще всего — ревматизма. Кстати, приобрести его плод может еще в утробе матери, если она как раз и болеет ревматизмом или другой сильной инфекцией.
Порок может возникнуть на любом участке сердца — в желудочках, предсердии, клапанах аорты и перегородках. Он может быть как одиночным отверстием, так и множественным. Такое состояние называется перфорацией перегородки.
Опасность врожденного порока заключается в том, что при внешне здоровом виде ребенок из-за нарушенного кровотока постепенно отстает в физическом и умственном развитии от сверстников.
В дальнейшем у человека возникают такие симптомы как одышка, синюшность кожного покрова, головокружение, боль в голове, за грудиной, в животе. Лечение порока осуществляется только хирургическим путем.
Диагностика порока сердца

Порок сердца диагностируется в раннем возрасте, а в некоторых случаях еще на этапе внутриутробного развития плода. Это происходит если врач слышит в сердцебиении ребенка посторонние шумы. После рождения малыша проводится полное обследование с использованием инструментальной диагностики.
В первую очередь выполняется исследование с помощью ультразвукового оборудования, оно позволяет визуализировать отверстия в камерах и перегородках сердца.
Обязательно проводится ЭхоКГ, причем несколько раз в различное время для получения полной картины патологии. Рекомендуется проходить обследование с применением магниторезонансной томографии.
Только после полного обследования врач может принимать решение о необходимости и срочности операции. Он же выбирает метод введения и размеры устройства. Детский окклюдер для сердца гораздо меньше и тоньше, чем для взрослого человека. Но подобрать необходимый размер не составляет труда, так как аппараты выпускаются в широком ассортименте.
В каких случаях применяется окклюдер

Окклюдер для сердца оказался универсальным методом лечения самых разных пороков сердца. Еще 20 лет назад такие заболевания диагностировались сразу после рождения ребенка или спустя годы обнаруживались случайно в ходе планового медицинского осмотра. Они требовали немедленной хирургической операции на открытом сердце, и не всегда врач мог качественно зашить отверстие из-за его расположения на органе.
Окклюдер для сердца способен устранить проблему практически на любом участке органа, причем без вскрытия грудной клетки. Устанавливать его можно в любом возрасте и в любом состоянии пациента, а главное, тем, кто по ряду медицинских показателей не смог бы пережить открытую операцию на сердце.
Что представляет собой окклюдер
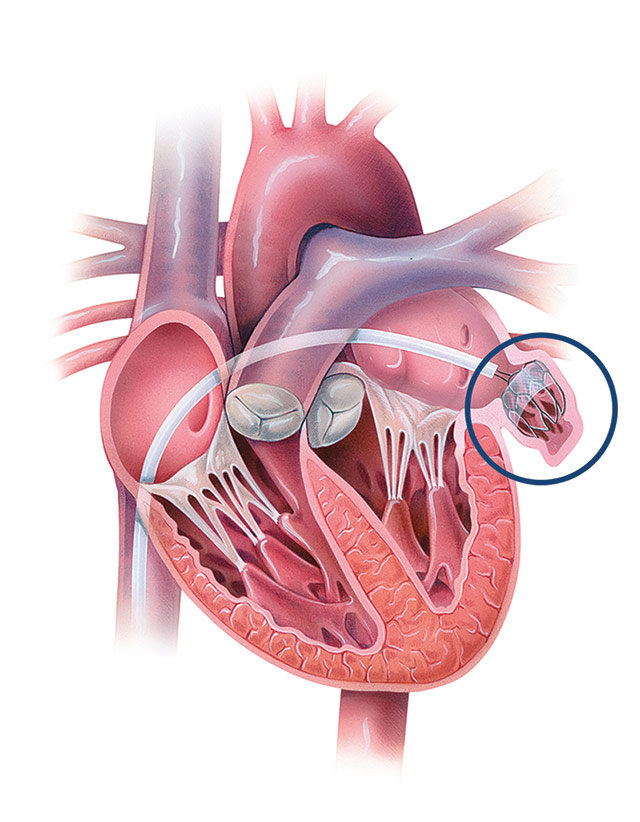
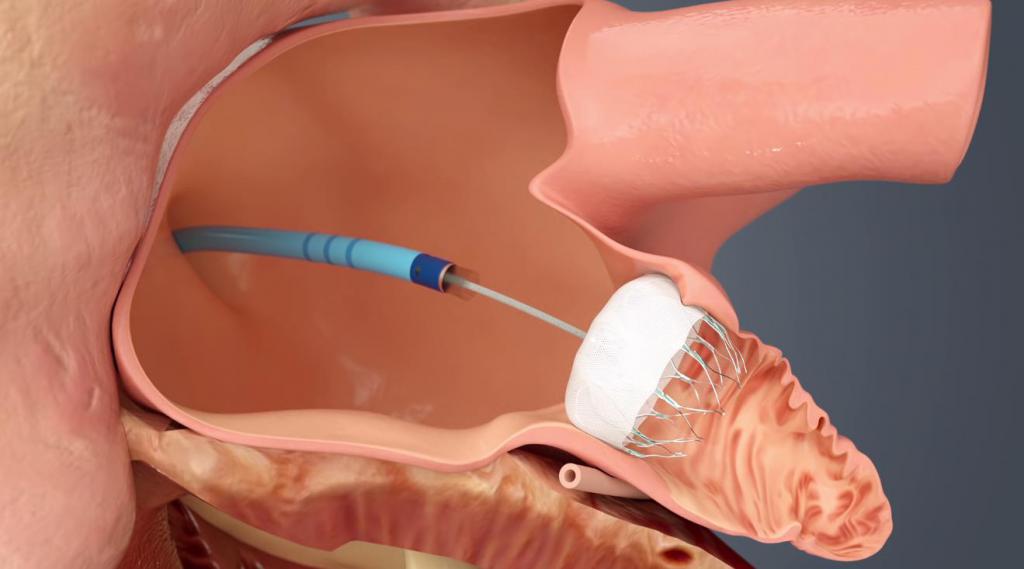
Окклюдер — это устройство, внешне напоминающее два зонтика, соединенные между собой широкими частями. В сложенном состоянии оно не превышает 3 мм в диаметре, а при раскрытии способно расшириться и закрыть собой отверстие в тканях сердца, не препятствуя потоку крови из-за сетчатой структуры.
Устройство изготавливается из титано-никелиевого сплава. Именно поэтому иммунная система воспринимает его нейтрально, и организм человека не отторгает его.
Установка окклюдера на сердце осуществляется через крупный сосуд, без обширной операции с рассечением грудной клетки. Размещается в нужном месте окклюдер с помощью специального катетера.
Противопоказания к установке устройства
Окклюдер для сердца устанавливается в следующих ситуациях:
- При образовании тромбов в одной из камер сердца, что затрудняет кровоток.
- При нарушении свертываемости крови.
- При индивидуальной непереносимости препаратов, нормализующих свертываемость крови.
- При несоответствии калибров сосудов с размерами сердца.
- Окклюдер для сердца не способен перекрыть несколько отверстий в перегородке.
- Любое инфекционное заболевание. Операция проводится только после полного излечения пациента от инфекции.
- Высокое артериальное давление. Процедура проводится только после снижения и стабилизации давления.
Преимущества метода
Операция окклюдером на сердце ребенка или взрослого человека не предполагает раскрытия грудной клетки для доступа к сердцу. Не требуется его остановка с последующим подключением пациента к аппаратам искусственной вентиляции легких и жизнеобеспечения.
Соответственно, после операции не требуется ряд реанимационных мероприятий по запуску сердца, сопровождаемых риском неудачных попыток.
Окклюдер на сердце после операции приживается достаточно быстро. Сразу выполняя свои функции.
Послеоперационный период, по сравнению с открытой операцией, значительно сокращается.
Ход операции

Операция на сердце с окклюдером проводится в несколько этапов. Они описаны ниже.
- Пациент располагается в операционной под рентгентелевизионной установкой, отражающей работу сердца и крупных сосудов.
- Перед процедурой пациенту вводится обезболивающее либо он погружается под общий наркоз. Метод обезболивания выбирается исходя из общего состояния человека и особенностей его организма.
- Для отслеживания работы сердца в некоторых случаях в желудок пациента вводится трансэзофагиальный эхокардиограф.
- Окклюдер с помощью специального катетера вводится в большую артерию бедра, шеи или руки — в зависимости от того, в какое место в сердце он должен попасть в итоге.
- После установки устройства в заданное место врач визуально убеждается в его правильном расположении и извлекает катетер.
На всю операцию обычно уходит не более 1 часа.
Послеоперационный период
После операции пациент еще 2-3 дня находится в стационаре. В это время врачи проверяют работоспособность его сердца и контролируют общее состояние больного.
Параллельно обрабатывается рана в сосуде, через которую вводилось устройство.
Еще в стационаре больной начинает принимать ряд препаратов. Это антикоагулянты, нормализующие состояние крови и предотвращающие тромбообразование. Также необходимы антибиотики, препятствующие развитию воспаления. Такая мера носит профилактический характер.
После выписки еще какое-то время пациент находится под наблюдением кардиолога. Срок зависит от тяжести порока. В целом же послеоперационный период занимает до 1 месяца.
Возможные осложнения после установки устройства
С помощью окклюдера на сердце ребенка осуществляется спасение его жизни. Но бывает так, что после процедуры установки устройства возникают осложнения.
Самым опасным является сдвиг окклюдера относительно отверстия, к которому он должен прикрепиться. Если это произошло, необходимо немедленно извлечь устройство из сердца пациента. Более того, чтобы спасти в такой ситуации жизнь человеку, приходится проводить обширную открытую операцию на сердце по ушиванию отверстия. Сердце при этом останавливается, а пациент подключается к аппаратуре жизнеобеспечения. К счастью, таких случаев зарегистрировано единицы.
Другое осложнение — это образование тромбов на сетчатом диске устройства. В такой ситуации нарушается кровоток в сосудах. В этом случае проблема решается курсом препаратов, регулирующих свертываемость крови. Случаев образования тромбов после операции зарегистрировано меньше 1 процента.
К малым осложнениям относится возникновение обширной гематомы в месте введения устройства в большой сосуд. Развитие кратковременной фибрилляции предсердия, что быстро регулируется с помощью соответствующих препаратов.
В целом метод настолько безопасный, что всех зарегистрированных осложнений составило едва 1 процент от общего количества прооперированных пациентов.
Заключение
Окклюдер может стать спасением для малыша. Это устройство позволяет жить дальше даже с серьезными патологиями сердца. Современный подход к лечению заболеваний делает их не такими страшными. Осложнения после лечения порока сердца окклюдером возникают крайне редко.
Вывод после изучения методики борьбы с пороком сердца методом установки окклюдера можно сделать однозначный – на сегодняшний день это самый безопасный и эффективный метод борьбы с патологией. Уже сейчас он спас тысячи жизней маленьких пациентов, и еще больше спасет в будущем.
Эндоваскулярное лечение врожденных пороков сердца заключается в том, что через сосуд к сердцу проводится катетер, для того чтобы установить в месте дефекта окклюдер (специальное устройство) или совершить другие манипуляции (процедура Рашкинда, провести ангеокардиографическое исследование АКГ).
Подготовка к процедуре
Накануне процедуры ребенка искупают, очистят кишечник (это может быть клизма или свечка), дадут необходимые лекарства (возможно, уколют антибиотик). За 6 часов до процедуры ребенку запретят есть и пить.
После процедуры
После эндоваскулярных процедур (ангиографии, окклюзии и т.д.) чаще всего пациентов переводят в палату отделения. На период процедуры мама (тот, кто ухаживает за ребенком) остается в палате и ожидает завершения процедуры и возвращения ребенка в палату. В редких случаях ребенка переводят в отделение реанимации, обычно мама об этом знает заранее.
Когда ребенок возвращается в палату после процедуры, он спит. В локтевом сгибе или на тыльной поверхности ладони будет установлен катетер. Первое время к ребенку будет подключена капельница, через которую будут поступать необходимые лекарства. Это может вызывать некоторые бытовые неудобства, но при правильной психологической установке, три дня пройдут спокойно.
После того, как ребенок проснется после наркоза, через 30 мин можно попробовать дать попить, и в дальнейшем начать легкое кормление (сок, кисломолочные продукты, сухое печенье, банан). Весь процесс должен быть проконтролирован врачом. И все последующие дни ребенок должен питаться очень спокойно без нагрузок на пищеварение (исключен фаст-фуд, тяжелая пища и т.п.).
Памятка родителям после эндоваскулярных процедур
- Что делать с участком кожи в месте введения катетера?
Обрабатывать еще в течение недели любым антисептическим раствором (зеленкой, йодом, раствором перманганата калия) один-два раза в день. - Какие лекарства надо будет принимать после процедуры?
Если ребенку проведена операция по закрытию ДМПП или ДМЖП, ему назначат препарат, препятствующий образованию тромбов в сердечно-сосудистой системе и возникновению тромбоэмболических осложнений. Например, Аспирин кардио, который назначают на 4-6 месяцев, если диаметр окклюдера до 17 мм, если диаметр окклюдера больше, то на 6 мес. - Можно ли посещать детский сад (школа)?
В первый месяц после процедуры посещать детский сад не рекомендуется. Школу в течение первой недели. В дальнейшем посещать детский сад и школу можно, но учитывать риск заболеваемости. - Какая физическая нагрузка возможна?
Ребенка освобождают от уроков физкультуры в школе на 4 месяца. От занятий в спортивных секциях (даже плавания) на 6 мес. Через 6 месяцев, если не появилось никаких осложнений, то можно вернуться к занятиям в спортивной секции. Нормальную спонтанную активность ребенка ограничивать нет необходимости, однако, в первые 4 месяца нужно избегать подвижных и коллективных игр (бега, прыжков, игр с мячом, кувырков и других гимнастических упражнений) во избежание дислокации (смещения) окклюдера. - Чего нужно избегать в дальнейшем?
Очень важно не допускать инфекционных заболеваний с резким повышением температуры. При ОРВИ и ОРЗ необходима адекватная антибактериальная терапия, назначаемая врачом.Регулярный профилактический осмотр стоматолога позволит избежать возможных осложнений. При лечении зубов (открытии каналов) возникает необходимость приема антибиотиков. Людям с установленными окклюдерами при необходимости проведения магнитно-резонансной томографии (МРТ), необходимо информировать специалистов, проводящих исследование о перенесенной операции. - Когда можно делать профилактические прививки?
Профилактические прививки можно начинать делать ребенку через 6 месяцев после перенесенной операции. - Когда приходить на плановый контроль?
Вам необходимо приехать на консультацию кардиохирурга в наш Консультативно-Диагностический Центр через 1 месяц после выписки, через 3 месяца, через б месяцев, 1 год. Далее по рекомендации кардиолога. - Когда стоит внепланово обратиться в кардиохирургическое отделение?
1. Если повышение температуры тела, несмотря на проводимое лечение, сохраняется в течение 10 дней.
2. Если после перенесенного инфекционного заболевания появилась одышка, повышенная утомляемость.
3. Появились нарушения ритма сердца.
Часто задаваемые вопросы
- Не обнаружил ли имплантированный окклюдер металлоискатель в аэропорту?
Окклюдер не создает магнитного поля. И поэтому металлоискатель его не обнаружит. - Ощущается ли присутствие окклюдера в сердце?
Нет, окклюдер никак не ощущается. - Что происходит с установленным в сердце окклюдером со временем?
Через 6 месяцев он полностью или почти полностью покрывается эндотелием и становится в итоге частью сердечной перегородки.

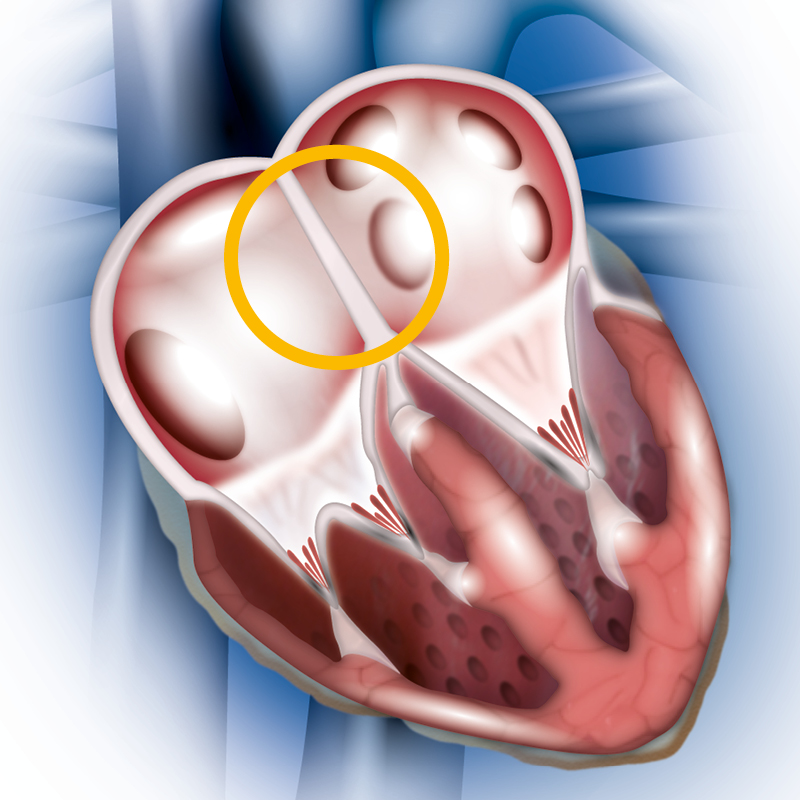
Что такое дефект межпредсердной перегородки?
В нормальном сердце правые и левые отделы разделены между собой тонкой стенкой, так называемой перегородкой. Дефект межпредсердной перегородки это отверстие между камерами сердца – левым и правым предсердиями (Рис 1). Давление в левых отделах сердца в норме выше, чем правых. Кровь из левого предсердия попадает в правое передсердие, затем в правый желудочек и легочную артерию, вызывая растяжение и перегрузку этих отделов сердца. Это в свою очередь приводит к ряду неприятных проблем.
Естественное течение порока. Или к чему приведет дефект межпредсердной перегородки?
Перегруженные кровью правый желудочек и правое предсердие увеличиваются в размерах, что приводит к нарушению работы сердца, развитию сердечной недостаточности и различных аритмий. Порок проявляется отдышкой, постоянным чувством усталости, а в запущенных случаях – отеками и ощущением перебоев в работе сердца. Перегрузка кровью легочной артерии приводит к развитию частых бронхо-легочных заболеваний, а в запущенных случаях – к необратимым изменениям со стороны сосудов легких, их склерозу. В таких случаях закрытие дефекта межпредсердной перегородки противопоказано.
Что такое открытое овальное окно?
У некоторых здоровых людей есть небольшая щель между предсердиями, которая называется открытым овальным окном. Такая щель есть у плода в утробе матери и, как правило, закрывается она самостоятельно в первые несколько месяцев жизни. Открытое овальное окно не является пороком развития и не приводит к развитию тех симптомов, которые проявляются при дефекте межпредсердной перегородки. Довольно редко у взрослых людей открытое овальное окно может привести к развитию внезапной тромбоэмболии сосудов головного мозга (инсульту у лиц молодого возраста). Только в этом случае открытое овальное окно требует эндоваскулярного закрытия.
Лечение дефекта межпредсердной перегородки.
Показанием для выполнения операции является перегрузка и увеличение правых отделов сердца. Оптимальный возраст для операции при неосложненном течении — дошкольный. В случае большого дефекта межпредсердной перегородки, значительного сброса крови, при появлении и нарастании симптомов сердечной недостаточности операция должна быть выполнена вне зависимости от возраста пациента. На сегодняшний день существует два способа закрытия дефектов: эндоваскулярный способ и операция в условиях искусственного кровообращения (ушивание ДМПП или закрытие его заплатой).
Эндоваскулярное закрытие ДМПП
В последние два десятилетие появились устройства, позволяющие выполнить закрытие дефекта межпредсердной перегородки не прибегая к открытому вмешательству, требующему разреза, проведения искусственного кровообращения и длительной реабилитации. Для выполнения этой манипуляции было предложено большое количество специальных устройств — окклюдеров (Рис 2 — 4).
 |  |  |
Рис 2 – Внешний вид окклюдера | Рис 3 – Окклюдер на системе доставки | Рис 4 – Окклюдер может растягиваться и деформироваться, но в сердце он примет нужную нам форму |
Устройство представляет собой два диска из нитинола (сплав элементов титана и никеля, обладает эффектом памяти формы), заполненные тонкими нитями из дакрона (синтетический полимер). В сложенном состоянии окклюдер располагается в тоненькой трубочке – катетере (Рис 5 — 7).
 |  |  |
Рис 5 – Окклюдер частично сложен в систему доставки (вид сзади) | Рис 6 – Окклюдер частично сложен в систему доставки (вид спереди) | Рис 7 – Окклюдер полностью сложен в систему доставки диаметром всего в 4 мм |
Материалы, из которых сделан окклюдер полностью биосовместимые и гипоалергенные, не имеют магнитных свойств. Эндоваскулярное вмешательство выполняется в условиях рентгеноперационной. Перед проведением операции эндоваскулярного закрытия дефекта межпредсердной перегородки всем пациентам проводится транспищеводное ультразвуковое исследование сердца (УЗИ). Поскольку наше сердце располагается непосредсдвенно за пищеводом, транспищеводное УЗИ дает полную информацию об анатомии такого порока сердца.
 |
Рис 8 – Транспищеводная ЭхоКГ |
 |
Рис 9 – Измерение размера дефекта по данным ЭхоКГ |
 |
Рис 10 – Измерение размера дефекта с помощью измерительного баллона, который заведен и раздут в отверстии между предсердиями. Размер перетяжки на баллоне соответствует размеру дефекта. |
 |
Рис 11 – Система доставки заведена в бедренную вену |
 |
Рис 12 – Дефект закрыт окклюдером (транспищеводная ЭхоКГ) |
Только этот метод диагностики позволит точно определить показания и противопоказания к эндоваскулярному лечению (Рис 8). Транспищеводный датчик у большинства пациентов вызывает дискомфорт, поэтому операция закрытия дефекта межпредсердной перегородки окклюдером проводится под наркозом. Ни разреза грудной клетки, ни использования аппарата искусственного кровообращения при этом не требуется.
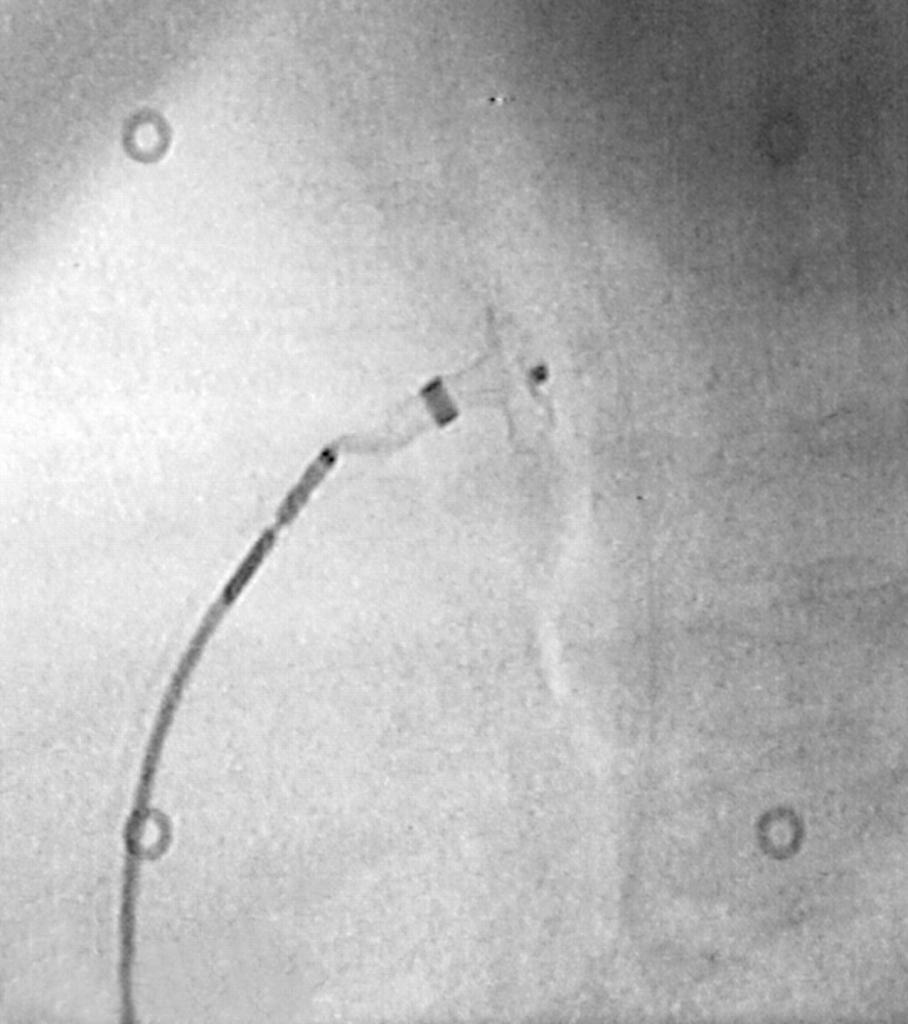
Размер дефекта измеряют по ЭхоКГ (Рис 9) или определяют с помощь измерительного баллона (Рис 10). Затем через прокол вены на бедре (Рис 11) окклюдер в «упакованном» виде, по ходу естественных сосудов вводится в полости сердца, под контролем рентгеноскопии и эхокардиографии устанавливается таким образом, что один из его дисков располагается в левом предсердии, другой – в правом предсердии. Дефект оказывается полностью закрыт заплаткой, которая исключает сброс крови из левого предсердия в правое(Рис 12).
2). Если окклюдер установлен правильно, катетер отсоединяется и извлекается наружу, если произошло смещение, окклюдер может быть снова втянут в доставляющий катетер и процесс установки повторится. Продолжительность вышеописанной процедуры, включая подготовку пациента — около часа. Через сутки после операции проводится контрольное обследование и пациента выписывают. После выписки пациент находится под наблюдением кардиохирурга, с периодичностью сначала в один, затем в три месяца выполняется эхокардиография для контроля положения окклюдера и герметичности межпредсердной перегородки. На сегодняшний день более чем у 90% пациентов дефект межпредсердной перегородки может быть устранен при помощи эндоваскулярной операции. В то же время имеются противопоказания. Это огромные дефекты без краев, что делает невозможным надежную фиксацию окклюдера, наличие у пациента других внутрисердечных аномалий (часто это бывает аномальный дренаж одной или нескольких легочных вен), требующих хирургической коррекции. Отсутствие аортального края или аневризма перегородки не являются противопоказаниями к эндоваскулярному лечению порока. Хочется отметить, что возможность закрытия дефекта окклюдером могут точно определить лишь опытный УЗИ-специалист или эндоваскулярный хирург после проведения транспищеводной ЭхоКГ. На данные обычной трансторакальной ЭхоКГ ориентироваться можно лишь условно.
Реабилитация после процедуры
Как правило, пациентов выписывают на следующий день после процедуры. На месте введения катетера в сосуд еще некоторое время должна оставаться стерильная повязка. Некоторое время после процедуры вы будете чувствовать дискомфорт в горле, обусловленный введением транспищеводного датчика. В течение 6 месяцев после операции вы будете принимать аспирин для профилактики тромбообразования и в случае простудных заболеваний проводить антибиотикопрофилактику инфекционного эндокардита. В течение одного месяца после процедуры необходимо будет ограничить физические нагрузки. Уже через 6 месяцев после операции окклюдер полностью покрывается собственными клеточками сердца – эндотелизируется. До этого времени пациентам стоит воздержаться от плановой вакцинации и планирования беременности. Спустя 6 месяцев наш пациент может вести привычный для него образ жизни – теперь он абсолютно здоров! У нас наибольший в Украине опыт по эндоваскулярному закрытию вторичного дефекта межпредсердной перегородки – более 350 операций. Мы имеем доступ к оборудованию для закрытия дефектов любых размеров. Для того чтобы попасть к нам на консультацию или госпитализироваться позвоните по одному из телефонов или запишитесь на прием онлайн.
Видео 1 – В этой красочной анимации Вы сможете увидеть, как закрывают дефект межпередсердной перегородки окклюдером. |
Видео 2 — Дефект закрыт окклюдером (рентгеновское видео). |
– Как долго я буду лежать в больнице?
Среднее время пребывания в стационаре 3-4 дня. Как правило, в день поступления утром вы проходите обследование, включающее в себя клинический и биохимический анализ крови (приезжать нужно натощак), делаете рентгеновский снимок, ЭКГ, ультразвуковое исследование сердца и консультацию кардиолога и кардиохирурга. Если все показатели в норме, на следующий день проводится операция по устранению порока. На третий день мы проводим контрольные исследования и выписываем Вас.
+ Какие документы нужны для госпитализации?
Для госпитализации в наш стационар вам понадобится паспорт или свидетельство о рождении ребенка.
Если пациент детского возраста, нужна справка о санэпидокружении (о том, что в последнее время ребенок не контактировал с инфицированными больными), которую вы получите в поликлинике по месту жительства.
Желательно иметь при себе предыдущие консультативные заключения, ЭКГ и рентгеновский снимок органов грудной.
Направление от кардиолога по месту жительства НЕ ТРЕБУЕТСЯ. Вы можете приехать на консультацию и последующее лечение в порядке самообращения. Если Вам более 30 лет или вы ощущали перебои в работе сердца, желательно провести холтеровское мониторирование по месту жительства. Такое исследование можно провести и у нас, но это увеличит Ваше время пребывания в стационаре на 1-2 дня.
Если вы страдаете хроническим гастритом, язвенной болезнью желудка или двенадцатиперстной кишки необходимо сделать фиброгастродуоденоскопию. В случае подтверждения заболевания, Вам необходимо пройти курс лечения по месту жительства. Такое исследование можно провести и у нас, но это увеличит Ваше время пребывания в стационаре на 1-2 дня в случае отсутствия язв и эррозий.
+ Сколько длится операция?
Как правило, длительность операции в пределах 1-1,5часа. Но при сложных анатомических вариантах время операции может увеличится.
+ Какой вид анестезии применяется при эндоваскулярной хирургии?
Всем взрослым пациентам операция проводится под местной анестезией. Пациент может наблюдать за ходом операции и общаться с персоналом. Исключение составляют пациенты с дефектом межпредсердной перегородки, которым во время операции требуется контроль транспищеводного УЗИ и для комфорта пациента операция проводится в состоянии медикаментозного сна. Все эндоваскулярные операции у детей и мнительных пациентов проводятся под общей анестезией.
+ Будет ли мне больно?
Самый неприятный момент — это укол местного анестетика в паховую область. Затем болевая чувствительность полностью исчезает.
+ Как приживаются имплантированные устройства?
Через 3-6 месяцев имплантированные устройства полностью прорастают своими клетками — покрываются эндотелием и их уже не отличить от внутренней поверхности сердца. Все устройства выполнены из высокотехнологичного медицинского сплава, который не вызывает реакций отторжения или аллергических реакций.
+ Можно ли делать КТ и МРТ после установки импланта?
Да, на КТ ограничений нет. На МРТ производители имплантов гарантируют безопасность при 1,5 и 3 Тесла. Перед обследованием обязательно сообщите радиологу о том, что у Вас установлен внутрисердечный имплант.
+ Как себя вести после эндоваскулярной операции?
Необходимо ограничить сильную физическую нагрузку на 6 месяцев. Необходима профилактика респираторных инфекций, тонзиллита, кариеса. В случае, если заболевание начало развиватьс я, в схему лечения нужно включить антибактериальные препараты, после консультации с врачом. В течении первого месяца после операции необходимо также ограничить половую жизнь.
