Отек височной области по мрт
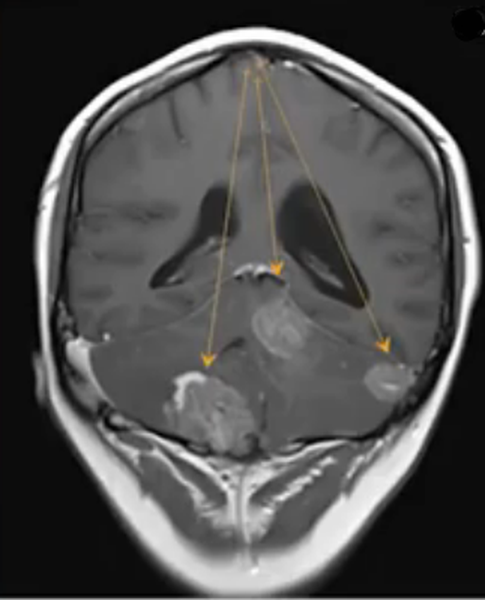
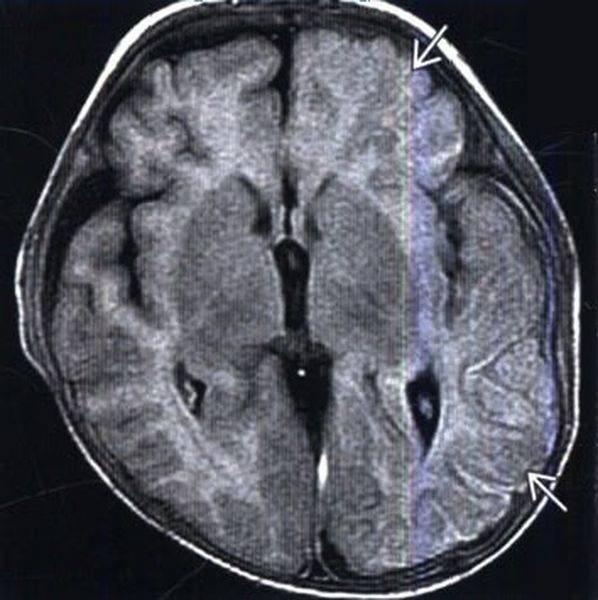 Посттравматический отек левого полушария (показано стрелками)
Посттравматический отек левого полушария (показано стрелками)Отек головного мозга – увеличение объема тканей, возникающее вследствие постепенного или стремительного накопления жидкости, изменения структур и функциональности клеток. Патологическое явление является осложнением ряда заболеваний. Опасность отека и набухания состоит в том, что церебральные структуры оказываются сдавлены черепом и отрогами твердой оболочки и не могут дальше увеличиваться в объеме. Данный процесс влечет за собой повышение внутричерепного давления, компрессию сосудов, дислокацию мозговых структур, нарушение кровообращения и, в конечном счете, — гибель нейронов. Смерть от отека мозга, если его не лечить, неизбежна. Вовремя проведенное обследование может помочь сохранить жизнь человеку.
Магнитно-резонансную и компьютерную томографии широко используют для быстрой диагностики патологических явлений в головном мозге. Обсуждаемый процесс может иметь несколько форм: цитотоксическую или вазогенную. Каждый вид отличается причинами возникновения и локализацией патологических проявлений.
Наиболее распространён вазогенный тип отека. Характеризуется переходом жидкости из сосудов в белое мозговое вещество. Патология возникает в связи с нарушением работы гематоэнцефалического барьера. Данный тип отека наблюдают вокруг опухолей (первичных и вторичных), при абсцессах, инсультах, ушибах, кровоизлияниях и пр. Подвидом рассматриваемого осложнения считают интерстициальный вариант, который возникает вследствие повышения давления в желудочках, что приводит к пропотеванию спинномозговой жидкости в интерстициальное пространство. Данный процесс вызывает отек белого вещества. Частыми причинами являются обструктивная гидроцефалия и менингит.
Цитотоксический (клеточный) вид патологии возникает в сером веществе, может быть вызван интоксикацией, отравлением, ишемическим инсультом, вирусными инфекциями, травмами головы и т.д. При данной форме отека на первом этапе не происходит повреждение гематоэнцефалического барьера, наблюдают изменение ионного баланса на поверхности клеточных мембран.
Любой из описанных вариантов патологии крайне непродолжительное время может существовать изолированно. Принято рассматривать отек и набухание головного мозга как звенья одного патологического процесса.
С помощью МРТ возможно определить преобладающий вариант, что обуславливает выбор схемы лечения.
Признаки отека головного мозга
 Снимки головного мозга на МРТ
Снимки головного мозга на МРТ
Основной симптом, по которому врачи безошибочно определяют отек и набухание головного мозга – расстройство сознания от легких до тяжелых форм.
На начальной стадии при медленном прогрессировании церебрального процесса больной остается в адекватен и ориентирован в себе, месте и времени, могут развиваться судороги. Выделяют следующие общие признаки, указывающие на возможный отек мозга:
- сильная головная боль, сопровождающаяся тошнотой и рвотой, особенно в утренние часы;
- нарушение двигательных функций, чувствительности, зрения, координации и т.п.;
- головокружение;
- галлюцинации;
- судороги;
- психомоторное возбуждение;
- нарушение вегетативных и витальных функций;
- панические атаки и пр.
Последние признаки из списка – самые опасные, так как сопровождают компрессию ствола мозга и требуют неотложной медицинской помощи.
При возникновении любых вышеуказанных настораживающих проявлений при неврологических заболеваниях или опухолях мозга и головы следует незамедлительно обращаться к врачу. После диагностики менингеальных симптомов и признаков нарушения сознания будет назначено соответствующее обследование на МРТ или КТ.
Отек мозга на МРТ, как выглядит?
Вазогенный отек чаще всего возникает вследствие опухоли, абсцесса. На МРТ регистрируют гиперинтенсивный сигнал в режиме Т2 взвешенного изображения и FLAIR (с подавлением сигнала свободной воды) без ограничения диффузии.
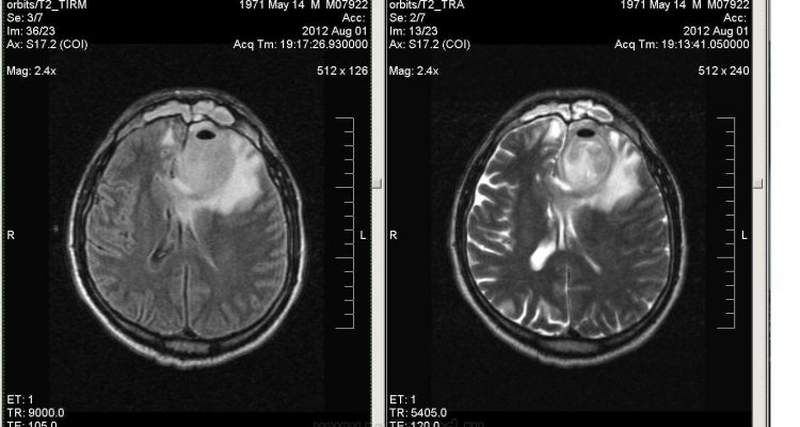 Вазогенный отек из-за абсцесса на МРТ
Вазогенный отек из-за абсцесса на МРТ
Цитотоксический отек головного мозга на МРТ невозможно определить на Т2 или Т1 режимах, так как процесс происходит из-за перераспределения воды из вне- во внутриклеточное пространство. Патологию определяют за счет соизмеримого снижения диффузии, которая проявляется повышенным сигналом на ДВИ (диффузионно-взвешенных изображениях). Данные изменения возможно выявить в подострой фазе (до 14 дней).
Пройти МРТ головы по назначению врача Вы можете в медицинском центре «Магнит». Для выбора оптимальной даты, времени процедуры заполните обратную форму связи на сайте, после чего наши консультанты свяжутся с Вами.
Источник
Черепно-мозговая травма — важнейшая медико-социальная проблема настоящего времени.
В нашей стране статистика по количеству черепно-мозговых травм практически не публикуется, но в мире подсчитано – травмы головного мозга различной степени тяжести происходят от 229 до 1967 раз на 100 тысяч населения в год. Читать далее…
У взрослых ее главными причинами служат автомобильные аварии и несчастные случаи на производстве, у детей — подвижные игры и падения. Характерна высокая летальность, а также сохранение выраженных неврологических или психических расстройств, в том числе, даже после легких или среднетяжелых черепно-мозговых травм, что становится причиной нетрудоспособности пострадавших.
Усовершенствование диагностики черепно-мозговой травмы, появление таких высокоточных методов нейровизуализации, как МРТ головы, привело к возможности постановки достоверного диагноза на максимально ранних этапах патологического процесса, своевременности начатого лечения, что способствует снижению летальности и числа осложнений.
Записаться на МРТ-диагностику головного мозга можно здесь
Какие травмы головного мозга диагностируются при проведении МРТ-исследования?
Рассмотрим основные виды первичного повреждения головного мозга, выявляемые при МРТ исследовании:
1. Ушибы головного мозга
Что это такое? Ушиб головного мозга – это травма, при которой происходит поражение непосредственно тканей головного мозга, всегда сопровождающаяся наличием некроза нервной ткани.
Выделяют очаги нескольких типов:
Ушибы I типа — цитотоксический отек;
Ушибы II типа – инфильтративные глиальные изменения + мелкоточечные петехиальные геморрагии;
Ушибы III тип — чередование очагов отека и фокальных внутримозговых гематом (соотношение отека и геморрагического компонента в виде внутримозговых гематом – 50х50%);
Ушибы IV типа — внутримозговые гематомы
На рисунке — Т2-ВИ Т1-ВИ
Контузионный геморрагический очаг правой лобной доли III типа; пластинчатая субдуральная гематома (подострая стадия)
На рисунке — обширные множественные ушибы лобно-височной локализации с наличием внутримозговых и субдуральных гематом
На рисунке — контузионные очаги II-го (справа) и III-го (слева) типов
На рисунке — геморрагические контузионные очаги (ранняя подострая стадия)
На рисунке — контузионные очаги в левой лобной и левой затылочной: в левой лобной доле – подострая внутримозговая гематома, в левой затылочной доле – зона постгеморрагической кистозно-глиозной трансформации
Если МРТ головного мозга показало… Ответы на самые частые вопросы – здесь
2. Диффузные аксональные повреждения (ДАП)
Что это? Диффузные аксональные повреждения являются одним из наиболее частых первичных повреждений головного мозга у больных с тяжелой закрытой черепно-мозговой травмой. Повреждение вызывается ротационными силами сдвига, ускорения и торможения, которые смещают белое и серое вещество относительно друг друга, т.к. они имеют разную плотность, что ведет за собой разрыв аксонов, их отек и нарушение аксоноплазмического транспорта.
Каков прогноз при диффузных аксональных повреждениях головного мозга?
Тяжелое ДАП является причиной комы и неблагоприятных исходов у половины пациентов с такой травмой. Характерным для ДАП является распределение точек максимального повреждения вдоль трактов белого вещества. Около 2/3 повреждений выявляется в белом веществе на уровне кортикомедуллярного соединения, включая лобно-парасагиттальную область, височно-перивентрикулярную, менее часто теменную и затылочную области. Мозолистое тело вовлечено в патологический процесс практически всегда, особенно его валик и задние отделы корпуса.
На рисунке — ДАП. Очаговые поражения мозолистого тела и нижней лобной извилины слева
На рисунке – МР-картина контузионных смешанных очагов (I и III типа) правой височной доли. Множественные очаговые изменения мозолистого тела (более вероятно проявления негеморрагического диффузного аксонального повреждения). Ушиб мягких тканей правой лобно-теменной области
Почему КТ входит в неотложные обследования при черепно-мозговой травме? Узнать здесь
3. Внутричерепные кровоизлияния (эпидуральные, субдуральные, внутримозговые гематомы)
Что такое внутричерепные кровоизлияние и какими они бывают?
Гематома – это ограниченное скопление крови, возникающее при закрытых повреждениях, сопровождающихся разрывом сосуда и излитием крови в окружающие ткани.
Какие гематомы бывают?
По локализации посттравматические внутричерепные гематомы делятся на:
— субдуральные;
— эпидуральные;
— внутримозговые
Субдуральная гематома — это скопление крови между твердой оболочкой головного мозга (ТМО) и паутинной оболочкой, происходящее обычно вследствие разрыва сосуда на поверхности мозга. В большинстве случаев, субдуральные гематомы располагаются на обширной территории над лобными и теменными долями.
В противоположность эпидуральным гематомам, которые обычно не распространяются за пределы костных швов черепа, субдуральные гематомы могут быть очень протяженными по площади, распространяясь от серпа мозга до намета мозжечка.
Гематома головного мозга – это опасно?
Острые субдуральные гематомы вследствие травмы наиболее опасные из всех повреждений мозга, и если их вовремя не диагностировать и не провести хирургическое вмешательство, сопровождаются наибольшей летальностью.
Узнать стоимость исследования КТ головного мозга в вашем городе
На рисунке — субдуральная гематома левого полушария (подострая стадия)
На рисунке — подострая межполушарная оболочечная гематома (без смещения срединных структур на уровне falx cerebri)
На рисунке — хроническая субдуральная гематома
Эпидуральная гематома – это кровоизлияние, локализующееся между костями черепа и твердой мозговой оболочкой (ТМО).
Где локализуется эпидуральная гематома? Обычно эпидуральные гематомы локализуются в височных и теменных областях в зоне перелома кости черепа. Иногда эпидуральные гематомы встречаются в задней черепной ямке и на основании черепа.
На рисунке — подострая эпидуральная гематома правой лобной области
На рисунке — подострая эпидуральная гематома левой лобной области
На рисунке — ранняя подострая фаза эпидуральной гематомы левой височной области. Имеется противоударный очаг ушиба правой височной доли
Как образуются внутричерепные гематомы?
Внутримозговые гематомы чаще всего являются результатом проникающих ранений, либо образуются после закрытой ЧМТ. Подобно контузионным ушибам, они, как правило, локализуются в лобной и теменных областях, при этом кровоизлияние сопровождается образованием сгустка, который внедряется в глубинное белое вещество мозга, либо происходит травматический разрыв перфорирующих сосудов глубоко в веществе мозга. Возникшее кровотечение распространяется вдоль аксонов белого вещества, образуется гематома, формируется сгусток, происходит его ретракция.
На рисунке — острые внутримозговые гематомы правой лобной области (первые сутки после травмы)
На рисунке — подострая внутримозговая гематома правой лобной области в сочетании с подострой субдуральной гематомой справа
4. Травматические субарахноидальные кровоизлияния (САК)
Черепно-мозговая травма является частой причиной субарахноидальных кровоизлияний как следствие повреждения мелких сосудов арахноидальной оболочки.
Риск развития САК у очень молодых или пожилых пациентов выше, так как их субарахноидальные пространства относительно шире. Нередко кровь из внутримозговой гематомы через эпендиму может проникнуть в желудочковую систему, далее с диссеминацией ее через интравентрикулярный ликвор в субарахноидальные пространства – другой источник субарахноидальных кровоизлияний.
На рисунке — субарахноидальное кровоизлияние (6 сутки после ЧМТ)
Какие вторичные повреждения головного мозга выявляются при МРТ-исследовании?
1. Отек мозга
Что это? Отек головного мозга представляет собой увеличение объема мозга за счет повышения содержания в нем воды. При посттравматических нарушениях водно-электролитного баланса определяется закономерное перераспределение жидкости внутри глиальных и нервных клеток (набухание) и межклеточном пространстве (отек).
При очаговых ушибах чаще развивается локальный, перифокальный или полушарный отек мозга, значительно реже — диффузный. Для диффузно-аксональных повреждений (ДАП) более характерно развитие диффузного набухания мозга, что ведет к внутричерепной гипертензии и аксиальному смещению мозга, являясь одним из наиболее угрожающих жизни состояний.
На современном этапе развития диагностики МРТ является методом выбора в выявлении отека мозга, который может привести к тяжелым последствиям.
Узнать стоимость исследования и записаться на МРТ головного мозга можно здесь
Поэтому именно МРТ-исследование показано пациенту с ЧМТ при нарастающей отрицательной клинической симптоматике.
На рисунке – обширный вазогенный отек вокруг очага ушиба правой лобной области
На рисунке — обширная зона цитотоксического отека в правой височно-теменной области
2. Смещения и деформации мозга (вклинения)
Вторичные посттравматические повреждения мозга нередко ведут к усилению тяжести состояния больного и могут быть более серьезными и угрожающими жизни, чем первичная травма. К таковым относятся вклинения. Что это такое? Это деформации и смещения мозга вследствие нарастающего внутричерепного давления, перестройки церебральной гемо- и ликвородинамики, нарушения взаимоотношений внутри- и внеклеточной жидкости (отек, набухание).
К первичным повреждениям присоединяются компрессия паренхимы, нервов, сосудов к костям черепа и дуральным выступам. Компенсаторная роль резервных пространств относительно небольшая и при прогрессировании процесса возникают вклинения – смещения вещества головного мозга относительно различных анатомических структур.
На рисунке — нисходящее транстенториальное вклинение при тяжелой ЧМТ. На фоне посттравматических изменений в височной области выявляется грубое вклинение мозгового вещества в тенториальное отверстие со сдавлением ствола мозга и смещением желудочков в противоположную сторону
Хорошо визуализируются на МРТ и последствия черепно-мозговой травмы.
Чем поможет МРТ пациенту с черепно-мозговой травмой и её последствиями?
Рассказывает Подлевских Юрий Андреевич — исполнительный директору ООО «Клиника Эксперт Оренбург»
Какие именно последствия ЧМТ выявляет МРТ головного мозга?
1. Посттравматическая локальная и диффузная атрофия, энцефаломация, глиоз
Атрофия мозга у пациентов с ЧМТ может быть локальной и диффузной. В случае очаговых травматических повреждений в последующие 6-12 месяцев после травмы мозга некротические массы рассасываются, на их месте формируются ликворные полости с атрофией структур мозга различной степени выраженности. Локальная атрофия характеризуется уменьшением в размерах кортикальных извилин с компенсаторным увеличением ликворных пространств в области повреждения и расширением прилежащих отделов желудочков мозга. Кистозные полости окружены глиозом и гемосидериновыми рубцами.
Диффузная атрофия головного мозга чаще развивается в отдаленном периоде при диффузных аксональных повреждениях головного мозга, что характеризуется равномерно выраженным расширением кортикальных борозд и желудочковой системы в целом без признаков ее окклюзии.
На рисунке — локальная гидроцефалия с паравентрикулярными кистозно-глиозными изменениями
На рисунке — посттравматические кистозно-глиозные изменения
Чем опасна киста головного мозга? Узнать здесь
На рисунке – локальное расширение субарахноидальных конвекситальных пространств.
На рисунке — асимметричное расширение правой мостомозжековой цистерны
На рисунке — очаговый глиоз (левый гиппокамп)
На рисунке – единичный мелкий очаг глиоза (субкортикальной локализации) постцентральная извилина слева
На рисунке – зональный глиоз
2. Приобретенные (травматические) и послеоперационные энцефалоцеле, менингоэцефалоцеле
Что это такое? В случаях обширных дефектов черепа, особенно после хирургического вмешательства, прилежащие ткани мозга по тем или иным причинам могут смещаться вместе с оболочками и ликворными пространствами в костный дефект. Если в зону дефекта выходит мозговая ткань, то это энцефалоцеле. При пролабировании в костный дефект вещества мозга и его оболочек образуются менингоэнцефалоцеле.
На рисунке — последствия ЧМТ. Энцефалоцеле левой области слева (1 месяц после травмы)
3. Сосудистые осложнения черепно-мозговых травм (ЧМТ)
На рисунке – вторичная ишемия подкорковых ядер справа, как следствие тяжелой ЧМТ
Зачем назначают МРТ сосудов головного мозга? Рассказывает врач-рентгенолог ООО «МРТ Эксперт Елец»
Яворский Евгений Валериевич
На рисунке — частично тромбированная посттравматическая аневризма передней мозговой — передней соединительной артерий (2 года после ЧМТ)
Узнать стоимость МРТ сосудов головного мозга и записаться можно здесь
Источник
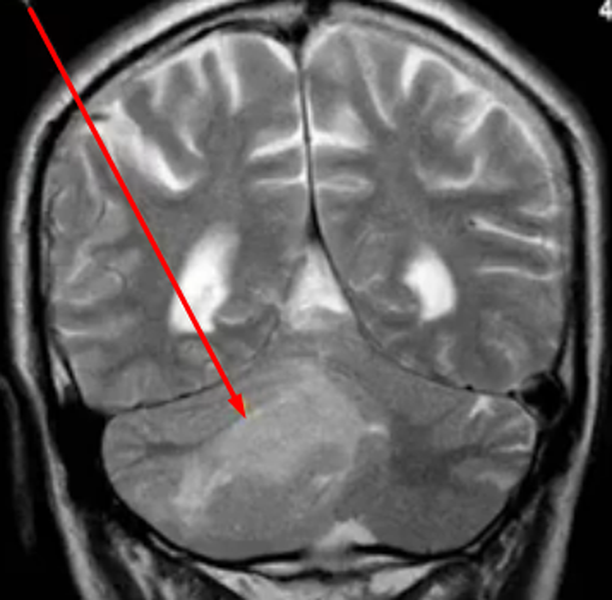 Опухоль мозжечка на МРТ (указана стрелкой)
Опухоль мозжечка на МРТ (указана стрелкой)Опухоли головного мозга долгое время диагностировали исключительно по клиническим признакам, часто слишком поздно. С появлением нейровизуализационных методов стало возможным выявление опасных патологий на ранних этапах их развития. Уже на первых стадиях формирования опухоль головного мозга на МРТ отчетливо видна, а врачи могут планировать дальнейшие действия. Ранняя диагностика увеличивает шансы на выздоровление даже при онкологических заболеваниях.
Симптомы рака головного мозга
Злокачественные опухоли составляют почти половину выявленных внутричерепных новообразований. Общими проявлениями патологических изменений в мозге могут быть:
- головные боли, часто утренние, с тошнотой и рвотой;
- вертиго (головокружение центрального происхождения);
- нарушение координации движений;
- ухудшение зрения, слуха;
- речевые расстройства;
- раздражительность;
- сонливость;
- судороги;
- поведенческие расстройства;
- слабость в мышцах лица или конечностей;
- онемение, парестезии в отдельных частях тела;
- психические нарушения и др.
Клиника опухолей отличается в зависимости от локализации, размеров, типа новообразования. Патологию дифференцируют исходя из данных, полученных при инструментальном и лабораторном обследовании, гистологического анализа тканей.
По тому, как выглядит опухоль мозга на МРТ, врачи делают предположения о ее природе. Однозначных утверждений быть не может, так как верификацию образований осуществляют с помощью гистологического анализа. Характерными признаками злокачественных опухолей головного мозга на снимках МРТ являются:
- неправильная их форма;
- нечеткие контуры новообразований;
- выраженный перифокальный отек;
- масс-эффект (смещение близлежащих структур);
- гидроцефалия;
- неоднородное накопление контраста (иногда вообще не накапливают);
- «пестрота» опухоли (кровоизлияния, некрозы и/или кисты в структуре) и др.
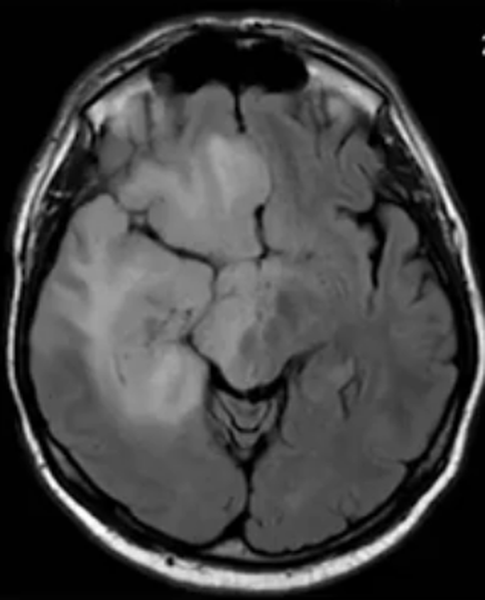 Глиобластома на МРТ головного мозга без контраста
Глиобластома на МРТ головного мозга без контраста
Причины появления опухоли головного мозга
Точный механизм формирования злокачественных образований не установлен. Факторами риска признаны возраст старше 70 лет, принадлежность к мужскому полу. Чаще опухолевые патологии мозга обнаруживают у пациентов, которые имеют:
- отягощенный семейный анамнез;
- контакты с канцерогенными веществами;
- радиационное воздействие;
- черепно-мозговые травмы в анамнезе;
- перенесенные воспалительные патологии головного мозга.
У некоторых пациентов с обнаруженными опухолями врачам не удается выявить ни одного провоцирующего фактора, тогда как у лиц, которые регулярно подвергаются их воздействию, новообразований мозга нет. Такие сведения подвергают сомнению существующие гипотезы о происхождении онкопатологий ЦНС (центральной нервной системы).
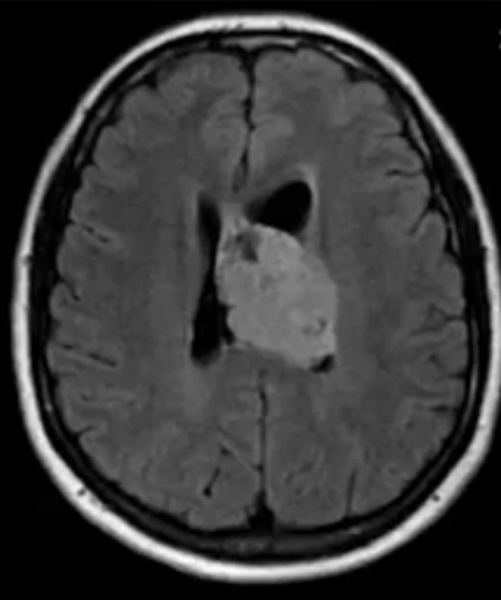 Эпендимома при МР-сканировании головного мозга
Эпендимома при МР-сканировании головного мозга
Опухоли головы часто по своей природе являются вторичными, т.е. метастазами. По локализации образования могут быть расположены в костях черепа, мягкой и твердой мозговых оболочках, в сером и белом веществе. В структуры головы чаще метастазируют меланомы, рак почки, простаты, легкого, молочной железы, желудка.
 Метастазы в головном мозге на постконтрастном изображении (указаны стрелками)
Метастазы в головном мозге на постконтрастном изображении (указаны стрелками)
Может ли МРТ показать опухоль головного мозга?
По результатам магнитно-резонансной томографии врачи могут выявить изменения структуры тканей. Опухоли головного мозга на МРТ определяют по прямым и косвенным признакам. Врачи подозревают патологическое образование по типу и равномерности изменений МР-сигнала:
- гипо- (более слабый, чем окружающие области) или гиперинтенсивный (отклик сильнее, чем от нормальных зон);
- гетероизмененный (смешиваются разные характеристики);
- изоинтенсивный (опухоль выглядит, как другие ткани, но отличается от нормальной архитектоники мозга).
Существуют и косвенные признаки. Последние дают основания подозревать новообразование головного мозга на фоне изоинтенсивного отклика тканей или подтверждают ее наличие при измененном МР-сигнале.
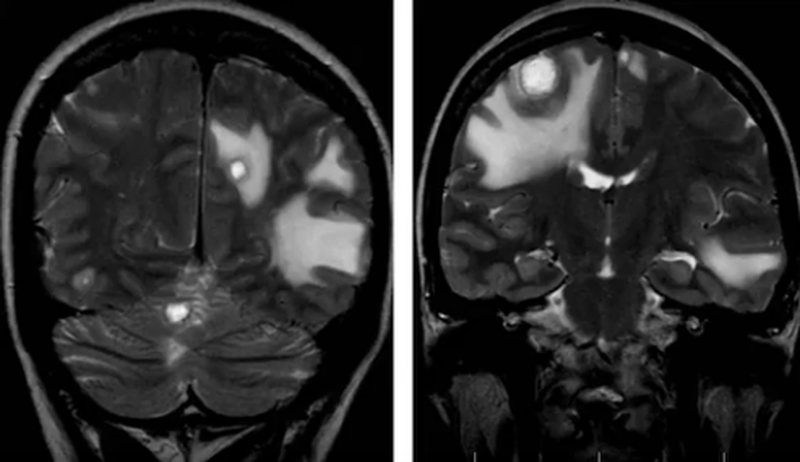 Множественные метастазы в вещество головного мозга на МРТ без контраста
Множественные метастазы в вещество головного мозга на МРТ без контраста
Вторичными проявлениями патологии могут быть:
- латеральная дислокация срединных структур;
- смещение сосудистого пучка;
- изменение величины и деформации желудочков;
- аксиальная дислокация;
- окклюзионная гидроцефалия при блокаде ликворных путей;
- смещение или деформация базальных цистерн;
- отек мозга в зоне опухоли и вокруг нее (локальный, генерализованный, тотальный, перивентрикулярный).
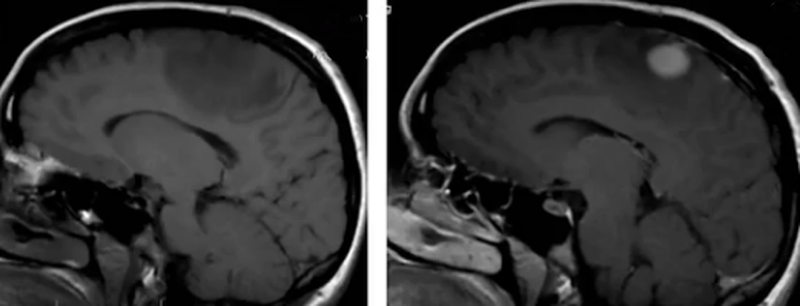 До- и постконтрастное изображение злокачественной опухоли головного мозга
До- и постконтрастное изображение злокачественной опухоли головного мозга
С помощью МРТ при раке мозга выявляют локализацию опухоли, степень ее инвазии в соседние структуры, особенности кровоснабжения, стадию заболевания и наличие метастазов. Для получения дополнительных сведений, сканирование проводят в различных последовательностях (Т1, Т2, FLAIR, диффузно-взвешенное и пр.), в нативном режиме и после контрастирования.
Заключение МРТ при опухоли головного мозга
Пациент получает результаты сканирования на бумаге и/или на информационном носителе со снимками. Заключение составляет врач-рентгенолог. Он изучает снимки, замечает отклонения от нормы и фиксирует их.
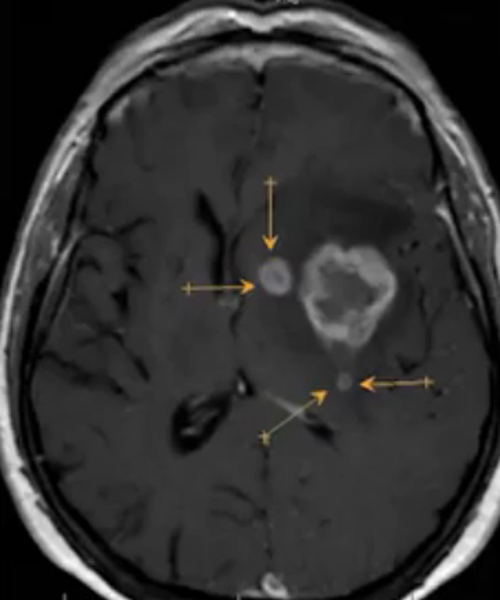 Опухоль головного мозга на МРТ с отсевами (указаны стрелками)
Опухоль головного мозга на МРТ с отсевами (указаны стрелками)
В заключении описывают зоны измененного МР-сигнала, их локализацию, размеры, контуры, наличие масс-эффекта, признаков перифокального отека и дислокационные явления. Выводы рентгенолога нельзя считать диагнозом. Результаты исследования должен изучить врач, который инициировал диагностику, или онколог. На поздних стадиях развития заболевания по структуре и характеристикам опухоли можно с большой долей вероятности определить ее тип. Окончательный диагноз ставят с учетом результатов других исследований.
Если МРТ покажет опухоль мозга, в диагностической клинике «Магнит» пациенты могут воспользоваться услугой «Второе мнение». Она актуальна при длительном анамнезе, в спорных ситуациях, при подозрениях на опасные патологии. Суть услуги заключается в изучении результатов МРТ вторым рентгенологом. Его мнение может подтвердить или опровергнуть выводы первого специалиста и скоординировать действия лечащего врача при назначении дальнейшего обследования.
Рак головного мозга на фото снимке МРТ
В зависимости от типа новообразования отличается его внешний вид. Изучая снимки, врач может лишь предположить природу основных вариантов опухолей по характерным признакам:
- астроцитомы — происходят из глиальной ткани, чаще выявляются в лобных и височных долях. Выглядят как зоны гипоинтенсивного МР-сигнала без четких контуров, плохо или почти не накапливают контраст, нередко содержат в своей структуре обызвествленные зоны и мелкие кисты;
- олигодендроглиомы — плотность снижена неравномерна, контуры относительно четкие, часто сливаются с отеком. Обнаруживаются в лобной или теменной долях.
- эпендимомы — предположительно образуются в эмбриональном периоде. Характеризуются четкими контурами, плотнее, чем здоровые ткани, редко вызывают отек, чаще обнаруживаются в полостях желудочков;
- глиобластомы — злокачественные опухоли, которые отличаются высокой скоростью роста и склонностью к инвазии. Выглядят на снимках, как образования неправильной формы, с нечеткими фестончатыми контурами и выраженным перифокальным отеком. Дают выраженный масс-эффект, смещают головной мозг в полости черепа, повреждая его на отдалении от своего местоположения;
- менингиомы (оболочечные опухоли). На снимках часто дают изоинтенсивный сигнал, отчетливо видны после контрастирования. Имеют четкие контуры, неправильную бугристую форму, обычно нет выраженной зоны перифокального отека;
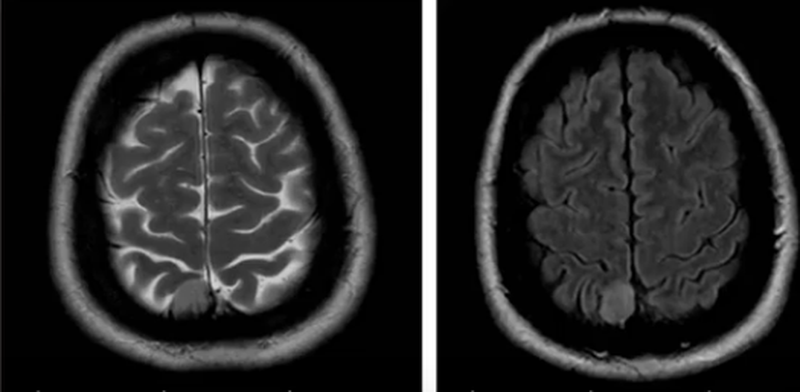 Менингиома на МРТ
Менингиома на МРТ
- метастазы. Выглядят, как множественные образования в тканях головного мозга различных размеров, неправильной формы, с неровными контурами, накапливающие контраст, с различной интенсивностью отека вокруг;
- невриномы — опухоли черепно-мозговых нервов. Чаще исходят из корешка VIII пары, реже V и остальных. На Т2-взвешенном изображении гиперинтенсивны по сравнению с окружающими тканями. Контуры неправильные, четкие, структура гомогенная, дают масс-эффект.
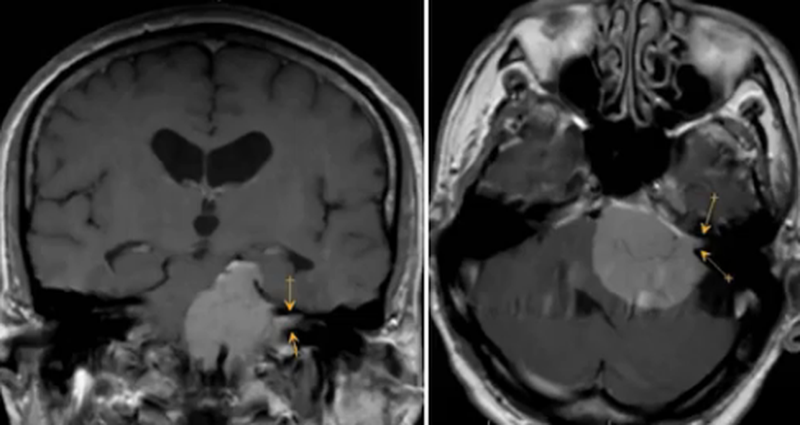 МР-изображение невриномы VIII пары черепно-мозговых нервов (стрелками указана часть опухоли, растущая из внутреннего слухового прохода)
МР-изображение невриномы VIII пары черепно-мозговых нервов (стрелками указана часть опухоли, растущая из внутреннего слухового прохода)
В некоторых случаях МРТ диагностика опухолей головного мозга бывает затруднена. Гипоэхогенные образования без четких контуров могут быть перепутаны с признаками ишемического инсульта. Аппараты с низкой степенью напряжения магнитного поля и ограниченным пространственным разрешением могут «не увидеть» образование. Для диагностики патологий мозга применяют томографы мощностью от 1,5 Тл. Практически всегда дополнительно проводится МР-сканирование с контрастированием для улучшения визуализации новообразований.
В редких случаях опухоли малого размера не обнаруживают при первом обследовании. При наличии клинических проявлений заболевания врач назначает другие методы исследования или повторное сканирование.
МРТ ― безопасная и высоко информативная диагностическая процедура. Отсутствие лучевой нагрузки позволяет проводить ее столько раз, сколько нужно для контроля состояния больного. Метод актуален для предварительной оценки степени злокачественности образования, повреждения близлежащих структур, особенностей кровоснабжения опухоли. По результатам сканирования врач уточняет сохранность функций мозга, опасности заболевания и составляет план обследования или лечения. Своевременное выявление опухоли в мозге может спасти человеку жизнь. Поэтому роль МРТ в диагностике и лечении онкопатологии ЦНС чрезвычайно велика.
Источник
