Покажет ли мрт защемление нерва

Технологический
институт (500 м)
Бесплатная консультация
Перезвоните мне
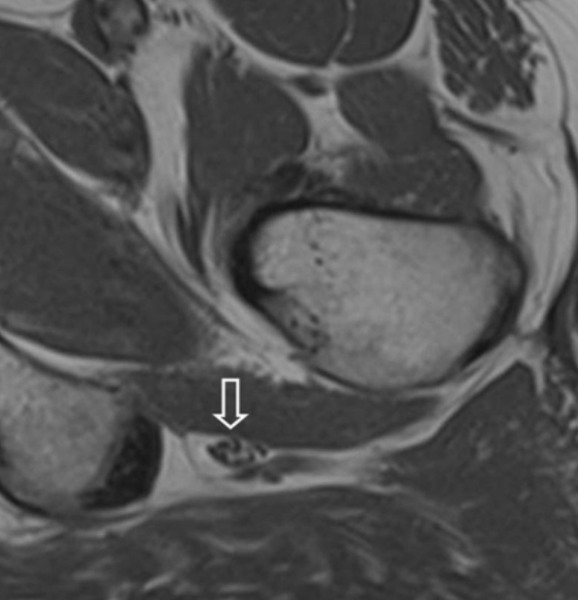
 МРТ седалищного нерва (стрелка), вариант нормы
МРТ седалищного нерва (стрелка), вариант нормыИшиас — наиболее часто встречающийся симптомокомплекс в неврологической практике, наблюдается у 40% взрослых в отдельные периоды жизни. Парестезии, пронзающая острая боль (ишиалгия), берущая начало в бедре, иррадиирующая по всей нижней конечности к стопе, слабость в ноге являются следствием повреждения седалищного нерва воспалительного, опухолевого, компрессионного, травматического и сосудистого генеза. Выяснить причину жалоб можно с помощью магнитно-резонансного сканирования. МРТ седалищного нерва показывает экстраспинальная или интраспинальная патология поддерживает стойкий рецидивирующий болевой синдром, для купирования которого требуются серьезные анальгетические препараты. Наиболее часто ишиас провоцирует грыжа диска одного из поясничных позвонков, сдавливающая нервные корешки. Ранняя диагностика при самых минимальных симптомах неблагополучия позволяет своевременно назначить адекватную терапию, избежать оперативного лечения, сохранить полноценную двигательную активность и приемлемое качество жизни.
Седалищный нерв — какой отдел позвоночника?
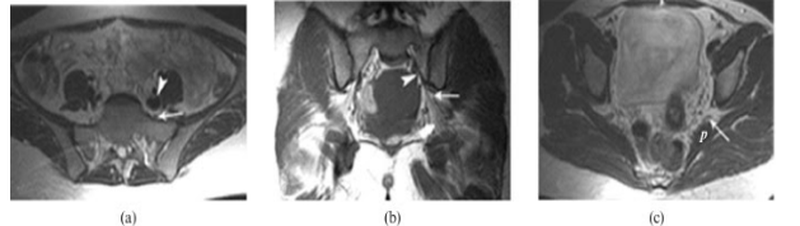 МРТ демонстрирует нормальную анатомию крестцово-подвздошных сочленений, нервного сплетения и седалищного нерва (последние 2 образования указаны стрелками)
МРТ демонстрирует нормальную анатомию крестцово-подвздошных сочленений, нервного сплетения и седалищного нерва (последние 2 образования указаны стрелками)
При болях, связанных с патологией седалищного нерва, необходимо сделать МРТ пояснично-крестцового отдела позвоночника, крестцово-подвздошных сочленений либо визуализировать грушевидную мышцу (в составе мягких тканей ягодиц). Подходящий тип диагностической процедуры подскажет невролог. В пояснично-крестцовой области пять пар корешков спинномозговых нервов (L4-5, S1-3) сливаются в самый мощный нерв человеческого организма — седалищный. Данная структура — парная, обеспечивает чувствительность, двигательную активность правой и левой нижних конечностей. Волокна седалищного нерва выходят из полости малого таза через подгрушевидное отверстие вдоль одноименного бугра и большого вертела бедренной кости, продолжаются в толще ягодичных мышц и простираются в проксимальной части ноги. В области подколенной ямки происходит разделение основного столба на большеберцовый и общий малоберцовый нервы, при поражении которых симптоматика проявляется не в области поясницы и бедра, а со стороны голени и стопы.
Признаки защемления седалищного нерва
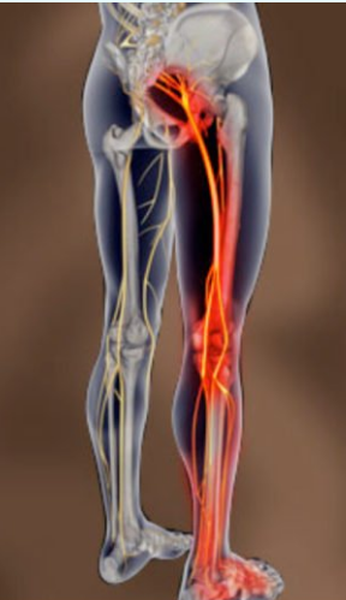 Область распространения боли при поражении седалищного нерва
Область распространения боли при поражении седалищного нерва
Выраженность клинических проявлений зависит от степени компрессии, вовлеченности в патологический процесс седалищного нерва и локализации повреждения. Несмотря на проводимое лечение у 15-20% людей боль носит затяжной характер (более 6-8 недель), а у 5-8% становится постоянной. Болезнь чаще затрагивает одну конечность. Характер ощущений вариативен: от чувства дискомфорта в поясничной и/или ягодичной области с иррадиацией в ногу и легкой парестезии (чувство покалывания, ползания мурашек, онемения, жжения) до сильной нисходящей приступообразной боли (прострела) по ходу седалищного нерва, по интенсивности напоминающей удар током. Следствием часто становится хромота, а мышцы пораженной конечности утрачивают тонус и силу, что выражается трудностями в сгибании колена или поднятии стопы. Пациент, страдающий ишиасом, ограничен в движениях, любая физическая нагрузка, долгое пребывание в вертикальном/горизонтальном положении приводят к усугублению симптомов. При вовлечении в процесс других периферических путей нервной системы может присоединиться дисфункция тазовых органов, выражающаяся недержанием мочи и кала.
Покажет ли МРТ воспаление седалищного нерва?
Магнитно-резонансная томография остается диагностическим инструментом выбора при оценке воспалительной патологии седалищного нерва. Исследование позволяет определить не только степень выраженности процесса, но и его причину. Магнитно-резонансное сканирование лучше, чем КТ демонстрирует изменения в рыхлых структурах, к которым относят нервные пучки.
Как выглядит седалищный нерв на МРТ?
Причины седалищной невропатии множественны, выделяют:
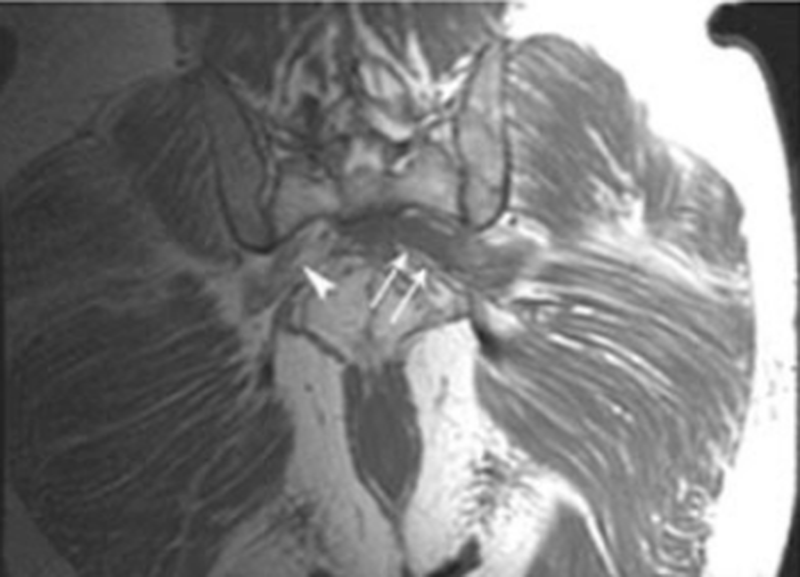
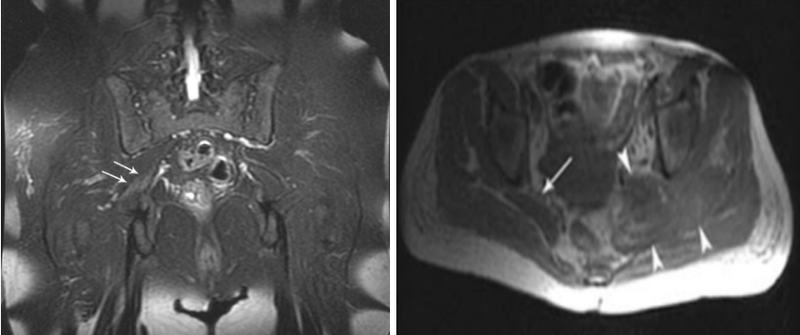 МРТ седалищного нерва: слева- посттравматический отек правого пояснично-крестцового сплетения на уровне большого седалищного отверстия (стрелки) (Т2, коронарная плоскость); справа- гематома на уровне большого седалищного отверстия с вовлечением грушевидной мышцы, пояснично-крестцовое сплетение и седалищный нерв (наконечники). С противоположной стороны (стрелка) данных за патологию нет (Т1, аксиальная плоскость)
МРТ седалищного нерва: слева- посттравматический отек правого пояснично-крестцового сплетения на уровне большого седалищного отверстия (стрелки) (Т2, коронарная плоскость); справа- гематома на уровне большого седалищного отверстия с вовлечением грушевидной мышцы, пояснично-крестцовое сплетение и седалищный нерв (наконечники). С противоположной стороны (стрелка) данных за патологию нет (Т1, аксиальная плоскость)
- Травматические. Неудачная внутримышечная инъекция вблизи нерва, скопление нейротоксичного вещества, хирургические вмешательства на тазобедренном суставе, перелом крестца и крестцово-подвздошного сочленения, гематома могут привести к развитию ишиаса. По МР-сканам дифференцируют разрыв, растяжение, сдавление, посттравматическую кальцификацию и пр. Седалищный нерв может быть поврежден в случаях переломов вертлужной впадины и бедра или вывиха головки бедренной кости. Выраженность патологии варьирует от нарушения аксональной проводимости с сохранением анатомической целостности до полного разъединения нервного ствола. МРТ точно демонстрирует как местоположение, так и тяжесть травмы.
 МРТ: пресакральный абсцесс с вовлечением левого пояснично-крестцового сплетения (стрелки), справа (наконечник) — норма
МРТ: пресакральный абсцесс с вовлечением левого пояснично-крестцового сплетения (стрелки), справа (наконечник) — норма
- Инфекционные. Абсцесс — скопление гноя и некротического материала, ограниченное фиброваскулярной капсулой. Патология, локализованная в ягодичной и тазовой области, связана с инфекциями желудочно-кишечного и урогенитального трактов. Микроорганизмы проникают в крестцовое сплетение, распространяясь по обычным анатомическим путям. Глютеальный и пресакральный абсцессы, связанные с остеомиелитом, могут непосредственно влиять на пояснично-крестцовое сплетение и седалищный нерв и приводить к развитию ишиаса.
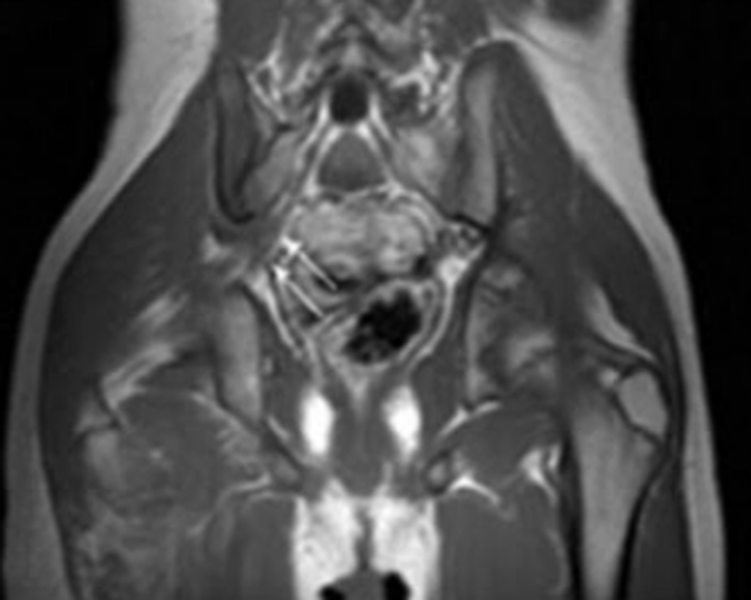 МРТ седалищного нерва: сакроилеит с правосторонним ишиасом, отек в области пояснично-крестцового сплетения (стрелки) (Т2, аксиальная проекция)
МРТ седалищного нерва: сакроилеит с правосторонним ишиасом, отек в области пояснично-крестцового сплетения (стрелки) (Т2, аксиальная проекция)
- Воспалительные. При сакроилеите (спондилоартропатии) типична боль, проходящая при физической нагрузке и усиливающаяся в конце ночи. Ишиас может быть результатом воспалительных изменений в непосредственной близости от крестцово-подвздошного сустава с распространением на седалищный нерв. Результаты МРТ и КТ патогномоничны. КТ-изображения крестцово-подвздошного сустава демонстрируют костную эрозию и склероз в ранней стадии, сужение и анкилоз в более позднем периоде. МРТ может предоставить информацию об активности заболевания, что важно для ранней диагностики сакроилеита.
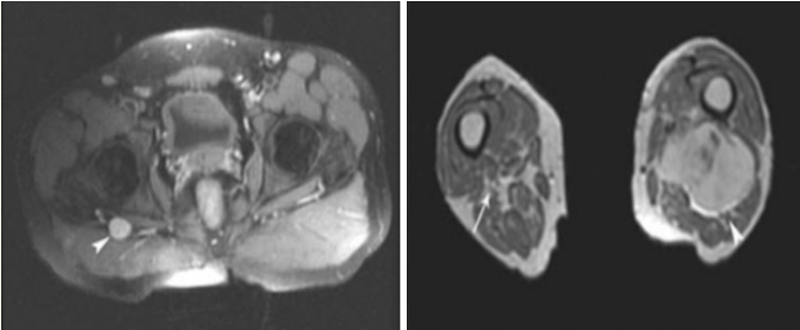 МРТ седалищного нерва с контрастом: слева — шваннома (наконечник), справа — саркома мягких тканей с вовлечением нерва (наконечник), с противоположной стороны стрелка показывает норму
МРТ седалищного нерва с контрастом: слева — шваннома (наконечник), справа — саркома мягких тканей с вовлечением нерва (наконечник), с противоположной стороны стрелка показывает норму
- Опухолевые. Опухолевые поражения седалищного нерва встречается редко и обычно наблюдается при первичных новообразованиях. К ним относят: шванному, нейрофиброматоз, нейролимфоматоз и злокачественную нейрофибросаркому. На МРТ видны внутрибрюшинные новообразования, вызывающие сдавление или инвазию (прорастание) седалищного нерва, например, лимфомы и вторичные опухоли, происходящие из соседних мягких тканей и костных структур — гипернефрома, рак кишечника, яичников, простаты и пр.
Ишиас диагностируют при доброкачественных (липома) и злокачественных (саркома) опухолях граничащих мягких тканей, метастазах в соседние мышцы. Большинство костных новообразований, вызывающих пронизывающую боль в ноге, расположены в области таза и проксимального отдела бедра. МРТ и КТ показывают и локализацию патологического очага, и его связь с седалищным нервом.
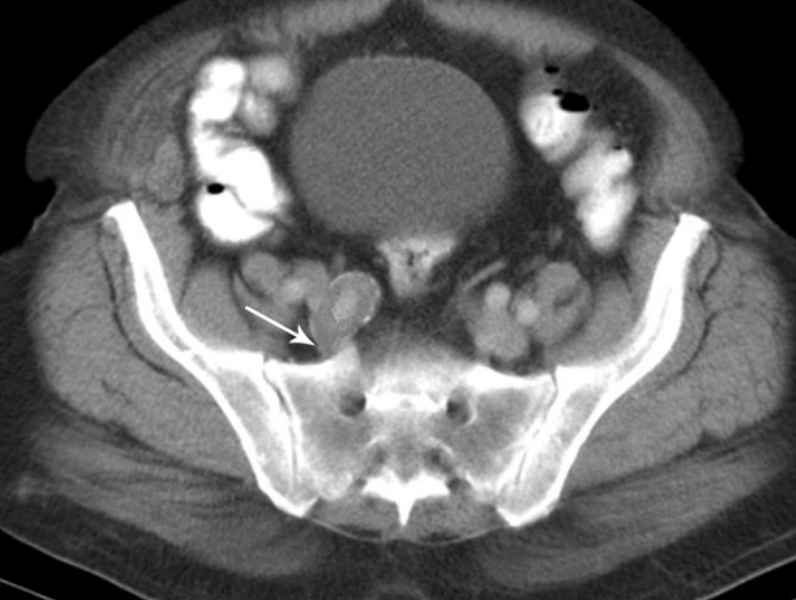 КТ седалищного нерва: аневризма правой внутренней подвздошной артерии (стрелка)
КТ седалищного нерва: аневризма правой внутренней подвздошной артерии (стрелка)
- Сосудистые. Из-за особенностей топографии любое (псевдо)аневризматическое расширение подвздошной артерии и ее ветвей может повлиять на седалищный нерв. Основной механизм — компрессионное воздействие, а ишемия может играть усугубляющую роль. Прямое давление на седалищный нерв в результате артериовенозной мальформации или сосудистого свища может вызывать ишиас.
- Прочие. К иным причинам относят эндометриоз, синдром грушевидной мышцы, беременность, фиброзные изменения на фоне лучевой терапии, остеоартрит, связанный с дегенеративными изменениями (образованием остеофитов) в крестцово-подвздошных и тазобедренных суставах, ретроверсированную матку и пр.
При обращении в диагностический центр “Магнит” в СПб Вы уже через 1,5 часа узнаете причину прострелов в спине, ягодице или нижней конечности. Все исследования проводят на высокопольном томографе с закрытым контуром Siemens (экспертный класс). Приходите — мы Вас ждем!

Для улучшения работы сайта и предоставления Вам больших возможностей мы применяем файлы cookies.
Продолжая использовать данный сайт Вы соглашаетесь с
условиями использования файлов cookies.
Источник
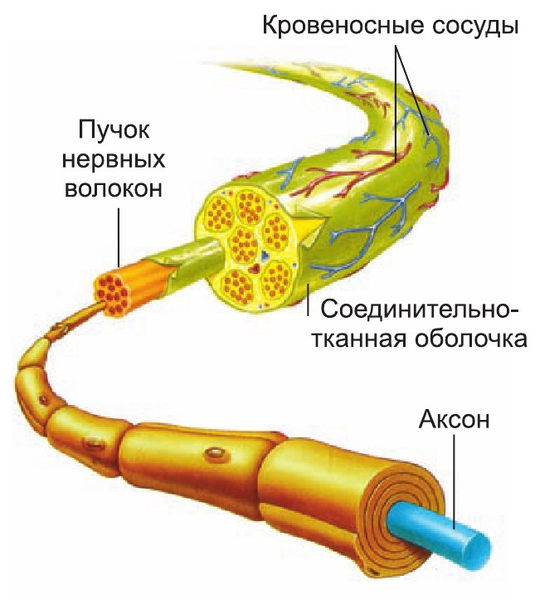 Строение нерва
Строение нерваВ арсенале специалистов широкий спектр методик для оценки анатомии и функциональности различных отделов нервной системы. Одна из них — магнитно-резонансная томография. Технология позволяет не только исследовать конкретные нервы на МРТ, но и распознать глобальные проблемы головного и спинного мозга, влияющие на функционирование организма.
Магнитная томография выявляет различные патологии, при которых возникают нарушения в части либо во всей нервной системе в целом. Диагностика покажет:
- врожденные аномалии развития позвоночника;
- нарушения в головном мозге (гидроцефалию и другие дефекты);
- последствия травм (МРТ показывает частичный или полный разрыв нервных волокон в спинном и головном мозге, крупных стволах);
- вовлечение нервов в процесс рубцевания;
- сдавление спинного мозга или его корешков (последнее в разговорной речи называют “защемленный нерв”);
- дегенеративные заболевания нервной системы;
- сосудистые нарушения (на снимках видно мальформации, перестройки кровотока и другие патологии артерий и вен);
- инфекционные, воспалительные процессы в нервных стволах и узлах;
- генетические болезни (нервно-мышечную дистрофию и пр.);
- мозговые и иные новообразования (доброкачественные и злокачественные опухоли периферических нервов).
Достоверность метода МРТ весьма высока. При возникновении проблем с чувствительностью, двигательных нарушениях, подозрении на защемление нерва доктора назначают пациентам магнитное сканирование. В направлении на исследование врач указывает локализацию структуры, которую необходимо рассмотреть.
МР-диагностика позволяет:
- уточнить показания к хирургическому вмешательству;
- снизить число неожиданных интраоперационных находок;
- определить тактику консервативного лечения;
- оценить эффект от проводимой терапии и необходимость коррекции последней.
Показывает ли МРТ защемление нерва?
Многих пациентов интересует вопрос, видно ли на МРТ защемление нервов, что покажет сканирование при болях в пояснице и других частях тела?
У магнитно-резонансной томографии немало преимуществ, среди которых высокая разрешающая способность в изучении мягкотканных структур и возможность послойной съемки зоны интереса в трех плоскостях с шагом от 1 мм. Несмотря на качественное отображение исследуемой области, данный метод выявляет не само защемление нерва (его на снимках не видно), а причину компрессии: МРТ покажет воспалительный процесс, опухоль, грыжу межпозвонкового диска и прочие патологии.
На основании результатов сканирования на магнитном томографе врач сможет правильно поставить диагноз и подобрать оптимальный вариант лечения.
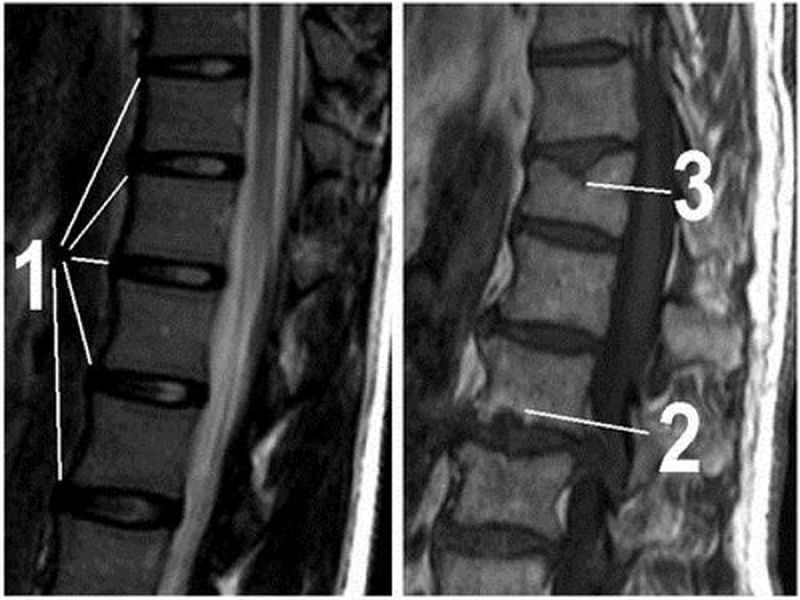 МР-томограммы позвоночника показывают норму и патологии: 1 — на снимке видны межпозвонковые диски без изменений, 2 — грыжа Шморля и большая задняя грыжа межпозвонкового диска с компрессией спинного мозга, 3 — клиновидная деформация позвонка и грыжа Шморля. При данных нарушениях велика вероятность защемления нерва
МР-томограммы позвоночника показывают норму и патологии: 1 — на снимке видны межпозвонковые диски без изменений, 2 — грыжа Шморля и большая задняя грыжа межпозвонкового диска с компрессией спинного мозга, 3 — клиновидная деформация позвонка и грыжа Шморля. При данных нарушениях велика вероятность защемления нерва
Как выглядят нервы на снимке МРТ?
У нервов средняя интенсивность сигнала на снимках, и на Т1 и Т2 взвешенных изображениях они обычно теряются на фоне жира. Несмотря на высокое разрешение магнитно-резонансной томографии без применения специальных программ данные структуры практически не видны. Для визуализации черепно-мозговых и других нервов сканирование делают с использованием особого режима подавления сигнала от жира, а при подозрении на опухоли — с дополнительным контрастным усилением препаратами на основе хелатов гадолиния.
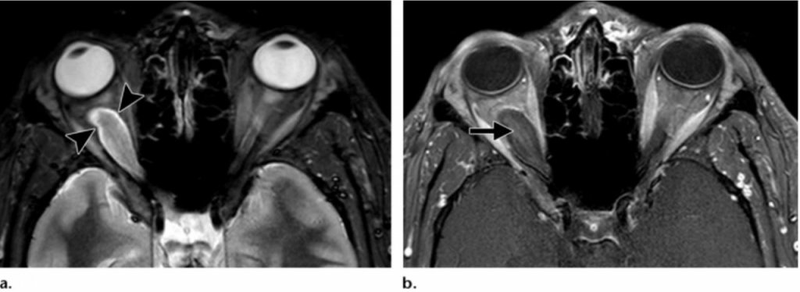 На магнитн-резонансных томограммах девочки с проптозом (смещением вперед глазного яблока) можно увидеть глиому зрительного нерва: a) аксиальный срез МРТ IR с коротким временем инверсии показывает образование справа (обозначено стрелками); b) постконтрастные аксиальные срезы Т1 с жироподавлением демонстрируют минимальное накопление усилителя опухолью (отмечено стрелкой). Нерв не дифференцируется из-за неоплазии.
На магнитн-резонансных томограммах девочки с проптозом (смещением вперед глазного яблока) можно увидеть глиому зрительного нерва: a) аксиальный срез МРТ IR с коротким временем инверсии показывает образование справа (обозначено стрелками); b) постконтрастные аксиальные срезы Т1 с жироподавлением демонстрируют минимальное накопление усилителя опухолью (отмечено стрелкой). Нерв не дифференцируется из-за неоплазии.
Пройти обследование нервов на МРТ можно в диагностическом центре “Магнит”. Запись на процедуру по телефону +7 (812) 407-32-31.
Источник
Опубликовано: 7 авг. 2017 г.
Боль в спине может быть острой и невыносимой или ноющей и выматывающей. Но в любом случае она портит жизнь ничуть не меньше, чем, к примеру, запущенный зубной кариес или мигрень. Причем атакует она всех без разбора: офисных сотрудников и швей, парикмахеров, продавцов и грузчиков. Почему возникают боли в спине, от которых не спасет ни многочасовое сидение в одной позе, ни физические нагрузки? Об этом расскажет наш сервис MRT-kliniki.ru.
Берегите нервы!
Основой, опорным скелетом нашей спины является многострадальный позвоночник. Мы ежедневно с утра до вечера подвергаем его колоссальным нагрузкам. Сидение перед компьютером, перенос тяжестей и даже собственного веса — все это отрицательно сказывается на состоянии позвоночника.
Вы ведете здоровый образ и жизни и бегаете по утрам? Не обольщайтесь! Вы — безжалостно разрушающий свой хрупкий позвоночник «тяжелоатлет». К примеру, если вы весите 50 кг, то во время вашей утренней пробежки на суставы и позвоночник приходится пятикратная нагрузка, то есть 250 кг (при приземлении). Бегать можно только абсолютно здоровым людям, у которых нет остеохондроза (дистрофических изменений межпозвоночных дисков с защемлением нервных корешков). Узнать об этом очень просто — достаточно сделать МРТ позвоночника.
От защемления нервов в спине — в спортзал? Опять досадная ошибка!
Наш позвоночник совершенно не похож на нерушимый столб. Но его удерживает прочный мышечный корсет, в частности, глубокая мышца, выпрямляющая позвоночник. «Значит, нужно идти в спортзал и усердно качать спину», — такого ошибочного мнения придерживается чуть ли не каждый второй. Во-первых, прежде чем начать заниматься (особенно после 30-ти), обязательно нужно сделать МРТ всего позвоночника. Томография покажет, целы ли в данный момент ваши межпозвоночные диски, на месте ли позвонки, нет ли грыжи и защемления нервов. А во-вторых, от бездумного закачивания мышц боли могут только усилиться. Дело в том, что некоторые мышцы спины и так страдают от перенапряжения — спазмируются. И если вы их начнете еще больше напрягать, вместо чтобы расслаблять, то боли только усилятся и могут стать невыносимыми. Поэтому перед покупкой абонемента на фитнес обязательно нужно сделать МРТ позвоночника и проверить состояние всех его структур.
Защемление нерва! Что делать?
Да что мы все о спорте! Когда защемляется нерв в спине, то страшно даже кашлянуть или повернуться — здесь уж не до штанги или тренажеров. Но и в этом случае в первую очередь нужно сделать МРТ пояснично-крестцового отдела позвоночника. Томограф даст полную картину происходящих процессов и по ним уже можно будет принимать назначения.
И запомните: любой диагноз — это не приговор. Если, конечно, вы не пришли к врачу с S-образным сколиозом 4-ой степени с углом первой дуги более 50° и полиорганной недостаточностью. В Москве и Санкт-Петербурге есть клиники, которые успешно лечат без операций защемление нерва и даже спинную грыжу. Поэтому можно смело сказать, что цена МРТ — это плата за ваше здоровье.
Статья проверена врачом-специалистом:

Басаргин Александр Иванович
МРТ-диагност, КТ-диагност, Рентгенолог
Врач компьютерной томографии, врач магнитно-резонансной томографии, врач I категории
Общий стаж работы: 14 лет.
С 2011 года активный член общества ESR.
Специализируется на:
- нейрорадиологии;
- ангиографии;
- обследовании пациента с помощью Компьютерной томографии, Магнитно-резонансной томографии головы, грудного отдела, позвоночника, а также конечностей.
Место работы: Краевая больница им. Вагнера Е.А. г. Березники
Источник
Защемление нерва в шейном отделе позвоночника

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Шейная радикулопатия, которую сопровождает защемление нерва в шейном отделе, — это поражение соответствующих нервных корешков. У 60% больных патология локализуется на уровне седьмого позвонка (С7), у четверти пациентов страдает шестой позвонок (С6).
Содержание:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Каковы причины защемления шейного нерва?
- Симптомы защемления нерва в шейном отделе
- Возможные последствия и осложнения
- Основные методы диагностики недуга
- Как лечить защемление нерва в шейном отделе?
- Лечение в домашних условиях
- Меры профилактики болезни
- Упражнения и массаж при защемлении шейного нерва
Заболевание встречается значительно реже, чем радикулопатия поясничного отдела. Ежегодно оно возникает у 85 человек на 100 тысяч населения.
Каковы причины защемления шейного нерва?
В молодом возрасте защемление нерва возникает в результате грыжи межпозвонкового диска (25% всех случаев радикулопатии) или травмы позвоночника, что сопровождается сужением отверстий для выхода корешков мозга.
У пожилых пациентов заболевание вызывают такие состояния:
- сужение межпозвонковых отверстий костными выростами – остеофитами;
- снижение высоты диска при остеохондрозе;
- дегенеративные поражения межпозвонковых суставов.
Факторы, связанные с повышенным риском защемления нервов, включают тяжелый ручной труд, поднятие тяжестей, курение и профессиональную вредность – вибрацию.
Менее частые причины шейной радикулопатии:
- опухоль позвоночника;
- синовиальная киста межпозвонкового сустава;
- гигантоклеточный артериит сосудов, кровоснабжающих корешки;
- инфекции позвоночника и спинного мозга (остеомиелит, туберкулез и другие).
У спортсменов патология возникает в результате резких поворотов, особенно в сочетании с наклоном головы. Для пожилых людей особенно опасны в этом отношении неосторожное плавание и большой теннис.
Симптомы защемления нерва в шейном отделе
При сдавлении корешков в межпозвонковых отверстиях нарушается кровообращение в нервной ткани, ее клетки начинают испытывать недостаток кислорода и повреждаются, выбрасывая вещества, вызывающие боль и воспаление. От спинномозговых корешков отходят нервы к шее и верхним конечностям, поэтому при их ущемлении возникают изменения в соответствующих сегментах:
- острая боль в шее, усиливающаяся при движениях и «отдающая» в руки, кисти;
- боль в плечах, руках, которая может иррадиировать в нижнюю челюсть, под лопатку;
- невозможность повернуть голову;
- слабость верхних конечностей;
- нарушение кожной чувствительности (при поражении одной пары корешков обычно не встречается);
- головокружение;
- значительное снижение работоспособности.
Возможные последствия и осложнения
Осложнения включают в себя неполное восстановление чувствительности и двигательной активности, потерю подвижности шеи, образование костных наростов – остеофитов.
При своевременном лечении обострения и вторичной профилактике заболевания тяжелых последствий ущемления нерва можно избежать. Консервативная терапия эффективна у 80 – 90% больных. При ее слабом влиянии необходимо вовремя сделать операцию.
Основные методы диагностики недуга
Для распознавания болезни необходим сбор анамнеза и жалоб, а также выполнение диагностических исследований:
- Рентгенография шейного отдела в прямой, боковой и косых проекциях; метод не всегда выявляет причину патологии.
- Компьютерная томография позволяет хорошо визуализировать костную ткань позвонков, обнаружить остеофиты и переломы. Она помогает в диагностике при недостаточной информативности рентгенограмм. Точность распознавания грыжи диска при КТ составляет до 90%. КТ-сканирование с одновременной миелографией повышает диагностическую эффективность до 96%, этот метод особенно полезен для оценки состояния спинного мозга.
- Мягкие ткани, окружающие позвоночник, лучше визуализируются с помощью магнитного резонанса. Этот способ томографии является самым точным методом диагностики. Однако следует учитывать, что магнитный резонанс выявляет бессимптомные изменения позвонков и корешков даже у лиц без жалоб.
Для определения состояния нервов и мышц применяется поверхностная и игольчатая электромиография. Она назначается в случае, когда необходимо отличить радикулопатию от других заболеваний, например, от повреждения лучевого или локтевого нервов. Нормальные результаты ЭМГ-исследования не исключают шейную радикулопатию.
Один из методов, позволяющих определить, насколько опасно защемление корешка, — это селективная диагностическая блокада. Она проводится при разночтениях результата МРТ, расхождении данных исследований с клиническими проявлениями или при поражении сразу нескольких позвонков. Селективная блокада помогает уточнить, какой именно корешок поврежден.
Как лечить защемление нерва в шейном отделе?
В зависимости от фазы заболевания применяют разную терапию.
В стадии обострения необходим покой, местное охлаждение и прием нестероидных противовоспалительных средств. Дополнительно могут быть назначены трициклические антидепрессанты. Многим пациентам помогают воротник Шанца и ортопедические подушки, разгружающие шейные мышцы. Такое лечение длится около месяца. Более длительное использование поддерживающего воротника может вызвать атрофию шейных мышц.
При неэффективности терапии может осуществляться эпидуральное введение глюкокортикоидов, эффективно снимающих отек и воспаление нерва. Этот способ чреват осложнениями, поэтому используется редко. Вместо шейных эпидуральных инъекций предлагается иглоукалывание и импульсная радиочастотная терапия.
После стихания боли назначаются упражнения, направленные на растяжение мышц. Постепенно переходят к процедурам, укрепляющим мышцы и позвоночник. Лечебную гимнастику рекомендуется делать постоянно, даже в стадии ремиссии заболевания. Мануальная терапия не рекомендуется из-за высокого риска повреждения спинного мозга.
Если через 2 месяца консервативное лечение неэффективно, рассматривают вопрос об операции. Она может проводиться ранее при прогрессирующей симптоматике болезни. Хирургическое вмешательство чаще всего осуществляется при грыже диска. Оно приводит к хорошим результатам у большинства пациентов.
Лечение в домашних условиях
Кроме выполнения врачебных назначений облегчить состояние помогают следующие методы:
- применение аппликатора Кузнецова на область надплечий и шеи;
- холодные компрессы для снятия острой боли; после стихания симптомов можно применять сухое тепло, грелку, но только после консультации с врачом;
- компрессы на нижнюю часть шеи из тертой черной редьки или сырого картофеля;
- натирание спиртовой настойкой цветков сирени и другими разогревающими средствами.
В остром периоде домашнее лечение должно заключаться лишь в создании покоя и локальном охлаждении воспаленных тканей.
Меры профилактики болезни
Прежде всего рекомендуется овладеть правильной техникой при занятиях спортом, например, при плавании. Людям со склонностью к боли в руках и шее лучше отказаться от резких движений, а также избегать длительной неподвижности.
Полезна лечебная гимнастика и массаж.
Упражнения и массаж при защемлении шейного нерва
При острой боли гимнастику и массаж делать не рекомендуется. Движения могут вызвать усиление защемления нерва.
В период ремиссии рекомендуется следить за осанкой, регулярно делать перерывы в работе, во время которых выполнять несложные упражнения:
- поднять плечи как можно выше, зафиксировав их в таком положении на 5 секунд, затем максимально расслабиться;
- положить ладони на лоб и стараться наклонить голову вперед, преодолевая сопротивление; сделать такое же упражнение, прикладывая ладони к вискам и наклоняя голову в стороны;
- пальцами растереть заднюю поверхность шеи, затем область над лопатками.
Для профилактики обострений полезно 2 – 3 раза в год получать по 10 сеансов лечебного массажа шейно-воротниковой зоны. Лучше доверить такие процедуры специалисту, предварительно посоветовавшись с неврологом или вертебрологом.
Магнитно-резонансная томография является диагностическим исследованием, которое позволяет максимально подробно узнать о состоянии внутренних органов человека и передать целостную картину воспалительного процесса или аномальных изменений. Данная диагностика, в отличие от компьютерной томографии или рентгенографии, может считаться полностью безопасной, так как основана на явлении ядерного магнитного резонанса.
МРТ позвоночника — единственное исследование, с помощью которого возможно получить прямое изображение спинного мозга.
Показания к назначению
Проведение томографии позволяет определить болезни на начальных стадиях. Доктор по снимкам и дополнительным анализам ставит точный диагноз и прописывает лечение.
Существует немало причин для назначения пациенту МРТ спины:
- Плановый осмотр при врожденных патологиях.
- Диагностика состояния структур позвонков и дисков.
- Отслеживание стадий заболевания и реакций на проводимое лечение.
- Выявление очагов воспалительных процессов или инфицирования.
- Исследование сосудов.
- Нарушение двигательной функции конечностей.
- Планируемое или проведенное хирургическое вмешательство.
- Обнаружение симптомов неврологических заболеваний, например рассеянного склероза, миелопатии, болезни Девика и т.д.
- Менингит.
- Боли в спине. С помощью МРТ можно обнаружить, например, межпозвоночную грыжу или компрессионные переломы позвонков.
- Травма любого отдела позвоночника.
- Остеохондроз.
- Подозрение на наличие новообразований. В случае подтверждения диагноза проводится для оценки скорости распространения, местонахождения и размеров.
- Защемление нервов.
- Нарушение функции работы органов таза.
- Определение наличия инородных тел в организме.
- Болезнь легких, в том числе онкология, метастазы, средостения. Определяется характер травмирования и его объем.
- Головные боли и мигрени.
- Проблемы с памятью, нарушение моторики, деменция. Эти симптомы могут свидетельствовать о болезни Альцгеймера, посттравматических нейронных изменениях, воспалительных процессах и дегенеративных изменениях в элементах нервной системы головного или спинного мозга.
- Шум в ушах.
- Ухудшение зрения.
- Перепады артериального давления.
- Онемение рук.
- Инсульт.
- Онемение стоп и пальцев ног.
- Спазмы ягодиц и мышц спины.
Исходя из локализации болевого синдрома и сопутствующих симптомов, доктор назначает МРТ необходимого отдела позвоночника.
Основные виды МРТ спины, проводимые в клиниках:
- шейного отдела;
- грудного отдела;
- пояснично-крестцового отдела.
При необходимости назначается полное МРТ или отдельных участков позвоночника, например спинного мозга, крестцово-подвздошных сочленений или копчика.
Как подготовиться к процедуре
При подготовке к процедуре важно помнить о следующем:
- Если исследование проводится без применения контраста, специальной подготовки, как, например, при КТ, не требуется. Диеты придерживаться не нужно, есть перед МРТ можно привычную пищу.
- Если контраст будет применен, важно уточнить у доктора, какой препарат используется, чтобы избежать аллергической реакции.
- При наличии страха замкнутого пространства или при сильном волнении можно перед началом исследования выпить седативные препараты. Кроме того, их рекомендуется применять детям, которым проводится процедура МРТ.
- Необходимо заранее снять металлические предметы: застежки на одежде, украшения, часы, слуховые аппараты, очки. Любые электронные предметы нужно оставить за пределами комнаты для исследования.
- Если диагностика проводится ребенку, то сопровождающий родитель также должен снять все металлические предметы.
Если потребуется проведение каких-либо особых приготовлений, доктор скажет об этом в индивидуальном порядке.
Как проходит обследование спины
Аппарат МРТ похож на капсулу, которая окружена большими магнитами. В открытом типе вместо капсулы используется тоннель, который позволяет не чувствовать себя замурованным. С помощью таких аппаратов проводят диагностику людям, страдающим клаустрофобией. Однако этот тип томографа не является показательным для некоторых видов обследования.
Во время работы аппарат производит сильный шум, стук, поэтому пациенту предлагается надеть специальные наушники для снижения неприятных ощущений.
Если применяется контраст, то он вводится непосредственно перед самой процедурой. После чего человек укладывается на стол. Ему фиксируют руки и ноги ремнями, специальными подушками. При необходимости могут присоединить аппараты для контроля дыхания и сердцебиения. После этого выдвижная часть перемещается в диагностическую область (тоннель) и начинается обследование.
Не нужно бояться того, что будет болеть спина после МРТ. На ткани воздействует магнитное поле, радиочастотные импульсы. Датчики считывают, а затем передают информацию об отклике клетки на компьютер, который преобразует ее и выдает снимки исследуемого места. Никаких болевых ощущений пациент не чувствует ни во время диагностики, ни после.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В томограф встроены датчики звука на случай экстренной ситуации. С помощью них рентгенолог может общаться с пациентом на протяжении всего исследования. При любом ухудшении самочувствия нужно немедленно сообщить об этом, даже если это небольшое головокружение, тошнота или затрудненное дыхание.
По окончании процедуры подвижная часть аппарата выдвигается, больной освобождается от фиксаторов.
Исследование занимает от 10 до 45 минут. Время зависит от места и целей проведения МРТ. В редких случаях данная процедура проводится 2 часа. Важно на протяжении этого времени лежать неподвижно, чтобы снимки были четкими.
Расшифровка полученных изображений проводится врачом–диагностом, после чего он выдает их вместе с предварительным заключением. С этими снимками нужно идти к лечащему врачу.
Что позволяет определить сканирование
МРТ спины позволяет выявить малейшее нарушение не только в костных тканях, сосудах, но и в спинном мозге. На снимках хорошо просматривается строение каждого позвонка, промежутки между ними, нервные окончания; видны небольшие трещины, очаги и распространение инфекции.
С помощью МРТ можно увидеть изменения на самых ранних стадиях, еще до того, как они будут отображаться на рентгенограмме. Проведение такой диагностики помогает определить:
- проблемы с межпозвоночными дисками;
- аномально суженные позвоночные каналы;
- туберкулезные заболевания костных тканей;
- сколиоз;
- остеомиелит;
- остеохондроз;
- остеопороз;
- артроз;
- гемангиомы тел позвонков (доброкачественные опухоли);
- степень влияния опухоли, локализованной в простате, легких или молочных железах, на кости и нервы позвоночника;
- опухоли позвоночного канала или околопозвоночные новообразования;
- область потери костной массы или воспаления;
- наличие инфекции;
- сбои в работе сосудов, то есть наличие на каком-либо из участков плохого кровоснабжения;
- стеноз позвоночного канала;
- повреждение нерва, которое произошло при травме или из-за заболевания, например из-за рассеянного склероза;
- состояние врожденных аномалий.
Данная диагностика показывает структуру спинного мозга и наличие демиелинизирующих, ишемических, геморрагических, травматических, воспалительных патологий, а также опухолей.
МРТ позволяет следить за течением болезни и ее откликом на лечение. Это, в свою очередь, способствует подбору тех
