Рак печени кт и мрт
Рак печени – онкологическое заболевание, характеризующееся появлением в тканях органа злокачественных опухолей, что приводит к серьезным нарушениям в работе органа и, в случае отсутствия лечения, смерти больного.
По происхождению рак разделяют на два вида:
- Первичный, возникший непосредственно в печени
- Вторичный, появившийся в печени в виде метастазов опухоли, поразившей другие органы (обычно колоректального рака).
Наиболее распространенным и часто встречающимся является вторичный рак.
По типу злокачественных образований в печени различают гепатоцеллюлярный рак (ГЦР),развивающийся на паренхиме печени, и холангиокарценому, возникшую из клеток желчных протоков.
Из причин возникновения рака печени выделяют:
- Хронические гепатиты В и С;
- Циррозпечени;
- Гепатиты, вызванные злоупотреблением алкоголем и употреблением медицинских средств;
- Негативное воздействие экологических факторов и химических веществ;
- Желчнокаменную болезнь;
- Сердечную недостаточность;
- Сифилис;
- Прием анаболических стероидов.
Если говорить о признаках рака печени, то на первой стадии, когда лечение было бы максимально эффективным, заболевание неощущается никак, и только когда опухоль разрастается до 50 мм, начинаются боли в брюшной полости, быстрая потеря веса, утомляемость, тошнота и рвота. По мере развития заболевания симптомы усиливаются, а состояние больного еще более ухудшается.
Диагностика рака печени
Диагностика рака печени может включать:
- Осмотр врача с записью жалоб пациента и пальпацией печени с целью определения ее размеров и плотности.
- Биопсия и гистология. В этом случае на обследование берется кусочек опухолевой ткани. По результатам определяется не только тип опухоли и ее злокачественность, но и выдаются рекомендации о том, к каким препаратам чувствительны ее клетки.
- Лапароскопия (визуальный осмотр брюшной полости через оптическое приспособление). В ходе осмотра также возможно взять ткань для проведения гистологического исследования.
- Компьютерная томография (КТ) – метод создания объемного изображения печени при помощи рентгеновского излучения, дающий хорошие результаты и позволяющий выявить опухоль размерами 2 мм и более.
КТ диагностика
Компьютерный томограф во время сканирования при помощи рентгеновского излучения создает серию снимков (поперечных срезов) печени и собирает из них объемное изображение с хорошей степенью детализации. Процедура может проводиться как с применением контраста, так и без него. Но при раке печени КТ с контрастом (йодгексол, ультравист) намного более информативна и дает более точные результаты.
Во время процедуры обычно сначала проводится спиральное сканирование и только потом вводится контраст и осуществляется повторное спиральное сканирование, с еще одним повторением через 30-40 секунд.
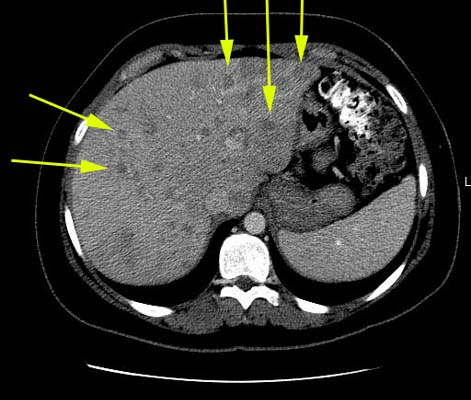
На КТ рак печени может выглядеть по-разному. Это может быть единичный или множественный очаг, имеющий одинаковую низкую плотность по отношению к тканям паренхимы. Очаги могут содержать участки некрозной и жировой ткани, кальцинатов, фиброзные образования и сосудистые сплетения.
Для ГЦР характерно раздвигание окружающих тканей либо внедрение (прорастание) в них и образование вторичных очагов. Большие опухоли довольно хорошо заметны и имеют выраженную специфическую структуру.
Второе мнение при раке печени
Несмотря на то, что КТ дает неплохие результаты, вероятность ошибки остается довольно значительной. Это связано с тем, что по структуре раковые опухоли печени сходны с некоторыми другими образованиями: гемангиомой, фокальной нодулярной гиперплазией и гепатоцеллюлярной аденомой. И в случае недостатка опыта спутать их довольно просто. Поставленный в этом случае диагноз «рак печени» может привести к неправильному последующему лечению и значительным негативным последствиям для пациента.

Значительно снизить риск ошибки позволяет получение интерпретации результатов КТ-сканирования другим врачом. В небольших городах, да и в довольно крупных областных центрах найти второго не менее, а то и более квалифицированного специалиста может быть сложно. При помощи Национальной телерадиологической сети (НТРС) сделать это очень просто. Вам достаточно иметь компьютер или телефон с доступом к интернету. С их помощью необходимо загрузить данные КТ на наш сервер, и уже через сутки вы получите альтернативное мнение, которое либо подтвердит поставленный лечащим врачом диагноз, либо опровергнет его, либо укажет на слабые места.
Консультация будет предоставляться врачами высшей квалификации из ведущих институтов страны и имеющих огромный опыт диагностики рака печени всех видов. Иначе говоря, вы получите лучшую из доступных в нашей стране консультацию и сведете риск ошибки к минимуму.
Источник
В мировом сообществе распространенность ГЦР очень велика. По данным M. Prokop, ГЦР составляет до 90% всех случаев новообразований печени. Для гепатоцеллюлярного рака характерна распространенность в определенных регионах мира. Там, где высока заболеваемость гепатитом В или С, также высока встречаемость злокачественных опухолей печени. Наиболее часто рак печени, выявить который, как правило, возможно уже на ранних стадиях, встречается у жителей Китая, у жителей африканского континента и Азии (до 150 случаев на 100000 человек). Промежуточные показатели заболеваемости – в Южной Америке (Аргентина, Чили) – до 10 случаев на 100000 населения, низкие – в США (до 3 случаев на 100000 человек). Намного более часто болеют мужчины – до 8 раз. Первые признаки рака печени у женщин выявляются в группах риска (у лиц, принимающих лекарственные препараты, оказывающие токсическое действие на печень, а также у лиц, подверженных постоянным интоксикациям в связи с их работой). Возрастной пик заболеваемости приходится на период 40-70 лет.
Факторы развития ГЦР
Чаще всего возникновению рака предшествует цирроз печени (до 90% всех случаев). В чем разница между этими двумя понятиями? Цирроз – это замещение нормальной печеночной паренхимы нетипичной – соединительной – тканью, сам по себе не является онкопатологией, однако считается значимым предрасполагающим моментом в ее развитии. Цирроз может быть как алкогольным, так и обусловленным гепатитом B или C. Имеет значение воздействие канцерогенных факторов, химикатов: сиказина (токсическое вещество, содержащееся в некоторых видах пальмового масла), афлатоксина (токсин, вырабатываемый грибками – аспергиллами), торотраста (контрастное вещество, применявшееся на заре рентгенодиагностики). Пациенты с наследственной патологией (болезнь Вильсона-Коновалова, гемохроматоз, тирозиноз) также в группе риска по заболеваемости ГЦР. Возможно также возникновение опухоли печени у пациентов, подвергшихся облучению (в т. ч. после аварии на ЧАЭС и других объектах).
Лечится ли рак печени
В настоящее время применяются несколько видов успешного лечения рака печени. При небольших узлах (до 2 см), выявленных с помощью КТ или МРТ, хирурги применяют радикальное удаление опухоли. При узлах больших размеров, а также при множественном поражении, применяется радиочастотная абляция — разрушение опухоли специальными высокочастотными волнами, а также трансплантация печени. Трансплантация печени при раке — это сложная операция, которая все более успешно применяется в России в крупных хирургических центрах. При опухолях крупных размеров применяют паллиативные методы лечения, такие как трансартериальная химиоэмболизация (ХЭПА), а также медикаментозные методы (нексавар, сорафениб).
Классификация ГЦР по системе TNM
TNM – международная система классификации опухолей, в основе которой лежит определение размеров первичного узла (Tumor), степени инвазии рядом расположенных тканей, наличие патологически измененных опухолью ближайших и отдаленных лимфоузлов (Nodus), а также наличия либо отсутствия метастазирования в отдаленные органы (кости, печень, легкие и т. д.) – Metastasis.
Мы хотим представить вам классификацию рака печени по системе TNM, модифицированную в 1997 г. международной организацией по контролю над заболевамостью раком (Union for International Cancer Control, UICC).
Стадия T | Характеристики опухолевого узла на данной стадии |
T1 | Образование меньше 2 см наибольшим размером, без признаков прорастания в окружающие ткани. |
T2 | Опухоль меньше 2 см наибольшим размером, с сосудистой инвазией. Либо больше 2 см без инвазии сосудов, либо множественные объемные образования не более 2 см в поперечнике в одной доле печени, без инвазии сосудов. |
T3 | Узел больше 2 см любым размером с инвазией сосудов. |
T4 | Множественные объемные образования как минимум 2 долей печени либо опухоль с прорастанием в воротную (или печеночную) вену, или опухоли с прорастанием в окружающие ткани. |
Стадия N | Характеристика лимфатических узлов на данной стадии |
N0 | Нет патологически измененных лимфатических узлов вблизи образования (в т.ч. в воротах печени, селезенки). |
N1 | Выявлены регионарные патологически измененные лимфоузлы. |
N2 | Выявлены регионарные и отдаленные (парааортальные, паховые и другие) лимфоузлы с признаками опухолевой инвазии. |
Стадия M | Характеристика вторичных очагов |
M0 | Нет отдаленных метастазов (например, в легкие). |
M1 | Выявлены отделанные метастазы (хотя бы один). |
Методика компьютерной томографии при диагностике рака печени
Стандартом визуализации рака печени при КТ является выполнение исследования с контрастированием в артериальную и венозную фазу, т. к. опухоль зачастую трудно различима при обычных (нативных, без контраста) сканах. С этой целью используются неионные контрастные средства – ультравист, йодгексол, омнипак и др., вводимые в вену локтевого сгиба либо иную вену при помощи инжектора. Обычно для «прокрашивания» опухоли необходимо 1,0-1,2 мл контрастного средства, содержащего 300 мг йода на 1 мл в пересчете на 1 кг веса пациента, либо 0,8-1,0 мл средства, содержащего 370 мг йода на 1 мл (например, ультравист-370). Так, пациенту весом 60 кг в среднем необходимо ввести около 60 мл раствора. Скорость введения составляет 3-4 мл/сек, при условии, что введение происходит через катетер с широким просветом (с розовой либо зеленой маркировкой канюли). Использование узких катетеров с желтой маркировкой недопустимо, т. к. можно повредить вену и спровоцировать экстравазацию контраста – инфильтрацию подкожной клетчатки и возникновение болезненного уплотнения вместе введения.
Вначале выполняется обычное спиральное сканирование без контраста, оценивается размеры, структура, локализация опухолевого узла. Затем вводится контрастное вещество и через 10-20 секунд выполняется вторая серия сканов в спиральном режиме – в артериальную фазу. Еще через 30-40 секунд сканирование вновь повторяется – это венозная фаза. В некоторых случаях полезно также бывает выполнить отсроченное сканирование через 5-10 минут – с целью проследить «вымывание» контраста из ткани новообразования. Существует также специальный протокол исследования, позволяющий оценить параметры кровотока в образовании – КТ-перфузия. Хорошо себя зарекомендовала КТ с липиодолом, однако ввиду своей сложности и инвазивности (контраст нужно вводить непосредственно в лимфатический сосуд), а также возможности множественных побочных действий, в т. ч. жировой эмболии сосудов, это исследование не используется широко. Рак печени успешно диагностируется также с помощью МРТ.
Рак печени – симптомы и проявление
При компьютерной томографии рак печени имеет крайне вариабельные проявления и симптомы. КТ признаки рака печени следующие. До контрастирования можно выявить одно либо несколько очагов в печени, которые могут быть изоденсными (одинаковой плотности с паренхимой печени), гиподенсными (низкой плотности). В очагах могут обнаруживаться плотные кальцинаты, а также локальные включения жировой ткани, некрозы, участки фиброза, «клубки» сосудов.
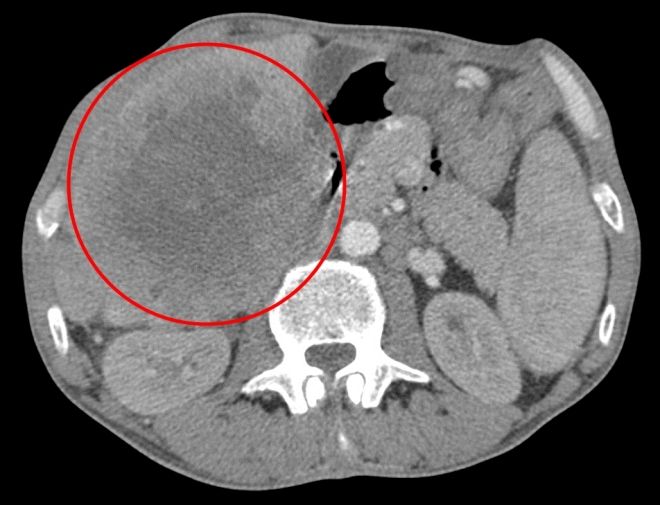
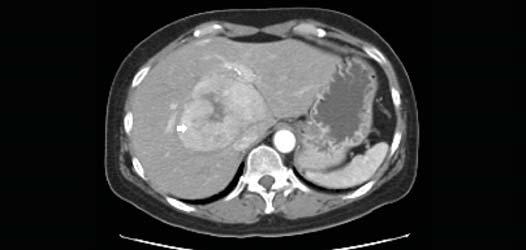
КТ позволяет достоверно диагностировать рак печени: как видно на скане в артериально-паренхиматозную фазу, опухолевый узел, обладающий инвазивным ростом, прорастает в правую и левую долю печени, а также в стенку желчного пузыря в области дна и тела.
Часто ГЦР, особенно маленькие узлы, на фоне жировой инволюции не обнаруживается при нативной КТ. Маленькие узлы, которые можно выявить, имеют размер 5-15 мм в поперечнике. Они четко очерчены, отделены от окружающих тканей. Иногда удается выявить более плотную часть опухоли по периферии, в центре обычно находится зона некроза и распада.
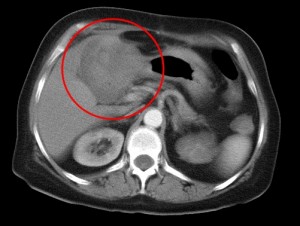
Пример первично-множественного рака печени, изображение с искусственной высокой контрастностью (нативное исследование). Виден центральный узел большего размера, вокруг которого сгруппированные меньшие узлы — внутрипеченочные метастазы. В данном случае крайне затруднительна дифференциальная диагностика с метастазами рака другой локализации, например, кишечника. По системе TNM – T4, операцией такой рак печени не лечится, показана лишь химиотерапия с целью временной стабилизации процесса.
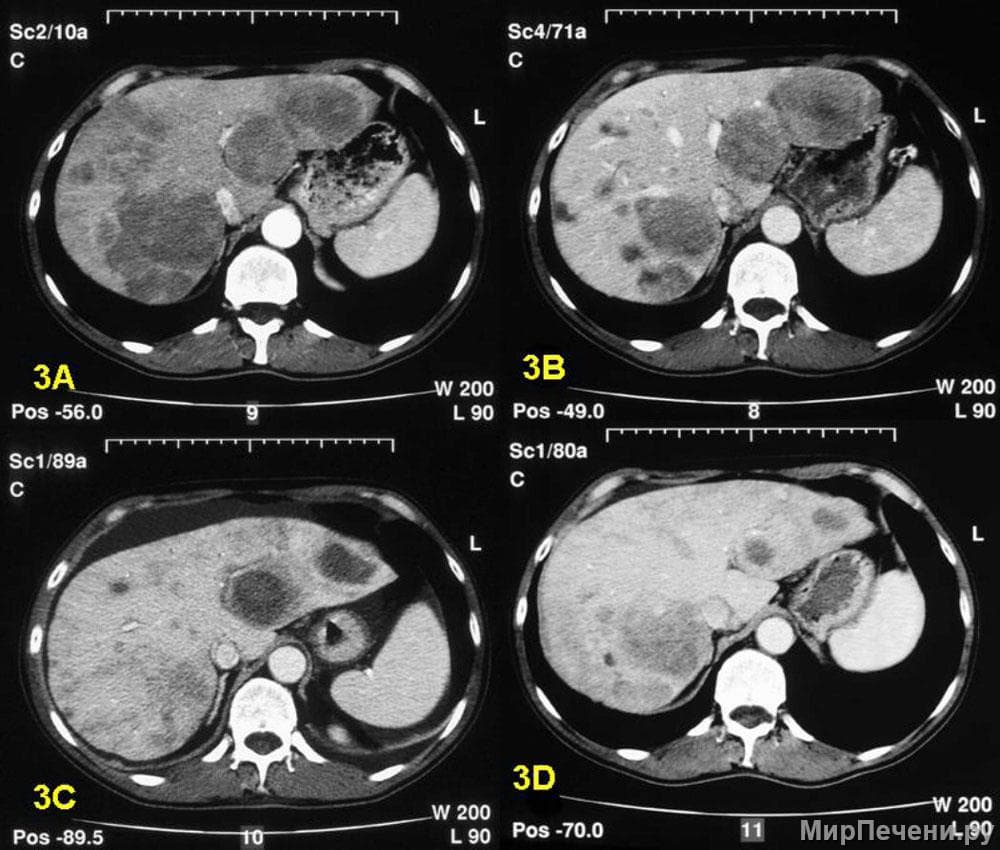
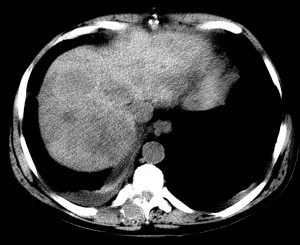
Большие узлы ГЦР имеют типичную структуру, обусловленную чередованием солидного компонента, кист, кальцинатов, зон некроза, а также наличием артериальных сосудов. В большинстве случаев такие узлы имеют капсулу. Рак печени можно обладать экспансивным ростом (отодвигая и сдавливая рядом расположенные ткани) или инфильтративным ростом (прорастая в ткани и разрушая их). Часто большие опухолевые узлы прорастают в какую-либо ветвь печеночной вены либо воротной вены. Для них также характерно наличие небольших вторичных очагов в ткани печени, которые представляют собой гематогенные отсевы.
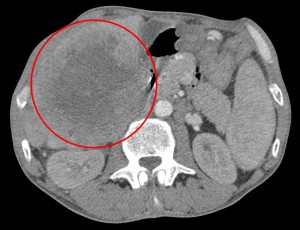
Большой опухолевый узел. Пример рака печени на КТ у ликвидатора аварии на ЧАЭС.
Гиперденсные (гиперваскулярные) раки выглядят в виде плотного образования неоднородной структуры, в артериальную фазу в значительной мере усиливаются, становятся хорошо видимыми питающие их артерии. Дифференциальную диагностику таких опухолей нужно проводить с аденомами, гемангиомами, а также ФНГ (фиброзной нодулярной гиперплазией). Такие раки имеют тенденцию разрываться, в результате возникшего кровотечения пациент может погибнуть.
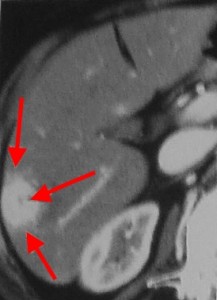
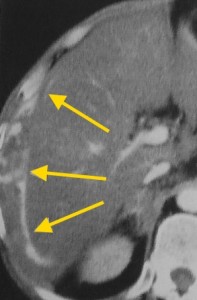
На изображениях: пример гиперваскулярного рака печени (слева), отмечен красными стрелками; справа желтыми стрелками отмечена кровь по краю печени в результате разрыва ГЦР.
Дифференциальная диагностика рака печени
При анализе данных КТ всегда нужно иметь в виду, что некоторые очаговые образования печени могут быть похожими на рак печени. Неопытный врач может спутать разные состояния и поставить неверный диагноз. Патология, с которой необходимо дифференцировать ГЦР, это:
1) Гемангиома печени. Для уточнения заключения помогает отсроченное сканирование (через 10-20 минут после введения контраста), визуализация сосудистых лакун.
2) Гепатоцеллюлярная аденома. Большие аденомы могут иметь такую же структуру, что и ГЦР, содержат включения жира, некрозы, кистозные полости, кальцинаты. Однако для аденом характерен медленный рост экспансивного типа (без инвазии), отсутствие внутрипеченочных метастазов.
3) ФНГ. При фокальной нодулярной гиперплазии КТ-картина может быть схожей с таковой при раке печени. Иногда отличить эти заболевания только по данным КТ-исследования невозможно – необходима биопсия.
4) Метастазы. В некоторых случаях на мысль о вторичных опухолях может навести множественность поражения органа и выявление первичного очага. Однако опытный рентгенолог, обладающим большим опытом в диагностике болезней печени, как правило, достоверно различает первичный рак и вторичные метастатические очаги.
Другие злокачественные новообразования печени
Фиброламеллярный рак (ФЛР) обычно выявляется у молодых мужчин на фоне полного благополучия, в цирротически не измененной печени, без сопутствующего гепатита B или C. Компьютерная томография при фиброламеллярном раке выполняется с целью оценить резектабельность образования, определить стадию TNM. При нативном исследовании ФЛР выглядит как внутрипеченочный очаг, имеющий большие размеры – от 5 см и больше, и четкие края. Данный очаг имеет плотность ниже плотности нормальной печеночной паренхимы, дольчатую структуру и – особенность – центральный участок фиброза «звездчатой» формы. В артериальную фазу опухоль незначительно усиливается в периферических отделах, при этом центральная часть не меняет свою плотность.
Холангиокарцинома (ХАГ) – злокачественное новообразование из эпителия желчных протоков. При КТ можно увидеть неравномерное утолщение стенки протока на фоне существенного его расширения. Образование накапливает контраст и долго остается гиперденсным – это отличительный признак холангиокарциномы.
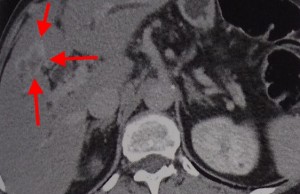
Пример холангиокарциномы при компьютерной томографии. Стрелками выделены участки опухоли, накапливающие контрастное вещество в отсроченную фазу.
Гепатобластома чаще всего выявляется в детском возрасте (3-5 лет). При КТ-исследовании выглядит как гиподенсный очаг большого размера, занимающий большую часть площади среза. Примерно 1/5 часть всех гепатобластом характеризуются наличием множественных очагов. Структура гепатобластомы неоднородна — она может включать в себя зоны некроза, кальцинаты, соединительную ткань. Дифференциальная диагностика проводится с ГЦР, ФЛР, метастазами.
Ангиосаркома печени — редко встречающаяся опухоль из стенок печеночных сосудов. Потенциал ее злокачественности крайне низкий. Встречается чаще у молодых женщин до 40 лет, при КТ проявляется в виде множественных кистозных очагов, имеющих четкие границы, склонных к слиянию и образованию полиморфных псевдокист. Проявляется симптомом «мишени» за счет неравномерного накопления контраста при наличии по периферии зоны, лишенной сосудов.
Лимфома печени крайне редко встречается в качестве первичной опухоли, обычно выявляется при системных заболеваниях – например, лимфогранулематозе. КТ-картина в целом неспецифична – могут быть выявлены гиподенсные либо изоденсные узлы различного размера, а также определяется увеличение ближайших лимфатических узлов.
Недифференцированная эмбримонально-клеточная саркома печени – злокачественное новообразование из саркоматозных клеток. Выглядит как киста большого размера, в некоторых случаях содержащая перегородки. Однако, несмотря на свою низкую плотность, в действительности является солидной, мягкотканной. Резко усиливается при контрастировании (по периферии), дифференциальная диагностика с кистозным вариантом ГЦР крайне затруднительна.
Второе мнение рентгенолога в выявлении опухолей печени
В ряде случаев при выявлении какого-либо образования в печени бывает очень трудно достоверно судить, чем же оно является на самом деле – раком, аденомой, гемангиомой, регенераторным узлом либо иным образованием. Определиться с заключением об опухоли печени позволяет внимательный анализ данных КТ, МРТ или УЗИ в совокупности с клиническими симптомами и данными других анализов (биохимический анализ крови, онкомаркеры и т.п.).
Если у вас или ваших лечащих врачей есть сомнения в характере образования печени, всегда можно получить Второе мнение опытного рентгенолога, работающего в специализированном хирургическом центре. Такое мнение всегда необходимо, ведь оно помогает не только подтвердить или опровергнуть диагноз рак печени, но и дает более подробное описание снимков КТ или МРТ. Заключение, выполненное по передовым европейским стандартам ECR, будет более понятно специализированному хирургу.
Подобную экспертную расшифровку КТ и МРТ печени можно получить в Национальной телерадиологической сети — Всероссийской системе дистанционных консультаций врачей-радиологов. Достаточно загрузить файлы с диска через собственный компьютер, и в течение 24 часов будет выполнен независимый анализ результатов исследования. Второе мнение по КТ печени— это способ удостовериться в правильности диагноза, или решить спорные диагностические случаи.
Василий Вишняков, врач-радиолог

Кандидат медицинских наук, член Европейского общества радиологов
Источник
