Диагностика рака пищевода на рентгенограмме, КТ, МРТ, ПЭТа) Терминология:
1. Сокращения:
• Плоскоклеточный рак пищевода (ПРП)
2. Определение:
• Первичное злокачественное новообразование пищевода:
о ПРП и аденокарцинома б) Лучевые признаки рака пищевода: 1. Основные особенности:
• Локализация:
о Согласно классификации Американского объединенного комитета по изучению рака (AJCC) пищевод с целью стадирования рака пищевода делят на 4 отдела:
— Шейный: от перстнеглоточной мышцы до вырезки грудины Верхний грудной: от верхней апертуры грудной клетки до дуги непарной вены
— Средний грудной: от дуги непарной вены до нижней легочной вены
— Нижний грудной: от нижней легочной вены до нижнего пищеводного сфинктера
— Опухоли пищеводно-желудочного перехода (ПЖП) классифицируют как рак пищевода, если:
Центр новообразования расположен в нижнем грудном отделе пищевода или в ПЖП
Центр новообразования расположен в желудке не далее 5 см от дистальной границы пищевода, и опухоль распространяется на пищевод
• Размер:
о Варьируется от небольшого патологического участка в слизистой до крупного объемного образования
• Особенности рака пищевода:
о Отсутствие серозного слоя стенки пищевода => злокачественное новообразование легко распространяется на прилежащие структуры (трахею, щитовидную железу, аорту)
о Перекрестная сеть лимфатических сосудов пищевода с двунаправленным током лимфы => лимфогенное распространение выше или ниже уровня опухоли 2. Рентгенография рака пищевода:
• Изолированное объемное образование средостения:
о Смещение или выпуклость контура азигоэзофагеального кармана
о Утолщение задней трахеальной полосы в боковой проекции
о Смещение трахеи вперед:
— Опухоль в проксимальных отделах пищевода
— Параэзофагеальная лимфаденопатия
• Дилатация пищевода ± уровень жидкости и газа
• Исследование пищевода с двойным контрастированием:
о Участок слизистой с неровным, узловатым контуром или изъязвлением
о Ограниченная зона уплощения стенки пищевода, ее ригидность
о Неравномерное сужение просвета пищевода, проксимальный и дистальный края резко обрываются
о Крупное объемное образование с дольчатым контуром в просвете пищевода 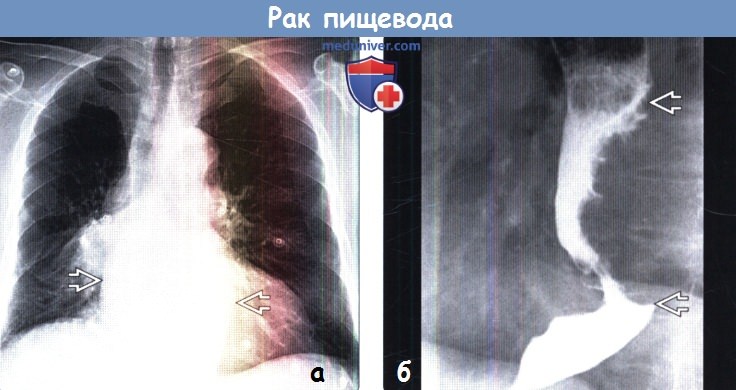
(а) Пациент, страдающий раком пищевода, обратился с жалобами на дисфагию. При рентгенографии органов грудной клетки в ПП проекции в нижних отделах средостения определяется объемное образование, на фоне которого азигоэзофагеальный карман и левый парааортальный контур не визуализируются.
(б) У этого же пациента при рентгеноконтрастном исследовании пищевода в боковой проекции визуализируются расширение проксимальных отделов пищевода и выраженное неравномерное сужение его просвета. Дистальный и проксимальный края суженной части пищевода резко обрываются. Данная картина соответствует объемному образованию в просвете пищевода.
3. КТ рака пищевода:
• Утолщение стенок пищевода:
о Асимметричное или циркулярное
о Не позволяет дифференцировать опухоли на стадии Т1, Т2 и Т3
о Сохранность жировой клетчатки между опухолью пищевода и прилежащими структурами средостения исключает стадию Т4
• Изолированное объемное образование пищевода
• Местная инвазия (Т4):
о Отсутствие жировой клетчатки между пищеводом и аортой или позвоночником
о Трахеоэзофагеальный или бронхоэзофагеальный свищ
о Смещение дыхательных путей, вдавление на их стенках или рост опухоли в их просвет
о Утолщение перикарда, перикардиальный выпот, отсутствие жировой клетчатки между перикардом и пищеводом/опухолью
о Охват аорты на протяжении >90°
• Мультипланарная реконструкция изображений облегчает определение протяженности опухоли в краниокаудальном направлении, что необходимо для планирования хирургического вмешательства или лучевой терапии
• Лимфаденопатия:
о Размер внутригрудных и брюшных лимфатических узлов > 1 см по короткой оси
о Размер надключичных лимфатических узлов>5 мм по короткой оси
о КТ не обладает высокой чувствительностью или специфичностью
• Метастазы:
о Внутригрудные или внегрудные метастазы 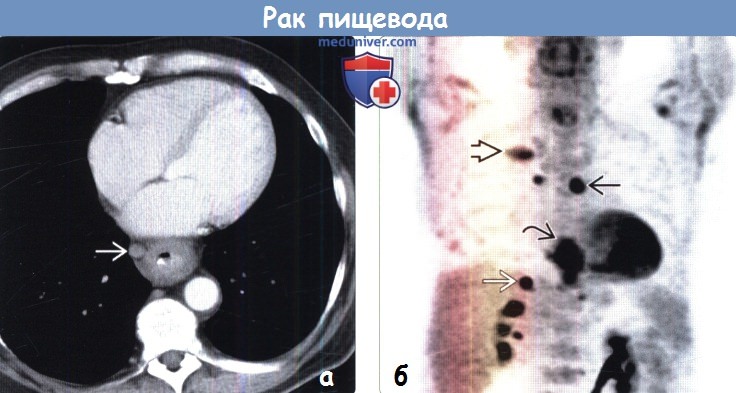
(а) У пациента с аденокарциномой пищевода при КТ с контрастным усилением определяются циркулярное утолщение стенок дистальных отделов пищевода и увеличенный правый параэзофагеальный лимфатический узел.
(б) У этого же пациента при ФДГ-ПЭТ в коронарной плоскости визуализируется интенсивное поглощение ФДГ первичной опухолью, которую сложно отличить от прилежащего параэзофагеального лимфатического узла. Следует отметить наличие лимфаденопатии правой паратрахеальной области и метастазов в заднем отрезке ребра справа и в правом надпочечнике.
4. МРТ рака пищевода:
• При высоком разрешении на Т2ВИ с кардиореспираторной синхронизацией визуализируются слои стенки пищевода 5. Ультразвуковое исследование рака пищевода:
• Эндоскопическое ультразвуковое исследование (ЭУЗИ):
о Визуализация 5 слоев стенки пищевода различной эхогенности:
— Ориентиры для оценки глубины опухолевой инвазии
— Превосходит КТ по возможностям разграничения опухолей стадии Т1, Т2 и Т3
— Под контролем данного метода возможно выполнение тонкоигольной аспирационной биопсии лимфатических узлов
— По сравнению с КТ позволяет с большей точностью выявлять метастазы в лимфатических узлах:
Форма округлая
Гипоэхогенная зона в центре
Контур четко отграничен
о Ограничения: крупные опухоли могут вызывать выраженное сужение просвета пищевода, которое препятствует проведению эндоскопа к месту стеноза 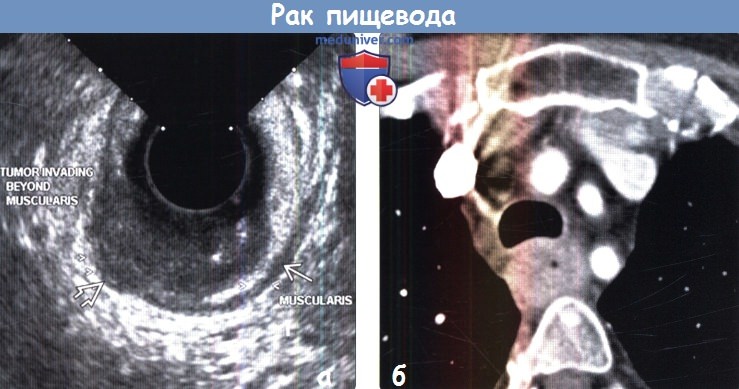
(а) При ЭУЗИ мышечный слой определяется в виде гипоэхогенной полосы. Гипоэхогенное объемное образование пищевода распространяется глубже мышечного слоя в адвентицию, что соответствует стадии опухоли. ЭУЗИ является методом выбора для определения категории Трака пищевода.
(б) У пациента с плоскоклеточной карциномой (ПКК) при КТ с контрастным усилением визуализируются утолщение стенок пищевода и вдавление по задней стенке трахеи, что свидетельствует в пользу инвазии дыхательных путей. В таких случаях для исключения инвазии обычно выполняют бронхоскопию.
6. Методы медицинской радиологии. ПЭТ/КТ:
о По сравнению с КТ позволяет точнее определить проксимальную и дистальную границу опухоли, что важно для планирования лучевой терапии
о По сравнению с ПЭТ позволяет точнее проводить стадирование регионарных лимфатических узлов благодаря установлению локализации очагов поглощения ФДГ вблизи первичной опухоли
о В 5-40% случаев позволяет обнаруживать не выявленные до этого отдаленные метастазы
о При первичном стадировании позволяет в 1,5-8% случаев выявлять синхронное первичное злокачественное новообразование
о Высокая чувствительность при определении рецидивирования опухоли или выявлении метастазов после проведенного лечения
о Позволяет на раннем этапе определить эффективность неоадъювантной терапии 7. Рекомендации к проведению лучевых исследований:
• Оптимальный метод лучевой диагностики:
о ЭУЗИ является методом выбора для определения стадии Т опухоли и обнаружения вовлечения в опухолевый процесс регионарных лимфатических узлов
о КТ после первичной диагностики позволяет выявлять нерезектабельные новообразования на стадии Т4 или обнаруживать метастазы
о ПЭТ /КТ используется для стадирования, рестадирования и выявления синхронной злокачественной опухоли 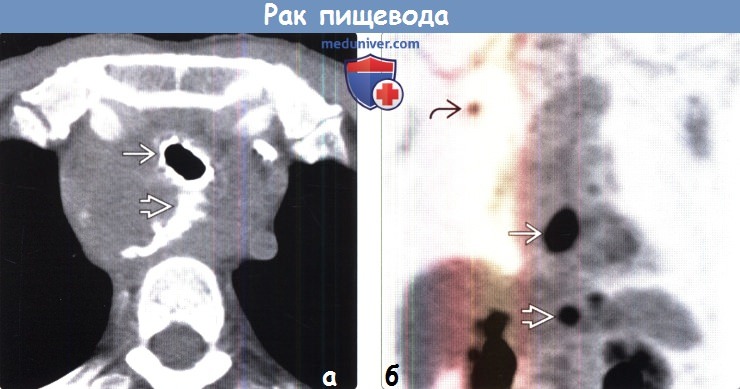
(а) Пациент с крупным образованием (ПРП), расположенным в верхнем грудном отделе пищевода. При КТ с пероральным контрастированием определяется трахеоэзофагеальный свищ (ТЭС). Для сохранения проходимости трахеи и закрытия свища был установлен стент. Рак пищевода является наиболее частой причиной развития ТЭС.
(б) Курильщик с плоскоклеточным раком пищевода (ПРП). При первичном стадировании посредством ФДГ-ПЭТ визуализируется поглощение ФДГ первичной опухолью, увеличенными желудочно-печеночными лимфатическими узлами и первичной аденокарциномой верхней доли правого легкого. ФДГ-ПЭТ облегчает выявление синхронного злокачественного новообразования.
в) Дифференциальная диагностика рака пищевода:
1. Стромальная опухоль пищевода: лейомиома, лейомиосаркома:
• Объемное образование в стенке пищевода, расположенное глубже слизистого слоя
• Может достигать больших размеров, не вызывая дилатации пищевода выше уровня локализации опухоли
• Лейомиома: гомогенная структура при КТ
• Лейомиосаркома: гетерогенная структура при КТ
2. Метастазы в пищеводе:
• Обычно у пациентов с ранее выявленным первичным злокачественным новообразованием:
о Рак молочной железы, легких, желудка
3. Эзофагит:
• Воспаление, обусловленное химиотерапией, лучевой терапией, гастроэзофагеальным рефлюксом, инфекцией
• Протяженный линейный участок накопления ФДГ или протяженное утолщение стенки пищевода в краниокаудальном направлении г) Патоморфология рака пищевода: 1. Основные особенности:
• Этиология:
о Плоскоклеточная карцинома (ПКК): обычно в проксимальных 2/3 пищевода
— Факторы риска:
Употребление табака
Употребление алкоголя
Нитрозамины в консервированных продуктах
Ахалазия
— Наиболее распространенный повсеместно тип рака пищевода
— В странах северной Америки и Западной Европы уровень заболеваемости снижается; в США плоскоклеточная карцинома (ПКК) встречается реже, чем аденокарцинома:
о Аденокарцинома:
— Факторы риска:
Гастроэзофагеальный рефлюкс и метаплазия Барретта
Курение
Ожирение
— В странах северной Америки и Западной Европы уровень заболеваемости быстро растет 2. Стадирование, определение степени дифференцировки и классификация опухолей:
• Классификация TNM разработана Американским объединенным комитетом по изучению рака (AJCC):
о Категория Т; глубина инвазии стенки пищевода:
— Tis: рак in situ
— Т1: опухоль ограничена слизистым слоем, собственной пластинкой слизистой оболочки или подслизистым слоем
Т2: инвазия мышечной оболочки
Т3: инвазия адвентиции
Т4а: резектабельная злокачественная опухоль с инвазией в прилежащие структуры (плевру, перикард, диафрагму)
Т4b: нерезектабельная злокачественная опухоль с инвазией в прилежащие структуры (аорту, тело позвонка, трахею)
о Категория N; регионарные лимфатические узлы, любые параэзофагеальные лимфатические узлы от шейных до чревных:
N0: в регионарных лимфатических узлах метастазы отсутствуют
N1: метастазы в 1-2 регионарных лимфатических узлах
N2: метастазы в 3-6 регионарных лимфатических узлах
— N3: метастазы не менее чем в 7 лимфатических узлах
о Категория М:
М0: отдаленные метастазы отсутствуют М1: отдаленные метастазы
• Степень дифференцировки:
о G1: высокодифференцированная
о G2: умеренно дифференцированная
о G3: низкодифференцированная
о G4: недифференцированная
• Группировка стадий по категориям Т, N, М, G для ПКК и аденокарциномы отличается:
о Плоскоклеточный рак пищевода (ПРП): группировка стадий зависит в том числе и от локализации опухоли (верхний, средний, нижний отделы пищевода) 3. Макроскопические патоморфологические и хирургические особенности:
• Плоскоклеточная карцинома (ПКК):
о На ранних стадиях ограниченное бляшковидное утолщение слизистого слоя
о Полиповидное объемное образование в просвете пищевода
о Язвенно-некротические дефекты ±эрозирование в дыхательные пути, аорту
• Аденокарцинома:
о На ранних стадиях плоские или приподнятые бляшки
о Узловые объемные образования д) Клинические аспекты:
1. Проявления:
• Наиболее частые признаки:
о Дисфагия, потеря веса
• Другие симптомы:
о Боль при глотании
о Охриплость: инвазия возвратного гортанного нерва
2. Демографические данные:
• Возраст:
о Средний: 65-70 лет
• Пол:
о М>Ж
3. Естественное течение заболевания и прогноз:
• В 24% случаев опухоль на момент выявления ограничена пищеводом
• В 30% случаев на момент выявления обнаруживают отдаленные метастазы
• Общий показатель пятилетней выживаемости при аденокарциноме < 15%, при плоскоклеточной карциноме (ПКК) еще меньше
4. Лечение:
• Опухоль на стадии Т1N0М0: эндоскопическое терапевтическое или хирургическое лечение
• Опухоль на стадии М0 с более глубоким поражением стенки пищевода или обширным поражением регионарных лимфатических узлов: неоадъювантная химиолучевая терапия с последующим хирургическим вмешательством
• М1: химиотерапия ± лучевая терапия
• Эндоскопические процедуры: при опухоли в слизистом слое на ранних стадиях или в целях паллиативного лечения
о Лазерная терапия
о фотодинамическая терапия
о Радиочастотная абляция е) Диагностические пункты. Ключевые моменты при интерпретации изображений:
• При дилатации проксимальных отделов пищевода следует изучить его дистальные отделы, с тем чтобы исключить утолщение стенки пищевода или наличие объемного образования ж) Список литературы:
1. Hong SJ et al: New TNM staging system for esophageal cancer: what chest radiologists need to know. Radiographics. 34(6): 1722-40, 2014
2. Krasna MJ: Radiographic and endosonographic staging in esophageal cancer. Thorac Surg Clin. 23(4):453-60, 2013 — Также рекомендуем «Определение стадии рака пищевода (стадирование)» Редактор: Искандер Милевски. Дата публикации: 10.2.2019 | 



