Сделали мрт мозга нашли опухоль

Среди всех новообразований опухоли головного мозга встречаются в восьми процентах случаев, поражают людей разного возраста, каждый год 25 человек из ста тысяч населения заболевают этим недугом. Некоторые виды опухолей имеют наследственный характер. Провоцирующими факторами, вызывающими рак головного мозга, могут быть черепно-мозговые травмы, рентгеновское облучение, неблагоприятные экологические условия жизни, работа на вредных производствах.
Диагностируют заболевание на основании клинических проявлений, данных лабораторных и инструментальных обследований. Основным методом визуализации структур головного мозга считают магнитно-резонансную томографию. С помощью МРТ опухоль головного мозга определяют в 95% случаев, патологический процесс сопровождается увеличением содержания воды внутри или вне клетки, что приводит к ослаблению магнитно-резонансного сигнала.


Преимущества МРТ
Опухоли головного мозга могут располагаться во всех его отделах, иметь разное строение, размеры, степень злокачественности, клинические проявления. Но все они, в большей или меньшей степени, содержат ядра водорода, которые по-разному поглощают и выделяют энергию электромагнитного поля.
Эту способность тканей ученые использовали для метода МРТ, который имеет ряд преимуществ перед другими исследованиями:
- Не несет лучевую нагрузку – безопасен.
- Получению изображения не мешают кости.
- Визуализация возможна в трех взаимно-перпендикулярных плоскостях.
- Позволяет увидеть серое и белое вещество мозга, его оболочки, сосуды, кору, подкорковые ядра, черепно-мозговые нервы, проводниковые пути.
- Дает детальную точную информацию о состоянии ликворной системы мозга.
- Устанавливает точное расположение опухолей по отношению к здоровым тканям, определяет размеры, степень распространения, потенциальную злокачественность.
- Определяет эффективность терапевтического и хирургического лечения.
С помощью магнитно-резонансной ангиографии можно получить изображения сосудов без применения контрастного вещества. МРТ головного мозга при диагностике опухоли мозга может применяться в стандартных и дополнительных методиках.
Стандартная методика
В большинстве случаев применяют сканирование в Т1 и Т2 взвешенных последовательностях с толщиной среза 1-5мм, FLAIR (с подавлением сигнала от жира), трехмерную магнитно-резонансную ангиографию (3D TOF), динамическое контрастирование. Используют аппараты мощностью более 0.5 Тл. Исследования рекомендуют проводить в аксиальной, сагиттальной и корональной плоскостях.
- Аксиальная — проекция параллельно условной плоскости, которая как бы делит мозг человека на верхнюю и нижнюю половины.
- Сагиттальная — на левую и правую половины (вид сбоку).
- Корональная (фронтальная) — соответственно, на переднюю и заднюю часть (вид спереди или сзади).
При магнитно-резонансной ангиографии визуализируют магистральные сосуды головного мозга, прямой, сигмовидный, поперечный, верхний сагиттальный синус и впадающие в него вены, а также всю группу базальных синусов. С ее помощью определяют взаимоотношение сосудов и новообразований.
Режим FLAIR
Для МРТ диагностики опухолей головного мозга широко используют методику подавления сигнала от жира. При использовании Т2-ВИ жидкость и жир выглядят яркими. Изображения сравнивают с предыдущими (без методики FLAIR), делают вывод о составе новообразования. Также, для уточнения диагноза, требуется введение контрастного вещества.
МРТ с контрастом
При применении МРТ с динамическим контрастированием после серии снимков в Т1 ВИ внутривенно вводят контрастное вещество на основе гадолиния, которое максимально накапливается с 5 по 15 минуту, в это время делают сканирование. При нормальной анатомии головного мозга, после введения контраста, выделяются только те структуры, которые не имеют гематоэнцефалического барьера — определенные участки черепных нервов, гипофиз, эпифиз, сосудистое сплетение.

Усиления не должно происходить в остальных частях центральной нервной системы. Интенсивно накапливают контраст патологические участки — опухоли, воспалительные изменения, повреждения белого вещества мозга. При стандартной МРТ новообразования могут не отличаться от вещества головного мозга. Дополнительно, по специальным показаниям, рекомендуют диффузионно-перфузионную и функциональную методики МРТ.
Диффузионно-перфузионная
В ткани мозга происходит движение свободных молекул воды – диффузия (DWI). В участках с ослабленным притоком крови эти процессы замедляются. Методика МР-диффузии в течение первых сорока пяти минут определяет нарушения мозгового кровообращения без введения контрастного вещества на протяжении 60-70 секунд.
Нарушения микроциркуляции в головном мозге на уровне капилляров определяют с помощью перфузии – процесса доставки кислорода с током крови. С этой целью быстро вводят в вену контрастное парамагнитное вещество, измеряют перфузионные показатели мозгового кровотока.
Функциональная магнитно-резонансная томография
Выявляет области активации нейронов, которые возникают в ответ на различные раздражители, оценивает кровоснабжение клеток мозга по соотношению химических веществ, обладающих различными магнитными свойствами.

Показания
Магнитно-резонансная томография головного мозга проводится по определенным показаниям. Цель исследования – диагностика патологических образований:
- Диагностика опухолей внутри головного мозга с оценкой злокачественности.
- Дифференцирование доброкачественных процессов от рака.
- Оценка эффективности разных методов лечения.
- В программе плановой подготовки к биопсии предполагаемой опухоли, стереотаксическому вмешательству.
Специальная подготовка к МРТ головного мозга для определения опухоли не требуется, но исследование имеет абсолютные и относительные противопоказания к применению у некоторых групп пациентов:
Абсолютные противопоказания
Магнитно-резонансную томографию провести невозможно, если в теле пациента находятся металлические предметы: кардиостимуляторы, имплантаты, клипсы на сосудах головного мозга, дозаторы лекарств, осколки, брекеты, пули. При воздействии электромагнитного поля они смещаются и повреждают окружающие ткани.
Ограничения
Относительными противопоказаниями являются клаустрофобия, первые три месяца беременности, тяжелые состояния пациентов, повышенная двигательная активность. Врачи лучевой диагностики сравнивают пользу от исследования и степень риска, связанную с его проведением. В случае превышения первой – проводят сканирование.
Как проходит диагностика
Пациентам рекомендуют перед исследованием снять с себя все металлические предметы, женщинам — не пользоваться косметикой. Сканирование происходит в отдельном помещении, в котором находится мощный магнит и перемещающийся вдоль него стол для пациентов. По соседству размещен пульт управления и компьютер, принимающий изображения.

Исследуемого укладывают в горизонтальном положении, предлагают надеть наушники, подавляющие шум, в руки дают тревожную кнопку для связи с медперсоналом. Первые снимки делают по стандартной методике.
Если возникает потребность в контрастировании – внутривенно вводят одно из парамагнитных контрастных веществ на основе гадолиния. Объем и скорость введения определяет врач-радиолог. Повторное сканирование проводят через 15 минут, в момент максимального накопления контраста. Рекомендуемая длительность МРТ головного мозга – до сорока пяти минут.
Что видят на снимках
Опухоли мозга классифицируют на первичные (возникшие внутри мозгового вещества) и вторичные (метастазы рака из других органов). Описанием снимков занимается врач лучевой диагностики. В его задачи входит:
- Определить наличие опухоли.
- Описать признаки злокачественности, размеры, структуру образования (кистозная, солидная, обызвествленная).
- Определить точное место расположения по отношению к соседним мозговым структурам – мозжечку (супра, инфратенториальные), веществу мозга – внутримозговая, оболочечная.
С помощью контрастирования различают солидные и кистозные участки опухоли, визуализация помогает определить границы образования, степень патологического влияния на окружающие ткани. Чаще всего выявляют невриномы, глиальные опухоли, менингиомы, метастатические очаги рака из легкого, молочных желез, желудка.
Метастазы бывают одиночными и множественными, больших и малых размеров. Может ли МРТ не показать опухоль при стандартном сканировании? Для выявления таких патологических участков применяют методику МРТ с динамическим контрастированием.
Заключение
Принято считать, что МРТ при диагностике опухолей головного мозга лучше всех методов визуализирует новообразования малых размеров, расположенные у основания черепа, определяет глубину прорастания опухоли, влияние на окружающие ткани, близлежащие сосуды, нервные волокна. Процент послеоперационных совпадений анатомического расположения образования при диагностике опухолей головного мозга методом МРТ выше по сравнению с компьютерной томографией.
Источник
Скан МРТ — аденома гипофиза
У меня стало падать зрение, мне 60 лет. Все бы ничего, да вот плохо , что по бокам ничего не видно, получается прямо вижу, а боковое зрение выпадает.
Офтальмолог посмотрела — «выпадение полей зрения» , назначили капли , измеряли давление (внутриглазное), ну и отправили домой.
Скан МРТ — аденома гипофиза
Со временем все хуже и хуже , добавилась головная боль, слабость, общее недомогание.
Невролог направил на МРТ головного мозга с контрастом, вот там то и все разрешилось — причина установлена. Опухоль сдавливает зрительные нервы.
Мой призыв не занимайтесь самолечением, сначала установите верный диагноз.
Скан МРТ — аденома гипофиза
На серии MP-томограмм, взвешенных по Т1 и Т2 в трёх проекциях, визуализированы суб- и супратенториальные структуры в нативном виде, и после в/в усиления Магневист 15,0 в/в.
Кора и белое вещество головного мозга и мозжечка развиты правильно.
В белом веществе лобных и теменных долей определяются очаги округлой и неправильной формы, местами сливные до 25х15 мм, по типу лейкоареоза, повышенного по Т2 ВИ и FLAIR, изоинтенсивного по Т1 ВИ сигнала, без признаков перифокального отека – очаги вторичной сосудистой демиелинизации .
Визуализируются расширенные периваскулярные пространства Робина-Вирхова.
Боковые желудочки мозга обычных размеров и конфигурации. III-й и IV-й желудочки, базальные цистерны не изменены.
Срединные структуры не смещены.
Субарахноидальное конвекситальное пространство незначительно расширено, преимущественно в области лобных и теменных долей (максимально до 0,9 см) и Сильвиевых щелей, с умеренно выраженными атрофическими изменениями вещества мозга. Борозды полушарий большого мозга углублены.
Миндалины мозжечка расположены на уровне большого затылочного отверстия.
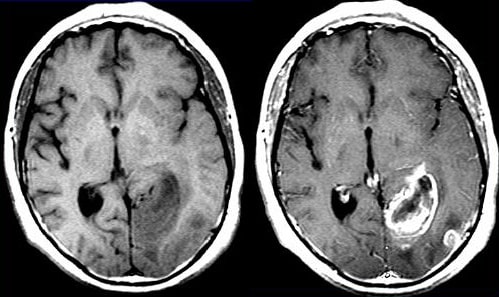
В области расширенного турецкого седла имеется объёмное образование имеющее чёткие, и достаточно ровные контуры, размерами до 27х19мм в поперечнике в аксиальной плоскости, до 24 мм в корональной плоскости, занимающее полость увеличенного турецкого седла и распространяющееся преимущественно эндо-,супра-, инфра- селлярно и несколько латероселлярно влево, сверху деформируя хиазму (приподнимая ее) и проксимальные отделы зрительных нервов по нижнему контуру, латерально прилегающее к сифонам сонных артерий, и частично прилегая к базилярной артерии, без признаков инвазии в них, прорастая в верхние отделы основной пазухи клиновидной кости Структура образования однородна, изо-интенсивного сигнала в режиме Т1-ВИ, изо- гоперинтенсивного- по Т2-ВИ, Т2-Tirm, в режиме диффузии Ep2D Diff- неоднодродно- интенсивная при trace p2 и trase p2ADC.
После внутривеного контрастного усиления, магневист 15,0 мл, образование неоднородно интенсивно накапливает препарат, больше по периферии. Турецкое седло увеличено, сагиттальный размер его до 27мм. Хиазмально-селлярная цистерна деформирована.
Глазницы без особенностей.
Заключение: МР-картина эндо-, супра, инфра — селлярного обьемного образования, более вероятно аденома. МР-картина выраженной дисциркуляторной энцефалопатии.
Рекомендована консультация врача-нейрохирурга, невролога.
Данное заключение не является окончательным диагнозом — окончательный диагноз будет выставлен лечащим врачом. Выданные заключения, пленки с изображениями необходимо сохранять и предоставлять при повторных обследованиях врачу-рентгенологу и непосредственно лечащему врачу для оценки динамики.
История рассказана с позволения первого лица.
Источник
Опухоль головного мозга — внутричерепное новообразование, поражающее церебральные ткани, нервные окончания, сосудистую систему.
Встречается в 5-7% случаев среди возможных новообразований в человеческом организме. МРТ головного мозга входит в состав комплексного диагностического алгоритма в качестве дополнения к КТ.
Это методика, в которой действуют высокочастотные импульсы, мощные магнитные поля. Подробная, послойная визуализация органа выводится на экран монитора, после чего врач-диагност приступает к расшифровке результатов.
МРТ: как проводят процедуру исследования
Магнитно-резонансная томография — высокоинформативная методика исследования, которая помогает получить послойное изображение поражённого участка головного мозга.
Выявляет структурные изменения, аномалии строения, травматические поражения, патологические новообразования. Ход проведения процедуры:
- пациент снимает украшения из металла (в том числе, пирсинг), занимает горизонтальное положение, надевает защитные наушники;
- связь с врачом остаётся на протяжении процедуры;
- по мере необходимости, внутривенно вводят контрастное вещество;
- продолжительность исследования без контрастных веществ — до 20 минут, с контрастом — до 40 минут;
- процедура не вызывает боль, дискомфортные ощущения.

Расшифровкой снимка занимает лучевой диагност. Врач определяет наличие и структуру образования, границы, патологическое влияние на соседние ткани.
Классификация опухолей
Первичная опухоль головного мозга развивается из клеток и встречается не так часто, как вторичная. В зависимости от происхождения, новообразования классифицируют на:
- астроцитарные: астроцитомы, астробластомы;
- эпендимарные: эпендимомы;
- олигодендроглиальные: олигоастроглиомы, олигодендроглиомы;
- пинеоцитомы, пинеобластомы — поражения эпифиза;
- ганглионейробластомы, ганглиоцитомы;
- новообразования бывают эмбриональными, низкодифференцированными.
Наиболее распространены глиомы, диагностируют более, чем в 40% случаев. В зависимости от типа клеток, входящих в состав, глиомы классифицируют на:
- астроцитомы — состоят из звёздчатых клеток глии, поражают передний отдел, мозжечок, мозговой ствол;
- эпендимомы — формируются из клеток желудочков, в группу риска попадают дети, подростки, молодые люди;
- олигодендроглиомы — вырабатываются из клеток, которые содержат жир, защищающий нервы. Поражают передний мозг, растут медленно. В группу риска попадают люди средних возрастных групп.

Астроцитома

Эпендимома
У пациентов также диагностируют:
- медуллобластомы — формируются из мозжечка, встречаются в детском возрасте;
- шванномы — опухоли из клеток, которые окружают нервы внутреннего уха;
- менингиомы — образуются из мозговых оболочек, растут медленно;
- герминомы — опухоли из зародышевых клеток.
О вторичных опухолях говорят при распространении патологического процесса в область головного мозга из другого органа.
Метастатическая опухоль распространяется на внутримозговые полушария мозга. В ЗЧА формируются метастазы рака, поражающие желудочно-кишечный тракт, половые органы.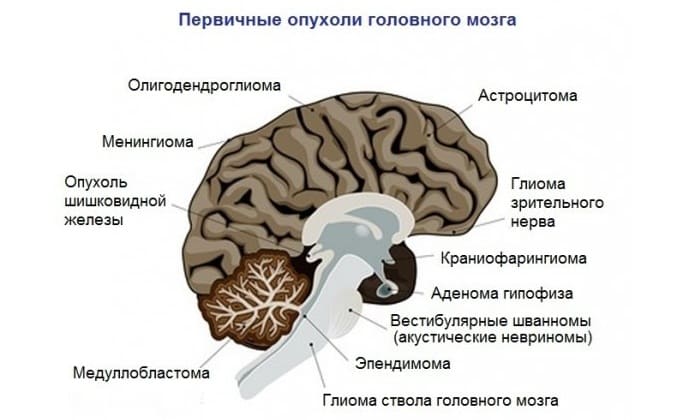
Чтобы отличить один тип новообразования от другого требуется комплексная диагностика и консультация опытного врача.
Доброкачественные и злокачественные образования: как выглядят, в чём разница
Опухоли — образования доброкачественной или злокачественной природы. Чтобы понять, как выглядит патология, требуется взглянуть на снимок пациентов, у которых она выявлена и получить сопутствующие комментарии врача.
| Доброкачественные новообразования | часто видны достаточно ровные границы: в случае отсутствия чётких границ между мозговой тканью и тканью опухоли, рекомендовано лучевое исследование с применением контрастных препаратов; |
| злокачественные клетки отсутствуют; | |
| опухоль не распространяется на окружающие ткани и органы; | |
| сдавливает чувствительные участки мозга: повышается внутричерепное давление, образуется отёк; | |
| в редких случаях возможна трансформация в злокачественный процесс; | |
| Злокачественные новообразования | состоят из злокачественных клеток; |
| быстро растут, проникают в окружающие ткани, сдавливают головной мозг; | |
| вызывают метастазирование; | |
| в тяжёлых случаях начинается прорастание в окружающие ткани с последующим разрушением. |
Астроцитарные глиомы
Астроцитарные глиомы — злокачественные новообразования, поражающие лобные и височные доли.
Нет чётко очерченной границы, отличаются низкой МР-плотностью, по сравнению со здоровыми участками мозга.
Контрастное вещество в такой опухоли не накапливается, просматриваются маленькие по размерам полые образования. Астроцитомы бывают:
- пилоцитарные — медленно растут, проникают в окружающие ткани;
- фибриллярные — растут медленно, диагностируют у людей младше 30 лет;
- анапластические злокачественные — быстрый рост, проникновение в окружающие ткани.
 Анапластическая астроцитома (с контрастом, до/после)
Анапластическая астроцитома (с контрастом, до/после)
Кисты
Согласно результатам МРТ, диагностируют такие кисты:
- Арахноидальные — пузырчатые скопления, заполненные жидкостью. Образуются в слоистых тканевых оболочках и на поверхности головного мозга.
- Коллоидальные — жидкостные сферы, просматриваются у эмбрионов. Выявляют случайно, в процессе планового осмотра при жалобах на эпилепсию, головную боль.
- Дермоидные — сформированы из посторонних тканей, диагностируют у младенцев. Для выявления задействуют аппараты с мощностью не меньше 1 Тл.
 Арахноидальная киста мосто-мозжечкового угла справа (с контрастом, до/после)
Арахноидальная киста мосто-мозжечкового угла справа (с контрастом, до/после)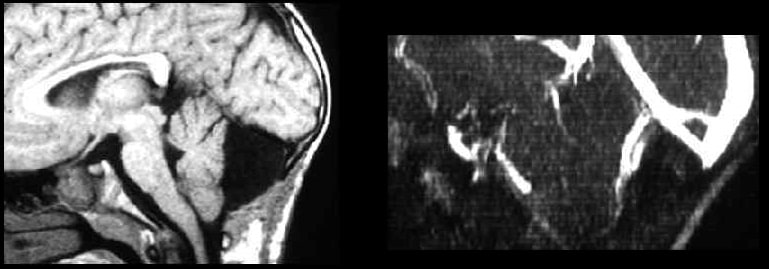 Арахноидальная киста задней черепной ямки
Арахноидальная киста задней черепной ямки
Олигодендроглиальные опухоли
Поражают лобную и теменную область, формируются из глиальных тканей. Чёткие границы, иногда сливаются с локализованными рядом отёчными тканями. Неравномерное снижение МР-плотности олигодендроглиальных опухолей.
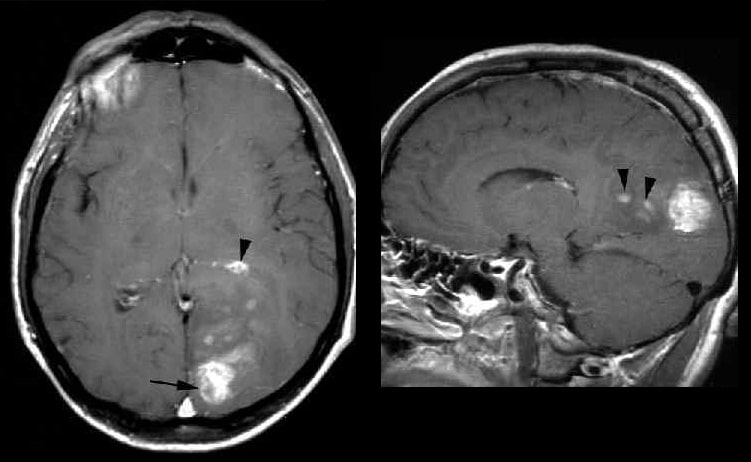 Олигодендроглиома (с контрастом)
Олигодендроглиома (с контрастом)
Эпендимарные новообразования
Эмбриональные новообразования в мозговых желудочках. Для них характерна круглая форма, чёткие контуры, повышение плотности МР-участка. Не затрагивает окружающие ткани, не сопровождается отёком.
Опухоли сосудистых сплетений
Редкая опухоль, которая формируется из сосудистых структур, локализованных в желудочках мозга. Поражают желудочковую систему, затрудняют ликворообращение. Классифицируются на:
- папилломы — образования доброкачественного происхождения, которые не распространяются на окружающие ткани;
- карциномы — злокачественные образования с потенциалом распространения на желудочковую систему. У пациентов с наследственными генетическими мутациями.
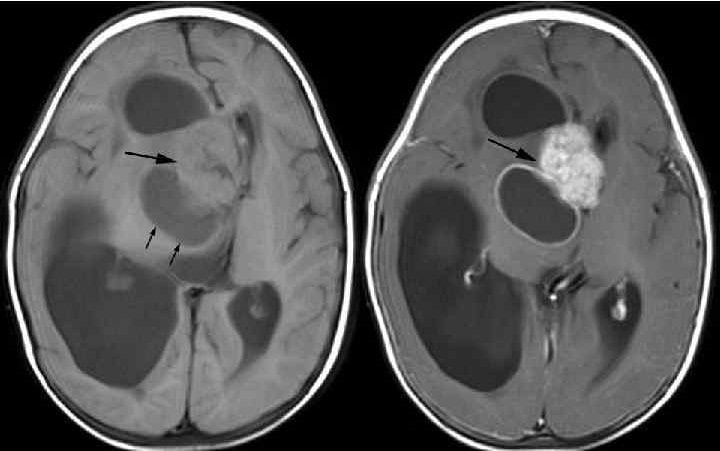 Папиллома сосудистого сплетения (с контрастом, до/после)
Папиллома сосудистого сплетения (с контрастом, до/после)
Преимущества МРТ
МРТ — неинвазивная процедура, целостность кожных покровов и костных элементов сохраняется. Помогает получить качественное изображение, отслеживать патологию в динамике.
Для повышения качества исследования используют контрастные препараты, которые выявляют начальные стадии формирования опухолей. К другим преимуществам МРТ относятся:
- безопасность;
- лучевые нагрузки отсутствуют;
- определение типа образования: злокачественное, доброкачественное;
- оценка результатов консервативной терапии, хирургического вмешательства;
- определение точной локализации новообразования, степень распространения;
- осмотр коры, сосудов, оболочки головного мозга, серого и белого вещества, нервов.
Проведению МРТ не препятствуют костные ткани. Просматривают отделы мозга сразу в нескольких плоскостях, подробно исследуют ликворную систему.
МРТ при опухоли мозга определяет, насколько распространился патологический процесс, анализирует степень повреждения окружающих тканей.
Результативная методика при выявлении глиом, которые не накапливают контрастное вещество. Современное программное обеспечение преобразует МРТ в 3D модель в Dicom формате.
Если МРТ не показывает опухоль, но есть объективные указания на образования, назначают дополнительные методы исследования, КТ, ПЭТ/КТ
При первых симптомах болезни рекомендовано воздерживаться от самолечения и обращаться к врачу. Чем раньше выявлена опухоль и назначена терапия, тем благоприятнее прогноз.
Видео
Источник
