Ствол головного мозга на мрт


Ствол мозга составляет наиболее важную его часть с точки зрения жизненных функций. Поэтому поражение ствола любой патологией крайне опасно и сопровождается высокой степенью летального исхода.
Следующие патологии следует рассматривать как возможные при МРТ головного мозга:
- Опухоли собственно ствола и опухоли, сдавливающие ствол
- Инфекционно-воспалительные процессы
- Демиелинизации
- Ишемический инсульт
- Кровоизлияние
- Метаболические нарушения
- Постравматические изменения
Опухоли ствола мозга.
У детей на ствол приходится 10-20% опухолей мозга, причём 75% случаев опухолей наблюдается в возрасте до 10 лет. У взрослых стволовые глиомы составляют только 2,5% от опухолей мозга всех локализаций.
Глиомы ствола у детей занимают третье место по частоте после медуллобластомы и пилоцитарной астроцитомы мозжечка. Пик заболеваемости приходится на 7 лет. Чаще встречается у мальчиков. В возрасте старше 20 лет стволовые глиомы наблюдаются редко. Гистологически глиомы представляют собой либо диффузные фибриллярные астроцитомы с той или иной степенью аплазии, либо пилоцитарные астроцитомы, которые всегда доброкачественные. При МРТ головного мозга видно, что первично локализуясь в мосту, опухоль распространяется вверх на средний мозг, зрительный бугор и внутреннюю капсулу, или вниз на продолговатый мозг и верхние сегменты спинного мозга. Вздутие ствола приводит к окклюзионной гидроцефалии и сдавлению основной артерии. Иногда, латеральное распространение доходит до внутреннего слухового прохода. Клинически опухоль проявляется в виде изолированного дефицита функции черепных нервов (чаще VI и VII пар) и контрлатерального гемипареза.
При МРТ астроцитарная опухоль гипоинтенсивна на Т1-взвешенных и гиперинтенсивна на Т2-взвешенных МРТ головного мозга. Граница опухоли чаще по МРТ чёткая, отек слабо выражен. При МРТ видно, что внутренняя структура обычно однородная, кальцификаты встречаются в 12% случаев. На сагиттальных МРТ можно видеть, что ствол вздут, дно IV желудочка смещено. При МРТ головного мозга с контрастированием оно отмечается только в половине случаев.
Прорастать ствол может эпендимома IV желудочка. При МРТ головного мозга от первичных стволовых опухолей отличает ее локализация в IV желудочке и неоднородная внутренняя структура.
Метастазы стволовой локализации встречаются исключительно редко. Они являются следствием гематогенного распространения опухоли из первичного экстракраниального очага. Отличить их от глиомы крайне трудно. При выполнение МРТ головного мозга на мысль о метастатической опухоли может натолкнуть выраженный отек вокруг нее.

МРТ головного мозга. Аксиальная Т1-взвешенная МРТ с контрастированием. Множественные метастазы рака лёгкого, включая метастаз в ствол мозга.
При МРТ в СПб профессор Холин А.В. проводит тщательную дифференциальную опухолей диагностику с другими процессами. Исследование проводится как в высоких полях, так и на открытом МРТ. Определенные опухоли, не являясь собственно стволовыми, могут сдавливать ствол: хордома, хондросаркома ската, метастаз в клиновидную кость, менингиома большого затылочного отверстия, папиллома сосудистого сплетения IV желудочка. Все эти опухоли имеют характерные признаки при МРТ головного мозга.
Мальформации при МРТ головного мозга имеют участки отсутствия сигнала, поэтому выраженно неоднородны по структуре, не окружены отеком.

МРТ головного мозга. Аксиальная Т1-взвешенная МРТ с контрастированием. Капиллярная телеангиэктазия.

МРТ головного мозга. Сагиттальная Т1-взвешенная МРТ. Кавернозная ангиома.
Рассеянный склероз исключительно редко изолированно развивается в стволе, обычно, при МРТ головного мозга определяются типичные перивентрикулярные очаги.

МРТ головного мозга. Аксиальная Т1-взвешенная МРТ с контрастированием. Очаг рассеянного склероза в стволе.
Стволовой инсульт, в отличие от опухолей, обычно не дает масс-эффекта. При МРТ головного мозга очаг гиперинтенсивен на Т2-взвешенных МРТ и не сопровождается вздутием ствола.

МРТ головного мозга. Аксиальная Т2-взвешенная МРТ. Стволовой инсульт.
Стволовое кровоизлияние сопровождается крайне тяжелым состоянием. Отображение крови на МРТ головного мозга зависит от сроков.

МРТ головного мозга. Корональная Т1-взвешенная МРТ. Кровоизлияние в ствол в подострой стадии.
Центральный понтинный миелиноз встречается у алкоголиков и связан с гипонатриемией вследствие нарушения осмотического давления. При МРТ головного мозга при центральном понтинном миелинозе не бывает отека. Заболевание очень напоминает демиелинизации и выглядит ярким на Т2-зависимых МРТ.

МРТ головного мозга. Аксиальная Т2-взвешенная МРТ. Центральный понтинный миелиноз.
К посттравматическим изменениям можно отнести гипертрофическую дегенерацию оливкового ядра, которая наблюдается крайне редко чрез 3-6 месяцев после травмы. При МРТ головного мозга выявляется повышенный сигнал на Т2-взвешенных МРТ с одной или двух сторон.

МРТ головного мозга. Т2-взвешенная аксиальная МРТ. Гипертрофическая дегенерация левого оливкового ядра.
Источник
Ствол головного мозга содержит много важных структур, влияющих на жизнедеятельность организма. Любое крупное образование внутри данной области способно спровоцировать летальный исход, обусловленный вклинением стволовых структур внутрь.
Важно выявить патологию вначале развития до жизнеугрожающих состояний. Верифицировать нозологию помогают неврологические методы диагностики, лучевая нейровизуализация (СКТ, МРТ, ПЭТ/КТ).
Компьютерная томография показывает твердые ткани, плотные опухоли, переломы, кровоизлияния, геморрагические инсульты. Способ приводит к радиационному облучению головного мозга, поэтому назначается по строгим показаниям.
МРТ ствола головного мозга при глиобластоме
Высокая информативность МРТ в верификации патологии мягких тканей, безвредность позволяет применять процедуру для обследования детей. Магнитно-резонансные томографы – это дорогостоящее оборудование. Не каждая диагностическая клиника сможет позволить приобрести подобные аппараты. Проводить онкопоиск следует с помощью средне- или высокопольных установок. Разрешение аппаратов позволяет обнаружить новообразования размерами от 1 миллиметра. МРТ головного мозга показывает не только ствол, но и желудочки, другие церебральные структуры. Ограничивающий фактор – необходимость лежать неподвижно около 20 минут. Противопоказания – присутствие металлических предметов в теле – сосудистые стенты, зубные протезы, нейростимуляторы, внутриушные импланты.
Что показывает МРТ ствола мозга
Код злокачественных образований четвертого желудочка и ствола мозга по МКБ 10 – «C71.7». Доброкачественные новообразования – «D33.1».
Самая частая категория пациентов, у которых томография выявляет изменения стволовых структур – дети до пятнадцати лет. Пик новообразований встречается в возрасте пяти-шести лет. Распределение опухолей по локализации:
- Мост – 50%;
- Средний мозг – 20%;
- Продолговатый мозг – 25%;
- Остальные формы – 5%.
Большая часть очагов представлена глиомами и глиобластомами.
Причины возникновения стволовых глиом
Отсутствуют достоверные научные факты относительно причины развития злокачественной трансформации глиального пласта ствола головного мозга. Мутации у детей можно связать с генетическими дефектами, аномалиями Гиппеля-Линдау, Ли-Фраумени, нейрофиброматозом первого типа.
Новообразования встречаются у детей после лейкозов, раковых болезней, ретинобластомы.
Сторонники химической теории утверждают о возможности развития злокачественных мозговых образований под влиянием лекарств, отравляющих веществ.
Теоретически, мутация генов формируется под действием сильных ионизирующих излучений, радиации.
С открытием прионовых болезней возникло предположение о возможности индуцирования некоторых стволовых образований чужеродными белками, которые попадают в человеческий организм с пищей.
МРТ стволовых инсультов
Отечественные нейрохирурги на научных конференциях обсуждают важность повсеместного сочетания неврологических методов с магнитно-резонансной томографией при диагностике инсультов (внутричерепное кровоизлияние). Комбинация способов позволяет получить максимальную информацию:
- Расположение очага;
- Продолжительность;
- Стадию течения;
- Повреждение окружающих структур.
Важность раннего МРТ стволового инсульта – возможность оптимально подобрать лечения, провести динамическое наблюдение за состоянием патологического очага, спрогнозировать осложнения.
Необходимость своевременной диагностики геморрагического или ишемического повреждения ствола подтверждает практикой. При позднем выявлении изменений частота летальности – два случая из трех пациентов с инсультом. Благоприятный исход чаще прослеживается у молодых людей.
Пример МРТ описания стволового инсульта
В передне-базальных отделах лобной доли признаки дисциркуляторной энцефалопатии. Гематома в области моста, неоднородной структуры с перифокальным отеком. Очаги скопления гемосидерина поражают средние отделы. На диффузно-взвешенных снимках визуализируется два гиперинтенсивных участка около четырех миллиметров диаметром, которые не прослеживаются на нативных томограммах.
Заключение: МР-признаки острого нарушения мозгового кровообращения в области ствола мозга, подострой гематомы моста. Учитывая анамнез нельзя исключить метастаз опухоли.
Классификация опухолей ствола мозга
Существует несколько принципов разделения стволовых опухолей головного мозга: по локализации, степени злокачественности, характеру роста.
Виды новообразований по расположению:
- Первичное;
- Вторичное;
- Парастволовое.
Первая разновидность развивается непосредственно из стволовых клеток. Очаг находится внутри структуры, с периферической части (экзофитная опухоль).
Вторично-стволовая форма прорастает центральные структуры после появления первичного узла в четвертом желудочке, мозжечке.
Парастволовое образование непосредственно не поражает клетки, но находится близко. Крупный очаг обеспечивает компрессию, нарушение кровообращения, деформацию.
Классификация стволовых новообразований по РАМН:
- Узловые;
- Диффузные;
- Инфильтративные.
Узловое образование мозга имеет продвигающее течение. Очаг состоит из атипичных тканей, кистозных полостей, окружен капсулой. Увеличение размеров провоцирует смещение окружающих структур. Летальный исход возникает по причине смещения ствола к большому затылочному отверстию.
Диффузная опухоль ствола мозга на МРТ визуализируется МРТ и КТ. Обширное распространение не вызывает сомнений. Лучевая картина достаточно специфична. Особенность нозологии – отсутствие четких контуров. Атипичные ткани расположены хаотично.
Морфологическая форма узла достаточно специфична – патологический узел с четкими границами. Инфильтративный рост «псевдоузловой опухоли» обеспечивает разрушение окружающих нервных волокон.
Инфильтративные формы разрушают церебральную паренхиму, приводят к постоянному прогрессированию клинической картины.
Кавернома на МРТ ствола мозга
Доброкачественное образование может длительное время находится внутри мозга без внешних проявлений. Периодическая МР-томография помогает отслеживать размеры узла, планировать тактику лечения.
Неврологические симптомы стволовых образований мозга
Клиническая картина повреждения ствола многообразна. Область включает большое число нервных волокон, функциональных ядер, проводящих путей. Симптомы определяются локализацией, распространением патологических изменений, типа опухолевого процесса:
- Шаткость ходьбы;
- Нарушение координации движений;
- Парез лицевого нерва;
- Тугоухость;
- Затруднения глотания;
- Косоглазие;
- Нистагм.
Увеличение размеров опухолевого очага обуславливает усиление симптомов, снижение эффективности фармацевтических препаратов. Головные боли, рвота, расстройства респираторной и сердечнососудистой системы – осложнения возникают при поражении центров активности церебральной паренхимы.
Диагностика поражений стволовых структур головного мозга
Основной клинический метод обнаружения патологии – неврологический. Специалисты собирают анамнез, проверяют активность сухожильных рефлексов, моторную, тактильную чувствительность. Внешние изменения возникают при выраженной патологии.
Небольшие доброкачественные опухоли мозга, глиомы, глиобластомы показывают нейровизуализационные способы диагностики – МСКТ, МРТ головного мозга, ангиография. После внутривенного введения контраста вещество распределяется по мозговым сосудам. Сканирование через нужные промежутки времени позволяет оценить кровообращение, выявить участки инсульта, новообразованные опухолевые капилляры.
МР-ангиография позволяет предположить гистологический тип новообразования, определить длительность экзофитного роста (рост наружу), выявить степень инфильтрации окружающих структур. Полученные сведения достаточно важны для выбора лечебной тактики.
Диффузная опухоль вначале развития определяется с помощью высокопольной МРТ. Процедура обнаруживает ряд сопутствующих состояний:
- Демиелинизирующий энцефаломиелит;
- Стволовой энцефалит;
- Рассеянный склероз;
- Лимфомы;
- Внутримозговые гематомы;
- Ишемический инсульт.
Большую степень опасности представляет глиома – новообразование злокачественное. Обладает способностью быстрого роста с раздвиганием окружающих тканей. Агрессивность заключается в поражении стволовых образований с формированием инфильтратов в отдаленных церебральных структурах.
Диффузная глиома повреждает одновременно множество анатомических структур, поэтому часто приводит к смерти. Развиваются у детей всех возрастов, но чаще поражают подростки 10-15 лет. Каждый год в Германии возникают новые случаи опухолей с одинаковой вероятностью у мальчиков и девочек.
Глиомы ствола имеют высокую агрессивность. Первичные внутристволовые формы небольших размеров можно удалить нейрохирургическим способом.
Глиобластомы могут локализоваться в других отделах мозга. Каждая ткань обладает определенной склонностью к развитию новообразований, прогрессированию, метастазированию, прорастанию окружающих структур. Опасность глиом по ВОЗ определяется четырьмя степенями.
Большинство заболеваний головного мозга можно выявить путем определения состава тканей (под микроскопом). Послойное сканирование позволит верифицировать патологические изменения, локализованные на разных уровнях.
Компьютерная томография (КТ, СКТ, МСКТ) использует для получения изображений мозга рентгеновские лучи. Обследование сопровождается облучением мозговых тканей, но выявление опухоли первой стадии важнее, чем теоретическая опасность радиации.
МРТ – безвредный способ исследования. Хорошо показывает церебральные структуры, ствол мозга. Выполнить сканирование детям сложно из-за необходимости сохранять неподвижность на столе. Чтобы качественно провести процедуру, новорожденным и грудничкам вводят наркоз.
Как выглядит опухоль ствола мозга на МРТ
Пациентам не требует знание технических тонкостей анализ магнитно-резонансных томограмм ствола мозга. Рентгенолог в описании, заключении укажет все необходимые данные, которые необходимы другим врачам для постановки правильного диагноза.
Как выглядит опухоль головного мозга на МРТ? Любая опухоль обладает пространственными характеристиками. Объемный процесс приводит к появлению дополнительного сигнала (плюс-тень) или образованию вакуум-феномена (литический рост).
Доброкачественные опухоли ствола имеют четкие границы. Размеры разнообразны. Томограммы показывают первичный узел, изменения окружающих тканей.
Доброкачественные стволовые новообразования имеют плотную структуру, раздвигают окружающие ткани. Уплотнения могут сдавливать сосуды, нервные волокна, желудочки мозга. Опухолевый очаг на томограмме плотнее других церебральных тканей. Внутривенное введение контраста увеличивает видимость сосудистой сети, новообразованных капилляров. При доброкачественном образовании вокруг узла формируется отек. Злокачественное образование прорастает окружающие структуры.
Чем меньше узел, тем сильнее выражена отечность.
Злокачественные опухоли не сопровождаются периферическими отеками. Инфильтрация характерна только для диффузного новообразования. На томографическом снимке сложно определить четко границы узла. Выдает опухоль интенсивный цвет при сравнении с окружающими тканями.
Основные МРТ-признаки разных опухолей ствола:
- Глиальные поражения (астроцитомы) чаще локализуются в височной, лобной долях, но могут встречаться внутри ствола. Отсутствуют четкие очертания, плотность ниже окружающих церебральных тканей;
- Олигодендроглиомы характерны для теменных, лобных долей. Неравномерная структура, низкая плотность – специфические признаки патологии;
- Эпендимома – образование внутри полости желудочков. Имеет злокачественный рост, поэтому контуры нечеткие, отек не выражен. Плотность выше соседствующих структур;
- Глиобластома характеризуется высокой степенью злокачественности. При расположении внутри ствола возможен летальный исход. Зона отека выражена;
- Метастатические опухоли на МРТ характеризуются очерченными границами, широкой перифокальной отечностью.
Врач лучевой диагностики на основе описанных признаков сможет с высокой достоверностью определить вид образования.
Источник
Срезы ствола мозга на МРТ
На рисунке ниже показаны магнитно-резонансные изображения ствола мозга. Их ориентация отличается от той, в которой были расположены предыдущие рисунки. Традиционно структуры, расположенные на фотографиях и схемах спереди, изображали снизу. Структуры, расположенные на магнитно-резонансных изображениях спереди, находятся в верхней части картинки.
На отдельном рисунке ствол мозга изображен без каких-либо пометок. Ответственные читатели могут распечатать эту картинку и разметить на ней проводящие пути.
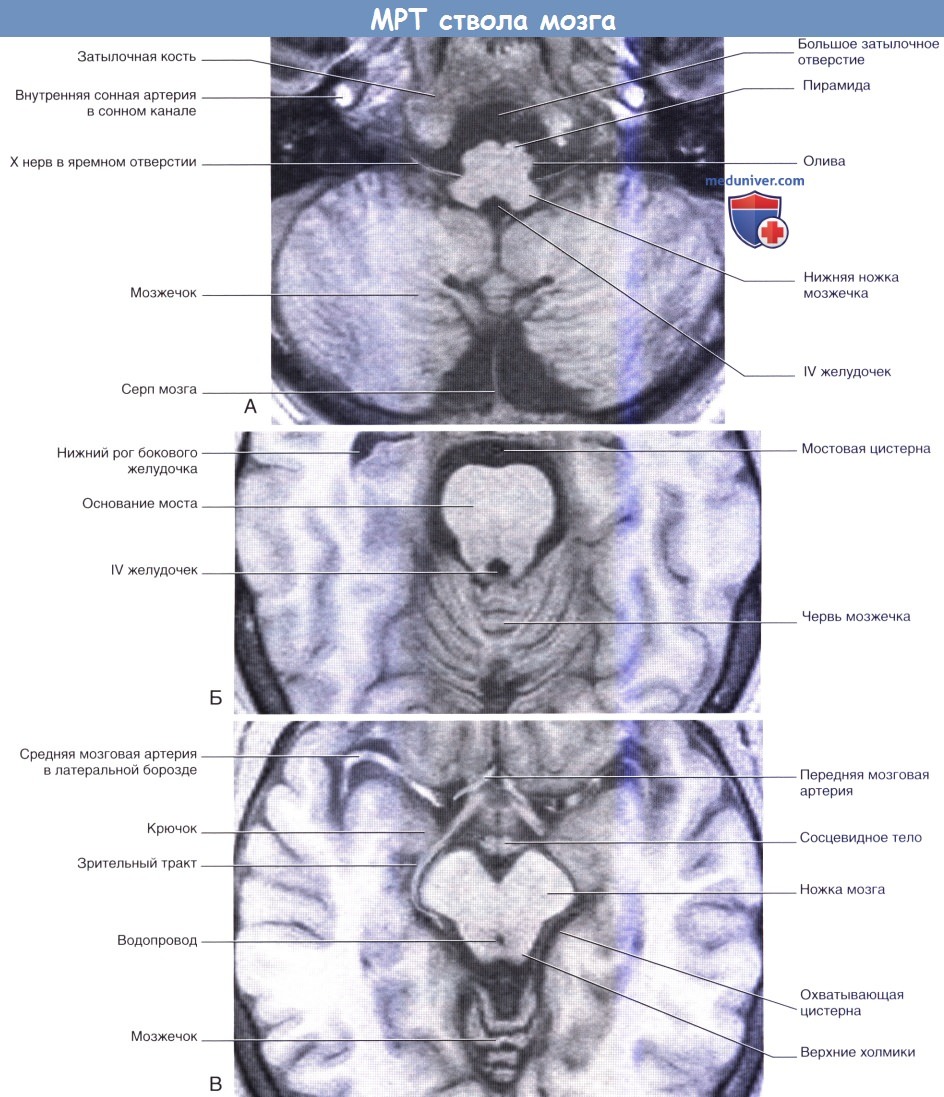
Магнитно-резонансные томограммы
(А) продолговатого мозга, (Б) моста и (В) среднего мозга в стандартных проекциях.
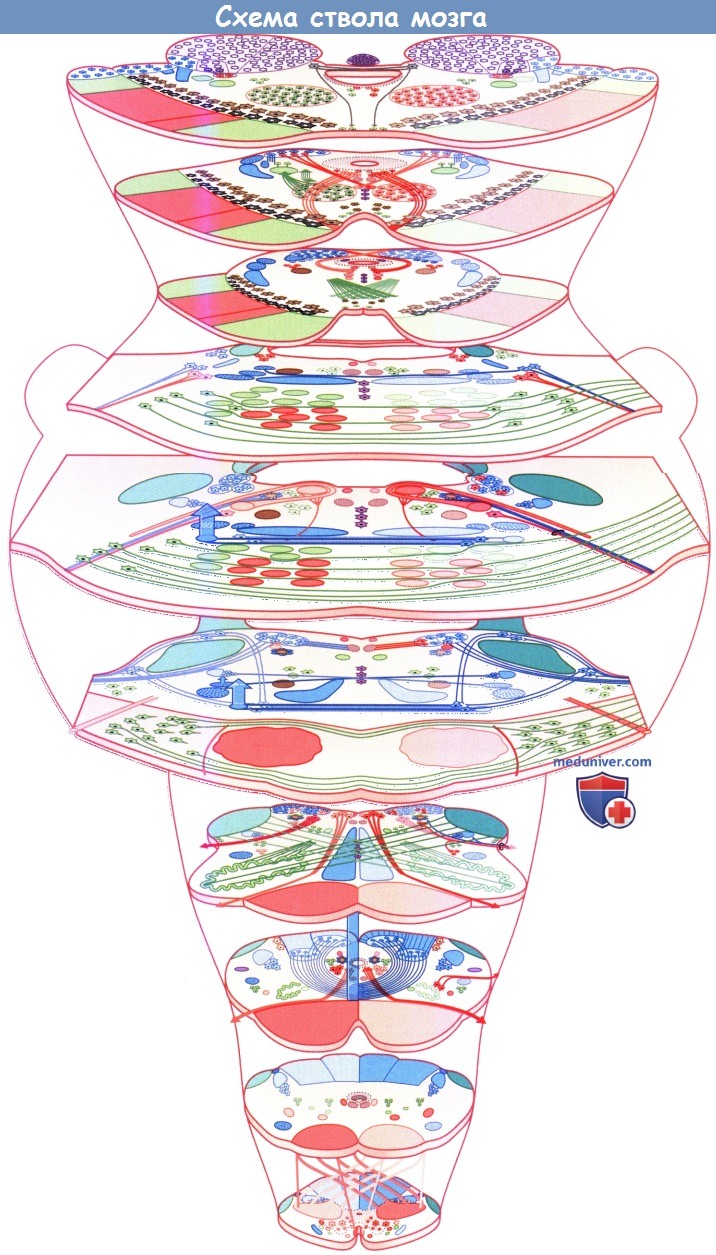
Схема ствола мозга.
а) Клеточные столбы. Ниже перечислены клеточные столбы и соответствующие им черепные нервы:
• ОСЭ. Представлены в продолговатом мозге ядром подъязычного нерва, в мосту—ядром отводящего нерва, в среднем мозге — ядрами глазодвигательного и блокового нервов.
• СВЭ. Иннервируют мышцы, которые развиваются из жаберных дуг. В продолговатом мозге представлены двойным ядром, в мосту—двигательными ядрами тройничного и лицевого нервов.
• ОВЭ. Представлены в продолговатом мозге дорсальным двигательным ядром блуждающего нерва, в продолговатом мозге и мосту—нижним и верхним слюноотделительными ядрами, в среднем мозге —ядром Эдингера-Вестфаля
• ОВА. В продолговатом мозге представлены нижним слюноотделительным ядром.
• СВА. Представлены в мосту верхним слюноотделительным ядром.
• ОСА. Представлены тройничными чувствительными ядрами: спинномозговым — в продолговатом мозге, основным чувствительным — в мосту, среднемозговым — в среднем мозге.
• ССА. Представлены улитковыми и вестибулярными (преддверными) ядрами на уровне сочленения моста и продолговатого мозга.
б) Восходящие пути. От тонкого и клиновидного ядер отходят внутренние дугообразные волокна, пересекающие среднюю линию и образующие медиальную петлю, которая через мост и средний мозг следует к таламусу. Волокна, идущие от спинномозгового ядра тройничного нерва, переходят на противоположную сторону и образуют тройнично-таламический путь. Дорсальный спиномозжечковый и клиновидно-спиномозжечковый пути отдают волокна к нижней ножке мозжечка своей стороны, где они переплетаются с оливомозжечковыми волокнами, идущими от нижнего и добавочного ядер оливы. Перекрещенный вентральный спиномозжечковый путь входит в верхнюю ножку мозжечка; его волокна совершают второй перекрест в пределах белого вещества мозжечка.
• Спинномозговая петля образована волокнами вентрального и латерального спиноталамических путей. Сначала ее сопровождают волокна тройнично-таламического пути, затем—латеральная петля и волокна, идущие от основного тройничного ядра противоположной стороны. Так происходит формирование тройничной петли.
• Волокна, отходящие от улитковых ядер, проходят через трапециевидное тело и образуют латеральную петлю, которая идет наверх к нижним холмикам. Некоторые волокна образуют синапсы с нейронами ядра верхней оливы (далее идут к нижним холмикам своей стороны). От нейронов третьего порядка, расположенных в нижних холмиках, аксоны в составе нижней ручки следуют к медиальному коленчатому телу. Медиальное и верхнее вестибулярные ядра отдают волокна к ядру глазодвигательного нерва. Эти связи обеспечивают работу вестибуло-окулярного рефлекса.
• Верхняя часть центрального покрышечного пути содержит волокна восходящей ретикулярной активирующей системы.
• В вентральной покрышке среднего мозга расположено пигментное (компактное) вещество черной субстанции, от которого отходит нигростриарный путь. Здесь также расположено вентральное покрышечное ядро, дающее начало мезокортикальным и мезолимбическим путям. Непигментные (ретикулярные) нейроны являются тормозящими.
в) Нисходящие пути (кроме ретикулоспинального). Корково-бульбарные волокна, идущие от двигательных участков коры больших полушарий, преимущественно направляются к противоположным двигательным ядрам черепных нервов (исключая двигательные ядра центров взора). Корково-чувствительные волокна, идущие от чувствительных областей, образуют синапсы с тройничным ядром, заднестолбовым ядром и задним рогом спинного мозга (с противоположной стороны).
• Перед появлением произвольных сокращений мышц левой половины туловища происходит активация левого полушария мозжечка за счет возбуждения ассоциативных нейронов коры правого полушария (по корково-мостомозжечковым путям). Левый мозжечок посылает импульсы к правой первичной двигательной коре по зубчато-таламо-корковому пути. Затем происходит активация правого пирамидного пути; за счет активации красного ядра и правого оливомозжечкового пути происходит повторное информирование мозжечка.
• Корково-спинномозговые волокна проходят через средние 3/5 части ножки мозга и через основание моста (где они подразделяются на отдельные пучки поперечными волокнами). Происходит образование пирамид продолговатого мозга, 80 % переходит на противоположную сторону на уровне перекреста пирамид.
• От латерального вестибулярного ядра берет начало латеральный преддверно-спинномозговой путь, который активирует мышцы, отвечающие за поддержание позы (антигравитационные). От медиального и нижнего вестибулярных ядер начинается медиальный вестибулярный путь, отвечающий за рефлексы, необходимые для поворотов головы. Покрышечно-спинномозговой путь— часть спиновизуальной рефлекторной дуги. В ДПП проходят ипсилатеральные центральные вегетативные волокна.
• От области перегородки отходит путь, отвечающий за регуляцию сна. В виде ядра поводка и возвратного пучка (пучка Мейнерта) он достигает межножкового ядра.
г) Ретикулярная формация. В верхней части среднего мозга расположены центры взора (смещения глаз вверх и вниз). Латеральный центр взора расположен в составе ядра отводящего нерва у моста. В среднем мозге находятся восходящие «пробуждающие» волокна, идущие от клиновидного ядра, и нисходящие болеподавляющие волокна—от околоводопроводного серого вещества, а также локомоторный центр, ножкомостовое ядро.
В области моста расположено голубое пятно—скопление норадренергических нейронов. Также здесь находятся оральное и каудальное ретикулярные ядра моста, от которых ипсилатеральные ретикуло-спинномозговые пути моста следуют к мотонейронам разгибателей. Волокна ретикуло-спинномозгового пути продолговатого мозга частично переходят на противоположную сторону; они иннервируют мотонейроны сгибателей. В продолговатом мозге также находятся три дыхательных ретикулярных ядра.
— Также рекомендуем «Нижние пары черепных нервов: подъязычный нерв, добавочный нерв, языкоглоточный нерв, блуждающий нерв»
Редактор: Искандер Милевски. Дата публикации: 19.11.2018
Источник
