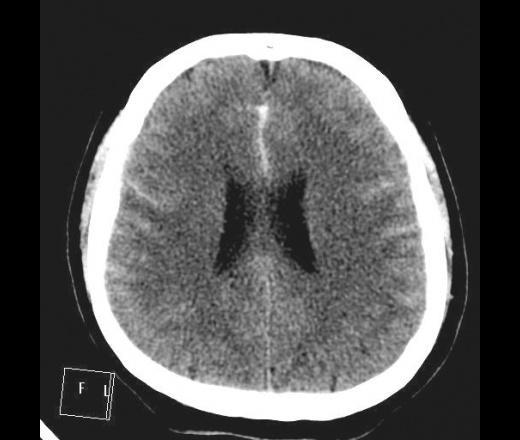
Субарахноидальное кровоизлияние мрт или кт
Субарахноидальное кровоизлияние (САК) рассасывается сравнительно быстро. Уже через 1 – 2 недели на КТ не выявляется заметных следов такого кровоизлияния. КТ позволяет выявлять свертки и жидкую кровь в цистернах и других субарахноидальных пространствах в остром периоде САК. Через 5 – 7 дней от начала заболевания (травмы) частота выявления САК существенно уменьшается. При нетравматическом САК могут выявляться КТ-признаки разрыва аневризмы, как причины кровотечения. Сама же аневризма может и не контурироваться. Обычные МРТ-режимы (Т1- и Т2-ВИ*) при САК малоинформативны. Но FLAIR-режим**, по сравнению с КТ, более информативен. Это обусловлено тем, что белки плазмы и продукты распада крови, попавшие в субарахноидальное пространство, содержат связанную воду, которая и дает высокий сигнал в режиме FLAIR. Субарахноидальные пространства, содержащие нормальный ликвор, в режиме FLAIR дают гипоинтенсивный сигнал, что резко отличает их от пространств, заполненных кровью. Режим FLAIR способен выявить САК давностью до 2 недель. Особенно значительны преимущества режима FLAIR перед КТ при небольшой примеси крови в ликворе.
Внутримозговые кровоизлияния рассасываются значительно медленнее, чем САК. Они могут выявляться даже через несколько месяцев после возникновения. Рассасывание излившейся в мозг крови происходит в определенной последовательности. При этом изменяется количество продуктов распада гемоглобина, что определяет степень плотности геморрагического очага на КТ в единицах Хаунсфилда (G. Hounsfield – ед. Н), а также интенсивность сигнала на МРТ.
Кровоизлияния разделяют по стадиям (срокам возникновения): (1) острая – о — 2 дня; (2) подострая – 3 — 14 дней; (3) хроническая – больше 14 дней.
В первые минуты или часы после кровоизлияния (острейшая стадия) в гематоме присутствует только оксигемоглобин, который диамагнитен. Гематома обычно изоинтенсивна с хоботком низкого МР-сигнала на Т1-ВИ (в отличие от зоны ишемии) и гиперинтенсивна на Т2-ВИ и FLAIR.
В острой стадии кровоизлияния (до 2 суток) диоксигемоглобин, оставаясь внутри интактных эритроцитов, проявляется очень низким сигналом на Т2-ВИ (выглядит темным). Так как диоксигемоглобин не изменяет времени релаксации Т1, то острая гематома в этом режиме ВИ обычно не проявляется и выглядит изоинтенсивной или имеет тенденцию к гипоинтенсивному сигналу. На этой стадии кровоизлияния выявляется перифокальный отек мозга, хорошо определяемый на Т2-ВИ в виде зоны повышенного сигнала, окружающего гипоинтенсивную область острой гематомы. Такой эффект наиболее выражен на Т2-ВИ, режиме FLAIR на высокопольных томографах. На низкопольных томографах его выраженность значительно меньше.
В подострой стадии кровоизлияния гемоглобин редуцируется до метгемоглобина, который обладает выраженным парамагнитным эффектом. В раннюю подострую стадию (3 – 7 сутки) метгемоглобин располагается внутриклеточно и характеризуется коротким временем релаксации Т2. Это проявляется низким сигналом на Т2-ВИ и гиперинтенсивным на Т1-ВИ. В позднем периоде подострой стадии (1 – 2-я неделя) продолжающийся гемолиз приводит к высвобождению из клеток метгемоглобина. Свободный метгемоглобин имеет короткое время релаксации Т1 и длинное Т2 и, следовательно, обладает гиперинтенсивным сигналом на Т1-ВИ и Т2-ВИ и FLAIR.
В конце подострой и начале хронической стадии по периферии внутримозговой гематомы откладывается гемосидерин, что сопровождается формированием зоны низкого сигнала. В это время в центре гематомы во всех режимах МРТ возникает повышенный сигнал, а на ее периферии – сниженный. Отек головного мозга к этому времени, как правило, исчезает или уменьшается. Гемосидерин сохраняется в течение длительного времени. Поэтому такие изменения на МРТ свидетельствуют о ранее перенесенном кровоизлиянии.
При КТ-исследованиях, сразу после кровоизлияния отмечается высокая плотность гематомы примерно до 80 ед. Н, что обусловлено структурой излившейся¸ неподвижной крови. Этот очаг обычно окружен различной по размерам зоной пониженной плотности. Вследствие распада гемоглобина, в сроки от нескольких дней до 2 недель плотность гематомы уменьшается, становясь идентичной плотности мозгового вещества (изоденсивная фаза). В это время КТ-диагностика геморрагий становится трудной.
В остром периоде кровоизлияния надежность и специфичность МРТ-диагностики уступают методу КТ. Учитывая более короткое время исследования и меньшую стоимость, КТ является методом выбора в остром периоде внутримозгового кровоизлияния. При МРТ исследовании наиболее информативным, особенно на высокопольных томографах, является режим на основе градиентного эхо с получением Т2-ВИ и FLAIR. При выраженной анемии (что встречается у пострадавших с сочетанной ЧМТ), а также при коагулопатиях, даже в острой стадии развития внутримозгового кровотечения, плотность гематомы на КТ может не отличаться от плотности мозговой ткани. Поэтому у таких больных желательно кроме КТ производить и МРТ в режиме FLAIR, а на КТ оценивать косвенные признаки гематомы (смещение срединных структур мозга, деформацию ликворопроводящей системы и др.).
Начиная с момента появления внеклеточного метгемоглабина (с конца первой недели), МРТ более точно и надежно, по сравнению с КТ, выявляет внутримозговое кровоизлияние. В позднем периоде кровоизлияния только МРТ-исследование позволяет установить геморрагический характер патологии.
Острые травматические оболочечные гематомы, как и внутримозговые, имеют низкий сигнал на Т2-ВИ и изоинтенсивный сигнал на Т1-ВИ. На КТ-томограммах острые эпидуральные гематомы и большинство субдуральных гематом имеют однородную гиперденсивную структуру с показателями плотности 60 – 70 ед. Н. Поэтому при исследовании в обычном для головного мозга окне, особенно субдуральные гематомы небольшой (3 – 6 мм) толщины могут сливаться с изображением костей черепа, что затрудняет их диагностику. Выявить гематому помогает изменение окна так, чтобы различить кость и примыкающую ней гематому.
К концу 1-й недели оболочечная (особенно субдуральная) гематома становится неоднородной из-за появления в ней сгустков крови на фоне лишенной эритроцитов сыворотки крови или спинномозговой жидкости. Если гематома остается в полости черепа 2 – 4 недели, то форменные элементы рассасываются, ее рентгеновская и КТ-плотность снижается до изоденсивной, однако объем гематомы при этом не только не уменьшается, но может и увеличиваться. На истинный объем эпидуральной гематомы может указывать величина пространства, образованного отслоенной от костей черепа твердой мозговой оболочкой. Содержимое этого пространства состоит из гиперденсивной и изоденсивной (не видимой на КТ) частей гематомы. Так как в течение первых недель после травмы оболочечная гематома становится изоденсивной, то она может быть не выявлена. Это чаще бывает при двусторонних гематомах или при их локализации в базальных отделах мозга или в задней черепной ямке, когда поперечная дислокация срединных структур мозга или отсутствует или она минимальна. У таких больных подозрение на оболочечную гематому должны вызывать узкие желудочки со сближенными лобными рогами, резко сдавленные субарахноидальные пространства и транстенториальное вклинение.
Выявить изоденсивную подострю субдуральную гематому можно, если удается увидеть отодвинутую от внутренней костной пластинки кору головного мозга. Выполнение этой задачи облегчает выполнение тонких КТ-срезов или внутривенного контрастирования. В этой фазе эволюции гематомы отмечается повышение интенсивности МР-сигнала на Т1 и Т2-ВИ и, в отличие от КТ, диагностика оболочечных гематом не вызывает затруднений.
Заключение. Современный уровень развития КТ- и МРТ-методов диагностики позволяют успешно решать большинство диагностических задач при острых внутричерепных кровоизлияниях. Однако у ряда больных в различных стадиях развития таких патологических процессов для точной диагностики применения какого-то одного метода может быть недостаточно. Тогда желательно использовать оба (КТ и МРТ) метода в соответствующих режимах, а при отсутствии такой возможности – скрупулезно оценивать вторичные признаки геморрагических процессов.
Справочная информация. Динамика КТ-плотности и интенсивности МРТ-сигнала в зависимости от времени образования внутримозговых кровоизлияний:
(1) КТ-плотность очага кровоизлияния по ед. Н:
— < 1 сут. – острейшая стадия – плотность резко повышена (от 60 до 80 ед. Н);
— 1 – 3 дня – острая стадия – плотность от 60 до 80 ед. Н;
— 3 – 7 дней – ранняя подострая стадия – плотность умеренно повышена (от 40 до 70 ед. Н);
— 1 – 2 нед. – поздняя подострая стадия – плотность снижается до изодненсивной;
— более 1 мес. – хроническая стадия – плотность снижена до ликворных значений (4 – 15 ед. Н).
(2) Интенсивность МР-сигнала от очага кровоизлияния – режим Т2-ВИ):
— < 1 сут. – острейшая стадия – гиперинтенсивный по периферии, в центре гипоинтнесивный сигнал;
— 1 – 3 дня – острая стадия – гипоинтнесивный сигнал, окруженный зоной гиперинтнесивного сигнала (от зоны отека мозга);
— 3 – 7 дней – ранняя подострая стадия – то же;
— 1 – 2 нед. – поздняя подострая стадия – гиперинтенсивный сигнал;
— более 1 мес. – хроническая стадия – гипо- или гиперинтнесивный сигнал.
(3) Интенсивность МР-сигнала от очага кровоизлияния – режим Т1-ВИ:
— < 1 сут. – острейшая стадия – изоинтенсивный сигнал;
— 1 – 3 дня – острая стадия – гипоинтенсивный сигнал;
— 3 – 7 дней – ранняя подострая стадия – кольцо гиперинтенсивного сигнала;
— 1 – 2 нед. – поздняя подострая стадия – гиперинтенсивный сигнал в центре гематомы, гипоинтнесивный по ее периферии;
— более 1 мес. – хроническая стадия – гипоинтенсивный сигнал.
(4) Интенсивность МР-сигнала от очага кровоизлияния – режим FLAIR:
— < 1 сут. – острейшая стадия – гиперинтенсивный сигнал;
— 1 – 3 дня – острая стадия – гиеринтенсивный сигнал;
— 3 – 7 дней – ранняя подострая стадия – то же;
— 1 – 2 нед. – поздняя подострая стадия – гиперинтенсивный сигнал, в центре гематомы гипоинтенсивный;
— более 1 мес. – хроническая стадия – гипоинтенсивный сигнал.
* ВИ – взвешенное изображение; ** FLAIR – Fluid Attenuated Inversion Recovery (режим с подавлением сигнала свободной воды).
по материалам статьи «Особенности КТ- и МРТ-диагностики при внутричерепных кровоизлияниях и инфарктах мозга» В.В. Лебедев, Т.Н. Галян (НИИ скорой помощи им. Н.В. Склифосовского, Москва); статья опубликована в журнале «Нейрохирургия» №4, 2006
Источник
- https://radiomed.ru/sites/default/files/styles/case_slider_image/public/user/2841/sak-02.jpg?itok=VdtrqF21
- https://radiomed.ru/sites/default/files/styles/case_slider_image/public/user/2841/sak-03.jpg?itok=3XGhg-4E
- https://radiomed.ru/sites/default/files/styles/case_slider_image/public/user/2841/sak-04.jpg?itok=nuRrSghh
- https://radiomed.ru/sites/default/files/styles/case_slider_image/public/user/2841/sak-05.jpg?itok=jiZjkV5N
- https://radiomed.ru/sites/default/files/styles/case_slider_image/public/user/2841/z-sak-1_1.jpg?itok=TNZ4Aorx
- https://radiomed.ru/sites/default/files/styles/case_slider_image/public/user/2841/kontr0011.jpg?itok=xyypXa7W
- https://radiomed.ru/sites/default/files/styles/case_slider_image/public/user/2841/kontr0010.jpg?itok=TPtqCEzV
- https://radiomed.ru/sites/default/files/styles/case_slider_image/public/user/2841/kontr0009.jpg?itok=l9l1vF59
- https://radiomed.ru/sites/default/files/styles/case_slider_image/public/user/2841/kontr0008.jpg?itok=MBLEYezP
- https://radiomed.ru/sites/default/files/styles/case_slider_image/public/user/2841/kontr0007.jpg?itok=6Xa2NgTK
- https://radiomed.ru/sites/default/files/styles/case_slider_image/public/user/2841/kontr0006.jpg?itok=RgyshkIS
- https://radiomed.ru/sites/default/files/styles/case_slider_image/public/user/2841/kontr0005.jpg?itok=pQLRQwP8
- https://radiomed.ru/sites/default/files/styles/case_slider_image/public/user/2841/kontr0004.jpg?itok=ljqfBzAR
- https://radiomed.ru/sites/default/files/styles/case_slider_image/public/user/2841/kontr0003.jpg?itok=TPhVIJO1
- https://radiomed.ru/sites/default/files/styles/case_slider_image/public/user/2841/kontr0001.jpg?itok=iV5LgJtM
- https://radiomed.ru/sites/default/files/styles/case_slider_image/public/user/2841/kontr0002.jpg?itok=afpHCyZt
Sun, 27/02/2011 — 22:07
#1

Offline
Last seen: 1 year 8 months ago
Joined: 08.06.2009 — 00:23
Posts: 649
Ну а что, КТ-ангиографию или классическую ангиографию можно сделать в плановом порядке. Сейчас вряд ли кто-то возьмет пациентку на операционный стол
Mon, 28/02/2011 — 01:06
#2
![]()
Offline
Last seen: 3 years 4 months ago
Joined: 06.01.2010 — 12:31
Posts: 3523
Подозреваю аневризму ПСА. Рекомендовала СТА.
Как считаете, уважаемые коллеги, какие сроки проведения СТА? Мой интерес тут скорее научно-теоретический, так как у нас аневризмы не оперируют.
Плёнка с первичной КТ проконсультирована родственниками в области на 2-е сутки после дебюта болезни, после чего главный невролог области запросила КТ-перфузию при консультации с зав.сосудистым отделением по телефону. Что подвергло меня в ступор… Одно дело, что такой программы на нашем томографе просто нет (обещают, должна быть, но…), а другое — что САК является противопоказанием для перфузии. Да и сроки прошли…
Родственники имеют большие финансовые возможности, хоть в Европе лечиться и обследоваться, и планируют МРТ с контрастом в областном центре при клиническом улучшении.
Mon, 28/02/2011 — 17:33
#3

Offline
Last seen: 1 year 8 months ago
Joined: 08.06.2009 — 00:23
Posts: 649
Людмила Григорьевна wrote:
Подозреваю аневризму ПСА. Рекомендовала СТА.
Как считаете, уважаемые коллеги, какие сроки проведения СТА? Мой интерес тут скорее научно-теоретический, так как у нас аневризмы не оперируют.
Плёнка с первичной КТ проконсультирована родственниками в области на 2-е сутки после дебюта болезни, после чего главный невролог области запросила КТ-перфузию при консультации с зав.сосудистым отделением по телефону. Что подвергло меня в ступор… Одно дело, что такой программы на нашем томографе просто нет (обещают, должна быть, но…), а другое — что САК является противопоказанием для перфузии. Да и сроки прошли…
Родственники имеют большие финансовые возможности, хоть в Европе лечиться и обследоваться, и планируют МРТ с контрастом в областном центре при клиническом улучшении.
Наверное, главный невролог области просто решила поумничать. Делать КТ-перфузию при ишемическом инсульте имеет смысл только во время т.н. «терапевтического окна», то есть в первые 3-4 часа после его начала. А при САК она вообще смысла не имеет.
Tue, 01/03/2011 — 00:24
#4
![]()
Offline
Last seen: 4 years 1 month ago
Joined: 16.02.2011 — 21:49
Posts: 43
Такой порядок исследования рекомендуют коллеги из Института нейрохирургии им.Н.Н. Бурденко Корниенко В.Н и Пронин И.Н.(фрагмент их книги Диагностическая нейрорадиология»). На снимке № 14 мне кажется подозрительной область базилярной артерии-может и там аневризма?(а может это просто сгусток крови в передней мостовой цистерне).
Приложения:

Источник
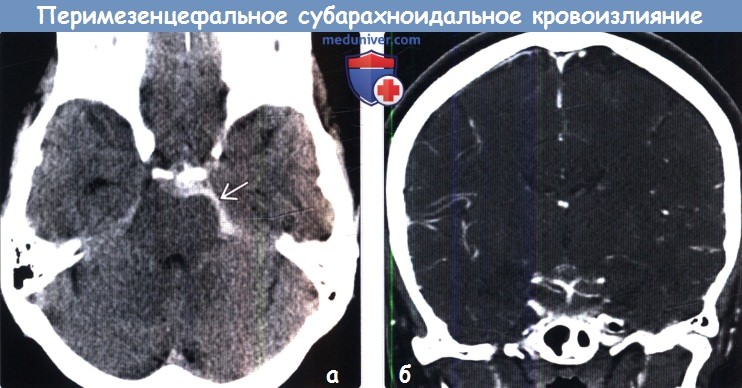
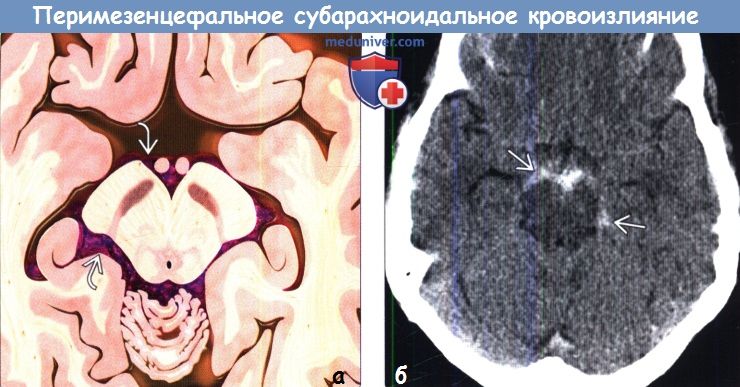
Диагностика перимезенцефального субарахноидального кровоизлияния на КТ, МРТа) Терминология: б) Визуализация: 1. Общие характеристики перимезенцефального субарахноидального кровоизлияния (пнСАК): 2. КТ при перимезенцефальном субарахноидальном кровоизлиянии (пнСАК):
3. МРТ при перимезенцефальном субарахноидальном кровоизлиянии (пнСАК): 4. Ангиография при перимезенцефальном субарахноидальном кровоизлиянии (пнСАК): 5. Рекомендации по визуализации:
в) Дифференциальная диагностика перимезенцефального субарахноидального кровоизлияния (пнСАК): 1. Аневризматическое САК: 2. Травматическое САК: 3. Артефакт: FLAIR: г) Патология: 1. Общие характеристики перимезенцефального субарахноидального кровоизлияния (пнСАК): 2. Макроскопические и хирургические особенности: д) Клиническая картина перимезенцефального субарахноидального кровоизлияния (пнСАК): 1. Проявления: 2. Демография: 3. Течение и прогноз: е) Список литературы:
— Также рекомендуем «Конвекситальное субарахноидальное кровоизлияние (кСАК) на КТ, МРТ» Редактор: Искандер Милевски. Дата публикации: 11.3.2019 |
Источник