Тендинит коленного сустава на мрт

Симптомы, которые свидетельствуют о заболеваниях коленных суставов, возникают в результате травмы, физической нагрузки, системных заболеваний, а также спонтанно. Это может быть боль, увеличение в размерах, появление необычных звуков при движении, патологические разрастания, скованность и тугоподвижность конечностей, тяжесть в ногах, гематомы.
В случае обнаружения подобных симптомов необходимо проконсультироваться с врачом, который скорее всего назначит МРТ коленного сустава. Этот метод позволяет увидеть коленный сустав изнутри и провести точную диагностику.
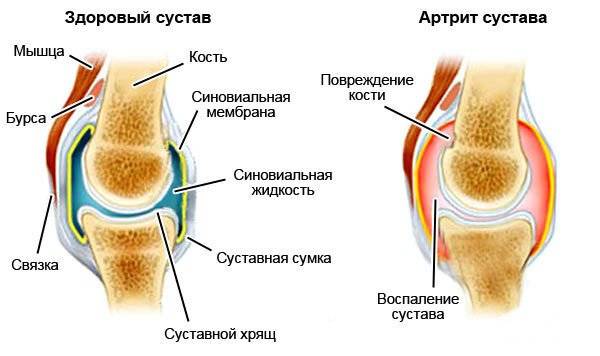
Колено сформировано костями голени, бедренной костью, которые прикрыты коленной чашечкой. Между костями расположены полукруглые хрящевые пластинки — мениски. Полость сустава ограничена суставной сумкой, внутри находится синовиальная жидкость. Основные группы заболеваний коленного сочленения: воспалительные, дистрофические, травматические и опухолевые.
Воспалительные патологии
Причиной их возникновения может быть проникновение инфекции в полость суставного сочленения, хронические травмы, переохлаждения, некоторые общие болезни. Воспалительные процессы встречаются в любом возрасте.
МРТ при артрите
Воспаление коленного сочленения называется гонартрит. Причины его возникновения: травмы, инфекционные процессы (туберкулез, лайм-боррелиоз, гонорея, краснуха), ревматизм, подагра, переохлаждение, хронические нагрузки, новообразования.
 В результате воспаляется синовиальная оболочка, образующая внутренние стенки полости сустава. Это сопровождается болью, отеком, повышением температуры кожи около суставного сочленения, затруднением движения, особенно после сна.
В результате воспаляется синовиальная оболочка, образующая внутренние стенки полости сустава. Это сопровождается болью, отеком, повышением температуры кожи около суставного сочленения, затруднением движения, особенно после сна.
На магнитно-резонансной томографии можно увидеть увеличение объема суставной капсулы за счет скопления лишней жидкости, отечность окружающих тканей. Если артрит возник в результате остеоартроза, то на снимке будут видны остеофиты — костные выросты суставных поверхностей большеберцовой, бедренной кости.
МРТ при бурсите
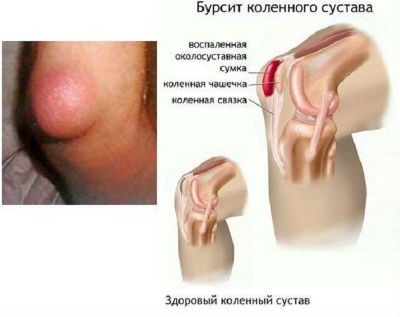 Бурсит колена представляет собой воспаление околосуставных сумок и скопление в них жидкости. Заболевание является следствием длительных физических нагрузок на колено (спорт, тяжелый физический труд, лишний вес), травматизации, инфекционных и аутоиммунных болезней, метаболических нарушений.
Бурсит колена представляет собой воспаление околосуставных сумок и скопление в них жидкости. Заболевание является следствием длительных физических нагрузок на колено (спорт, тяжелый физический труд, лишний вес), травматизации, инфекционных и аутоиммунных болезней, метаболических нарушений.
В зависимости от локализации воспаленной сумки покраснение, отек, боль наблюдаются в области надколенника или под ним.
На снимке бурсит проявляется в виде утолщения подкожно-жирового слоя отечной природы над коленом или под коленной чашечкой.
МРТ при липоартрите
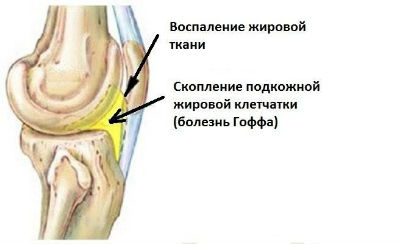 В передней части колена рядом с надколенником располагаются скопления жировой ткани, окруженные капсулой (тела Гоффа).
В передней части колена рядом с надколенником располагаются скопления жировой ткани, окруженные капсулой (тела Гоффа).
Они выполняют функцию амортизации и защиты суставного соединения. Воспаление и гипертрофия тел Гоффа возникает в результате длительного ущемления, травмы, гормональных нарушений.
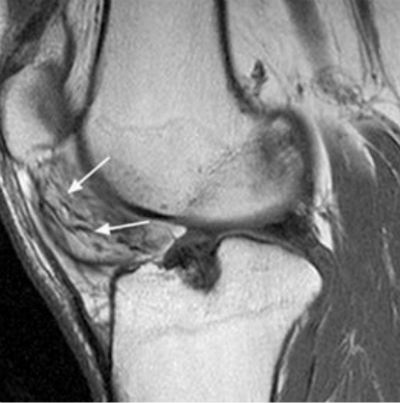
В жировой ткани происходят кровоизлияния и отек с дальнейшим перерождением в соединительную ткань.
Нарушается двигательная функция суставного сочленения, развивается артроз.
Человек ощущает тугоподвижность, хруст при пальпации колена и движениях, боль.
На снимке МРТ заметно воспаление подкожной жировой клетчатки между крыловидными складками, идущими к надколеннику, а также разрастания и участки фиброза жировой ткани.
МРТ при кисте Бейкера
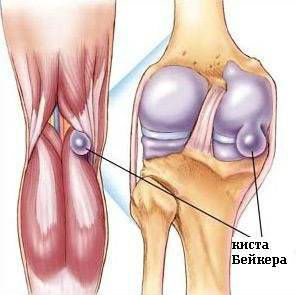 Патология характеризуется развитием новообразования в подколенной ямке.
Патология характеризуется развитием новообразования в подколенной ямке.
Киста является следствием бурсита подколенной области, имеет эластичные стенки и заполнена жидкостью, при надавливании уменьшается.
Со временем она может исчезнуть или наоборот приобрести более плотную структуру, доставляя значительный дискомфорт:
- боль и чувство давления в подколенной области,
- затрудненное сгибание коленной чашечки,
- судороги икроножной мышцы, онемение.
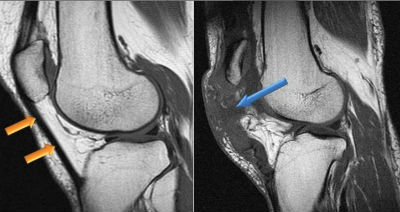 Причиной формирования кисты Бейкера может быть:
Причиной формирования кисты Бейкера может быть:
- травма;
- заболевание коленной чаши.
Киста Бейкера может возникнуть у спортсменов, при повышенной физической нагрузке, а также длительной неподвижности конечностей.
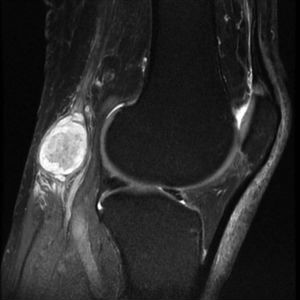 На изображениях, полученных при магнитно-резонансной томографии, выявляется образование круглой или овальной формы с четкими краями в подколенной области.
На изображениях, полученных при магнитно-резонансной томографии, выявляется образование круглой или овальной формы с четкими краями в подколенной области.
Поскольку киста имеет плотную структуру, на снимке она будет выделяться интенсивным белым цветом. В ситуации, когда киста достигает больших размеров, она начинает существенно ограничивать движение в коленном суставе. А если учитывать тот факт, что коленный сустав участвует в акте ходьбы, то ограничение нормальной жизнедеятельности представляется весьма серьезным.
Томография при тендините
 Тендинит коленной чаши представляет собой воспаление собственной связки надколенника, которая расположена на передней поверхности колена ниже коленной чашечки и является продолжением сухожилия четырехглавой мышцы бедра.
Тендинит коленной чаши представляет собой воспаление собственной связки надколенника, которая расположена на передней поверхности колена ниже коленной чашечки и является продолжением сухожилия четырехглавой мышцы бедра.
Тендинит развивается вследствие активной спортивной деятельности, по-другому называется «колено прыгуна».
Воспаление сопровождается болью при физической нагрузке, надавливании, разгибании колена.
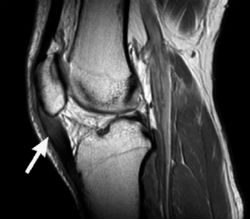 Магнитно-резонансная томография показывает утолщение связки надколенника, отек, разрывы сухожилия — от небольших до обширных, с кровоизлияниями.
Магнитно-резонансная томография показывает утолщение связки надколенника, отек, разрывы сухожилия — от небольших до обширных, с кровоизлияниями.
Симптомы именно тендинита коленного сустава сложно отличить от признаков растяжения связок. Этот диагноз может поставить только специалист.
Дегенеративные патологии
Эта группа заболеваний возникают вследствие недостаточного питания тканей суставов из-за недостаточного кровообращения, нарушений метаболизма, хронического перенапряжения, естественного старения организма. Происходит разрушение, перестройка тканей с нарушением двигательной функции.
Артроз коленного сустава
 Суставные поверхности большеберцовой и бедренной кости, составляющие коленный сустав, в норме покрыты хрящевой тканью.
Суставные поверхности большеберцовой и бедренной кости, составляющие коленный сустав, в норме покрыты хрящевой тканью.
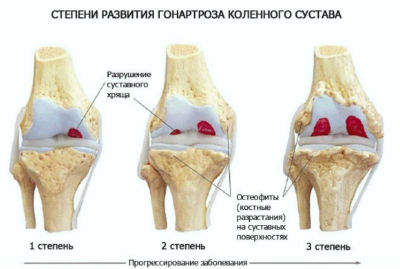
При артрозе колена (гонартроз) происходит нарушение питания хряща с последующим его истончением и замещением костной тканью, которая располагается в полости сустава и образует выросты и шипы — остеофиты.
В результате происходит нарушение формы сустава, снижается его подвижность, возникает боль, артрит, деформация сустава, изменение походки.
 Болезнь возникает вследствие травматического поражения суставного сочленения, слишком большой физической нагрузки, избыточной массы тела, слабости связок (генетически обусловленной или при малоподвижном образе жизни), перенесенных инфекционных процессов.
Болезнь возникает вследствие травматического поражения суставного сочленения, слишком большой физической нагрузки, избыточной массы тела, слабости связок (генетически обусловленной или при малоподвижном образе жизни), перенесенных инфекционных процессов.
На МРТ снимках при гонартрозе заметно сужение суставной щели, неровные поверхности костей, образующих сустав, остеофиты.
Хондроматоз
 Болезнь представляет собой очаговое перерождение синовиальной оболочки в хрящевую ткань с последующим накоплением небольших хрящевых образований в полости сустава.
Болезнь представляет собой очаговое перерождение синовиальной оболочки в хрящевую ткань с последующим накоплением небольших хрящевых образований в полости сустава.
Образование хрящевых и костных телец связывают с неправильным формированием суставных тканей в эмбриональном периоде — участки хрящевой ткани встраиваются в синовиальную оболочку.
 Начало заболевания незаметно для пациента, со временем появляются боли в конечностях, тугоподвижность, хруст при сгибании. В качестве осложнения присоединяется артрит, синовит, ущемление, артроз.
Начало заболевания незаметно для пациента, со временем появляются боли в конечностях, тугоподвижность, хруст при сгибании. В качестве осложнения присоединяется артрит, синовит, ущемление, артроз.
МРТ при хондроматозе выявляет округлые образования хрящевой и костной природы размером от нескольких миллиметров до пяти сантиметров, которые наполняют суставную полость или расположены в синовиальной оболочке.
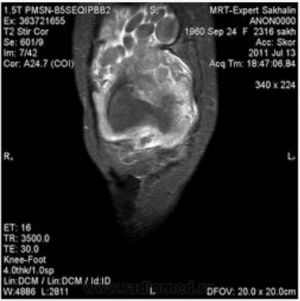
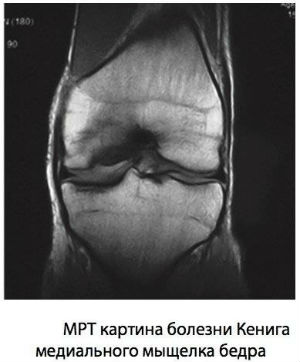
Болезнь Кенига
 В основе данного заболевания лежит некроз небольшого участка кости, который расположен под суставным хрящом, с последующим отрывом этого фрагмента. Он образует «суставную мышь», которая в конечном итоге блокирует движения конечностей.
В основе данного заболевания лежит некроз небольшого участка кости, который расположен под суставным хрящом, с последующим отрывом этого фрагмента. Он образует «суставную мышь», которая в конечном итоге блокирует движения конечностей.
Наиболее вероятная причина возникновения некроза — ограниченный спазм или закупорка сосуда, питающего участок кости. Не исключено влияние травм, гормональных нарушений, дисплазии.
 На начальных стадиях болезнь проявляется ноющими болями в коленной чашечке, усиливающимися при нагрузке, хрустом, припухлостью. При отрыве кусочка отмершей кости периодически возникает полная блокада колена — резкая боль, невозможность движений.
На начальных стадиях болезнь проявляется ноющими болями в коленной чашечке, усиливающимися при нагрузке, хрустом, припухлостью. При отрыве кусочка отмершей кости периодически возникает полная блокада колена — резкая боль, невозможность движений.
На МРТ снимках при болезни Кенига заметны признаки очагового некроза хрящевой поверхности бедренной кости на первых трех стадиях заболевания.
Четвертая стадия характеризуется отделением фрагмента суставной поверхности и его свободным положением в суставной полости.
Болезнь Осгуда-Шляттера
Это отклонение встречается у подростков-спортсменов. Из-за повышенной нагрузки на сустав происходит натяжение связки надколенника, которая прикрепляется к бугристости большеберцовой кости. В связи с нестабильностью костной ткани из-за активного роста в подростковый период происходит ее воспаление и разрушение. Также происходит микротравматизация связки надколенника, разрывы, воспаление окружающих тканей.
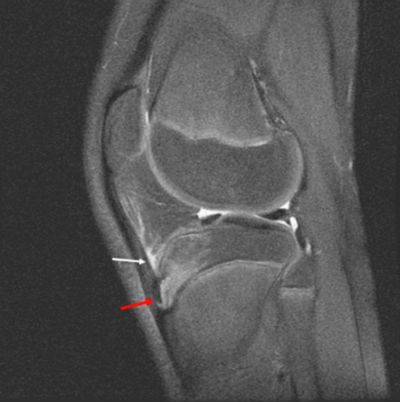
Симптомы заболевания: боль, покраснение, припухлость в области сустава, болезненность при надавливании на переднюю поверхность большеберцовой кости, при сгибании ноги в коленном суставе. Болезнь может исчезнуть в течение нескольких недель или месяцев при соблюдении покоя.
На МРТ изображении при болезни Осгуда-Шляттера в вертикальной плоскости можно увидеть шишковидное разрастание бугристости большеберцовой кости, отек костного вещества, связки надколенника и окружающих мягких тканей.
На фото: Белая стрелочка указывает на локализацию отека жирового тела, расположенного рядом с повреждением; красная стрелка — на отек костного вещества.
Травматические поражения
Травмы коленного сустава возникают в результате механического повреждения костей и мягких тканей при падениях, ударах, сдавлениях. Наиболее распространены такие травмы как переломы, повреждения крестообразных, боковых связок, менисков, ушибы. Кроме того, причиной перелома могут быть патологическая хрупкость костей вследствие изменения ее состава при заболеваниях или гормональных нарушениях.
МРТ при разрыве связок
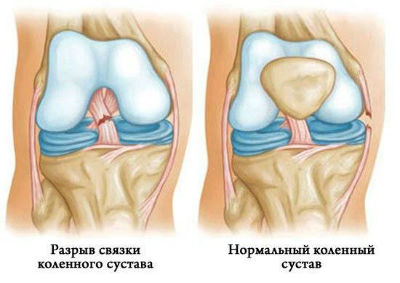
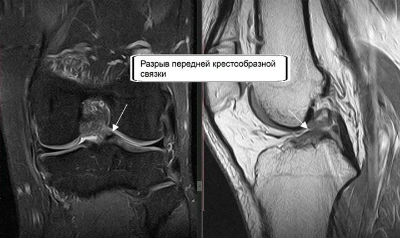
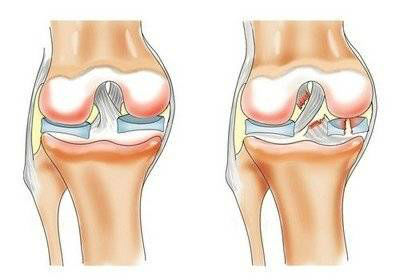 Наиболее распространенная травма коленного сочленения — повреждение связок, их частичный или полный разрыв.
Наиболее распространенная травма коленного сочленения — повреждение связок, их частичный или полный разрыв.
Отсутствие лечения приводит к снижению нормальной амплитуды движений или к полному обездвиживанию колена с невозможностью восстановления.
Разрыв крестообразных связок происходит при ударах или падении со смещением голени относительно бедра, боковые связки повреждаются при подвороте ноги внутрь или наружу.
 В момент травмы можно услышать треск, затем колено быстро отекает, возникает резкая боль, невозможно пошевелить ногой.
В момент травмы можно услышать треск, затем колено быстро отекает, возникает резкая боль, невозможно пошевелить ногой.
Это состояние не проходит самостоятельно, необходимо обратиться за медицинской помощью с дальнейшим оперативным вмешательством.
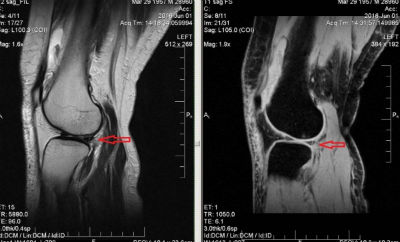
МРТ позволяет установить нарушение целостности связки по следующим признакам: прерывание хода волокон, волнистый, извитой участок связки, не имеющий продолжения вследствие отека и кровоизлияния.
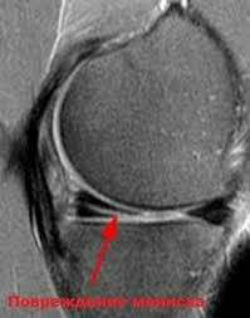
Магнитно-резонансная диагностика при разрыве мениска
Мениски расположены на поверхности большеберцовой кости с двух сторон, состоят из хрящевой ткани и придают устойчивость суставу, амортизируют движения.
Разрыв мениска возникает при слишком тяжелой нагрузке на ноги, резком вращении колена, длительном положении колена в согнутом состоянии, приземлении с высоты на ноги. Пациент чувствует при этом щелчок в колене, резкую боль, нарастающий отек, затруднение движения.
На снимке при проведении МРТ заметны признаки разрыва мениска: смещение, отрыв фрагмента хрящевой пластинки, формирование кисты мениска при горизонтальном разрыве.
МРТ при гемартрозе
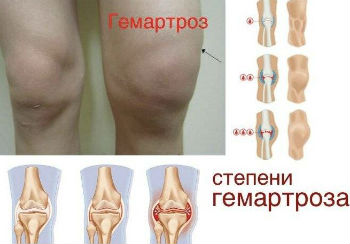 Скопление крови в полости колена может быть вызвано повреждением сосудов в результате перелома или разрыва связок колена, мениска, а также общими болезнями с нарушениями свертывающей системы крови или сниженной проницаемостью сосудов (гемофилия, авитаминоз С, геморрагический диатез).
Скопление крови в полости колена может быть вызвано повреждением сосудов в результате перелома или разрыва связок колена, мениска, а также общими болезнями с нарушениями свертывающей системы крови или сниженной проницаемостью сосудов (гемофилия, авитаминоз С, геморрагический диатез).
Кровь из поврежденного сосуда изливается в полость колена, вызывая боль, чувство давления, постепенное увеличение в размере, затруднение движения в суставе.
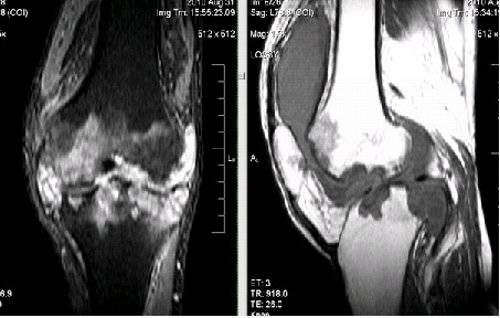 С помощью магнитно-резонансной томографии можно увидеть разрыв мягких тканей и перелом кости, если причина гемартроза травматическая.
С помощью магнитно-резонансной томографии можно увидеть разрыв мягких тканей и перелом кости, если причина гемартроза травматическая.
Заметны участки суставной капсулы, заполненные кровью, отечность прилегающих тканей. В некоторых случаях продукты распада кровяных клеток вызывают воспаление синовиальной оболочки сустава. Ни в коем случае нельзя игнорировать посттравматические боли в колене – застарелый гемартроз может осложниться тяжелыми патологиями и привести к обездвиженности в коленном суставе.
Опухолевые заболевания колена
 В области коленного сочленения могут возникать доброкачественные новообразования или рак, в том числе развиваться метастазы опухолей, находящихся в других частях тела (легкие, молочная, предстательная железа).
В области коленного сочленения могут возникать доброкачественные новообразования или рак, в том числе развиваться метастазы опухолей, находящихся в других частях тела (легкие, молочная, предстательная железа).
Наиболее распространенная опухоль — остеосаркома, поражает большеберцовую или бедренную кость. Немного реже встречается хондросаркома, она поражает хрящевые поверхности сустава, мениски. Доброкачественные опухоли коленного сочленения — хондрома, остеокластома, киста.
 Опухоли развиваются незаметно, не имея зачастую никаких симптомов на начальных стадиях. Единственным признаком развития заболевания может стать появление опухолевидного выроста, но не во всех случаях. В дальнейшем присоединяется боль, отечность колена, признаки интоксикации всего организма. Темпы роста опухоли, как и проявления симптомов, индивидуальны.
Опухоли развиваются незаметно, не имея зачастую никаких симптомов на начальных стадиях. Единственным признаком развития заболевания может стать появление опухолевидного выроста, но не во всех случаях. В дальнейшем присоединяется боль, отечность колена, признаки интоксикации всего организма. Темпы роста опухоли, как и проявления симптомов, индивидуальны.
 На поздних стадиях маловероятен благополучный исход, поэтому обнаружить опухоль и начать лечение нужно как можно раньше.
На поздних стадиях маловероятен благополучный исход, поэтому обнаружить опухоль и начать лечение нужно как можно раньше.
МРТ при опухолевом новообразовании является методом ранней диагностики, позволяющим назначить своевременное лечение и получить стабильный положительный результат.
На снимках можно увидеть отек, участки деформации костей с неоднородной структурой — очаги распада при остеосаркоме. Хондросаркома будет характеризоваться дольчатым строением с перегородками и плотными включениями. Доброкачественные опухоли и кисты имеют более однородную структуру.
Как выполняется магнитно-резонансная томография колена
Процедура проводится без предварительной подготовки со стороны пациента. Если назначена процедура магнитно-резонансной томографии с контрастным веществом, то оно вводится непосредственно перед проведением сканирования.
 Противопоказанием для проведения магнитно-резонансного исследования является наличие в теле пациента кардиостимулятора, электронных устройств, ферромагнитных элементов протеза внутреннего уха, кровоостанавливающих зажимов на сосудах головного мозга, металлических осколков внутри тела. Наличие протезов из титана в организме не препятствует проведению диагностики колена. Обо всех посторонних предметах, вживленных в тело, необходимо сообщить врачу перед проведением процедуры.
Противопоказанием для проведения магнитно-резонансного исследования является наличие в теле пациента кардиостимулятора, электронных устройств, ферромагнитных элементов протеза внутреннего уха, кровоостанавливающих зажимов на сосудах головного мозга, металлических осколков внутри тела. Наличие протезов из титана в организме не препятствует проведению диагностики колена. Обо всех посторонних предметах, вживленных в тело, необходимо сообщить врачу перед проведением процедуры.
Перед тем как лечь на стол томографа, пациент снимает с себя все металлические предметы, достает из карманов ключи и монеты. Процедура проводится в одноразовой одежде, которая выдается персоналом.
Диагностика проводится 30-40 минут, все это время необходимо лежать неподвижно, чтобы не испортить качество получаемого изображения. Корпус томографа оснащен переговорным устройством — если возникнет дискомфорт или вопрос, можно связаться с врачом. При боязни замкнутого пространства можно выбрать клинику с открытым типом томографа. Результат оформляется в виде описания и заключения врача-рентгенолога.
Источник

Термин «тендинит» (другие названия — лигаментит или тендиноз) состоит из двух латинских корней: «tendo» и «itis» – сухожилие и воспаление.
Означает оно воспаление сухожилий, которое чаще всего, особенно у спортсменов, поражает сухожилия коленной чашечки и близлежащих тканей.
Что это такое? ↑
Воспаление возникает в месте соприкосновения кости и сухожилия, а иногда – по ходу сухожилия.
Болезнь может поразить сустав в любом возрасте, не зависимо от пола, но чаще всего она поражает:
- людей после 40 лет;
- спортсменов;
- лиц, занимающихся физическим трудом с нагрузкой на колени;
- детей и подростков.

Рис.: травмы колена у гимнастов
Из видов спорта, которые чаще всего ведут к заболеванию связок, можно назвать велоспорт, баскетбол, волейбол и другие «прыгучие» виды, поэтому одна из разновидностей тендинита получила название «колено прыгуна».
Это заболевание поражает связку надколенника, идущую вниз от коленной чашечки, крепящуюся к большеберцовой кости и являющуюся продолжением связки четырехглавой бедренной мышцы. Эта связка помогает разгибать колено и поднимать ногу в вытянутом виде.
Чаще заболевание поражает колено толчковой ноги, но может поражать и оба.
Большие физические нагрузки причиняют микроскопические повреждения. При достаточном отдыхе они заживают, ткани восстанавливаются.
В противном случае микротравмы, накапливаясь, ведут к дегенерации сухожилий и развитию усталостных травм, к которым относят и тендинит коленного сустава.

Тендинит может также поражать людей, которые долгое время проводят в неудобной позе.
Начаться заболевание может с:
- тендобурсита (воспаления сухожильной сумки);
- тендовагинита (воспаления сухожильного влагалища).
Тендинит связок коленного сустава иногда путают с растяжением коленных сухожилий и связок.
Различают следующие виды тендинитов:
- острый (асептический и гнойный);
- хронический (фиброзный и оссифицирующий, возникающий из-за отложения солей).
В результате заболевания снижается механическая прочность связки надколенника, в результате чего может произойти ее частичный или полный разрыв.
 Что может спровоцировать сдвиг позвонков кзади? Узнайте из нашей статьи про ретролистез позвонка.
Что может спровоцировать сдвиг позвонков кзади? Узнайте из нашей статьи про ретролистез позвонка.
Какими признаками характеризуется синдром Клиппеля Фейля? Читайте здесь.
Причины возникновения ↑
Тендинит коленного сустава возникает по многим причинам, в частности из-за:
- длительной значительной нагрузки на сустав;
- травм и многочисленных микротравм;
- грибковых и бактериальных инфекций;
- заболеваний типа ревматоидного полиартрита или подагры;
- аллергических реакций на медицинские препараты;
- анатомических особенностей (разной длины ног, плоскостопия);
- ношения неудобной обуви;
- нарушения осанки;
- деформирующего артроза;
- неустойчивости и гиперподвижности коленного сустава;
- ослабления иммунитета;
- дегенеративных возрастных изменений сухожилий;
- дисбаланса мышц;
- паразитарного поражения организма.
В соответствии с причиной заболевания (отсутствием или наличием инфекционного компонента) выделяется два вида тендинита:
- неинфекционный (асептический) тендинит;
- инфекционный тендинит.

Определение причины возникновения заболевания является решающим фактором при назначении лечения, которое максимально быстро приведет к полному излечению.
Провоцирующими факторами могут стать длительный прием глюкокортикоидов и системные заболевания: ревматоидный артрит, хроническая почечная недостаточность, системная красная волчанка, сахарный диабет.
Симптомы и признаки заболевания ↑
Типичные проявления тендинита, по которым можно судить о наличии заболевания, включают:
- внезапная боль в воспаленной и близлежащих областях;
- боль «на погоду»;
- ограничение подвижности в суставе;
- повышенная чувствительность при прощупывании;
- покраснение и припухание в области поражения;
- поскрипывание сустава при движении.
Внезапная резкая боль может возникать при подъеме по лестнице и встать со стула.
Она мешает работать и вести нормальный образ жизни, и уж тем более заниматься спортом.
Типичные симптомы легко обнаруживаются при тщательном осмотре колена и при пальпации места крепления связок к наколеннику.

При глубокой локализации процесса боль возникает при глубоком продавливании связки.
Степени развития ↑
В развитии заболевания выделяют 4 этапа:
- болевые ощущения проявляются только после больших нагрузок;
- приступообразная тупая боль появляется при стандартных и даже слабых нагрузках после тренировки или физической работы;
- более интенсивная боль может появляться и в состоянии покоя;
- при прогрессировании патологии возможен разрыв связки надколенника.

Для назначения адекватного лечения необходимо верифицировать диагноз не только по причине возникновения заболевания, но и по стадии развития.
Методы диагностики ↑
Для уточнения диагноза врачом могут быть назначены диагностические обследования:
- Лабораторные исследования. Показывают изменения только в случаях, когда тендинит возникает на фоне инфекции или ревматоидного процесса.
- Рентген. Результаты рентгенологического обследования указывают только на патологию в последних стадиях заболевания, связанную с отложением солей и при возникновении тендинита в результате артрита или бурсита (воспаления суставной сумки).
- КТ и МРТ. Компьютерная и магниторезонансная томография помогают выявлять разрывы и дегенеративные изменения сухожилий, которые требуют уже хирургического вмешательства.
- УЗИ. Ультразвуковое исследование выявляет изменение структуры или сокращение сухожилия.

Правильная диагностика позволяет определить не только наличие стадию развития заболевания, но и определить, какое именно сухожилие и в каком месте подвержено воспалению.
Уточненный диагноз звучит уже более подробно, например «тендинит внутренней боковой связки коленного сустава 3 стадии», который ставится при воспалении внутренних коллатеральных связок коленных суставов.
Такая дифференциация позволяет определить необходимость мобилизации, ее срок и способы лечения.
 По каким признакам можно предположить растяжение связок в колене? Симптомы растяжения связок коленного сустава вы можете узнать из нашей статьи.
По каким признакам можно предположить растяжение связок в колене? Симптомы растяжения связок коленного сустава вы можете узнать из нашей статьи.
Если болит колено — к какому врачу идти? Ответ здесь.
Беспокоит боль в плечевом суставе при отведении руки назад? Узнайте, с чем это может быть связано, из этой статьи.
Лечение тендинита коленного сустава ↑
Тендинит коленного сустава в современных условиях лечится:
- медикаментозными средствами;
- физиотерапевтическими методами;
- хирургически;
- народными средствами;
- лечебной физкультурой.
Заболевания на 1, 2 и даже 3-й стадиях поддаются консервативным методам лечения.
Прежде всего, следует ограничить нагрузку на сустав или даже его полностью иммобилизировать.
Для снижения нагрузки на колено пользуются костылями или палочкой, а для иммобилизации колено гипсуют или надевают на него лангетку.
Используется сочетание физиотерапевтических процедур и медицинских препаратов.

Фото: тутор для иммобилизации коленного сустава
При неблагоприятном развитии заболевания предписано хирургическое вмешательство.
Для разгрузки связки надколенника используют:
- тейпирование (прикрепление специальных тейпов или лент к колену);
- ношение ортеза (наколенника).
Ортезы являются эффективным средством лечения заболеваний коленного сустава и подходят для профилактики повреждения сухожилий в процессе тренировок, занятий фитнесом и работе в саду.

Фото: ортез на коленный сустав
При хронических формах заболевания рекомендовано проведение массажа.
Видео: тейпирование коленного сустава
Медикаментозное лечение
Из лекарственных препаратов назначают противовоспалительные и обезболивающие средства из группы нестероидных препаратов (например, напроксен и ибупрофен).
Лекарства снимают боль и воспаления, но не ведут к полному выздоровлению. Они могут назначаться внутрь, в виде инъекций (для достижения быстрого эффекта) и в виде гелей, мазей и кремов наружно.
Длительное применение нестероидных препаратов может отрицательно сказаться на слизистой желудка, поэтому их назначение ограничивается двумя неделями.

При низкой эффективности данных препаратов для снятия боли и воспаления в очаг поражения вводятся инъекции кортикостероидов и обогащенной тромбоцитами плазмы.
При выраженном воспалительном процессе в случаях инфекционного происхождения тендинита могут назначаться антибиотики и другие антибактериальные препараты.
Инъекции кортикостероидов помогают облегчить боль, но злоупотреблять ими опасно, так как они могут ослабить сухожилия, что чревато их разрывом.
Инъекции обогащенной тромбоцитами плазмы являются новым методом лечения, которое способствует регенерации ткани сухожилия.
Физиотерапия
Из физиотерапевтических методов лечения, дающих положительный эффект в лечении тендинита применяют:
- ионофорез,
- магнитотерапию,
- электрофорез,
- УВЧ.

Помогают специальные комплексы упражнений ЛФК на растяжку мышц и их укрепление, которые также способствуют восстановлению сухожилия после лечения.
Операция
На 4-й стадии заболевания при надрыве или полном разрыве сухожилия необходима операция.
Оперативное вмешательство по удалению дегенеративных тканей в области надколенника осуществляется двух видов:
- артроскопическое (эндоскопическая хирургия);
- открытое (через обычный разрез).
При наличии костного нароста на надколеннике, приводящего к ущемлению связки, его можно удалять артроскопически, то есть через крошечные разрезы.

Рис.: артроскопия
Если в связке появились кисты или другие объемные изменения, то они исправляются только с помощью открытой операции.
Иногда кроме иссечения дегенеративных участков сухожилия. во время операции проводят выскабливание в нижней части надколенника, в результате чего активируется восстановительный процесс.
На последней стадии производится реконструкция связки надколенника для восстановления функций четырехглавой мышцы бедра.
Многие врачи считают необходимым при оперировании тендинита коленного сустава укорачивание нижнего полюса надколенника, так как считают, что из-за этого происходит ущемление связки.
Во время операции может быть частично или полностью удалено жировое тело Гоффа и перенесено место крепления связки в случае нарушения оси.
Хирургическое вмешательство осуществляют также при стенозирующем тендините (заболевании с сужением кровеносных сосудов).

Если заболевание сопровождается гнойным тендовагинитом, то производят срочное и вскрытие с откачиванием гноя из сухожильного влагалища.
Послеоперационный период составляет от двух до трех месяцев.
Народные средства
Лечение тендинита домашними народными средствами подразумевает снятие боли и воспаления воздействиями одновременно изнутри и снаружи.
Пероральное поступление позволяет поступать целебным препаратам в кровь через ЖКТ, а местное – проникать активным веществам напрямую через кожу.
Для приема внутрь рекомендуется:
- пить два раза в день чай из 1 чайной ложки смеси равных частей измельченных корней сассалария и имбиря;
- 0,5 граммов куркумина в день использовать в качестве приправы к еде для снятия боли и воспалительных процессов в сухожилиях;
- принимать 18-дневный настой на 0,5 литрах водки стакана перегородок грецкого ореха 3 раза в сутки по столовой ложке (категорически не показано лицам, управляющим автомобилем);
- принимать как чай приготовленный на водяной бане отвар 1 столовой ложки сухих ягод черемухи или трех ложек свежих ягод в стакане воды.

В домашних условиях для местного наружного применения рекомендуется:
- обездвиживание сустава с помощью шины или фиксирующей повязки;
- ледяной массаж (растирание) кусочками льда в течение 15-20 минут;
- компресс с соком алоэ из срезанных листьев, пролежавших сутки в холодильнике (в первые сутки 5-6 раз, потом на ночь);
- контрастные процедуры минимум через три дня обработки колена льдом;
- мазь с арникой для снятия воспаления и отечности для трехразового ежедневного смазывания;
- примочка из настоянных (в течение получаса) двух столовых ложек измельченного имбиря в двух стаканах кипятка трижды в сутки по десять минут.
Если сустав на ощупь не горячий, можно приступать к компрессам и контрастным процедурам.
Они заключаются в чередовании массажа льдом и прогревании пшенной крупой, подогретой на сковороде и помещенной в хлопчатобумажный мешочек или носок.
Такая процедура улучшает кровообращение и способствует восстановлению тканей.
При начальных стадиях и хронических формах лечение тендинита народными средствами может принести значительное облегчение, но до его начала следует посоветоваться с врачом.
Лечебная физкультура
Важная роль в профилактике и лечении заболевания 1-й и 2-й стадии отводится лечебной физкультуре.
Упражнения рассчитаны на растягивание и укрепление четырехглавой мышцы.
Занятия ЛФК могут занять до нескольких месяцев до полного восстановления и возможности приступить к тренировкам или обычным физическим нагрузкам.

Рис.: четырехглавая мышца бедра
Хороший эффект дают занятия йогой.
В комплекс лечебной физкультуры входят упражнения:
- вытягивание задних групп мышц бедра;
- вытягивание четырехглавой мышцы бедра;
- разгибание колена с сопротивлением;
- подъем ног вбок из положения «лежа на боку»;
- подъем прямой ноги вверх до половины из положения «лежа на спине»;
- ходьба с сопротивлением;
- махи ногой с сопротивлением;
- сжимание коленями мяча, прижимаясь спиной к стене;
- степ с подъемом на высоту двух кирпичей;
- изометрические сокращения мышц бедра, сгибая ноги в коленях в положении «сидя».
Профессиональным спортсменам рекомендуется после исчезновения болей добавить приседания на сквате (наклонной плоскости) с отягощением и без.
После лечения для возвращения в спорт или к обычным значительным физическим нагрузкам и в целях предупреждения рецидивов большое значение, особенно для спортсменов, имеет реабилитация.
Упражнения выполн
