Тофусы при подагре на мрт
Подагра — проявление нарушений обмена пуринов, сопровождающихся повторными острыми артритами, отложением уратов в околосуставных мягких тканях и поражением почек, включая нефролитиаз, при обязательном повышении уровня уратов в крови (при рН 7,4 98 % мочевой кислоты находится в крови в виде мононатриевой соли).
Этиология и патогенез
Мочевая кислота образуется на заключительном этапе обмена пуринов при окислении пуриновых оснований экзогенного и эндогенного происхождения — гуанина, гипоксантина и аденина. Важную роль в регуляции синтеза мочевой кислоты играет внутриклеточное содержание 5-фосфорибозил-1-пирофосфата, а также активность ряда ферментов, участвующих в обмене пуринов.
Депо мочевой кислоты в организме составляет примерно 1000 мг и ежедневно пополняется в основном благодаря синтезу нуклеопротеидов de novo (примерно 600 мг), а также поступлению их с пищей. Концентрация мочевой кислоты в жидкостях организма отражает баланс между скоростью ее продукции и выведения. 2/3 образующейся мочевой кислоты выделяется почками, 1/3 — через желудочно-кишечный тракт, где она разрушается бактериями. В норме в крови у мужчин концентрация уратов не превышает 0,07 г/л, у женщин — 0,06 г/л. Увеличение урикемии приводит к образованию перенасыщенного раствора и создает условия для выпадения кристаллов. Если уровень мочевой кислоты в крови постоянно превышает 0,10 г/л, то риск острой атаки подагры составляет 90 %. Для развития подагры имеет значение не только высокий уровень уратов в крови, но и снижение их растворимости, наблюдающееся при низких значениях рН и температуры (например, в области периферических суставов). Концентрация уратов в крови у мальчиков и девочек, не достигших полового созревания, одинаково низка — в среднем около 0,03-0,04 г/л. В последующем она возрастает, в большей степени у мужчин. У женщин уровень мочевой кислоты в крови увеличивается в период менопаузы. Полагают, что возрастные и половые различия урикемии обусловлены почечным клиренсом мочевой кислоты, на который оказывают влияние эстрогены и андрогены.
По эпидемиологическим данным частота гиперурикемии в популяции составляет 2-18 %, а заболеваемость подагрой — 0,2-0,35 случаев на 1000 населения. Подагра развивается при продолжительном сохранении упорной гиперурикемии, поэтому чаще встречается у взрослых мужчин (пик заболеваемости в 50 лет).
Гиперурикемия возникает в результате увеличения продукции мочевой кислоты и снижения ее экскреции.
Причины гиперурикемии:
1. Повышение продукции мочевой кислоты:
а) уменьшение активности гипоксантингуанинфосфорибозилтрансферазы (синдром Леша- Найхана);
б) повышение активности 5-фосфорибозил-1-пирофосфатсинтетазы;
в) неустановленные молекулярные нарушения;
г) увеличение скорости кругооборота пуринов (лимфопролиферативные заболевания, миеломная болезнь, талассемия, гемолитические анемии, полицитемия и др.);
д) недостаточность глюкозо-6-фосфатазы (гликогеноз I типа).
2. Снижение выведения мочевой кислоты:
а) острая и хроническая почечная недостаточность;
б) лекарственная терапия (тиазидовые диуретики и др.);
в) хроническая интоксикация свинцом;
г) повышение продукции молочной кислоты при употреблении алкоголя, интенсивной физической (мышечной) нагрузке, голодании;
д) первичный гиперпаратиреоидизм;
е) гипотиреоидизм.
У определенного числа больных в развитии подагры играют роль оба механизма. При увеличении синтеза мочевой кислоты ее экскреция с мочой после 5-дневной диеты с ограничением пуринов превышает 600 мг в сутки. У большинства больных первичной подагрой причина гиперпродукции мочевой кислоты остается неизвестной, а развитие заболевания, по-видимому, контролируется различными генами. Редкими причинами гиперурикемии являются недостаточность гипоксантингуанинфосфорибозилтрансферазы (синдром Леша — Найхана) и повышенная активность 5-фосфорибозил-1-пирофосфатсинтетазы, которые наследуются сцепленно с Х-хромосомой. Вторичная гиперурикемия наблюдается при ускорении кругооборота нуклеиновых кислот у больных лимфопролиферативными заболеваниями, гемолитической анемией, истинной полицитемией, раком, талассемией и др. Особенно часто уровень мочевой кислоты в крови повышается при активном лечении больных лимфомой, лейкозами; гиперурикемия нередко выявляется при псориазе.
Гиперурикемия часто является результатом уменьшения выведения мочевой кислоты почками вследствие уменьшения клубочковой фильтрации, повышения реабсорбции или снижения секреции в канальцах. Нарушение выведения мочевой кислоты может быть первичным и вторичным. Гиперурикемия осложняет лечение многими лекарственными веществами, прежде всего мочегонными средствами (особенно тиазидовыми), а также этамбутолом, производными салициловой кислоты, никотиновой кислотой и др. Экскреция мочевой кислоты снижается у больных ОПН и ХИН, хотя клинические проявления подагры у таких больных наблюдаются редко. Секрецию мочевой кислоты в канальцах угнетают органические кислоты, уровень которых повышается в организме при голодании, лактат-ацидозе, кетоацидозе. Определенное значение в развитии гиперурикемии имеет уменьшение объема внеклеточной жидкости (при кровотечении, надпочечниковой недостаточности, нефрогенном несахарном диабете) и другие механизмы.
Клиника
Хотя уровень мочевой кислоты в крови повышается уже в юношеском возрасте, однако клинические симптомы обычно появляются у мужчин в возрасте 40-50 лет. Развитию основных проявлений подагры предшествует длительная бессимптомная гиперурикемия, которую иногда обнаруживают случайно или при обследовании родственников больных подагрой. Г. А. Захарьин четко описал людей, у которых может развиться подагра — «хорошего сложения, излишнего питания и с хорошим пищеварением, хорошо кушающие и телесно недеятельные».
Основное проявление подагры, давшее название этой болезни, — суставной синдром, прежде всего внезапно развивающийся острый артрит. Провоцирующими факторами являются прием алкоголя, переедание, травма (в том числе оперативные вмешательства), потеря жидкости (в бане, во время работы в жарком климате), прием мочегонных и других лекарственных средств, острые инфекции, инфаркт миокарда, голодание. Наиболее часто наблюдается моноартрит с поражением большого пальца стопы, реже — полиартрит с вовлечением голеностопных, коленных, локтевых, лучезапястных и других суставов.
Особенностью подагрического артрита является резчайшая боль в суставе, которая появляется внезапно в ранние утренние часы («с пением петухов»). При осмотре пораженный сустав припухлый, имеется яркая гиперемия кожи вокруг него что симулирует рожистое или гнойное воспаление, особенно в связи с наличием лихорадки, лейкоцитоза, увеличения СОЭ. Острый подагрический артрит очень ярко описан крупнейшим английским клиницистом Т. Сиденхемом: «Боль подобна боли при вывихе… Затем появляется озноб, дрожь и небольшая лихорадка… Со временем боль нарастает, становится грызущей, давящей, сжимающей… Прикосновение постельного белья, сотрясение пола при ходьбе другого человека вызывает усиление болей. Ночь проходит в пытке, без сна, в метании». Симптомы острого воспаления обычно исчезают через несколько дней, реже — недель. В течение ближайшего года у большинства больных артрит рецидивирует, хотя возможны и длительные перерывы между приступами, в процесс вовлекаются новые суставы, постепенно развиваются их деформация и тугоподвижность.
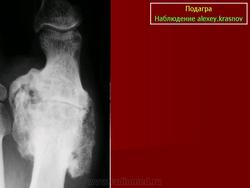
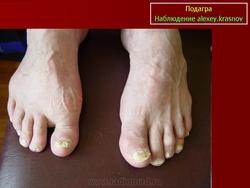
Рецидивирующие артриты нередко сопровождаются образованием тофусов — отложением уратов в околосуставных тканях, хрящах, синовиальной оболочке. В типичных случаях тофусы локализуются на ушных раковинах, локтевой поверхности предплечья, в области пяточного сухожилия. Тофусы похожи на ревматоидные узелки, однако в отличие от них могут изъязвляться, при этом выделяется мелоподобная пастообразная масса, содержащая мочевую кислоту. Иногда тофусы инфицируются. При длительном существовании тофусов развиваются необратимые изменения костной ткани — кистевидное разрежение и лизис. Хроническая подагра с тофусами нередко характеризуется сравнительно мягким течением и редкими приступами артрита.
Рано начатое лечение заболевания не только препятствует образованию тофусов, но и способствует их обратному развитию.
Прогноз чаще всего определяется наличием поражения почек — гиперурикемической нефропатии. До появления гемодиализа ХПН была причиной 25 % смертных случаев цри подагре. Выделяют несколько вариантов гиперурикемической нефропатии: 1) острая уратная; 2) хроническая уратная; 3) нефролитиаз. Острая уратная нефропатии развивается при внезапном массивном поступлении уратов в кровь, которое приводит к выпадению их в канальцах и даже мочеточниках. Обструкция канальцев сопровождается ОПН. В отличие от ОПН другой природы при острой уратной нефропатии гиперурикемия сочетается с гиперурикозурией. Острая уратная нефропатия нередко осложняет активную химиотерапию лейкозов (синдром «распада опухоли»), наблюдается после тяжелой физической нагрузки, при рабдомиолизе.
Хроническая уратная нефропатия характеризуется прогрессирующим поражением интерстициальной ткани почек в результате отложения кристаллов уратов — микротофусов. Основные симптомы — небольшая протеинурия, микрогематурия и снижение концентрационной функции почек, наблюдающееся задолго до появления азотемии. Со временем развивается прогрессирующая ХПН. Следует учитывать, что гиперурикемия и гиперурикозурия могут вызвать функциональные и структурные изменения в почках и при отсутствии других клинических проявлений подагры. Определенную роль в повреждении интерстициальной ткани почек играют иммунные нарушения — активация антигенных свойств базальной мембраны канальцев. Выделение группы больных интерстициальным нефритом или латентным гломерулонефритом, сопровождающихся нарушением пуринового обмена, имеет несомненное практическое значение для выработки рациональных подходов к лечению.
Камни в почках образуются у 20 % больных подагрой в результате повышенной экскреции мочевой кислоты с мочой. Развитию нефролитиаза спбсобствует высокая кислотность мочи. При наличии экскреции мочевой кислоты более 1100 мг/сут частота нефролитиаза достигает 50 %. При подагре учащаются также случаи образования камней, содержащих кальций.
Подагра нередко сочетается с ожирением, артериальной гипертензией, дислипидемией, ИБС.
Диагноз и дифференциальный диагноз
При наличии приступов острого артрита, тофусов и нефролитиаза у тучного мужчины среднего возраста заподозрить подагру нетрудно. Течение хронического подагрического артрита может напоминать таковое при РА. Основное значение в диагностике имеет выявление гипериурикемии. Следует определять также суточную экскрецию мочевой кислоты, которая может быть как сниженной, так и повышенной. При остром подагрическом артрите в синовиальной жидкости обнаруживают кристаллы уратов. Диагностическое значение имеет также эффективность колхицина, действие которого при подагрическом артрите сравнивают с действием нитроглицерина при стенокардии.




Источник
Подагра — что за болезнь
Заболевание, возникающее из-за нарушения метаболизма пуриновых оснований в организме.
- В 40% случаев сочетается с заболеванием отложения фосфатов кальция (как дополнительный фактор в пользу болезни нарушения обмена веществ).
- Подагрический артрит — артропатия с отложением кристаллов уратов в суставе и вне сустава (например, в почках)
- Манифестирует у 10% пациентов с гиперурикемией (уровень мочевой кислоты более 6,4 мг/дл, у 20—25% мужской популяции, особенно в процветающих нациях)
- Мужчины поражаются в 20 раз чаще, чем женщины
- Возраст манифестации подагры: после возраста 40 лет (у женщин, после менопаузы)
- В 60% заболевание поражает плюснефаланговые суставы большого пальца стопы (подагра на ногах)
- Также часто поражает голеностопный сустав (подагрический артрит голеностопного сустава), коленный сустав и пястно-фаланговый сустав большого пальца кисти
- В основе данной болезни обмена веществ — дисбаланс между продукцией и экскрецией мочевой кислоты
- Когда концентрация в сыворотке достигает предела растворимости, кристаллы уратов осаждаются в тканях
- Фагоцитоз кристаллов уратов лейкоцитами
- Апоптоз с освобождением ферментов и медиаторов, которые вызывают повреждение сустава.
Первичная (семейная) гиперурикемия:
- Частота составляет 90—95%
- Дефект фермента нарушает экскрецию мочевой кислоты или гиперпродукцию мочевой кислоты
- Нарушение диеты при подагре.
Вторичная гиперурикемия:
- почечная недостаточность
- Заболевания с накоплением высокого уровня дериватов пурина (миелопролиферативные и лимфопролиферативные нарушения)
- Использование цитостатиков и диуретиков
- Псориаз
- Эндокринные нарушения (например, гиперпаратиреоз)
- Употребление алкоголя.
Острая подагра:
- триггерные факторы включают обильное употребление жидкости и пищевые пристрастия («голод и переедание»), так же как и стресс.
КТ и МРТ диагностика подагрического артрита
Методы выбора
- Рентгенологическое исследование в двух проекциях
- УЗИ
- МРТ.
Что покажет рентген при подагрическом артрите
- Ранняя стадия или острая подагра: асимметричная припухлость мягких тканей в области сустава.
- Поздняя стадия подагры: латентное течение на протяжении 4—6 лет в случаях неадекватного лечения подагры
- (Около-)суставное, четко определяемое эрозированное поражение, часто со склеротическими границами
- Может присутствовать нависающий край без выраженного остеопороза
- Вторичные дегенеративные изменения суставов в течение заболевания
- Отсутствие околосуставной остеопении
- Возможно сочетание с хондрокальцинозом.
- Тофусы: воспалительные очаги в мягких тканях, окруженные кристаллами уратов
- Кальцинаты в поврежденных почках
- Шиловидные тофусы: шиловидная реакция надкостницы
- Костные тофусы: четко ограниченное, округлое остеолитическое поражение с/без склеротического кольца.
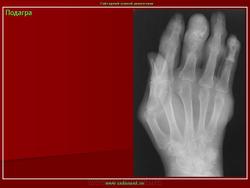
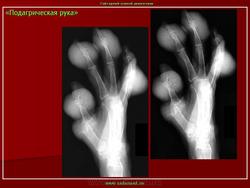
Запущенная подагра. Рентгенологическое исследование кисти демонстрирует выраженные подагрические изменения в среднем пальце. Краевое эрозирование и припухлость мягких тканей вокруг пястно-фалангового сустава указательного пальца. «Шип» определяется во второй пястной кости. Хондрокальциноз суставного диска дистального лучелоктевого сустава. В дистальном лучелоктевом суставе определяется деструкция. Кистозная деструкция визуализируется в дистальных отделах локтевой кости
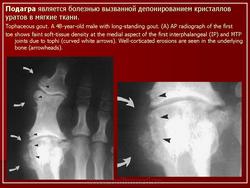
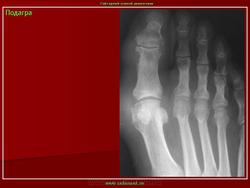
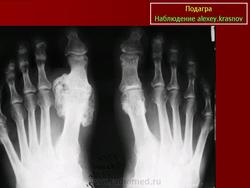
Пациент с установленной подагрой. Рентгенологическое исследование стопы демонстрирует эрозивные изменения медиальной части головки первой плюсневой кости с дегенеративными изменениями, являющиеся показателем наличия подагры в дополнение к вальгусной деформации большого пальца стопы.
а-с Типичные признаки поражения большого пальца стопы у пациента с подагрой: a) Припухлость мягких тканей вокруг плюснефалангового сустава, связанная с подагрой; b) Рентгенопрозрачный участок в головке первой плюсневой кости, вызванный образованием подагрического очага в костном мозге, так же как умеренные костные выросты в медиальной части; с) Манифестное эрозирование; d) Изображение в виде «алебарды» с распространенным тофусом; e) Выраженная подагрическая деструкция плюснефалангового сустава с блюдцевидным уплощением суставных поверхностей и шиповидным подагрическим очагом на проксимальной фаланге.
Что покажет УЗИ суставов при подагре
- Гиперэхогенные подагрические узлы (тофусы) в мягких тканях
- Центральная акустическая тень образована центрально расположенным кристаллом.
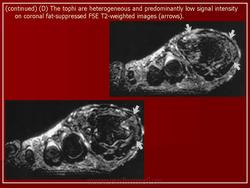
Что покажут снимки МРТ суставов при подагре
- У пациентов с неустановленным основным заболеванием, необходимо проведение МРТ для исключения злокачественного процесса
- Предоперационное исследование для лучшей оценки распространенности тофусов и их взаимосвязи с расположенными рядом анатомическими структурами
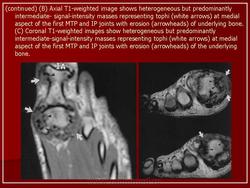
- Тофусы имеют гетерогенную интенсивность сигнала, возможно гипоинтенсивную в Т2-взвешенной последовательности
- Кристаллы уратов имеют низкую интенсивность сигнала.
- Мягкие ткани: умеренное увеличение интенсивности МР-сигнала на Т1-взвешенном изображении
- Более выраженное усиление интенсивности сигнала на Т2-взвешенном изображении
- Выраженное накопление контрастного вещества.
Клинические проявления
Клиническая классификация выделяет четыре стадии:
- Бессимптомная гиперурикемия (значительно более часто, чем манифестная подагра).
- Острая подагра.
- Межприступная стадия (интервал между двумя атаками подагры).
- Хроническая подагра с образованием тофуса (подагрического очага) и необратимых изменений сустава.
Острая подагра:
- внезапная атака, часто возникает ночью, чрезвычайно болезненный артрит с поражением одного сустава
- Покраснение
- Локальное повышение температуры
- Припухлость
- Генерализованные признаки воспалительного процесса (повышение температуры тела, лейкоцитоз, увеличение СОЭ).
Хроническая подагра:
- болевой синдром в области сустава
- Подагрический тофус
- Редко возникает в настоящее время (у пациентов с неадекватным лечением).
Методы лечения
— Диетотерапия: снижение массы тела, диета при подагрическом артрите суставов с низким содержанием пуринов, отказ от приема алкоголя
— Медикаментозная терапия направлена на лечение приведенных выше симптомов подагры: НПВС и колхицин в острой стадии;
Долговременная терапия с использованием урикостатических препаратов, а также препаратов, способствующих выведению мочевой кислоты
Течение и прогноз
- Благоприятный прогноз при адекватной профилактике и лечении признаков подагры
- Отсутствие лечения или неполноценное лечение подагрического артрита может приводить к прогрессированию симптомов и хроническому повреждению суставов и почек.
Что хотел бы знать лечащий врач
- Выраженность повреждения сустава
- В некоторых случаях — подтверждение предварительного диагноза.
Какие заболевания имеют симптомы, схожие с подагрическим артритом
Псевдоподагра
— Анализ синовиальной жидкости
— Отсутствие увеличения концентрации мочевой кислоты
— Обычно отсутствие эрозивных изменений
Острый артрит с поражением одного сустава/олигоартрит
— Клинические проявления, отсутствие увеличения концентрации мочевой кислоты
— Периостит и костные выросты при серонегативной спондилоартропатии
— Эрозивные изменения обычно четно не определяются
Активный остеоартрит (первого плюснефалангового сустава)
— Отсутствие эрозивных изменений
— Менее выраженная припухлость мягких тканей (первого плюснефалангового сустава)
Советы и ошибки
Ошибочная интерпретация поражения как признака активного остеоартрита или острого артрита с поражением одного сустава вместо острого подагрического артрита.
Источник
