Уреаплазма лекарства для иммунитета

 Возбудителями инфекций, объединяемых термином «уреаплазмоз», являются бактерии, среда обитания которых – слизистые половых органов и мочевыводящих путей человека. Это мельчайшие микроорганизмы, которые не имеют клеточной стенки и по своим биологическим свойствам занимают промежуточную нишу между одноклеточными организмами и вирусами, являясь мембранными паразитами. Уреаплазмы, колонизирующие слизистые мочеполового тракта, а также влагалища у женщин, относят к роду Ureaplasma и подразделяют на два вида – Ureaplasma parvum и Ureaplasma urealyticum. Уреаплазмоз – один из самых распространенных диагнозов в современных урологии и гинекологии.i Его часто называют «коммерческим», так как по одной из версий специалистов Ureaplasma является нормальным обитателем микрофлоры мочеполовых путей и не требует лечения. Так ли это?
Возбудителями инфекций, объединяемых термином «уреаплазмоз», являются бактерии, среда обитания которых – слизистые половых органов и мочевыводящих путей человека. Это мельчайшие микроорганизмы, которые не имеют клеточной стенки и по своим биологическим свойствам занимают промежуточную нишу между одноклеточными организмами и вирусами, являясь мембранными паразитами. Уреаплазмы, колонизирующие слизистые мочеполового тракта, а также влагалища у женщин, относят к роду Ureaplasma и подразделяют на два вида – Ureaplasma parvum и Ureaplasma urealyticum. Уреаплазмоз – один из самых распространенных диагнозов в современных урологии и гинекологии.i Его часто называют «коммерческим», так как по одной из версий специалистов Ureaplasma является нормальным обитателем микрофлоры мочеполовых путей и не требует лечения. Так ли это?
- Причины возникновения
- Симптомы заболевания
- Какие лекарственные препараты используются
- Иммуномодуляторы
- Применение противовирусных суппозиториев
Впервые уреаплазму в 1954 году обнаружил американский врач Шепард в выделениях пациента с негонококковым уретритом. Дальнейшие исследования показали, что Ureaplasma является уникальным представителем микрофлоры человека. Этот внутриклеточный паразит относится к семейству микоплазм. Он самый мелкий из свободно живущих микроорганизмов, лишенных клеточной стенки. С бактериями этот микроб схож некоторыми особенностями обмена веществ, а с вирусами – генетическим аппаратом и размером. Областью обитания данных микробов чаще всего является слизистая половых органов и мочевых путей, но иногда эти микроорганизмы обнаруживают в ткани легких и почек.
Несмотря на постоянно продолжающиеся научные исследования, врачи пока не пришли к единому выводу и окончательно не установили, является ли Ureaplasma абсолютным (обязательно вызывает заболевание) или относительным (может вызывать заболевание, но только при определенных обстоятельствах) возбудителем инфекции. Так, например, Ureaplasma urealyticum Комитетом экспертов Всемирной организации здравоохранения была отнесена к возбудителям заболеваний, которые передаются половым путем. При этом в МКБ–9 (1975 г.) и МКБ-10 (1989 г.) об уреаплазмозе как о самостоятельном заболевании не упоминается.ii
В конце прошлого века японские ученые провели масштабное исследование и установили, что возбудитель этой инфекции был выявлен почти у 80% женщин, включая беременных. Также исследователи отметили высокую частоту выявления этого микроорганизма у мужчин.
Ближайшим «родственником»Ureaplasma является микоплазма. Оба микроорганизма зачастую населяют половые пути одновременно, и в случае развития воспаления врачи говорят о микст-инфекциях, т.е. заболеваниях, имеющих причиной смешанную микрофлору. Также уреаплазмоз нередко идет «в комплекте» с такими заболеваниями, как хламидиоз, гонорея, гарднереллез, трихомониаз и даже безобидным на первый взгляд дисбактериозом. Сообщества микроорганизмов могут видоизменять картину заболевания и затруднять диагностику и поиск лекарства от уреаплазмы.iii
На территории РФ с 1998 г. по 2000 г. уреаплазмоз регистрировался как заболевание, передающееся половым путем, однако в 2000 г. это заболевание исключили из списка половых инфекций согласно приказу МЗ РФ № 315. Стоит ли в наши дни считать наличие Ureaplasma в организме состоянием, требующем лечения? Большинство врачей считает, что все зависит от наличия симптомов воспаления. Только после тщательной диагностики и постановки диагностики гинеколог или уролог решают, надо ли лечить данное заболевание.
Причины возникновения уреаплазмы у детей и взрослых

По одной из версий, факторами риска развития заболевания являются раннее начало сексуальной жизни, беспорядочные половые контакты, перенесенные венерические заболевания, гинекологические и урологические проблемы. Уреаплазмоз передается, в основном, половым путем или при тесном бытовом контакте – через белье и средства личной гигиены. При этом заразиться могут как взрослые, так и дети. Инфицирование может произойти на любом временном отрезке жизни, начиная с момента рождения. Внутриутробный путь заражения плода происходит через околоплодные воды женщины во время беременности или во время родов. Инкубационный период уреаплазмоза при передаче инфекции составляет примерно 2-4 недели. Данный срок зависит от иммунной защиты организма человека, а также от степени патогенности болезнетворного микроорганизма. Протекает уреаплазмоз в форме острой, хронической инфекции и в виде носительства.
У мужчин риску развития уреаплазмоза подвержены мочевой пузырь, уретра, простата, тестикулы, у женщин – влагалище, матка и ее придатки. При наличии Ureaplasma сперматозоиды могут утрачивать свою двигательную активность, при контакте вредных микроорганизмов и сперматозоида происходит растворение мембраны последнего.
Согласно другой версии ученых, Ureaplasma является естественным «жителем» мочеполовых путей мужчин и женщин. Ведь в норме в мочеполовых путях человека живет огромное количество микроорганизмов, и все они в той или иной степени принимают участие в поддержании нормального состояния влагалища или уретры. До тех пор, пока иммунитет крепкий и может противостоять заболеваниям, эти микроорганизмы не представляют опасности. Но как только сопротивляемость организма снижается, тут же нарушается микрофлора половых путей, как следствие – некоторые микроорганизмы, в том числе Ureaplasma, могут начать стремительно размножаться. И в этом случае без лечения обойтись нельзя.
Авторы, относящие Ureaplasma к абсолютным (обязательным) патогенам, считают, что они вызывают уретриты, цервициты, простатиты, послеродовые эндометриты, пиелонефриты, бесплодие, различную патологию беременности (хориоамниониты) и плода (легочную патологию), что требует применения средств для борьбы с ними. Другие исследователи полагают, что этот микроорганизм является частью нормальной флоры урогенитального тракта и способен вызывать инфекционно-воспалительные заболевания мочеполовых органов только при определенных условиях (например, при недостаточности иммунитета) или при соответствующих микробных ассоциациях.iv
Симптомы уреаплазмоза у женщин, мужчин и детей
Пока ученым удалось достичь единого мнения в том, что при нормальном уровне иммунной защиты организма женщин и мужчин микроорганизм может не проявлять себя на протяжении довольно длительного промежутка времени. Однако, как только организм подвергается воздействию какого-либо провоцирующего фактора, при присоединении вторичной инфекции или развитии сопутствующей патологии, заболевание может дать о себе знать.
Среди проявлений уреаплазмоза у женщин:
- слизистые прозрачные или белесоватые выделения из половых путей;
- боли и жжение в области мочеиспускательного канала, частое мочеиспускание;
- дискомфорт при половом акте, возникающий в результате дополнительного механического раздражения воспаленной слизистой;
- болезненность в нижней части живота, что может указывать на продвижение инфекции по половым путям с поражением слизистой матки и маточных труб.
Среди самых распространенных симптомов уреаплазмоза у мужчин:
- скудные, мутные выделения из мочеиспускательного канала, преимущественно после долгой задержки мочи (чаще всего по утрам);
- рези, боли при мочеиспускании, дискомфорт в области уретры.
Негонококковый уретрит — наиболее частое проявление уреаплазмоза у мужчин.
У многих мужчин при активизации Ureaplasma наблюдается склонность к вялотекущему, рецидивирующему течению заболевания, которое выражается в том, что выделения из уретры самопроизвольно то пропадают на определенный период времени, то появляются вновь. В некоторых случаях у мужчин также наблюдается орхоэпидимит (воспаление яичка и его придатков).v
До сих пор ведется много споров на тему причастности Ureaplasma к мужскому и женскому бесплодию, в том числе вторичному, невынашиванию беременности, многоводию и преждевременным родам. На сегодняшний день этот вопрос остается дискутабельным.
Уреаплазма при беременности: последствия для ребенка
Данные научной литературы в отношении влияния Ureaplasma на состояние детей тоже противоречивы. Одни исследователи относят этот микроорганизм к абсолютным патогенам, способным играть роль в развитии синдрома дыхательных расстройств, пневмонии и бронхолегочных дисплазии, а также вызывать генерализованный воспалительный процесс. Высказывается предположение о возможном значении инфицирования Ureaplasma в развитии патологии мочевыделительной системы и в возникновении аутоиммунных заболеваний у детей. Другие авторы относят Ureaplasma к условно-патогенным микроорганизмам, не имеющим самостоятельного значения в развитии воспалительного процесса.
Препараты для лечения уреаплазмы
В процессе лечения уреаплазмоза очень важно восстановить нормальную микрофлору органов мочеполовой системы и ликвидировать микст-инфекцию при ее наличии. Особенность Ureaplasma состоит в том, что этот микроорганизм нечувствителен к некоторым антибиотикам. По этой причине не стоит пытаться вылечить уреаплазму лекарственными средствами без обращения к врачу, руководствуясь советами, полученными от близких, или найденными в Интернете. Схему лечения этого заболевания должен составлять только врач после того, как пациент сдаст анализы и пройдет полную диагностику.
Форма применения антибактериальных препаратов может изменяться, поэтому врач может порекомендовать использовать препараты в виде таблеток, а также в виде присыпок, растворов или свечей. Кроме того, в некоторых случаях рационально применение противогрибковых средств.
По окончании лечения пациенту при необходимости может быть назначен курс физиотерапии и восстановительных препаратов и процедур.
Иммуномодуляторы при уреаплазме
В ряде случаев этиотропная терапия может являться частью комбинированной терапии, куда входит иммуномодулирующая терапия. В работах ученых, занимающихся проблемой Ureaplasma, сообщается о важности иммунологического статуса больного при уреаплазменной инфекции. Так как антибиотики, активные в отношении этой инфекции, обладают бактериостатическим, а не бактерицидным действием, определяющую роль играет иммунный ответ больного. Поэтому иммуномодулирующая терапия в сочетании с комплексным лечением усиливает защиту организма и помогает иммунной системе бороться с бактериями.
Для поддержания показателей иммунитета на необходимом уровне при Ureaplasma применяются препараты с содержанием интерферонов. Один из таких препаратов – это комплексный противовирусный иммуномодулирующий препарат ВИФЕРОН широкого спектра действия для детей и взрослых. Он обладает двойным действием – способствует блокировке вируса и восстановлению иммунитета. Оригинальная формула препарата включает сочетание интерферона альфа-2b и высокоактивных актиоксидантов (витамины С, Е). Препарат обладает универсальным действием при лечении в отношении широкого спектра вирусов и других возбудителей заболеваний.
ВИФЕРОН в составе комплексной терапии применяется у взрослых при ряде инфекционно-воспалительных заболеваний, включая уреаплазмоз, микоплазмоз, хламидиоз, цитомегаловирусную инфекцию, трихомониаз, гарднереллез, папилломавирусную инфекцию, бактериальный вагиноз, рецидивирующий влагалищный кандидоз.
Свечи от уреаплазмы: инструкция по применению
Рекомендуемая доза для взрослых–ВИФЕРОН 500 000 ME по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 5-10 суток. По клиническим показаниям терапия может быть продолжена.
Беременным со II триместра беременности (начиная с 14-й недели гестации) назначают ВИФЕРОН 500 000 ME по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 10 суток, затем в течение 9 дней 3 раза с интервалом в 3 дня (на четвертый день) по 1 суппозиторию 2 раза/сут через 12 ч. Далее каждые 4 недели до родоразрешения –препарат в дозировке 150 000 ME по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 5 суток. При необходимости назначают перед родоразрешением (с 38-й недели гестации) препарат в дозировке 500000 ME по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 10 суток.
Справочно-информационный материал
Автор статьи
Герасименко Игорь Олегович
Врач общей практики
Источники:
- [i]https://www.dntpasteur.ru/diagnostika-ureaplazmoza/
- [ii] https://ru.wikipedia.org/wiki/Уреаплазмоз
- [iii] https://www.eurolab-portal.ru/encyclopedia/patient.gynecology/49249/
- [iv] https://cyberleninka.ru/article/n/chastota-infitsirovaniya-i-zabolevaemost-detey-pri-vyyavlenii-ureaplazm-u-materey
- [v] https://www.krasotaimedicina.ru/diseases/zabolevanija_venereology/ureaplasmosis
Источник
Иммуномодуляторы при уреаплазме входят в комплексное лечение заболевания. Это необходимо для того, чтобы не только воздействовать на возбудителя патологии, но и укрепить здоровье.
Зачем нужны иммуномодулирующие средства?
Для лечения уреаплазмоза иммуномодуляторы используют с целью укрепления иммунитета и повышения собственных защитных сил больного. Ведь возбудитель недуга при попадании в организм человека длительное время может никак себя не проявлять. Более того, в небольшом количестве уреаплазма входит в состав нормальной микрофлоры влагалища. И только при значительном увеличении показателей возбудитель способен провоцировать возникновение заболевания, сопровождающегося воспалением репродуктивных органов.
 Как правило, развитие инфекции обусловлено сильным падением иммунитета. Это приводит к тому, что организм самостоятельно не способен справиться с условно-патогенными бактериями и они начинают активно размножаться. В основном это происходит после перенесенных оперативных вмешательств, психического или физического перенапряжения, тяжелых инфекционных или соматических заболеваний, переохлаждения, перегревания и многих других неблагоприятных факторов.
Как правило, развитие инфекции обусловлено сильным падением иммунитета. Это приводит к тому, что организм самостоятельно не способен справиться с условно-патогенными бактериями и они начинают активно размножаться. В основном это происходит после перенесенных оперативных вмешательств, психического или физического перенапряжения, тяжелых инфекционных или соматических заболеваний, переохлаждения, перегревания и многих других неблагоприятных факторов.
Список популярных иммуномодуляторов
Повысить иммунитет при инфекционных заболеваниях можно несколькими способами. Самый быстрый и эффективный — применение специализированных препаратов. Они выпускаются в разных лекарственных формах — суппозитории, таблетки, раствор для инъекций и др. Это позволит оказать как местное, так и системное воздействие на организм человека, способствуя повышению защитных сил. Для этого используют следующие группы лекарственных средств:
-
 Иммуноглобулины. Основной представитель — Уреаплазма Иммун. Препарат изготовлен из плазмы человека, предварительно очищенной и концентрированной. Основное активное вещество — специфические антитела класса G к Ureaplasma urealiticum. Обладает способностью нейтрализовать действие уреаплазмы в организме человека, повышая неспецифическую резистентность. Средство не применяют людям, у которых в анамнезе регистрировались аллергические реакции на белок.
Иммуноглобулины. Основной представитель — Уреаплазма Иммун. Препарат изготовлен из плазмы человека, предварительно очищенной и концентрированной. Основное активное вещество — специфические антитела класса G к Ureaplasma urealiticum. Обладает способностью нейтрализовать действие уреаплазмы в организме человека, повышая неспецифическую резистентность. Средство не применяют людям, у которых в анамнезе регистрировались аллергические реакции на белок. - Уреаплазма Иммун предназначена для внутримышечного введения. Кратность применения — 1 раз в 3 дня. Необходимая длительность лечения определяется индивидуально, в среднем состоит из 7 инъекций. Как правило, проводится параллельно с применением стандартной терапевтической схемы.
- Интерфероны. При лечении уреаплазмы у мужчин зачастую используют интерфероны. В их состав входят рекомбинантные интерфероны совместно с антиоксидантами. Препараты способствуют стимуляции мононуклеарно-фагоцитарной системы. При этом отличаются умеренным действием, благодаря чему не оказывают сильного влияния на иммунную систему.
-
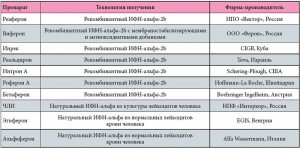 Применение интерферонов дает возможность снизить продолжительность лечения и значительно усилить действие антибактериальных препаратов. В терапии уреаплазмоза в основном используют Виферон, Лавомакс и др. Дозировка и продолжительность курса зависят от состояния больного и данных лабораторных методов исследования.
Применение интерферонов дает возможность снизить продолжительность лечения и значительно усилить действие антибактериальных препаратов. В терапии уреаплазмоза в основном используют Виферон, Лавомакс и др. Дозировка и продолжительность курса зависят от состояния больного и данных лабораторных методов исследования. - Стимуляторы образования эндогенного интерферона. Это вещества растительного или синтетического происхождения, основная роль которых заключается в активизации собственных защитных сил в организме больного. К этим препаратам относятся: Циклоферон, Левамизол, Цианокобаламин (витамин В12) и др.
- Стимуляторы клеточного иммунитета. Предназначены для повышения уровня Т-лимфоцитов. Для этого применяют препараты бактериального происхождения, биологические и синтетические средства. Основные иммуностимуляторы, которые используются при уреаплазме у женщин, — Миелопид, Тимоген, Тималин,
Натуральные иммуностимуляторы
 Укрепить иммунитет и усилить эффективность лекарств помогут средства природного происхождения. Они обладают не столь быстрым действием, как специфические иммуномодуляторы, но способны оказать выраженную помощь в борьбе с уреаплазмозом.
Укрепить иммунитет и усилить эффективность лекарств помогут средства природного происхождения. Они обладают не столь быстрым действием, как специфические иммуномодуляторы, но способны оказать выраженную помощь в борьбе с уреаплазмозом.
Дополнительными преимуществами народных методов является их совершенная безопасность для человека. Основные рецепты:
- Витаминизированная масса. Для ее приготовления можно использовать разные компоненты, такие как грецкие орехи, лимоны, курага, чернослив, изюм, мед и др. Все составляющие нужно смешать в равных долях и пробить на блендере. Готовое средство хранить в холодильнике и применять по 1 ст. л. ежедневно. Это позволит насытить организм всеми необходимыми витаминами и микроэлементами, повысить сопротивляемость к действию различных патогенных агентов, в т. ч. и уреаплазмы.
- Настой полыни. Издавна славится лечебными свойствами. Стимулирует обменные процессы, способствует очищению организма и выведению различных токсических веществ, повышает тонус, активизирует клеточный иммунитет. Иммуностимулирующие свойства проявляются при регулярном приеме настоя. Чтобы приготовить средство, 1 ст. л. растения необходимо залить 1 стаканом кипятка и укутать, чтобы раствор хорошо настоялся. Перед применением процедить и пить по 1 ст. л. трижды в день до приема пищи.
-
 Чеснок. Обладает многими полезными свойствами. Овощ не только укрепляет иммунитет, повышая защитные силы организма больного, но и губительно действует на патогенные и условно-патогенные бактерии, в т. ч. и на уреаплазму, усиливая эффективность медикаментозных препаратов. Для достижения положительного результата необходимо ежедневно съедать по 1–2 зубчика чеснока. Единственный недостаток этого натурального иммуностимулятора заключается в специфическом запахе, поэтому не подойдет пациентам, которые работают с людьми.
Чеснок. Обладает многими полезными свойствами. Овощ не только укрепляет иммунитет, повышая защитные силы организма больного, но и губительно действует на патогенные и условно-патогенные бактерии, в т. ч. и на уреаплазму, усиливая эффективность медикаментозных препаратов. Для достижения положительного результата необходимо ежедневно съедать по 1–2 зубчика чеснока. Единственный недостаток этого натурального иммуностимулятора заключается в специфическом запахе, поэтому не подойдет пациентам, которые работают с людьми.
Применение иммуномодуляторов в лечении уреаплазмоза способно помочь быстро справиться с заболеванием.
Нужно строго соблюдать разработанную терапевтическую схему и не пытаться самостоятельно корректировать назначения. Это грозит отсутствием положительного результата от лечения, вследствие чего значительно повышается риск рецидива.
Источник
Уреаплазменная инфекция вызвана бактериями.
Чтобы вылечить это заболевание, нужно в первую очередь уничтожить патогенных микроорганизмов.
Поэтому наиболее важное значение в терапии уреаплазмоза имеют антибиотики.
Схема лечения этого заболевания всегда включает системные антибактериальные препараты.
В качестве вспомогательных средств используется местная терапия.
Схема лечения уреаплазмоза у женщин и пациентов мужского пола используется одинаковая.
Исключение составляют случаи, когда пациентка беременна.
В таком случае многие процедуры и препараты ей противопоказаны.
Ведь они могут навредить развивающемуся плоду, особенно в первом триместре.
Также различия есть в местном лечении.
Ведь у пациентов разного пола структура репродуктивной системы значительно отличается.
Соответственно, меняется и способ доставки лекарственных препаратов к воспаленным органам.
Схемы терапии могут быть разными.
Они подбираются индивидуально под конкретного пациента.
Уреаплазмоз лечится гораздо тяжелее, чем многие другие половые инфекции.
К примеру, при гонорее или трихомониазе часто бывает достаточно лишь одного укола или таблетки для излечения.
Даже при сифилисе лечение может состоять из 2-3 инъекций, если заболевание выявлено в начальной стадии.
Но при уреаплазмозе требуется длительная антибиотикотерапия.
При остром уретрите, вагините или цервиците курс продолжается минимум 10 дней.
При хроническом воспалительном процессе он может быть более длительным.
Нередко курс достигает 1-2 недель.
В идеале лечение должно проводиться до полной элиминации возбудителя.
Стандартно используемые схемы лечения уреаплазмоза препаратами у мужчин и женщин:
- доксициклин – по 100 мг, в день;
- джозамицин – по 500 мг, дважды в день;
Эти препараты используются в течение 3-5 дней.
Возможно также использование азитромицина.
Этот препарат более удобен.
Его назначают по 500 мг в первый день, а затем ещё 2 дня по 250 мг в сутки.
Некоторые врачи лечат уреаплазму до тех пор, пока не снизится её количество в урогенитальном тракте.
Мы же считаем, что терапия должна проводиться до тех пор, пока бактерия не будет уничтожена полностью.
Ведь снижение её количества – лишь временная мера.
Целесообразность такого подхода сомнительна.
При снижении количества уреаплазм воспалительные процессы действительно прекращаются.
Риск осложнений или распространения инфекции снижается.
Но риск рецидива достаточно высокий.
Вполне вероятно, что при следующем снижении иммунитета, тяжелой болезни или беременности признаки уретрита, простатита, цервицита могут вернуться снова.
К тому же бактерия продолжает распространяться в структурах мочеполовой системы.
Она проникает во внутренние половые органы.
Это повышает риск их воспаления в будущем.
Если же полностью подавить инфекцию, то таких проблем не возникает.
Супруги получают возможность безопасно заниматься сексом, планировать семью.
Пациентам не приходится ожидать развития осложнений или повторных воспалений, если только не происходит повторное инфицирование уреаплазмой.
Препараты для лечения уреаплазмоза
Для лечения уреаплазмоза схема включает применение препаратов нескольких фармакологических групп.
Для этиотропной терапии обязательно назначаются антибиотики.
Без них эффективное лечение невозможно.
Все прочие лекарства имеют лишь вспомогательное назначение.
Они помогают:
- быстрее уничтожить микроорганизмы в урогенитальном тракте;
- убрать симптомы инфекционного заболевания;
- улучшить накопление антибиотиков в очаге воспаления, тем самым увеличивая эффективность этиотропной терапии;
- нормализовать состояние иммунной системы для предотвращения рецидива уреаплазмоза;
Применяются такие средства:
- антисептики – вещества, уничтожающие бактерий вне организма человека (применяются наружно);
- ферменты – улучшают доставку антибиотиков в органы мочеполовой системы, их накопление в очагах воспаления;
- иммуномодуляторы – усиливают функцию иммунной системы, помогая организму бороться с уреаплазмозом и его последствиями;
- нестероидные противовоспалительные, антигистаминные препараты, гели или спреи с лидокаином – помогают уменьшить симптомы в период болезни.
Дополнительно в схему лечения уреаплазмоза у мужчин могут быть включены процедуры, улучшающие проникновение антибиотиков в ткани простаты.
Это необходимо при сопутствующем воспалении предстательной железы.
В этот орган любые препараты проникают крайне трудно.
Часто не удается достичь достаточной концентрации антибиотиков в простате для полной её санации.
Чтобы повысить шансы успешной терапии, курс лечения уреаплазмоза антибиотиками может быть увеличен.
Кроме того, в схему лечения уреаплазмоза кроме препаратов включают массаж простаты или физиотерапию.
Эти процедуры усиливают кровоток в области предстательной железы.
Поэтому быстрее уходит отёк, и лучше проникают антибиотики в ткани этого органа.
Антибиотики при уреаплазмозе
В основном используются антибактериальные препараты таких фармакологических групп:
- макролиды;
- тетрациклины.
Как препараты резерва применяются фторхинолоны.
Но они дают меньший процент излечений, чем первые две группы антибиотиков.
Из макролидов обычно назначают джозамицин.
Он обладает высокой эффективностью в отношении уреаплазм.
Случаи резистентности к нему встречаются нечасто.
Джозамицин принимают курсом от 3 дней, по полграмма, дважды в сутки.
Используется также азитромицин.
Хотя его эффективность несколько ниже, этот препарат обеспечивает лучший комплаенс (готовность пациента соблюдать в полной мере врачебные назначения).
Потому что азитромицин реже принимают – всего 1 раз в сутки, а не 2 раза.
К тому же, курс терапии короче в 2 раза.
Это связано с тем, что препарат длительное время поддерживает высокую концентрацию в крови пациента.
Из тетрациклинов обычно используется доксициклин.
Он обладает более высоким профилем безопасности, в меньшей степени накапливается в костях и зубах.
Такое лечение лучше переносится.
Иногда назначаются при уреаплазмозе фторхинолоны.
Препарат выбора – левофлоксацин.
Он обеспечивает высокую эффективность, а принимается всего 1 раз в сутки.
Эти препараты часто используют:
- при проникновении уреаплазмы в структуры мочевыделительной системы (мочевой пузырь, почки);
- в случае сопутствующих воспалительных процессов, вызванных грамотрицательной условно-патогенной микрофлорой (например, кишечной палочкой);
- если первый курс лечения макролидами или тетрациклинами был неудачным;
- если на основные препараты есть аллергия или присутствуют другие противопоказания к их назначению.
Местное лечение при уреаплазмозе
Локальное применение антисептиков позволяет улучшить результаты терапии.
Она дает возможность избавиться от уреаплазмоза быстрее и снизить риск неудач.
Но применяется местное лечение только в дополнение к системной антибиотикотерапии, но ни в коем случае не вместо неё.
Потому что локально воздействующие препараты не способны уничтожить все очаги уреаплазменной инфекции.
Антисептики не проникают глубоко в ткани.
Поэтому полной санации мочеполовых путей они не обеспечивают.
Местное лечение предполагает использование:
- вагинальных свечей с антисептиками (например, хлоргексидин);
- инстилляции уретры растворами серебра (Колларгол, Протаргол);
- тампонада уретры (введение тампона, смоченного антисептиками).
Применение свечей или кремов доступно в домашних условиях.
Тампонада или инстилляция уретры проводится у врача.
Эту процедуру обычно повторяют несколько раз, через день.
Дополнительные препараты при уреаплазмозе
Лечение направлено не только на уничтожение бактерии.
Необходимо также предотвратить осложнения, снять симптомы, снизить риск рецидивов, восстановить функцию мочеполовой системы.
Дополнительно к этиотропному лечению часто назначаются ферменты.
Используется лонгидаза, химотрипсин, вобэнзим.
Ферменты позволяют на 20-40% увеличить концентрацию антибактериальных средств в структурах репродуктивной системы.
К тому же они уменьшают риск формирования спаек и рубцов.
Именно спаечные процессы становятся причиной:
- стриктур уретры;
- непроходимости фаллопиевых труб у женщин;
- внутриматочных синехий;
- обструктивного бесплодия у мужчин.
Таким образом, ферменты не только делают этиотропную терапию более эффективной, но также позволяют снизить риск осложнений уреаплазмоза.
Часто пациентам предлагается проверить свой иммунитет.
Для этого сдается иммунограмма.
У многих людей существующая в мочеполовой системе уреаплазма не приводит к воспалительным процессам.
Потому что бактерия сдерживается иммунной системой.
Развитие уретрита или другого воспалительного заболевания часто говорит о том, что иммунитет не справляется со своей функцией.
После консультации иммунолога пациенту подбирается индивидуальная схема стимуляции иммунной системы.
Иммуномодуляторы назначаются в таблетках и инъекциях.
Курс лечения может достигать нескольких месяцев.
Он увеличивает эффективность лечения хронического уреаплазмоза и снижает риск рецидива заболевания.
Лечение уреаплазмоза при беременности
Беременным многие препараты запрещены.
В первом триместре большинство лекарств не используются.
Потому что многие из них оказывают токсическое действие на плод.
В первом триместре закладываются основные органы и системы.
Поэтому при бесконтрольном приеме препаратов возможны грубые пороки развития или самопроизвольные аборты.
Лечение уреаплазмоза у женщин при беременности препаратами должно проводиться только врачом.
Схема подбирается индивидуально, исходя их:
- сроков гестации;
- выраженности воспалительного процесса;
- его распространенности;
- угрозы, которую несет в себе инфекционное заболевание;
- наличия сопутствующих инфекций.
К сожалению, именно после зачатия ребенка уреаплазмоз часто манифестирует.
В идеале обследоваться и пролечиваться нужно до беременности.
Так гораздо безопаснее – нет риска, что инфекция или препараты нанесут вред плоду.
Но не всегда женщины беременеют сознательно.
Иногда это получается случайно.
В таких ситуациях они попросту не успевают обследоваться на инфекции.
Уреаплазмоз может годами протекать без симптомов.
Потому что концентрация бактерий в половых органах небольшая.
Но при наступлении беременности метаболизм полностью перестраивается.
Начинает секретироваться большое количество прогестерона, усиливается выработка глюкокортикоидов.
Это защищает плод от атак иммунной системы.
Ведь он имеет отличный от материнского генотип и, по сути, является для организма инородным телом.
Но вместе с тем физиологическая иммуносупрессия открывает возможности для инфекционных агентов.
Если уреаплазма к этому времени сдерживалась иммунитетом, то теперь она получает больше свободы.
Популяция бактерий увеличивается, начинается воспалительный процесс в уретре и влагалище.
Стандартная схема лечения уреаплазмоза у женщин препаратами при беременности предусматривает назначение джозамицина.
Дозировка – 0,5 г в сутки.
Курс лечения обычно продолжается 5 дней.
По решению врача он может быть продолжен.
Альтернативным препаратом может быть азитромицин.
Он тоже назначается по стандартной схеме.
Нельзя использовать у беременных женщин доксициклин, любые другие антибиотики тетрациклинового ряда.
Запрещены и фторхинолоны.
Все эти препараты небезопасны для плода.
Доксициклин представляет наибольшую угрозу в 1 триместре.
Он ассоциируется с повышенным риском пороков развития.
Препарат проникает в ткани плода через плаценту.
Он образует прочные связи с ионами кальция.
Накапливается в зубах и костях плода.
Угнетает рост костной ткани.
Что же касается фторхинолонов, то они негативно влияют на развитие хрящевой ткани плода.
Этот эффект подтвержден в исследованиях на животных.
На людях он пока что не подтверждается.
Но всё же теоретически негативное влияние на плод возможно.
Поэтому врачи стараются избегать назначения фторхинолонов, особенно в первом триместре.
Тем более если нет угрозы жизни женщины, и есть другие антибиотики, которые более безопасны.
После лечения уреаплазмоза
После окончания терапевтического курса обязательно проводится лабораторный контроль излеченности.
Врач должен знать, сохранились ли уреаплазмы в структурах мочеполовой системы.
Через 2-4 недели после окончания терапии проводится клиническое обследования.
Доктор осматривает пациента на предмет наличия признаков воспаления.
Он берет мазки.
Проводится ПЦР для выявления ДНК микроорганизма.
Если уреаплазмы не обнаружены, это говорит о том, что используемые таблетки и методы лечения уреаплазмоза оказались эффективными.
Если же бактерии снова выявляются в анализе, курс лечения приходится повторять.
Он может быть назначен эмпирически.
Врач просто выбирает другую группу антибиотиков.
Так как с высокой вероятностью причиной неэффективности терапии является антибиотикорезистентность.
Возможно также проведение посева на уреаплазмы.
Это более эффективный способ вылечить хроническую форму патологии.
Потому что после выделения колоний проводится исследование, направленное на установление восприимчивости уреаплазмы к разным антибиотикам.
В результате врач получает антибиотикограмму.
В ней указано, какие антибактериальные средства убивают уреаплазм, а какие на неё практически не влияют.
Это снижает риск неудач в лечении в разы.
Ведь препараты, к которым чувствительность бактерий низкая, точно назначены не будут.
Народное лечение уреаплазмоза
Иногда пациенты пытаются избавиться от уреаплазмоза самостоятельно.
Причем, используют они для этого не антибиотики, а народные рецепты.
Берут их обычно из интернета.
Иногда рецепты черпают из совета людей, крайне далёких от медицины.
В основном они включают травы.
В интернете широко распространен рецепт, согласно которому используется такой сбор:
- корни аира;
- зверобой;
- клевер;
- укроп;
- фиалка;
- полынь;
- семена и листья подорожника.
Из этих трав делают отвар.
Пьют его по стакану, три раза в день.
Курс лечения длится 3 месяца.
Причем за год народные целители рекомендуют провести 2 или 3 таких курса.
Из одной только формулировки схемы народного лечения становится понятно, что:
- пить далеко не самый вкусный отвар придется по 600 мл в день;
- лечение длится от 6 до 9 месяцев в году;
- судя по его продолжительности, от уреаплазмоза вы вряд ли избавитесь.
Есть множество других рецептов.
Все они одинаковы по своей абсурдности и бесполезности.
Естественно, никакими травмами уреаплазмоз не лечится.
Нет таких растений, которые содержали бы в составе антибиотиков.
А при местном лечении уреаплазмоз нельзя вылечить даже современными антисептиками, которые имеют гораздо большую противомикробную активность, чем любые растения.
Поэтому в случае возникновения уреаплазмоза не стоит заниматься шаманством.
Оно приведет лишь к осложнениям и хронизации инфекции.
Лучше обратитесь к хорошему врачу.
Короткий курс антибиотиков с высокой ве
