Вакцинация детей против полиомиелита формирует иммунитет
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 17 января 2020;
проверки требуют 2 правки.
Два типа вакцины используются во всем мире для борьбы с полиомиелитом. Оба типа создают иммунитет к полиомиелиту, эффективно блокируют передачу от человека к человеку дикого полиовируса, тем самым защищая как отдельных реципиентов вакцины, так и более широкое сообщество (так называемый коллективный иммунитет)[1].
Первая вакцина против полиомиелита была разработана вирусологом Хилари Копровским на основе одного серотипа живого, но аттенуированного (ослабленного) вируса[en]. Прототип вакцины Копровского был дан восьмилетнему мальчику 27 февраля 1950 года[2]. Копровский продолжил работу над вакциной на протяжении 1950-х годов, что привело к крупномасштабным испытаниям в тогдашнем Бельгийском Конго и вакцинации семи миллионов детей в Польше против серотипов PV1 и PV3 в 1958—1960 годах[3].
Вторая инактивированная вакцина была разработана в 1952 году Джонасом Солком из Питтсбургского университета и представлена миру 12 апреля 1955 года[4]. Инактивированная вакцина Солка (ИПВ, англ. IPV) основана на полиовирусе, выращенном в клеточной линии HeLa и химически инактивированном формалином[5]. После инъекции двух доз IPV свыше 90 % из числа вакцинированных вырабатывают защитные антитела ко всем трём серотипам полиовируса, и более 99 % имеют иммунитет к полиовирусу после трёх доз[6].
Впоследствии Альберт Сэйбин разработал ещё одну живую полиомиелитную пероральную вакцину (Живая вакцина Сэйбина, ОПВ, англ. OPV). Она была создана путём повторного прохождения вируса через нечеловеческие клетки при температурах ниже физиологических[7]. Аттенуированный полиовирус в вакцине Сэйбина очень эффективно реплицируется в пищеварительном тракте, основном месте инфекции и репликации дикого полиовируса, однако вакцинный штамм не способен реплицироваться в тканях нервной системы[8]. Разовая доза пероральной полиомиелитной вакцины Сэйбина формирует иммунитет ко всем трём серотипам полиовируса у около 50 % реципиентов. Три дозы живой ослабленной вакцины OPV производят защитные антитела ко всем трём серотипам полиовируса у более чем 95 % реципиентов[6]. Клинические испытания вакцины Сэйбина началась в 1957 году[9], а в 1958 году он был выбран Национальными институтами здравоохранения США в конкуренции с живыми вакцинами Копровского и других исследователей[3]. После получения лицензии в 1962 году[9], вакцина быстро стала единственной используемой против полиомиелита во всём мире[3].
Вакцина OPV была выбрана во многих странах для контроля над распространением полиомиелита, поскольку является недорогим и простым средством, даёт хороший иммунитет в кишечнике (что помогает предотвратить заражение диким вирусом в областях, где он является эндемическим)[10]. В очень редких случаях (примерно в одном случае на 750 000 реципиентов вакцины) ослабленный вирус в вакцине OPV возвращается в форму, которая может парализовать[11]. Большинство развитых стран перешли к вакцине IPV, которая не может обратиться, либо в качестве единственной вакцины против полиомиелита, либо в комбинации с пероральной вакциной против полиомиелита[12].
Первые полиомиелитные вакцины появились в 1950—1960-х годах. Они сразу понизили заболеваемость по всему миру[13]. Существует два типа вакцин: инактивированная Солка (повышенная иммуногенность для подкожного введения) и живые вакцины Чумакова[13] и Сэбина (для приема внутрь). В состав вакцин вместе с иммуногенными компонентами входят неомицин, стрептомицин и полимицин. Эти препараты не позволяют расти бактериям[14]. Обе вакцины могут быть как трёхвалентны, так и моновалентны. Для плановой вакцинопрофилактики используют трехвалентные вакцины. Моновалентные рекомендовано применять в условиях эпидемической вспышки, вызванной одним из трех типов вируса.
Инактивированная вакцина содержит вирус полиомиелита, убитый формалином. В России она вводится с трёхмесячного возраста двукратно внутримышечно и вызывает выработку специфического гуморального иммунитета. Инактивированная вакцина защищает ребёнка от болезни, но не предотвращает размножение вируса в его кишечнике, в результате которого ребёнок, в случае заражения полиовирусом, может заразить других детей в семье или в организованном коллективе.
Живая полиомиелитная вакцина содержит живой ослабленный (аттенуированный) вирус, она вводится перорально (капли в рот), стимулирует помимо гуморального ещё и тканевой иммунитет, что позвояет не только защитить самого ребёнка, но и предотвращает циркуляцию вируса в окружающей среде. Живой вакциной детей иммунизируют, начиная с 6-месячного возраста. Обязательным условием применения живой полиовакцины является предварительная двукратная вакцинация данного ребёнка инактивированной полиомиелитной вакциной.
В настоящее время единственный производитель вакцины против полиомиелита на территории России ФГУП «Предприятие по производству бактерийных и вирусных препаратов Института полиомиелита и вирусных энцефалитов им. М. П. Чумакова» выпускает только живые вакцины против полиомиелита. Другие препараты для проведения вакцинации традиционно закупаются за рубежом. Однако в феврале 2015 года предприятие представило первые образцы инактивированной вакцины собственной разработки. Начало её использования было запланировано на 2017 год[15].
Примечания[править | править код]
- ↑ Fine P, Carneiro I. Transmissibility and persistence of oral polio vaccine viruses: implications for the global poliomyelitis eradication initiative (англ.) // American Journal of Epidemiology[en]. — 1999. — Vol. 150, no. 10. — P. 1001–1021. — doi:10.1093/oxfordjournals.aje.a009924. — PMID 10568615.
- ↑ Polio (англ.). History Of Vaccines. Колледж врачей Филадельфии[en]. Дата обращения 21 августа 2014.
- ↑ 1 2 3 Competition to develop an oral vaccine (англ.). Polio Eradication. Sanofi Pasteur Inc.. Дата обращения 21 августа 2014. Архивировано 7 октября 2007 года.
- ↑ Byron Spice. Tireless polio research effort bears fruit and indignation (англ.). Pittsburgh Post-Gazette (4 April 2005). Дата обращения 21 августа 2014.
- ↑ Kew O, Sutter R, de Gourville E, Dowdle W, Pallansch M (2005). «». Annu Rev Microbiol 59: . doi:. PMID. Vaccine-derived polioviruses and the endgame strategy for global polio eradication (англ.) // Annual Review of Microbiology. — 2005. — Vol. 59. — P. 587–635. — doi:10.1146/annurev.micro.58.030603.123625. — PMID 16153180.
- ↑ 1 2 Poliomyelitis // Epidemiology and Prevention of Vaccine-Preventable Diseases (The Pink Book). — 12th ed.. — Washington, D.C.: Public Health Foundation, 2012. — P. 249–261.
- ↑ Sabin AB, Boulger LR. History of Sabin attenuated poliovirus oral live vaccine strains (англ.) // Journal of Biological Standardization. — Elsevier Science, 1973. — Vol. 1, no. 2. — P. 115–118. — ISSN 0092-1157. — doi:10.1016/0092-1157(73)90048-6.
- ↑ Sabin A, Ramos-Alvarez M, Alvarez-Amezquita J, et al. Live, orally given poliovirus vaccine. Effects of rapid mass immunization on population under conditions of massive enteric infection with other viruses (англ.) // Journal of the American Medical Association. — 1960. — Vol. 173, no. 14. — P. 1521–1526. — doi:10.1001/jama.1960.03020320001001. — PMID 14440553.
- ↑ 1 2 Salk produces polio vaccine (англ.). A Science Odyssey: People and Discoveries. WGBH Boston (1998). Дата обращения 21 августа 2014.
- ↑ Poliomyelitis prevention: recommendations for use of inactivated poliovirus vaccine and live oral poliovirus vaccine. American Academy of Pediatrics Committee on Infectious Diseases (англ.) // Pediatrics[en] : Journal. — Американская ассоциация педиатров[en], 1997. — Vol. 99, no. 2. — P. 300—305. — ISSN 0031-4005. — doi:10.1542/peds.99.2.300. — PMID 9024465.
- ↑ Racaniello V. One hundred years of poliovirus pathogenesis // Virology[en] : Journal. — 2006. — Т. 344, № 1. — С. 9–16. — ISSN 0042-6822. — doi:10.1016/j.virol.2005.09.015. — PMID 16364730.
- ↑ Poliomyelitis (Polio) (англ.). International travel and health. World Health Organization. Дата обращения 21 августа 2014.
- ↑ 1 2 Фармацевтический вестник — Молниеносная война русских против полиомиелита
- ↑ Д. Марри. Инфекционные болезни у детей. — М.: Практика, 2006. — С. 148—150, 597—603. — 928 с. — 5000 экз. — ISBN 5-89816-075-2.
- ↑ [1] ТАСС — В Нацкалендарь прививок к 2017 году войдут только российские вакцины против полиомиелита, 25.02.14
Источник
Вакцину против полиомиелита начинают вводить малышам с первых месяцев жизни, часто совмещая ее с другими прививками. Но действительно ли она так «безобидна»? И насколько важна ее роль в формировании иммунитета ребенка к такому опасному заболеванию как полиомиелит?
Проявления болезни и пути заражения
Полиомиелит (от греч. polios – «серый», относящийся к серому веществу головного и спинного мозга; от греч. myelos – «спинной мозг») – это тяжелое инфекционное заболевание, которое вызывают вирусы полиомиелита 1, 2, 3 типа. Характеризуется поражением нервной системы (преимущественно серого вещества спинного мозга), что приводит к параличам, а также — воспалительными изменениями слизистой оболочки кишечника и носоглотки, протекающими под «маской» ОРЗ или кишечной инфекции.
Эпидемические вспышки чаще всего связаны с вирусом полиомиелита 1 типа.
Эпидемии полиомиелита отмечались на протяжении всей истории человечества. В 50-е годы XX века двум американским ученым – Сэбину и Солку впервые удалось создать вакцины от этого заболевания. Первый исследователь предложил в этом качестве средство, содержащее ослабленные живые вирусы полиомиелита, второй – разработал вакцину из убитых вирусов заболевания.
Благодаря вакцинации, опасную болезнь удалось победить. Однако в некоторых регионах мира в природе до сих пор циркулируют так называемые дикие вирусы полиомиелита, и непривитые люди могут заболеть.
Заболевание передается от человека к человеку при разговоре, чихании или через загрязненные предметы, пищу, воду. Источником инфекции является больной человек. В связи с высокой заразностью, инфекция быстро распространяется, но подозрение, что началась вспышка полиомиелита, возникает, когда отмечают первый случай паралича.
Инкубационный период заболевания (от момента заражения до появления первых симптомов) длится 7-14 дней (может колебаться от 3 до 35 дней). Вирусы попадают в организм через слизистые оболочки носоглотки или кишечника, размножаются там, затем проникают в кровь и достигают нервных клеток головного, но чаще всего, спинного мозга, и разрушют их. Это и определяет появление параличей.
Формы течения полиомиелита
Вирусоносительство
Если вирус не выходит за пределы носоглотки и кишечника, то клинически заболевание не проявляется у зараженного человека. Однако сам заразившийся является источником инфекции для других.
Непаралитические формы
Это относительно благоприятный вариант течения болезни.
Если вирусу удается проникнуть в кровь, то заболевание протекает как ОРЗ (с лихорадкой, недомоганием, насморком, болью и покраснением в горле, нарушением аппетита) или острая кишечная инфекция (с учащенным разжиженным стулом).
Другая форма — возникновение серозного менингита (поражения оболочек головного мозга). Появляется лихорадка, головная боль, рвота, напряжение мышц шеи, в результате чего невозможно приблизить подбородок к груди (симптомы, свидетельствующие о вовлечении мозговых оболочек в воспалительный процесс), подергивания и боль в мышцах.
Паралитическая форма
Это самое тяжелое проявление полиомиелита. Болезнь в этом случае начинается остро, с высокой температуры, недомогания, отказа от еды, в половине случаев появляются симптомы поражения верхних дыхательных путей (кашель, насморк) и кишечника (жидкий стул), а через 1-3 дня присоединяются симптомы поражения нервной системы (головная боль, боли в конечностях, спине). Больные сонливы, неохотно меняют положение тела из-за болей, у них отмечаются мышечные подергивания. Это предпаралитический период, который длится 1-6 дней. Затем снижается температура, и развиваются параличи. Происходит это очень быстро, в течение 1-3 дней или даже нескольких часов. Может быть парализована одна конечность, но значительно чаще обездвиживаются и руки, и ноги. Возможны также поражения дыхательной мускулатуры, что приводит к нарушению дыхания. В редких случаях возникают параличи мышц лица. Паралитический период длится до 2-х недель, а затем постепенно начинается восстановительный период, который продолжается до 1 года.
В большинстве случаев полного восстановления не происходит, конечность остается укороченной, сохраняется атрофия (расстройство питания тканей) и изменение мышц.
Стоит отметить, что параличи возникают лишь у 1% заразившихся.
Диагностика заболевания
Диагноз устанавливается на основании характерных внешних проявлений болезни и эпидемиологических предпосылок: например, при наличии зараженных или больных в окружении пациента, а также – в летнее время. Дело в том, что в жаркие дни люди (и особенно дети) много купаются, а вирусом можно заразиться, заглотив воду из открытого водоема. Кроме того, диагностировать полиомиелит позволяют данные лабораторного исследования (например, выделение вируса из носоглоточной слизи, кала и крови больного, исследование спинномозговой жидкости). Но эти исследования дорого стоят и проводятся не в каждой больнице, а тем более, поликлинике. Для проведения подобных анализов создана сеть центров по лабораторной диагностике полиомиелита, куда доставляется для изучения материал от больного.
Устанавливаем защиту
Учитывая, что полиомиелит – вирусная инфекция и специфической терапии, воздействующей именно на эти вирусы, нет, единственным эффективным средством предупреждения болезни является прививка.
Для вакцинации против полиомиелита применяют два препарата: оральную (от лат. oris рот, относящийся ко рту) живую полиомиелитную вакцину (ОПВ), содержащую ослабленные измененные живые вирусы полиомиелита, раствор которой капают в рот, и инактивированную полиомиелитную вакцину (ИПВ), содержащую убитые дикие вирусы полиомиелита, которая вводится с помощью инъекций.
Обе вакцины содержат 3 типа вируса полиомиелита. То есть, защищают от всех существующих «вариаций» этой инфекции. Правда, ИПВ пока в нашей стране не производят. Зато имеется зарубежная вакцина ИМОВАКС ПОЛИО, которую можно использовать для прививки. Кроме того, ИПВ входит в состав вакцины ТЕТРАКОК (комбинированной вакцины для профилактики дифтерии, столбняка, коклюша, полиомиелита). Оба эти препарата используются на коммерческих условиях по желанию родителей.
Вакцины против полиомиелита могут вводиться одновременно с иммуноглобулином и любыми другими вакцинами, за исключением БЦЖ.
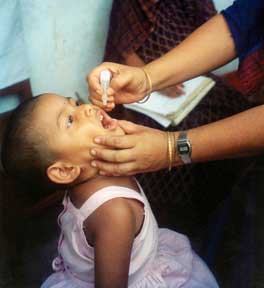
Оральная полиомиелитная вакцина
Оральная полиомиелитная вакцина — жидкое вещество розового цвета, горько-соленое на вкус.
Метод введения: закапывание в рот, малышам — на лимфоидную ткань глотки, детям старшего возраста — на поверхность небных миндалин, где и начинает формироваться иммунитет. В этих местах отсутствуют вкусовые сосочки, и ребенок не почувствует неприятного вкуса вакцины. Иначе возникнет обильное слюнотечение, малыш проглотит препарат, он попадет со слюной в желудок и там разрушится. Прививка будет неэффективна. ОПВ закапывают из одноразовой пластмассовой капельницы или с помощью одноразового шприца (без иглы).
Доза зависит от концентрации препарата: 4 капли или 2 капли. Если малыш срыгнул после получения вакцины, процедуру повторяют. После повторного срыгивания вакцину больше не вводят, а следующую дозу дают через полтора месяца. В течение часа после введения ОПВ нельзя кормить и поить ребенка.
Схема иммунизации:
Первые три прививки по календарю вакцинации проводят в 3, 4,5 и 6 месяцев, далее следуют ревакцинации однократно в 18, 20 мес. и в 14 лет. Считается, что только 5 введений полиомиелитной живой вакцины полностью гарантируют отсутствие заболеваний паралитическим полиомиелитом при встрече с инфекцией. Если при иммунизации график прививок нарушен, и интервалы между введениями вакцины получились более длительными, то заново прививать ребенка не нужно, просто следует продолжить введение всех недостающих прививок.
Реакция организма
После введения ОПВ вакцинальные реакции (местная или общая), как правило, отсутствуют. В крайне редких случаях возможно появление субфебрильной температуры (до 37,5 градусов С) спустя 5-14 дней после прививки. У детей раннего возраста изредка наблюдается учащение стула, которое сохраняется в течение 1-2 дней после прививки и проходит без лечения. Эти реакции не являются осложнениями. Если нарушения стула носят выраженный характер (в кале имеется слизь, зелень, прожилки крови и пр.) и продолжаются долгое время, это может быть проявлением кишечной инфекции, которая по времени случайно совпала с вакцинацией.
Как «работает» прививка
Оральная живая полиомиелитная вакцина длительно (до 1 месяца) сохраняется в кишечнике и, как все живые вакцины, формирует в организме привитого человека иммунитет, практически идентичный тому, который возникает после перенесения самой инфекции. При этом синтезируются антитела (защитные белки) в крови и на слизистой кишечника (так называемый секреторный иммунитет), не позволяющие «дикому» вирусу проникнуть в организм. Кроме того, формируются специфические защитные клетки, которые способны распознавать в организме вирусы полиомиелита и уничтожать их. Важно и другое свойство: пока вакцинный вирус живет в кишечнике, он не пускает туда «дикий» вирус полиомиелита. Поэтому в регионах, где есть полиомиелит, новорожденных детей прямо в роддоме прививают живой вакциной, чтобы защитить кроху на первом месяце жизни от инфицирования. Длительного иммунитета такая прививка не формирует, поэтому ее называют «нулевой». А первую вакцинирующую дозу ребенку вводят в 2 месяца и продолжают прививать его по полной схеме.
У живой вакцины против полиомиелита есть еще одно неожиданное свойство – она стимулирует в организме синтез интерферона (противовирусного вещества). Поэтому косвенно такая прививка может защитить от гриппа и других вирусных респираторных инфекций.
Осложнения
Единственным тяжелым, но, к счастью, очень редким осложнением на прививку ОПВ является вакциноассоциированный полиомиелит (ВАП). Это заболевание может развиться при первом, реже — втором и крайне редко при третьем введении живой вакцины, в тех случаях, когда ее привили ребенку с врожденным иммунодефицитом или СПИД-больному в стадии иммунодефицита. Предрасполагают к возникновению ВАП и врожденные пороки развития желудочно-кишечного тракта. В иных случаях это осложнение не развивается. Лица, перенесшие вакциноассоциированный полиомиелит, в дальнейшем должны продолжать прививки, но только инактивированной полиомиелитной вакциной (ИПВ).
Инактивированная полиомиелитная вакцина
Инактивированная полиомиелитная вакцина выпускается в жидком виде, расфасованная в шприц-дозы по 0,5 мл.
Метод введения: инъекция. Малышам до 18 мес. — подкожно в подлопаточную область (возможно, в плечо) или внутримышечно в бедро, детям более старшего возраста — в плечо. Никаких ограничений по времени еды и питья не требуется.
Схема иммунизации
Первичный курс прививок составляют 2 или 3 введения вакцины с интервалом 1,5-2 месяца. Иммунитет создается и после 2-х введений, но в ряде случаев предпочтительнее ввести вакцину трижды. Это особенно важно для детей со сниженным иммунитетом, которым требуются большие дозы или большая кратность введения препарата для формирования стойкого иммунного ответа. Имеются в виду малыши с хроническими заболеваниями, иммунодефицитными состояниями, а также перенесшие операцию по удалению селезенки.
Через 1 год после третьего введения проводят первую ревакцинацию. Вторая предусмотрена через 5 лет, больше ревакцинаций не требуется.
Реакция организма
После введения ИПВ у 5-7% привитых могут быть местные вакцинальные реакции (что не является осложнением прививки) в виде отека и красноты, не превышающих 8 см в диаметре. В 1-4% случаев отмечаются общие вакцинальные реакции в виде кратковременного невысокого подъема температуры, беспокойства ребенка в первый-второй день после прививки.
Как «работает» прививка
На введение инактивированной полиомиелитной вакцины у привитого человека вырабатываются антитела в крови. Однако на слизистой кишечника они практически не формируются. Не синтезируются и защитные клетки, способные распознавать и уничтожать в организме вирусы полиомиелита вместе с возбудителем, как это бывает при прививании ОПВ. Это является существенным минусом ИПВ.
Однако при использовании инактивированной вакцины никогда не бывает вакциноассоциированного полиомиелита и ее можно смело вводить детям с иммунодефицитом.
Осложнения
Побочным эффектом ИПВ может быть, в очень редких случаях, аллергическая сыпь.
ВНИМАНИЕ! Лицам, перенесшим полиомиелит, в дальнейшем необходимо продолжить вакцинацию, так как повторное заболевание может быть вызвано другим типом вируса.
Непривитые, будьте осторожны!
Люди, не имеющие прививок от полиомиелита (вне зависимости от возраста), которые при этом страдают иммунодефицитом, могут заразиться от привитого ребенка и заболеть вакциноассоциированным полиомиелитом (ВАП).
Описаны случаи, когда от привитых детей заражались родители, больные СПИДом, в стадии иммунодефицита, а также – родственники с первичным иммунодефицитом или те, кто получает лекарства, подавляющие иммунную систему (при лечении онкологических заболеваний). Для предотвращения подобных ситуаций ребенка рекомендуется прививать инактивированной полиомиелитной вакциной, а также мыть руки после подмывания малыша и не целовать привитого в губы.
Вакцинация против полиомиелита, как и любая другая прививка, если она сделана вовремя и по правилам, поможет хрупкому крохе противостоять тяжелому и опасному заболеванию. А значит, сделает ребенка сильнее, укрепит его организм и избавит родителей от многих проблем и испытаний, которые обычно приходится переживать семье тяжело больного малыша.
Источник
