Видно ли рак поджелудочной на мрт
КАК ДИАГНОСТИРОВАТЬ РАК ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Поджелудочная железа — очень важный орган, вырабатывающий нужный для пищеварения панкреатический сок, а также принимающий участие в выработке гормонов, в том числе инсулина. Опухолевые заболевания железы встречаются часто. К их особенностям следует отнести то, что ранние симптомы рака поджелудочной железы как таковые отсутствуют. На ранней стадии новообразования панкреато-дуоденальной зоны не проявляются какой-либо симптоматикой, из-за чего поздно диагностируются. Так, пациент длительное время может не подозревать об онкологическом заболевании. Симптомы появляются только при прорастании опухоли в соседние органы, при увеличении ее размеров (например, когда она сдавливает Фатеров сосочек, в который открываются желчные протоки). При таком варианте течения болезни появляется механическая желтуха. Это заставляет пациента идти на диагностическое исследование (КТ, МРТ, УЗИ), при котором и выявляется онкологический процесс. В остальных случаях новообразование может быть случайной находкой при исследованиях, выполненных по каким-то другим причинам. Чаще опухоль обнаруживается случайно при выполнении профилактического УЗИ.
КАК ПРОВЕРИТЬ ПОДЖЕЛУДОЧНУЮ ЖЕЛЕЗУ НА РАК
Сегодня существует несколько методов точной диагностики этой онкологии, как рентгеновских, так и не рентгеновских. В этой статье мы подробно рассмотрим, как выглядит рак поджелудочной на различных снимках, как его найти с помощью каждого из этих методов. Также мы приведем диагностические признаки рака поджелудочной железы, а также рассмотрим клинические примеры, иллюстрирующие это опасное заболевание.
Сегодня учеными доказано, что наиболее информативный способ проверить поджелудочную железу на рак, как можно раньше выявить онкопатологию – это магнитно-резонансная томография (МРТ). Это исследование позволяет хорошо визуализировать опухоль, определить ее структуру и строение, разграничить мягкотканый и кистозный компонент, выявить прорастание в парапанкреатическую клетчатку (то есть клетчатку, окружающую железу, от латинского слова «pancreas»), в соседние органы (в селезенку, в почечные фасции, в двенадцатиперстную кишку, в другие отделы кишечника, в сальник). При этом необходимо учитывать тот факт, что МРТ обязательно нужно выполнять на высокопольном аппарате (с напряженностью поля не <1,5 тесла), ведь только такой аппарат обеспечивает нужное качество диагностических изображений. При необходимости исследование дополняется введением контрастного вещества. Кроме того, следует иметь в виду, что анализ снимков должен проводиться опытным рентгенологом, имеющим хороший опыт в диагностике патологии панкреатодуоденальной зоны. Чтобы избежать диагностической ошибки, можно выполнить повторный анализ снимков МРТ и получить Второе мнение опытного специалиста (об этом внизу статьи).
Также образование в поджелудочной железе можно выявить посредством УЗИ. Это простой и доступный метод, при котором оценивается изменение структуры органа, изменение размеров (утолщение), наличие кистозного (жидкостного) компонента, степень расширения панкреатического протока, признаки прорастания (инвазии) рака в соседние ткани. Недотстатком УЗИ является низкое тканевое разрешение, и в сомнительных случаях назначаются томографические методы — компьютерная томография и МРТ.
Заподозрить объемное образование pancreas можно и при ФГДС (фиброгастродуоденоскопии) – исследовании органов системы пищеварения при помощи гибкого оптоволоконного зонда. При этом врач-эндоскопист может отметить деформацию (стойкую, непреходящую) двенадцатиперстной кишки и заподозрить какой-либо объемный процесс в панкреатодуоденальной зоне. При наличии такого подозрения обязательно назначается компьютерная или магнитно-резонансная томография.
КТ ДИАГНОСТИКА РАКА ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Наибольшее распространение из рентгеновских методов визуализации панкреатических объемных процессов получила компьютерная томография. Исследование может быть как нативным (без контраста), так и с контрастом. Контрастирование при КТ помогает лучше дифференцировать нормальную и опухолевую ткань, а также четко выявить патологию сосудов, окружающих железу. Кроме того, делать контрастное усиление при КТ обязательно, если врач хочет исключить распространение процесса на печень (метастазы в печени) или окружающие лимфатические узлы.
ПРИЗНАКИ НОВООБРАЗОВАНИЯ (РАКА) ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ, ВЫЯВЛЯЕМЫЕ ПРИ КТ
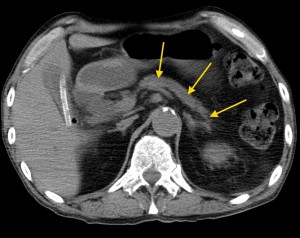
1) Локальное утолщение (хвост, тело и головка утолщены равномерно). Утолщение также может быть диффузным (затрагивать все отделы) – в этом случае принято говорить о «псевдотуморозном панкреатите», а не о раке. Иногда различить эти два состояния по КТ или МРТ бывает сложно, и нужна консультация опытного лучевого диагноста. При локальном утолщении размер пораженного участка измеряется обычно на аксиальных срезах и оценивается по системе TNM (T – лат., «tumor» — опухоль, N – «nodus» — лимфатический узел, M – «мetastasis» — наличие метастазов в отдаленные органы, чаще всего печень).
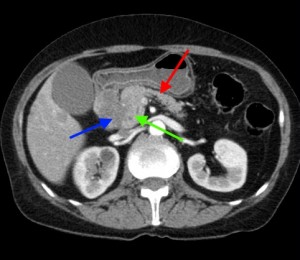
На изображениях: локальное утолщение головки pancreas за счет мягкотканого (солидного) новообразования, практически не накапливающего контраст (красная стрелка). Желтой стрелкой выделен расширенный Вирсунгов проток.
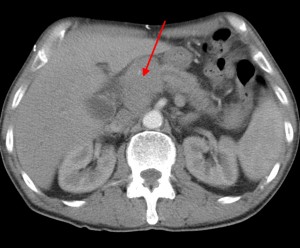
Хвост pancreas резко утолщен (желтая стрелка), структура его нарушена: видны множественные плохо контрастируемые участки (некроза и распада). Кроме того, имеет место асцит (жидкость в полости живота). Красной звездочкой выделен метастаз в паранефральную клетчатку (забрюшинно).
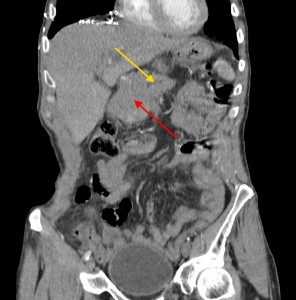
Тот же пациент. При анализе остальных сканов становится ясно, что объемный процесс не ограничивается только хвостом, а распространяется также на тело и головку. Прогноз здесь неблагоприятный, продолжительность жизни при такой распространенности онкопроцесса обычно невелика. На фото в верхнем ряду видно мягкотканое образование с очагом распада в центре, на изображениях в нижнем ряду (слева) – патологически измененные регионарные лимфатические узлы – в воротах печени, а также в клетчатке вблизи аорты и забрюшинно, в клетчатке вблизи ворот левой почки. Красной стрелкой выделен также большой солидно-кистозный участок в печени (метастатической природы). Зелеными стрелками – жидкость в брюшной полости.
2) Наличие образования, имеющего неоднородную структуру, с неровными краями (бугристыми). При компьютерной томографии можно оценить его структуру, определить преобладающий компонент (солидный, мягкотканый; либо жидкостной, кистозный), наличие участков некроза, гнойного расплавления, кальцинатов, кровоизлияний и т. д.
Как выглядит рак поджелудочной железы. Фото (КТ). В желтом круге выявлена патологическая ткань в области головки (с неровными краями, расположенного вблизи стенки двенадцатиперстной кишки).
3) Повышение плотности парапанкреатической клетчатки. «Мутность» клетчатки может свидетельствовать о ее опухолевой инфильтрации или (и) о присоединившейся инфекции, или об аутолизисе (самопереваривании) высвобожденными ферментами (в результате разрушения панкреатической ткани) и развитии панкреатита.
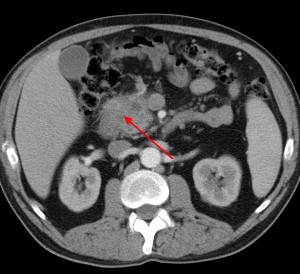
Обратите внимание: вблизи панкреатической головки клетчатка теряет свою обычную структуру, плотность ее выше, края головки смазанные, нечеткие. Все это признаки инфильтрации клетчатки раковыми клетками (контактное метастазирование) либо признаки панкреатита (вторичного).
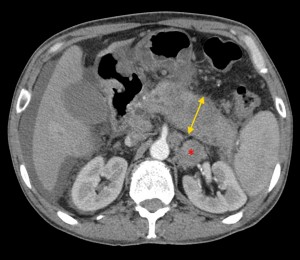
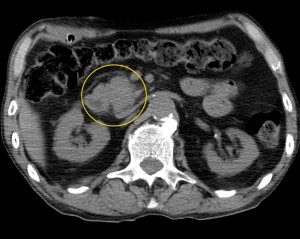
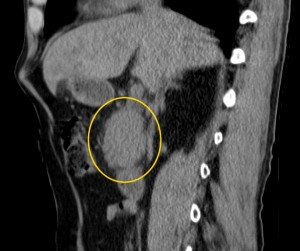
4) Расширение панкреатического (Вирсунгова) протока выше места поражения. Рак головки вызывает расширение панкреатического протока в области тела и хвоста (в норме он имеет ширину 1-2 мм, при опухолевых поражениях может расширяться до 0,5 см и более).

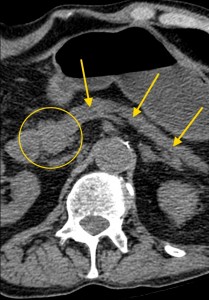
На изображениях: опухоль головки железы (в желтом круге), желтыми стрелками отмечен расширенный панкреатический (Вирсунгов) проток в результате нарушения оттока секрета. Нативная (без контраста) компьютерная томография.
5) Неравномерное накопление контрастированной крови опухолью (оно имеет меньшую плотность в сравнении с неизмененной тканью). Солидный (мягкотканный) компонент накапливает контраст, участки некроза и кистовидной перестройки его не накапливают, т. к. не имеют в своей структуре кровеносных сосудов, и остаются гиподенсными (низкой плотности).
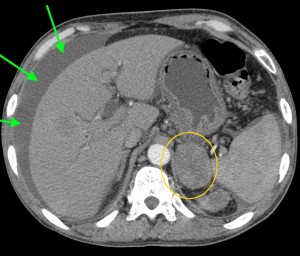
6) Прорастание новообразования в ближайшие органы (в селезенку, в двенадцатиперстную кишку, в верхнюю полую вену, в воротную вену, в селезеночную вену, в hepar, в сальник, в фасцию Героты, отделяющую забрюшинное пространство от брюшной полости) являются крайне неблагоприятными признаками – маркерами неоперабельности новообразования (T4 по TNM).
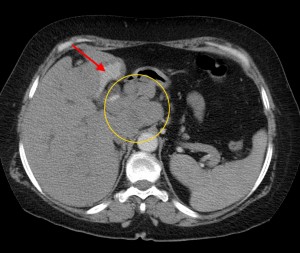
В данном случае при опухоли головки поджелудочной железы операция не показана, т. к. имеет место прорастание кровеносного сосуда и возникновение кровоизлияния в печеночную паренхиму (гематома выделена красной стрелкой), объемное образование – желтым кружком. По классификации TNM рак поджелудочной железы соответствует T4 (опухоль любого размера с прорастанием в окружающие ткани, в т. ч. в сосуды).
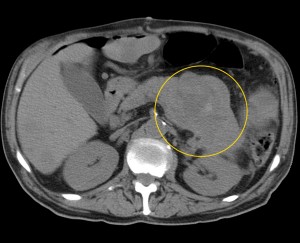
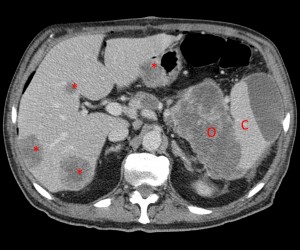
Объемное образование хвоста железы, прорастающее в селезенку (неоперабельное, TNM T4), слева – до контрастирования, справа – после введения контраста. Выявлен крупный кистозный очаг (О) в области хвоста (и также частично в области тела), с преобладающим жидкостным компонентом, с множественными зонами некроза, вплотную прилежащий к селезенке (С), прилежащий также к передней почечной фасции слева. Красными звездочками маркированы метастазы (отдаленные).
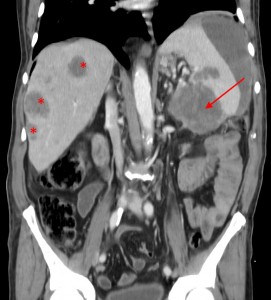
Тот же пациент. КТ-изображения, реформатированные во фронтальной плоскости, позволяют оценить распространенность поражения. Хорошо виден объемный процесс с прорастанием в селезенку, видна также жидкость по краю селезенки. Гиподенсные вторичные очаги в ткани печени.
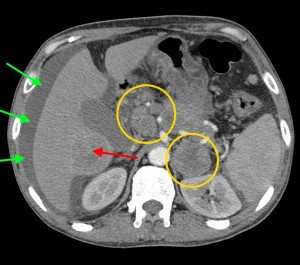
7) Наличие измененных и увеличенных лимфатических узлов в парапанкератической клетчатке, в парааортальной клетчатке, в воротах печени и (или) селезенки говорит о лимфогенном метастазировании новообразования, позволяет выставить N1 по системе TNM (N – лат. «nodus», лимфатический узел). TNM N1 означает поражение регионарных (расположенных вблизи органа) лимфоузлов и является неблагоприятным признаком, однако не исключает оперативное вмешательство.
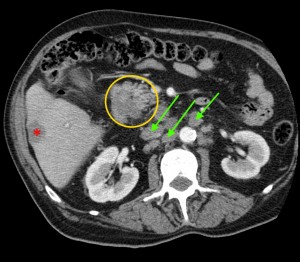
Опухоль головки (в желтом круге) с метастазами в лимфатические узлы вблизи ворот печени, а также в парааортальные лимфоузлы (зеленые стрелки). Показаны изображения КТ с контрастированием (артериально-паренхиматозная фаза контрастирования). По классификации TNM новообразование относится к стадии N1M1 – наличие увеличенных регионарных узлов с патологически измененной структурой и отдаленных вторичных очагов.
8) Наличие метастазов в печень. Новообразование может метастазировать не только лимфогенным путем, но и гематогенным. Орган, который поражается первым – печень, при этом отсев опухолевых клеток происходит по системе воротной вены. Обнаружение метастазов в отдаленные органы при раке поджелудочной железы является неблагоприятным симптомом (по системе TNM выставляется M1 – «выявлены отдаленные метастазы»). Если при опухоли поджелудочной железы нашли отдаленные метастазы, операция не показана. Существуют, однако, современные способы лечения метастазов печени (химиоэмболизация, ультразвуковая аблация и т.п.), проводимые в передовых онкологических стационарах.
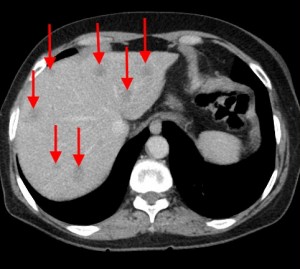
Компьютерная томография с контрастом. Стадия процесса M1 по классификации TNM (с наличием симптомов желтухи — за счет сдавления холедоха — и отдаленных метастазов). Слева красными стрелками выделены множественные гиподенсные (низкой плотности), слабо накапливающие контрастное вещество участки (1-3 см в диаметре), округлой формы, диффузно распределенные по всей площади среза. Справа под синей стрелкой – часть объемного процесса, не накапливающая контраст (которая содержит малое количество артериальных сосудов), под зеленой стрелкой мягкотканая часть образования, а под красной стрелкой – неизмененная часть органа (тело и хвост).
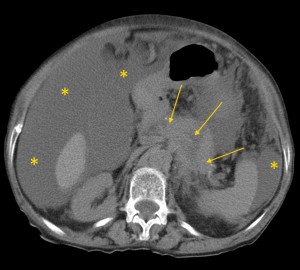
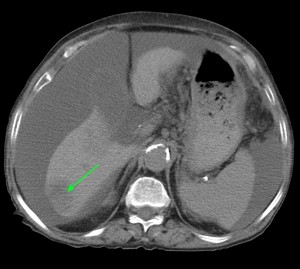
Рак хвоста поджелудочной железы. Симптомы КТ. Желтыми стрелками указано образование, имеющее неоднородную структуру, с множественными гиподенсными участками некроза и распада. Имеет место осложнение — массивный асцит, т.е. скопление жидкости в брюшной полости (жидкость помечена желтыми звездочками). Зеленой стрелкой выделен отдаленный метастаз.
ВТОРОЕ МНЕНИЕ ПРИ РАКЕ
Без сомнения, опухоль поджелудочной железы — опасный диагноз, который в ряде случаев имеет неблагоприятный прогноз. Выживаемость пациента, прогнозы по сроку жизни, успешность того или иного метода лечения, выбор хирургической тактики строго зависят от стадии опухолевого процесса. Поэтому важнейшим условием успешного лечения является не только своевременное выявление онкопатологии, но и точное ее стадирование по шкале TNM. В частности, онкологам очень важно знать, есть ли прорастание образования в окружающие органы и клетчатку, поражение сосудов, метастазирование в лимфатические узлы и печень. Поэтому необходимо не просто пройти современное диагностическое обследование, такое как КТ или МРТ, но и правильно проанализировать снимки, с целью выявления или исключения всех вышеперечисленных признаков.
Чтобы быть уверенным в достоверности диагностики, сегодня можно заказать пересмотр результатов КТ и МРТ у специалистов по лучевой диагностике онкологических заболеваний. Такой экспертный анализ проводится в учреждениях, которые специализируются на онкологической и хирургической патологии. Это позволяет повысить точность диагностики и описать заболевание по современным стандартам. Полученное в результате экспертное заключение является точным ориентиром для лечащих врачей — хирургов-онкологов.
Получить Второе мнение по КТ поджелудочной железы можно в системе Национальной телерадиологической сети (НТРС). В эту службу стекаются сложные и спорные диагностические случаи из всех росиийских регионов. Специалисты московского Института хирургии им. Вишневского и других профильных центров проведут удаленный пересмотр вашего КТ или МРТ. Достаточно загрузить снимки КТ или МРТ с диска на сайте НТРС, и получить в течение суток квалифицированное заключение с подписью врача.
Василий Вишняков, врач-радиолог
Читать подробнее о Втором мнении
Читать подробнее о телемедицине

Кандидат медицинских наук, член Европейского общества радиологов
Источник
- Клиникам
- Врачам
- Примеры заключений
- Полезные материалы
- Врачи
- Отзывы
- Соглашение
Описание МРТ поджелудочной железы в условиях современного развития дистанционных технологий не вызывает трудностей. Европейские специалисты разрабатывают алгоритмы для дистанционного описания томограмм, рентгеновских снимков.
В России существует огромная потребность в удаленной помощи врача МРТ при диагностике рассеянного склероза, опухолей поджелудочной железы на начальной стадии (T0N0M0).
Рак поджелудочной железы имеет комплекс патогномичных симптомов на магнитно-резонансной томограмме, которые могут прослеживаться при отсутствии первичного очага.
Опухоли поджелудочной железы разделяются на злокачественнные и доброкачественные. К первому варианту относят новообразования жировой и соединительной ткани (липомы, фибромы).
 Крупный рак поджелудочной железы на МР-томограмме
Крупный рак поджелудочной железы на МР-томограмме
Эндотелиальные образования – цистаденомы, аденомы, папилломы. Сосудистые новообразования – лимфомы, гемангиомы. Нервные опухоли – ганглионевромы, невриномы. Миомы развиваются из гладкомышечной ткани. Все эти образования обнаруживаются с помощью МРТ, но не всегда при выполнении исследования обнаруживаются очаги. Для определения онкологии по косвенным признакам на томограмме требуется высокая квалификация специалиста.
Доброкачественные аденомы поражают 80% женщин преимущественно в возрасте после 60 лет. Такая распространенность объясняется эндокринными нарушениями в постклимактерическом периоде.
Глюкагонома, карциноид, гастринома, инсулинома, соматостатинома – это гормональные новообразования, которые возникают у женщин после наступления климакса.
Среди летальной онкологии кишечника рак поджелудочной железы стоит на 5-ом месте. По распространенности опухоли поджелудочной железы среди заболеваний желудочно-кишечного тракта стоят на втором месте.
Средняя выживаемость людей в возрасте 4-5 месяцев за последнее 50 лет с раком поджелудочной железы выросла троекратно за счет использования магнитно-резонансной и компьютерной томографии для диагностики патологии.
Тем не менее, количество случаев заболевания постоянно возрастает. В США большая часть случаев поджелудочного рака вызывает аденокарцинома. Самая распространенная локализация опухоли – головка (85%), в теле локализуется 15% рака, в хвосте только 5%.
Разработка новых способов диагностики первичных и объемных образований железы с использованием магнитно-резонансного томографа требуется адаптации современного оборудования, диагностических алгоритмов к размерам образования более 2 см диаметром.
Для установления этиологии структурных образований паренхимы, дифференциальной диагностики истинного панкреатита и псевдотуморозного поражения органа нужно оптимизировать сочетание мультиспиральной компьютерной и магнитно-резонансной томографии.
Описание МРТ поджелудочной железы проводится после болюстного контрастирования ультравистом. Нативные срезы выполняются на T1 и T2 режимах на оборудовании мощностью не менее 1,5 Тесла. Оптимальная толщина среза, по мнению врачей лучевой диагностики, составляет 3-4 мм с шагом через 1 мм.
При выборе режима оптимально использовать последовательности подавляющие сигналы жировой ткани.
Усиление внутривенным болюсным контрастированием можно проводить омнисканом (30-40 мл). Томограммы делают в артериальную, паренхиматозную и венозную стадию, когда характеристики органа несколько меняются.
По длительности венозная стадия занимает 70-80 секунд, артериальная – 30 секунд, паренхиматозная – 40-56 секунд, отсроченная – 5-6 минут. При таком подходе удается визуализировать не только раковые опухоли, но и метастазы других новообразований в данный орган.
Патологические образования, выявляемые с помощью метода разделенного мрт исследования:
1. Карциноид;
2. Аденокарциноид;
3. Цистаденома (серозная, мукозная);
4. Инсулинома
5. Панкреатит (псевдотуморозный);
6. Панкреонекроз;
7. Псевдокисты.
Описание МРТ при раке поджелудочной железы и характеристика изображения при КТ отличается. В любом случае доброкачественные новообразования при всех обследованиях характеризуются гомогенной структурой, четкими контурами, наличием или отсутствием кистозных полостей.
Определенные трудности при диагностике мягкотканных новообразований на КТ-томограммах создает невозможность четкой визуализации структуры, так как рентгеновские лучи хорошо отражаются от плотных структур.
Исследование визуализирует очаги, при которых происходит деформация контуров органа. Для более четкой дифференцировки лучше использовать МРТ. На таких томограммах интенсивность сигнала всегда отличается от интактной паренхимы, так как повышенная и пониженная плотность тканей, насыщенных водородом, четко дифференцируется.
 МРТ поджелудочной железы при хроническом панкреатите
МРТ поджелудочной железы при хроническом панкреатите
При исследовании срезов после болюсного контрастирования опухоль четко прослеживается в артериальную фазу накопления. Дополнительным подтверждением наличия новообразования является равномерное усиление сигнала в другие фазы.
Вышеописанные особенности описать на МРТ сможет врач с практическим опытом. Удаленная консультация являются альтернативой, при отсутствии у специалиста опыта визуализации опухолей на магнитно-резонансной томограмме.
Развитие телемедицины позволяет в США и европейских странах использовать возможности удаленного общения для анализа снимков с диска, изучения магнитно-резонансной томографии онлайн.
Современная работа: удаленное описание МРТ снимков
Современные особенности развития медицины предлагают возможности врачам лучевой диагностики для удаленного описания МРТ снимков. Сетевые технологии позволяют передавать графическую информацию без существенной потери качества. Томограммы, рентгенограммы передаются на удаленные расстояния практически без задержки, что не требует длительных временных затрат на проведение обследования.
Технологические решения составляют основу современной медицины, так как без внедрения сетевых технологий повысить качество диагностики и лечения заболевания невозможно. Сетевое общение позволяет обмениваться опытом, совместно решать сложные задачи.
При диагностике кистозных образований поджелудочной железы на мультиспиральной КТ и МРТ прослеживаются очаги одинаковых размеров, но внутренняя структура образований более качественно визуализируется при магнитно-резонансном сканировании.
На МРТ-снимках удается визуализировать кровотечение в кисту, структуру септальных перегородок. За одно исследование удается проследить строение желчных ходов.
Протоковая аденокарцинома на МР-томограммах прослеживается в виде очага от 2 до 7 см. Контуры узла неровные, нечеткие. Структура неоднородная за счет чередования кальцинатов и участков некроза. Между зонами возможно наличие жидкостных структур.
Дифференцировать мелкоочаговые образования в поджелудочной железе до 2 см диаметром сможет не каждый врач МРТ. Описание сформировать правильно поможет удаленно квалифицированный специалист.
Наши врачи лучевой диагностики предлагают помощь при необходимости анализа ваших томограмм, рентгенограмм. Если врач в отпуске или требуется альтернативное мнение при сомнительном диагнозе, предлагаем помощь.
Болюсное усиление длительностью 30 секунд при раке поджелудочной железы позволяет визуализировать ткань поджелудочной железы в более выраженной степени по сравнению со структурой злокачественного новообразования. При отслеживании последующих стадий удается проследить изо или гиподенстные сигналы при компьютерной томографии.
На патологических сканах МРТ визуализируется гипо- или изоинтенсная ткань. Вторичные симптомы образования качественно визуализируются на Т1-сканах. Прорастание патологического узла может прослеживаться в окружающие ткани:
1. Желудок;
2. Клетчатку вокруг поджелудочной железы;
3. Печень.
На МР-томограммах можно проследить взаимосвязь первичного новообразования с другими анатомическими структурами:
• Портальная вена;
• Верхняя брыжеечная вена;
• Селезеночная и портальная вена;
• Чревный ствол.
Приведенная информация отражает возможность визуализации злокачественных новообразований с помощью мультиспиральной компьютерной томограммы и МРТ. Признаки злокачественных опухолей достаточно патогномичны, что позволяет с большой долей вероятности предположить участие в патологии клетчатки, расположенной вокруг поджелудочной железы.
Перипанкреатическая ткань анализируется при выполнении магнитно-резонансной томографии. При тщательном изучении структуры клетчатки удается визуализировать опухоли на ранней стадии, когда не прослеживается первичный узел.
В онкологической практике европейских стран проводится целенаправленная работа по удаленному описанию МРТ-снимков. При необходимости получения альтернативного мнения проводятся удаленные консультации между квалифицированными специалистами, позволяющие выявить раки на начальной стадии.
Болюсное контрастное усиление при компьютерной томографии позволяет верифицировать очаг до 2 см диаметром. При необходимости более тщательной диагностики требуется магнитно-резонансная томография.
Высокие технологии гарантируют результат, но их использование в России применяется только в крупных мегалополисах. На периферии не внедрена телемедицина, поэтому возможность удаленного описания МРТ планируются только в ближайшем будущем.
Современные тенденции своевременного выявления онкологии требуют внедрения нового метода – профилактического скрининга. Основные направления профилактики раковых болезней:
1. Онкологическая настороженность врачей амбулаторного звена;
2. Повышение социальной информированности;
3. Внедрение высоких технологий (в том числе консультаций удаленно);
4. Онкоскрининг;
5. Стандартизация диагностических методов.
При использовании современных технологий требуется обязательное соблюдение диагностических алгоритмов. Использование телемедицины позволяет повысить качество диагностики, применить лечение на ранней стадии новообразования с высокой вероятностью благоприятного исхода.
МРТ: повторное описание с диска, где сделать
При ответе на вопрос пациента может ли ошибиться врач при описании МРТ, следует обратить внимание на характер погрешностей, которые допускает специалист. После проведения диагностических методов не устанавливается диагноз, а формируется описание и заключение. Для получения клинического диагноза требуется анализ совокупности диагностических анализов, клинического осмотра.
Ошибиться врач может при выявлении первичного очага слабой дифференцировки, не позволяющей достоверно выявить вид злокачественного новообразования. В такой ситуации только биопсия позволит подтвердить диагноз.
Второй характер ошибок является обнаружение небольшого инородного образования, которое врач лучевой диагностики по принятому алгоритму онкологической настороженности может описать, как cancer под вопросом.
Если пациент читает заключение, «напрягается». В такой ситуации естественен вопрос – может ли ошибиться врач при описании МРТ. Нельзя считать ошибкой заключение под вопросом. Подход специалиста оправдан, так как он направляет лечащего доктора на подтверждение или исключение злокачественного новообразования путем назначения других методов диагностики, дополнительных консультаций. Лучше выявить и вылечить рак на начальной стадии, когда еще можно спасти человеку жизнь.
Если у вас возникли сомнения по результату МРТ, повторное описание с диска могут сделать наши квалифицированные врачи МРТ или КТ. Предлагаем профессиональное альтернативное мнение всем клиентам.
Удаленное описание МРТ снимков нашими специалистами позволило выявить много патологических форм, которые не были описаны врачом медицинского заведения. Наши специалисты выявили ошибочные заключения. Очевидно, что врач при описании МРТ может ошибиться, ведь для человека свойственны ошибки. Использование удаленных технологий позволяет существенно снизить погрешности «одиночной» диагностики.
Проконсультируем бесплатно в мессенджерах
