Вкк2 что это по мрт
Диагностика и внутричерепной гипертензии (ВЧГ) базируется в первую очередь на клинических данных и уже после подтверждается данными нейровизуализации (НВ). Неврологический осмотр является важной частью обследования и позволяет предположить наличие внутричерепной гипертензии и дислокации структур мозга.
Основными (первично-церебральными) причинами внутричерепной гипертензии являются: опухоли головного мозга, черепно-мозговая травма (эпи-, субдуральные, внутримозговые гематомы), нетравматические внутричерепные кровоизлияния, ишемический инсульт, гидроцефалия, гнойно-воспалительные заболевания (менингоэнцефалиты, абсцессы головного мозга), другие причины (псевдотуморозные образования, пневмоцефалия, кисты, первичная или идиопатическая внутричерепная гипертензия).
К ранним симптомам надвигающейся катастрофы относят нарушение уровня сознания, изменения диаметра зрачков и их реакции, глазодвигательные нарушения, дыхательные расстройства, двигательные нарушения (! симптоматика зависит от локализации процесса в полости черепа и скорости его появления). Повышение внутричерепного давления (ВЧД) может сопровождаться развитием триады Кушинга, которая включает в себя артериальную гипертензию, брадикардию, диспное. При медленно развивающихся объемных процессах (хроническая субдуральная гематома, опухоли мозга) неврологические симптомы длительное время могут отсутствовать. Специфические признаки дислокационного синдрома обусловлены смещением тканей головного мозга относительно жестких внутричерепных структур – намета мозжечка, большого серповидного отростка, большого затылочного отверстия. Основной целью клинициста является как можно более раннее распознавание процесса, приведшего к ВЧГ и/или ОГМ, определение в кратчайшие сроки минимального диагностического алгоритма и назначение обоснованного лечения, консервативного или хирургического.
подробнее о клинике дислокационного синдрома вы можете прочитать в статье «Синдром сдавления и дислокации головного мозга при опухолевом поражении» В.Е. Олюшин, А.Ю. Улитин, Б.И.Сафаров; Российский нейро-хирургический институт им. проф. А.Л. Поленова, Санкт-Петербург (журнал «Практическая онкология», № 2, 2006) [читать] и в статье «Супратенториальный дислокационный синдром» Ж.С. Жанайдаров, Казахский Национальный Медицинский Университет имени С.Д. Асфендиярова, Кафедра нейрохирургии, 2016 [читать]
Раннее выявление прогрессии ВЧГ затруднительно. Нарастающая слабость, снижение уровня бодрствования могут быть следствием не только прогрессирующего отека мозговой ткани, но и других причин. У многих пациентов (особенно пожилого возраста) могут наблюдаться циклические изменения уровня бодрствования, которые спонтанно регрессируют. Порой провести дифференциальную диагностику между истинным внутричерепным осложнением и осложнениями, связанными с терапией, бывает достаточно затруднительно. У большинства тяжелых пациентов разрешить возникающие вопросы по тяжести состояния могут мониторинг внутричерепного давления и экстренная компьютерная томография (КТ) головного мозга. Однако не все случаи, например дислокации и вклинения, могут сопровождаться выраженной внутричерепной гипертензией, что тоже нельзя забывать в нашей повседневной практике. Так, образования височной доли головного мозга могут лавинообразно приводить к транстенторильному вклинению и смерти больного. Подобная же ситуация может наблюдаться при острой окклюзии ликворопроводящих путей, например при кровоизлияниях в мозжечок и IV желудочек.
Во всех случаях нарушения уровня сознания, иногда сочетающегося с острой респираторной или сердечной недостаточностью, при имеющихся достаточных анамнестических и клинических данных, указывающих на патологию головного мозга, как возможную причину изменения уровня сознания, наиболее оправданными являются данные НВ, в частности компьютерной томографии (КТ), как наиболее целесообразной в условиях «неотложной (экстренной) медицины» (запомните: одно из ведущих показаний к КТ головного мозга — это нарушение уровня сознания пациента, выявление его причины). Немаловажным является получение ответа на вопрос: безопасно ли выполнять люмбальный прокол больному? При оценке данных КТ особое внимание уделяется наличию отека головного мозга, а также наличию дислокационных изменений срединных структур головного мозга. В условиях патологического состояния некоторые критерии могут указывать на серьезность болезни. Важнейшими в экстренной НВ являются артерии, кровоснабжающие мозг, дренирующие вены и синусы, базальные цистерны, срединные структуры, некоторые критерии, указывающие на ликвородинамические расстройства.
КТ-признаки, которые позволяют с высокой степенью вероятности предположить наличие ВЧГ:
[1] объем очага повреждения мозга 90 см3 и более;
[2] грубая деформация базальных цистерн (значительно сужены, либо практически не прослеживаются), величина латеральной дислокации 12 мм и более;
[3] величина второго вентрикуло-краниального коэффициента (ВКК2) менее 9%.
Пояснение:
[1] Объем патологического очага рассчитывается на основании модифицированного эллипсоидного объема (МЭО): МЭО = (A + B + C) / 2, где A, B и C – три ортогональные величины, например, гематомы: А – наибольший диаметр гематомы, см; В – диаметр геморрагии перпендикулярно А, см; С – высота гематомы на основании количества слайдов, см (стандартная толщина среза при КТ головного мозга составляет 5 мм, шаг, в зависимости от аппарата, — 0,1 — 1 мм). Объем гематомы можно определить по формуле вычисления объема эллипсоида, предложенной в 1981 г. K. Ericson и S. Hakanson: V = π/6 x A x B x C, где V — объем кровоизлияния, А, В, С — его основные диаметры. Объем гематомы (патологического очага) может быть вычислен и по другим формулам, рекомендуемым к различным аппаратам КТ (например: выбирают срезы с наибольшими показателями высоты, ширины, глубины [соответственно в различных вариантах срезов: сагитальный, аксиальный и т.д.], перемножают их между собой и умножают на 0.495 и делят на 1000, т.е. (А х В х С х 0.495)/1000; получается примерный показатель в мл).
[2] Определение состояния базальных цистерн головного мозга, их видимости на всем протяжении, конфигурации, соотношения с прилежащими образованиями мозга — входит в стандарт методики проведения КТ черепа и головного мозга, и обязательно описывается в протоколе КТ (базальные цистерны: норма, компримированные, отсутствуют). Поскольку базальные цистерны (их состояние) — один из важнейших индикаторов нарастающей угрозы для жизни пациента (на рисунке слева: обводная цистерна обозначена пунктирной линией, межножковая цистерна — стрелкой, край тенториума — белыми линиями).
К тому же ствол головного мозга с его важнейшими проводящими путями и ядрами имеет свое микроокружение. Это маленькое пространство до ригидной твердой мозговой оболочки тенториума (намета мозжечка). Межножковая, супраселлярная и перимезенцефалическая (обводная) цистерны не только являются путями ликвороциркуляции, но и содержат черепно-мозговые нервы (III — глазодвигательный, IV — блоковый, V — тройничный) и важнейшие сосуды виллизиева круга. НВ-симптомы, такие как компрессия мозговой ткани, компрессия парастволовых цистерн, латеральная и/или аксиальная дислокация срединных структур, расширение или сдавление желудочка мозга, как правило, дают критическую информацию о патологическом очаге. Наиболее постоянный признак, ассоциирующийся с компрессией латеральных перимезенцефалических цистерн, – изменение диаметра и реакции зрачков. Обычно одно- или двусторонний мидриаз является ориентиром состоявшегося вклинения. Причина мидриаза связана с компрессией III нерва крючком височной доли.
Дислокация структур головного мозга. При описании КТ-томограмм указывают отсутствует или имеется дислокация структур головного мозга, в частности, срединных, а при ее наличии – указывают величину (поперечного смещения срединных структур мозга). К срединным структурам мозга относят срединную щель, серповидный отросток, эпифиз, прозрачную перегородку, III желудочек. По данным Н.В. Верещагина с соавт. (1986), у 23% здоровых людей на КТ срединные структуры могут быть смещены в ту или иную сторону на 1 — 2 мм, поэтому такая величина смещения срединных структур мозга для констатации его дислокации может не учитываться. A.H. Ropper в 1986 г. выявил зависимость уровня сознания пострадавшего от смещения срединных структур мозга. Он считает, что смещение срединных структур мозга до 3 мм соответствует оглушению, 4 мм — глубокому оглушению, смещение на 6 — 8,5 мм соответствует сопору, а при смещении более 8 мм у больного развивается кома. Имеется прямая зависимость величины смещения срединных структур мозга и исхода заболевания. При смещении срединных структур более 15 мм шансов на выживание практически не остается (В.В. Лебедев, В.В. Крылов; 2000).
На КТ поперечная дислокация может сочетаться с аксиальной, признаками которой являются: деформация или исчезновение цистерн мозга, появление зон ишемии (пониженной плотности) в затылочных долях большого мозга и мозжечке (как следствие нарушения кровообращения в ветвях позвоночных и основной артерии), а также изменения формы и объема желудочков мозга [деформация рогов или тел, развитие гидроцефалии (симметричной или асимметричной), или наоборот, коллапса желудочков ].
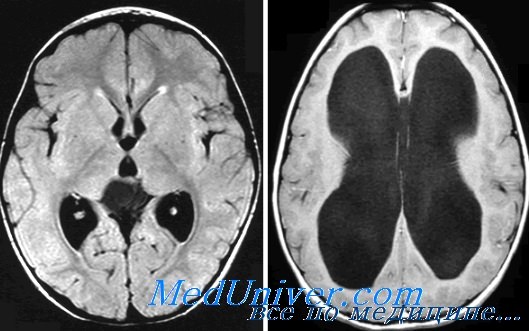
[3] Вентрикуло-краниальные коэффициенты (ВКК) рассчитывают для определения степени гидроцефалии или сужения желудочков мозга при его отеке, оценивают полученные величины в динамике. Расчет ВКК проводят по общепринятой методике, сравнивая полученные показатели с возрастными пределами. Относительные размеры желудочков мозга достаточно устойчивы в различных возрастных группах, небольшое их увеличение наблюдается у лиц пожилого возраста. В НИИ скорой помощи им. Н.В. Склифосовского принята следующая методика расчетов величин и нормальных значений ВКК:
ВКК1 рассчитывают как отношение расстояния между самыми латеральными участками передних рогов боковых желудочков к расстоянию между внутренними пластинками костей свода черепа на этом же уровне; в качестве нормальных значений принимают величину ВКК1 в возрастной группе до 60 лет — 24,0 — 26,3%, в возрастной группе старше 60 лет — 28,2 — 29,4%;
ВКК2 вычисляют как отношение расстояния на уровне тел передних рогов между головками хвостатых ядер к расстоянию между конвекситальными поверхностями лобных долей на том же уровне; ВКК2 для пациентов моложе 36 лет составляет 16%, 36 — 45 лет — 17%; 46 — 55 лет — 18%, 56 — 65 лет — 19%, 66 — 75 лет — 20%, старше 76 лет — 21%;
ВККтел вычисляют как отношение расстояния наиболее удаленного от свода черепа края тела бокового желудочка к максимальному расстоянию между внутренними пластинками костей черепа; нормальные значения ВКК тел составляют 18,4 — 26,0%;
ВКК3ж определяют как отношение максимальной ширины III желудочка к наибольшему расстоянию между внутренними пластинками костей свода черепа на этом же уровне; в норме ВКК3ж у пациентов моложе 30 лет составляет 2,7%, 31 — 40 лет — 2,9%, 41 — 60 лет — 3,5%, 61 — 70 лет — 3,9%; старше 70 лет — 4,3%;
ВКК4ж рассчитывают как отношение максимальной ширины IV желудочка к наибольшему диаметру задней черепной ямки (ЗЧЯ); ВКК4ж являлся наиболее постоянным для всех возрастных групп; значение ВКК4ж в норме составляет 11,3 — 13%.
Важно помнить, что использование методов нейровизуализации не позволяет достоверно судить о наличии внутричерепной гипертензии. Например, несмотря на выраженную латеральную дислокацию и отек паренхимы мозга после декомпрессивной краниотомии внутричерепное давление может быть нормальным.
Показаниями к проведению мониторинга ВЧД являются (В.В. Ковалев, В.И. Горбачев; 2009): уровень сознания менее 8 баллов шкалы комы Глазго, смещение срединных структур более 7 мм и признаки компрессии базальных цистерн мозга (по данным КТ), одно- или двухсторонние изменения тонуса по [1] децеребрационному или [2] декортикационному типу, а также нестабильность гемодинамики с эпизодами критического снижения АД.
Читайте также:
статью «Индекс рестрикции («тесной») ЗЧЯ в диагностике внутричерепной гипертензии» (на laesus-de-liro.live-journal.com) [читать];
статью: «Дифференциальная диагностика гидроцефалии и атрофии головного мозга» Д.А. Гребенников, Е.В. Ситни-ков, В.К. Ананьев; КГБУЗ «Консультативно-диагностический центр «Вивея» МЗ ХК, г. Хабаровск (журнал «Здраво-охранение Дальнего Востока» №2, 2017) [читать]
Источник
Диагностика гидроцефалии. Вентрикулокраниальный индекс (ВКИ)
Ведущим методом диагностики хронической дизрезорбтивной гидроцефалии является КТ головного мозга. Патогномоничными признаками хронической дизрезорбтивной гидроцефалии по данным КТ являются:
1. Симметричное расширение желудочковой системы головного мозга с преимущественным баллонообразным расширением передних рогов боковых желудочков, исчезновение «талии» у передних рогов. Степень расширения желудочковой системы определяют путем расчета вентрикулокраниальных индексов (ВКИ) по общепринятой методике.
Вентркуолокраниальный индекс (ВКИ) 1 рассчитывают как отношение расстояния между самыми латеральными участками передних рогов к максимальному расстоянию между внутренними пластинками костей черепа. Верхняя граница для ВКИ 1 улиц моложе 60 лет составляет 26,4%; старше 60 лет — 29,4%.
Вентркуолокраниальный индекс (ВКИ) 2 вычисляют как отношение ширины боковых желудочков на уровне головок хвостатых ядер к максимальному расстоянию между внутренними пластинками костей черепа. ВКИ2 для пациентов моложе 36 лет равен 16%; от 36 до 45 лет — 17%; от 46 до 55 лет — 18%; от 56 до 65 лет — 19%; от 66 до 75 лет — 20%; старше 76 лет — 21%.
Вентркуолокраниальный индекс (ВКИ) З определяется как отношение максимальной ширины III желудочка к наибольшему расстоянию между внутренними пластинками костей черепа. Предел нормы для ВКИЗ у людей моложе 30 лет составляет 2,7%; от 31 до 40 лет — 2,9%; от 41 до 60 лет — 3,3%; от 61 до 70 лет — 3,9%; старше 70 лет — 4,3%. ВКИ4 получают путем расчета отношения ширины IV желудочка к максимальному диаметру задней черепной ямки, а ВКИ тел — как отношение расстояния наиболее удаленных точек тел боковых желудочков к максимальному расстоянию между внутренними пластинками костей черепа. ВКИ4 является наиболее постоянным для всех возрастных групп, его верхняя граница нормы составляет 13%.

2. Появление перивентрикулярного снижения плотности мозгового вещества — перивентрикулярного лейкоареоза (ПЛ). В распространенности ПЛ выделяют 3 стадии. На первой стадии, соответствующей появлению первых симптомов заболевания, очаги ПЛ локализуются только вокруг верхушек передних рогов боковых желудочков наподобие «кисточек на ушах рыси». Во вторую стадию очаги ПЛ располагаются вокруг передних, задних и нижних рогов боковых желудочков.
И наконец, на более поздней, третьей стадии, которая соответствует далеко зашедшим случаям дизрезорбтивной гидроцефалии, обширные очаги ПЛ прилегают ко всем участкам желудочковой системы (передние рога, тела, задние и нижние рога боковых желудочков, перивентрикулярная область III и IV желудочков).
3. Сужение и отсутствие визуализации субарахноидальных щелей головного мозга.
Дополнительными методами диагностики хронической дизрезорбтивной гидроцефалии являются:
1. МРТ головного мозга. Помимо расширенных желудочков с пери-вентрикулярным лейкоареозом, при МРТ определяются еще два признака, патогномоничных для хронической ГЦФ: сужение парагиппокампальных щелей без признаков атрофии гиппокампа и истончение валика мозолистого тела.
2. Фазоконтрастная МРТ головного мозга. Проведение фазоконтрастной МРТ позволяет выявить так называемый неэффективный ток ЦСЖ по водопроводу мозга, состоящий в снижении MP-сигнала в области сильвиева водопровода, который коррелирует с пульсацией волн ЦСЖ. Доказана корреляция между снижением «знака неэффективного тока ЦСЖ по водопроводу мозга» и послеоперационным исходом. Улучшения после имплантации шунта у таких больных достигают в 88% случаев.
3. Оценка результатов tap-теста. Для прогнозирования исхода заболевания после ликворошунтирующей операции широко применяют tap-тест (tap — от англ. «водопроводный кран, бочонок»), при котором после одной или нескольких поясничных пункций с выведением не менее 40 мл ЦСЖ оценивают степень регресса клинических проявлений водянки. Положительный результат теста позволяет с большой долей вероятности прогнозировать выздоровление больного после имплантации шунта. Однако отрицательный тест не исключает улучшения после операции.
Модификацией процедуры является установка наружного поясничного дренажа с пассивным выведением ЦСЖ в течение 10 дней в закрытую систему при отрицательном результате стандартного tap-теста. Считается, что при данном варианте теста его чувствительность и специфичность достигают 95-100%. Однако применение наружного поясничного дренирования ограничивается риском инфицирования и развития вторичного менингита. Следует отметить, что давление ЦСЖ при развитии дизрезорбтивной гидроцефалии не выходит за пределы нормы (выше 200 мм вод. ст.), а у ряда больных может оставаться пониженным в течение всего периода заболевания.
— Также рекомендуем «Риски развития гидроцефалии после субарахноидального кровоизлияния. Прогнозирование»
Оглавление темы «Гидроцефалия. Защита мозга»:
- Диагностика гидроцефалии. Вентрикулокраниальный индекс (ВКИ)
- Риски развития гидроцефалии после субарахноидального кровоизлияния. Прогнозирование
- Методы лечения гидроцефалии. Шунтирующие системы
- Техника вентрикулоперитонеального шунтирования гидроцефалии. Этапы операции
- Результаты шунтирования гидроцефалии. Последствия
- Показатели функционирования головного мозга в норме. Потребление кислорода, мозговой кровоток
- Механизмы развития ишемии мозга. Патогенез
- Защита мозга. Гипотермия
- Фармакологическая защита мозга. Препараты
- Техника анестезии при аневризме мозга. Предоперационное обследование и индукция
Источник
Если мне нужно сделать фотографию, я достаю из кармана мобильник, выбираю фотоприложение, навожу объектив на понравившийся объект и… щёлк! В 99% случаев я получаю снимок, который сносно отображает необходимый фрагмент реальности.
А ведь ещё несколько десятилетий назад фотографы вручную выставляли выдержку и диафрагму, выбирали фотоплёнку, устраивали проявочную лабораторию в ванной комнате. А снимки получались… ну, такие себе.
Магнитно резонансная томография — потрясающая методика. Для врача, который осознанно управляет параметрами сканирования, она предоставляет огромные возможности в визуализации тканей человеческого организма и патологических процессов.
В зависимости от настроек, одни и те же ткани могут совершенно по разному выглядеть на МР томограммах. Для относительной простоты интерпретации существует несколько более-менее стандартных «режимов» сканирования. Это сделано для того, чтобы МРТ, из категории методик, которыми владеют только одиночки-энтузиасты, пришла в широкую медицинскую практику. Как методика фотографии, которая упростилась настолько, что не только стала доступна каждому, но и порядком успела многим надоесть 😉
Здесь я расскажу о нескольких наиболее часто использующихся режимах сканирования. Поехали!
Т1 ВИ (читается «тэ один вэ и») — режим сканирования, который используется всегда и везде. Свободная безбелковая жидкость (например ликвор в желудочках мозга) на таких изображениях выглядит тёмной, мягкие ткани имеют различные по яркости оттенки серого, а вот жир ярок настолько, что кажется белым. Также на Т1 ВИ очень яркими выглядят парамагнитные контрастные вещества, что и позволяет использовать их для визуализации различных патологических процессов.
Слева — Т1 ВИ, а справа — Т1 ВИ после введения контраста. Опухоль накопила парамагнитный контраст. Просто и красиво!
А ещё на Т1 яркой будет выглядеть гематома на определённых стадиях деградации гемаглобина.
В МРТ «яркий» обозначается термином «гиперинтенсивный»,а «тёмный» — термином «гипоинтенсивный».
Т2 ВИ (читается «тэ два вэ и») — также используется повсеместно. Этот режим наиболее чувствителен к регистрации патологических процессов. Это значит, что большинство патологических очагов, например в головном мозге, будут гиперинтенсивными на Т2 ВИ. А вот определение какой именно патологический процесс мы видим требует применения других режимов сканирования. Помимо патологических процессов и тканей, яркой на Т2 будет свободная жидкость (тот же ликвор в желудочках).
Т2 ВИ — классика в визуализации головного мозга. И вообще, любимая картинка всех МРТшников.
Аббревиатура «ВИ» расшифровывается как «взвешенные изображения». Но боюсь, мне не удастся объяснить смысл этого заклинания без углубления в физику метода.
Pd ВИ (читается «пэ дэ вэ и») — изображения взвешенные по протонной плотности. Что-то среднее между Т1 и Т2 ВИ. Применяется достаточно редко, в связи с появлением более прогрессивных режимов сканирования. Контрастность между разными тканями и жидкостями на таких изображениях довольно низкая. Однако, при исследовании суставов этот режим продолжает пользоваться популярностью, особенно в комплексе с жироподавлением, о котором разговор отдельный.
Слева — Pd ВИ, справа — Т2 ВИ. Одному мне понятно, почему Pd теперь редко используют ?
Словосочетание «режим сканирования» конечно можно использовать, но правильнее использовать словосочетание «импульсная последовательность». Речь про набор радиочастотных и градиентных импульсов, которые используются во время сканирования.
FLAIR (произносится как «флаир» или «флэир») — это Т2 ВИ с ослаблением сигнала от свободной жидкости, например, спинномозговой жидкости. Очень полезная импульсная последовательность, применяется в основном при сканировании головного мозга. На таких изображениях многие патологические очаги видны лучше чем на Т2 ВИ, особенно если они прилежат к пространствам, которые содержат ликвор.
Здесь FLAIR — крайняя картинка справа. Именно на ней лучше всего видны патологические очаги, которые прилежат к желудочкам мозга и субарахноидальному пространству.
Это режимы сканирования или импульсные последовательности, которые наиболее часто используются в ежедневной практике. Но есть ещё много других, которые применяются реже и дают более специфическую информацию.
P.S. Если вам интересно узнать, что такое жиродав и каим он бывает — обязательно поставьте лайк статье, подпишитесь на мой канал в ЯндексДзен или в telegram — так я буду знать, что вы требуете продолжения 😉
Источник
