Диагностика абсцесса головного мозга по КТ, МРТа) Определение:
• Локализованный очаг инфекции в паренхиме головного мозга, обычно бактериального характера; грибковый или паразитарный характер встречается реже
• Выделяют четыре стадии развития абсцесса: ранний церебрит, поздний церебрит, ранняя инкапсуляция, поздняя инкапсуляция б) Визуализация: 1. Общие характеристики абсцесса головного мозга:
• Лучший диагностический критерий:
о Визуализационная картина меняется в зависимости от стадии развития абсцесса
о Ранняя инкапсуляция: четко определяемое образование, накопление контраста по типу тонкого ободка:
— Образованнее кольцевым характером накопления контраста: высокая интенсивность сигнала на ДВИ, низкие значения ИКД
— Гипоинтенсивный ободок на Т2-ВИ с перифокальным отеком
• Локализация:
о Обычно супратенториальная; до 14% образований имеют инфратенториальную локализацию
о В лобной доле (при синусите, одонтогенной инфекции), височной доле (при отомастоидите)
о Обычно на границе серого и белого вещества (при гематогенном инфицировании)
о Множественные поражения могут представлять собой септические эмболы
• Размеры:
о От 5 мм до нескольких см
• Морфология:
о Тонкостенное четко определяемое объемное образование с кольцевым характером контрастирования, имеющее внешние признаки кисты 2. КТ признаки абсцесса головного мозга:
• Бесконтрастная КТ:
о Ранний церебрит: плохо определяемое гиподенсное субкортикальное образование с масс-эффектом; КТ-картина на ранних стадиях заболевания может оставаться нормальной
о Поздний церебрит: центральная зона низкой плотности; перифокальный отек, более выраженный масс-эффект
о Ранняя инкапсуляция: гиподенсное объемное образование с умеренным вазогенным отеком и масс-эффектом
о Поздняя инкапсуляция: уменьшение выраженности отека и масс-эффекта
о Абсцесс, содержащий газ, наблюдается редко
• КТ с контрастированием:
о Ранний церебрит: ± низкоинтенсивное фрагментарное накопление контрастного вещества
о Поздний церебрит: накопление контрастного вещества по типу неравномерно выраженного ободка
о Ранняя инкапсуляция: центральная зона низкой плотности с отчетливым тонким контрастируемым ободком:
— Стенка капсулы имеет наименьшую толщину в медиальных отделах или на стороне, обращенной к желудочкам, наибольшую — вблизи коры головного мозга
о Поздняя инкапсуляция: спадение полости абсцесса, уплотнение капсулы:
— Возможно наличие «дочерних» абсцессов 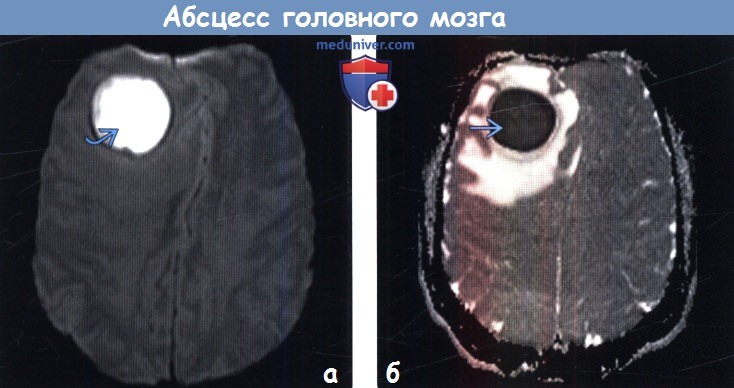
а) МРТ, ДВИ, аксиальный срез: у мужчины 20 лет с абсцессом в правой лобной доле определяется крупное объемное образование с четкими контурами и признаками ограничения диффузии.
(б) ИКД-карта, аксиальный срез: у того же пациента определяются очень низкие значения ИКД. Ограничение мобильности протонов, входящих в состав молекул воды, в полости абсцесса обусловлено присутствием некротического детрита, макромолекул, вязкостью гноя. Результаты исследований указывают на то, что стойкое или перемежающееся снижение значений ИКД в полости абсцесса после проведенной терапии является признаком реактивации инфекции или неудачного лечения.
3. МРТ признаки абсцесса головного мозга:
• Т1-ВИ:
о Ранний церебрит: плохо отграниченное от окружающих тканей объемное образование со смешанным гипо-/изоинтенсивным сигналом
о Поздний церебрит: гипоинтенсивные центральные отделы, изо-/слегка гиперинтенсивный ободок
о Ранняя инкапсуляция: край образования изо-/гиперинтенсивен по отношению к белому веществу (БВ); центральная часть гиперинтенсивна по отношению к СМЖ
о Поздняя инкапсуляция: спадение полости абсцесса, уплотнение капсулы
• Т2-ВИ:
о Ранний церебрит: плохо определяемое гиперинтенсивное объемное образование
о Поздний церебрит: гиперинтенсивная центральная часть, гипоинтенсивный край; гиперинтенсивная область перифокального отека
о Ранняя инкапсуляция: низкая интенсивность сигнала от ободка (обусловлено наличием коллагена, геморрагического компонента или парамагнитных свободных радикалов)
о Поздняя инкапсуляция: уменьшение выраженности отека и масс-эффекта
• Т2* GRE:
о Симптом двойного ободка на SWI (внешний гипоинтенсивный, внутренний гиперинтенсивный) полезен в дифференциальной диагностике с другими поражениями с кольцевым характером накопления контраста
• ДВИ:
о Увеличение интенсивности сигнала в области церебрита и абсцесса
о ИКД-карта: выраженное снижение интенсивности сигнала (низкий ИКД) в центральных отделах абсцесса
о Увеличение фракционной анизотропии (ФА) в полости абсцесса
• Постконтрастное Т1-ВИ:
о Ранний церебрит: фрагментарный характер накопления контрастного вещества
о Поздний церебрит: интенсивный характер накопления контраста по типу неравномерно выраженного ободка
о Ранняя инкапсуляция: четко определяемое образование, накопление контраста по типу тонкого ободка
о Поздняя инкапсуляция: спадение полости абсцесса, уплотнение капсулы:
— Капсула достигает наименьшей толщины на стороне, обращенной к желудочкам
• МР-спектроскопия:
о В некротическом ядре могут определяться пики аминокислот (0,9 ppm), лактата (1,3 ppm), ацетата (1,9 ppm), сукцината (2,4 ppm)
• ПВИ: более низкие значения rCBV в капсуле абсцесса по отношению к таковым в контрастируемых ободках опухолей
• Разрешающийся абсцесс: исчезновение гипоинтенсивного на Т2-ВИ ободка, повышение значений ИКД в центральной части абсцесса, исчезновение контрастирования (наступает в последнюю очередь):
о Мелкий участок кольцевого/очагового контрастирования может сохраняться на протяжении месяцев 4. Радионуклидная диагностика:
• ПЭТ: в абсцессе головного мозга-повышенный захват ФДГ и метионина, меченного изотопом углерода-11 5. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ с контрастным усилением
• Советы по протоколу исследования:
о Мультипланарная МРТ ± с контрастным усилением, с получением ДВИ, ± МР-спектроскопия, ПВИ 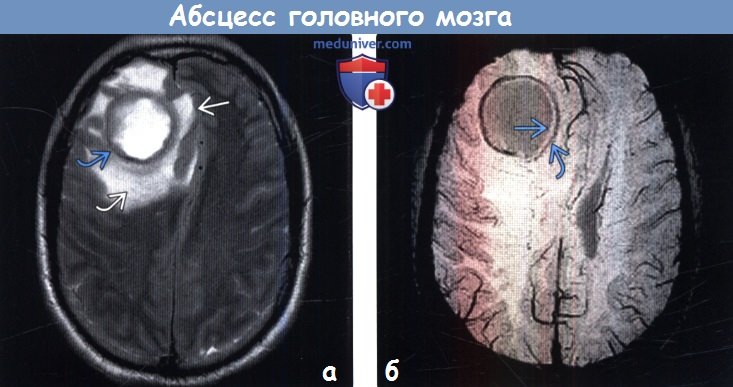
(а) МРТ, Т2-ВИ, аксиальный срез: у этого же пациента определяется гипоинтенсивный ободок, соответствующий стенке абсцесса, окруженного протяженным вазогенным отеком. Присутствует масс-эффект, субфальксная дислокация мозговых структур. Считается, что гипоинтенсивность сигнала от капсулы абсцесса на Т2-ВИ обусловлена свободными радикалами, вырабатываемыми фагоцитирующими макрофагами.
(б) MPT, SWI, аксиальный срез: у этого же пациента определяется симптом двойного ободка, характерный для абсцесса. Абсцесс ограничен двумя ободками, внешний из которых характеризуется гипоинтенсивным, а внутренний — гиперинтенсивным сигналом по отношению к содержимому полости.
в) Дифференциальная диагностика абсцесса головного мозга: 1. Глиобластома:
• Толстая стенка с узлом
• Низкая интенсивность сигнала на ДВИ (редко высокая, что имитирует абсцесс)
• Часто наблюдается геморрагический компонент
• Другие кистозные первичные новообразования также могут имитировать абсцесс 2. Метастатическое поражение паренхимы головного мозга:
• Объемное образование столстой стенкой, центральным некрозом с выраженным перифокальным отеком, часто множественное поражение
• Может быть представлено одиночным образованием с кольцевым характером накопления контраста
• Может имитировать абсцесс за счет ограничения диффузии на ДВИ 3. Демиелинизирующее заболевание:
• Рассеянный склероз, ОДЭМ
• Часто наблюдается контрастирование очагов по типу незамкнутого кольца («подковы»)
• Характерные очаги встречаются по всему объему головного мозга
• Выраженность масс-эффекта низкая по сравнению с ожидаемой при данных размерах поражений 4. Разрешающаяся внутримозговая гематома:
• Наличие травмы или сосудистого поражения в анамнезе
• Обнаружение продуктов распада крови при МРТ 5. Подострый инфаркт головного мозга:
• Наличие инсульта, сосудистого распределения в анамнезе
• Гириформный >> кольцевой характер накопления контраста г) Патология: 1. Общие характеристики абсцесса головного мозга:
• Этиология:
о Гематогенное распространение инфекции из очага экстракраниальной локализации (инфекции легких, мочевыводящих путей, эндокардит)
о Прямое распространение из очагов инфекции, локализованных в костях черепа или мозговых оболочках:
— В околоносовых пазухах, среднем ухе, зубах (через бесклапанные вены-выпускники)
о Послеоперационная инфекция
о Проникающая травма (фрагменты кости, металл)
о Шунтирование крови справа налево (врожденные пороки сердца, артериовенозные легочные фистулы)
о В неонатальном периоде: 2/3 случаев связаны с менингитом:
— «Квадратный абсцесс» связан с цитробактерным менингитом
о В 20-30% случаев не удается установить источник инфекции (криптогенный абсцесс)
— Часто развитие связано с несколькими агентами (стрептококки, стафилококки, анаэробные бактерии) 2. Макроскопические и хирургические особенности:
• Ранний церебрит (3-5 дней):
о Фокальная, но не локализованная инфекция
о Неинкапсулированное объемное образование, состоящее из полиморфноядерных лейкоцитов, отека, рассеянных очагов некроза, петехиальных кровоизлияний
• Поздний церебрит (от 4-5 дней до 2 недель):
о Слияние очагов некроза
о Ободок из воспалительных клеток, макрофагов, грануляционной ткани и фибробластов окружает некротическое ядро
о Пролиферация сосудов, перифокальный вазогенный отек
• Ранняя инкапсуляция (начинается через 2 недели):
о Коллагеновая капсула, хорошо отграниченная от окружающих тканей
о Расплавленное некротическое ядро, перифокальный глиоз
• Поздняя инкапсуляция (от нескольких недель до нескольких месяцев):
о Спадение центральной полости абсцесса
о Толстая стенка (коллаген, грануляционная ткань, макрофаги, глиоз) 3. Микроскопия:
• Ранний церебрит: гиперемированная ткань, содержащая полиморфноядерные лейкоциты, некротизированные кровеносные сосуды, микроорганизмы
• Поздний церебрит: прогрессирование некротического процесса, воспалительные клетки, фибробласты вырабатывают ранние ретикулиновые волокна по периферии абсцесса
• Ранняя инкапсуляция: пролиферация грануляционной ткани вокруг некротического ядра
• Поздняя инкапсуляция: множественные слои коллагена и фибробластов 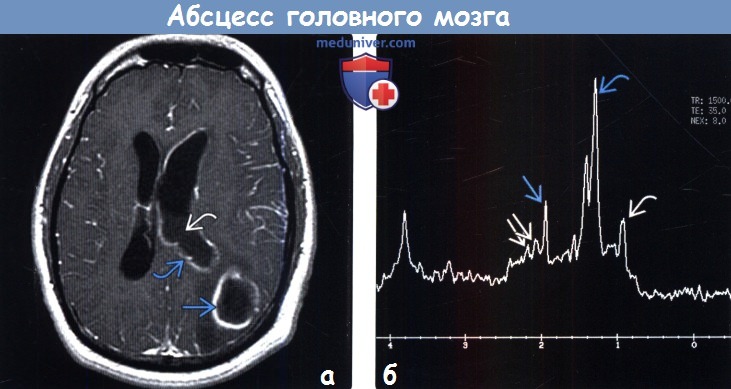
(а) МРТ, постконтрастное Т1-ВИ, аксиальный срез: у пациента с гнойным абсцессом и вен-трикулитом определяется ободковый характер контрастирования образования, контрастирование эпендимы и детрит в желудочках.
(б) МР-спектроскопия (TR1500, ТЕЗ5): определяется спектр, характерный для бактериального абсцесса головного мозга. Присутствует высокий пик лактата на 1,3 ppm, ацетата на 1,9 ppm, аминокислот (валин, лейцин, изолейцин) на 0,9 ppm и сукцината на 2,4 ppm.
д) Клинические признаки: 1. Проявления абсцесса головного мозга:
• Наиболее частые признаки/симптомы:
о Головная боль (до 90% случаев); возможны судорожные приступы, изменение психического состояния, очаговая неврологическая симптоматика, тошнота, рвота
о Лихорадка наблюдается лишь в 50% случаев
• Другие признаки/симптомы:
о Увеличение СОЭ (75%) и числа лейкоцитов (50%), отсутствие лейкоцитоза не является основанием для исключения абсцесса 2. Демография:
• Возраст:
о Наиболее часто встречается на 3-м и 4-м десятилетии жизни; в 25% случаев — у пациентов < 15 лет
• Пол:
о М:Ж = 2:1
• Эпидемиология:
о Нечасто; 25000 случаев в год в США
о Бактериальные возбудители: Staphylococcus, Streptococcus, Pneumococcus
о У пациентов с сахарным диабетом: Klebsiella pneumoniae
о У пациентов, перенесших трансплантацию: Nocardia, Aspergillus, Candida
о У пациентов со СПИД: Toxoplasmosis, Mycobacterium tuberculosis
о Новорожденные: Citrobacter, Proteus, Pseudomonas, Serratia, Staphylococcus aureus (связан с менингитом) 3. Течение и прогноз:
• Потенциально смертельное, но излечимое поражение:
о Стереотаксическая хирургия + медикаментозная терапия значительно снизили смертность
• Осложнения при неадекватном лечении или его отсутствии:
о Менингит, «дочерние» поражения, масс-эффект, дислокационный синдром
о Прорыв абсцесса в желудочек, вентрикулит:
— Вентрикулярный детрит с неровным уровнем жидкости
— Гидроцефалия и контрастирование эпендимы
• Факторы, влияющие на прогноз: размеры, локализация, вирулентность инфекционного агента(ов) и иммунный статус
• Вариабельная смертность: 0-30%
• Эпилепсия: частое осложнение у пациентов детского возраста 4. Лечение:
• Основной метод лечения: дренирование и/или удаление
• При размерах < 2,5 см или на стадии раннего церебрита: только антибактериальная терапия
• Стероидные препараты для купирования перифокального отека и масс-эффекта
• При наличии признаков ↑ ВЧД любмальная пункция не выполняется; иногда определить патоген в СМЖ не возможно за исключением тех случаев, когда абсцесс связан с менингитом е) Диагностическая памятка:
1. Обратите внимание:
• ДВИ, МР-спектроскопия помогают отличить абсцесс от имитирующих его поражений
• Симптом двойного ободка на SWI (внешний гипоинтенсивный, внутренний гиперинтенсивный) полезен в дифференциальной диагностике с другими поражениями
2. Советы по интерпретации изображений:
• Выполните поиск локального очага инфекции (синусит, средний отит, мастоидит)
• У успешно излеченных пациентов ободок гипоинтенсивного на Т2-ВИ сигнала исчезает раньше, чем контрастирование абсцесса ж) Список литературы: - Brouwer МС et al: Brain abscess. N EnglJ Med. 371 (5):447-56, 2014
- Rath TJ etal: Imaging of cerebritis, encephalitis, and brain abscess. Neuroimaging Clin N Am. 22(4):585—607, 2012
— Также рекомендуем «Вентрикулит на МРТ» Редактор: Искандер Милевски. Дата публикации: 12.4.2019 |