Астроцитома головного мозга на мрт


Запишитесь на МРТ по телефону
(812) 493-39-22
или заполните форму

Расписание приема МРТ:
вторник и воскресенье :
ЦМРТ «Петроградский»
(812) 493-39-22
во вторник прием с 8-00 до 16-00
в воскресенье с 8-00 до 22-30 на ул. Рентгена,5
МРТ аппарат 1,5 Тл
среда и суббота :
ЦМРТ «Старая деревня»
(812) 493-39-22
прием 8-00 до 16-00 на ул. Дибуновская,45
МРТ аппарат 1,5 Тл
Четверг:
Прием в “РНХИ им. проф. А.Л. Поленова” прекращен по техническим причинам и
перенесен в ЦМРТ
Глиобластома составляет 15-20% от всех внутричерепных опухолей или примерно половину всех нейроэпителиальных опухолей и является самой элокачественной. Опухоль происходит из клеток глии. Отличить ее от анапластической астроцитомы, также высоко злокачественной, непросто даже по биопсийному материалу. Единственным критерием служит наличие некроза. Поэтому с точки зрения лучевой диагностики их нет смысла разделять. До 30-летнего возраста эти опухоли встречаются редко. Обычно они обнаруживаются между 45 и 55 годами, чуть чаще у мужчин (соотношение мужчин и женщин 3:2). Типичная локализация – лобные доли, затем теменные. По данным МРТ головного мозга примерно в 7-10% случаев вовлекаются две доли или распространение идет инфильтративно через мозолистое тело на противоположное полушарие по типу “бабочки”. Поверхностно расположенные глиобластомы прорастают оболочки мозга, что приводит к диссеминации с током ликвора. Многоочаговые глиобластомы наблюдаются в 5% случаев и практически неотличимы от метастатического поражения. Отдаленные гематогенные метастазы известны в уникальных наблюдениях. Увеличение опухоли по результатам МРТ в динамике и соответственно нарастание клинических симптомов идут очень быстрыми темпами.
МРТ картина отражает признаки злокачественности: мелкие очажки кистозного некроза, кровоизлияния. Изредка встречаются опухоли с кальцинатами. Иногда видны извитые участки отсутствия сигнала на Т2-взвешенных МРТ изображениях, что соответствует сосудам. Масс-эффект и отек очень выражены, причем разграничить саму опухоль и отек невозможно. Отек сам по себе мозолистое тело не, поэтому появление участка измененного сигнала на другой стороне свидетельствует об инфильтрации. Глиобластомы хорошо контрастируются гадолинием, причем истинная инфильтрация заметно шире границы усиления. Центры МРТ СПб имеют разный подход к выполнения МРТ головного мозга, мы рекомендуем введение контрастирующего вещества всем пациентам астроцитарными опухолями, но особенно оперированным, когда сложно дифференцировать рецидивную опухоль и послеоперационные глиальные рубцы. МРТ в СПБ при глиомах профессор Холин А.В. проводит неоднократно в ходе динамического наблюдения за эффективностью лечения.



МРТ головного мозга. Глиобластома с поражением обеих лобных долей и височной доли справа. Аксиальные Т2-зависимая МРТ и FLAIR МРТ, сагиттальная Т1-зависимая МРТ.



МРТ головного мозга. Глиобластома. Рост по типу «бабочки» (стрелки). Аксиальные Т2-зависимая МРТ, Т1- зависимая МРТ и Т1-зависимая МРТ с контрастированием.
Реакцию глиобластомы на лечение первой линии принято оценивать по критериям RANO (2010), которая выделяет 4 степени: полная реакция, частичная реакция, стабилизация и прогрессирование. Учитываются как МРТ признаки (изчезновение или уменьшение опухоли на Т2-зависимых МРТ), так и клинические данные.
Астроцитома полушарий составляет 20-30% от всех глиом у взрослых. Опухоль происходит из астроцитов. Доброкачественная астроцитома у детей – пилоцитарная, имеет градацию I, и у взрослых – диффузная, имеет градацию II. Редкие доброкачественные формы обычно наблюдаются у детей: плеоморфная ксантоастроцитома (градация II) , субэпендимальная гигантоклеточная астроцитома (градация I) у 6-16% пациентов с туберозным склерозом. Анапластическая астроцитома (градация III) составляет около 12% от астроцитом. Пик частоты приходится на более молодой возраст по сравнению с глиобластомой. Локализоваться может астроцитома в любой части полушарий, но заметно реже в затылочной доле. При глубоком расположении может быть переход на противоположное полушарие. Доброкачественная астроцитома мозговые оболочки не прорастает и не метастазирует. Однако в дальнейшем может быть их злокачественное перерождение.
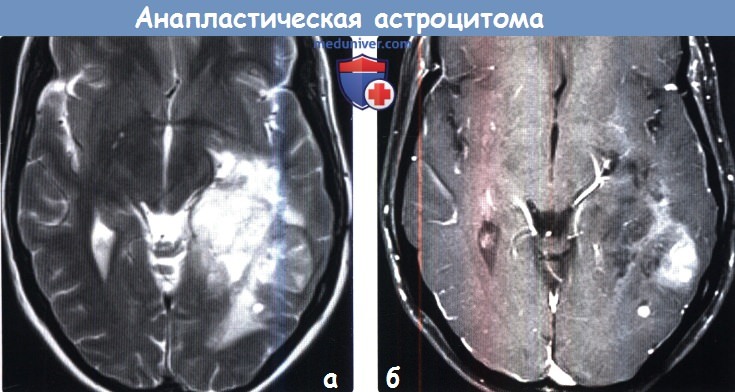
При МРТ доброкачественные астроцитомы чаще выглядят однородными, хотя возможна неоднородность в связи с кальцинатами (до 20% случаев) и микрокистозной дегенерацией. Границы опухоли четкие. Вазогенный отек выражен только при низкодифференцированном подтипе. Астроцитома может вовлекать кору мозга и напоминать острый ишемический инсульт. Различать их при МРТ помогает отчетливо клиновидная форма при инсульте, совпадающая с бассейном кровоснабжения. Нередко при МРТ головного мозга встречаются “кистозные” астроцитомы, когда сама опухоль имеет небольшие размеры, а прилежащая ликворная киста значительно больше ее самой. Анапластические астроцитомы на МРТ хорошо усиливаются при контрастировании, доброкачественные астроцитомы усиливаются при МРТ с контрастированием примерно в 40% случаев. Изредка встречаются первично-множественные астроцитомы. Гигантоклеточная внутрижелудочковая астроцитома встречается только при туберозном склерозе. При МРТ она имеет типичное расположение и хорошо контрастируется.


МРТ головного мозга. Астроцитома с большой реактивной кистой. Аксиальная Т2-зависимая и сагиттальная Т1-зависимая МРТ.


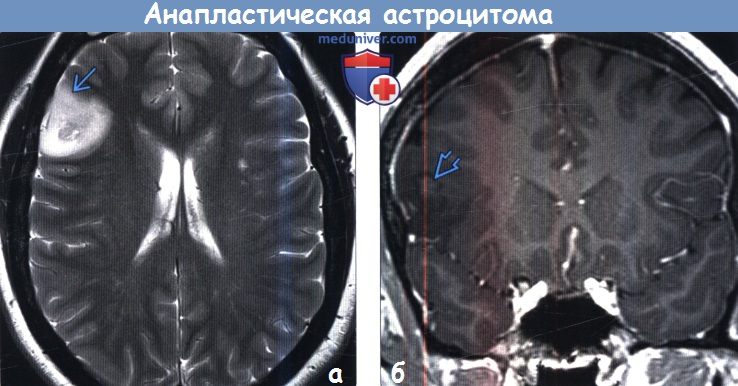
МРТ головного мозга. Анапластическая астроцитома. Корональные Т2-зависимая МРТ и Т1-зависимая МРТ с контрастированием.

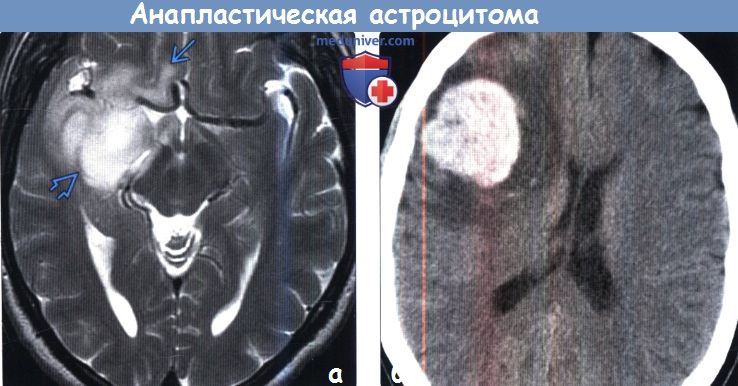
МРТ головного мозга. Множественная анапластическая астроцитома (стрелки). Сагиттальная Т1-зависимая МРТ с контрастированием.



МРТ головного мозга. Туберозный склероз. Гигантоклеточная внутрижелудочковая астроцитома (стрелки). Прорастание в хвостатое ядро. Окклюзия отверстия Монро. Т2-зависимая, Т1-зависимая и Т1-зависимая с контрастированием аксиальные МРТ.
Остались вопросы? Звоните +7 (812) 493-39-22 или оставьте свои данные и мы
Вам перезвоним!
Наличие опухоли головного мозга человека ни к чему хорошему не приводит, а одной из подобных новообразований является астроцитома головного мозга. Астроцитома – одна из разновидностей «глиомы», развивающейся в мозгу.
Глиома — самая распространённая первичная опухоль головного мозга.
Как правило, от астроцитомы страдают так называемые астроциты – нервные клетки, обладающие поддерживающими функциями в центральной нервной системе (ЦНС).
Астроциты осуществляют поглощение избыточных химических веществ, которые вырабатываются нейронами. Отвечают за функционирование защитного барьера ЦНС и тп.
Так бывает, что природа хочет сыграть злую шутку…
Удар, который не ждешь, бьет больнее, и зачастую о диагнозе астроцитома пациент узнает неожиданно, что является неблагоприятным фактором для успешного излечения. В чем состоит природа этого заболевания? Все довольно просто. Обычно, в местах скопления астроцитов возникает опухоль (при благоприятном случае доброкачественная, но бывает и злокачественная).
В группу риска попадают взрослые люди от 25 до 30 лет. Однако, возраст не является существенной причиной, так как отмечались случаи заболевания как маленьких детей, так и пожилых людей. Причин образования данной опухоли несколько:
агрессивные методы лечения онкологических болезней (химиотерапия);
неблагоприятная экологическая обстановка в регионе, способствующая токсическому отравлению организма;
генетическая предрасположенность к болезни;
онкологические и сопутствующие им заболевания.
Различают несколько видов болезни по злокачественности:
степень (пилоцитарная астроцитома головного мозга).
степень (фибриллярная астроцитома головного мозга).
степень (анапластическая астроцитома головного мозга).
степень (глиобластома).
Пилоцитарная астроцитома головного мозга
Пилоцитарная или пилоидная астроцитома головного мозга, как правило является доброкачественной опухолью, часто встречающаяся в детском возрасте. Преимущественно поражает мозжечок и прилегающие к нему области головного мозга.
Астроцитома 1 стадии
Данная глиома хорошо поддается оперативному лечению и при своевременном вмешательстве проходит без последствий.
Фибриллярная астроцитома головного мозга
Также встречается с названием диффузная протоплазмическая, не имеет четких границ локализации, однако не отличается большой скоростью роста. В группу риска входят молодые люди от 20 до 30 лет.
Астроцитома 2 стадии
Диффузная опухоль сложнее поддается оперативному вмешательству чем пилоидная.
Анапластическая астроцитома головного мозга
Является разновидностью злокачественного новообразования. Основное отличие это быстрый рост, неясная локализация и прорастание опухоли в нервные ткани.
Астроцитома 3 стадии
Анапластическая астроцитома головного мозга может встречаться в любо его месте, что и представляет серьезную опасность, наравне с прорастанием в нервные ткани. Лечение возможно, но представляет сложности, в связи с особенностью роста.
Глиобластома
Самая опасная форма опухоли, обладает молниеносным ростом, способностью прорастать во все отделы головного мозга, и как правило, такое течение болезни ведет к смерти головного мозга. Практически не поддается оперативному вмешательству.
Астроцитома 4 стадии
В группе риска находятся мужчины в возрасте от 40 до 70 лет.
Доктор, что со мной?
Как и любая другая болезнь астроцитома имеет характерные симптомы, однако в данном случае помимо общей симптоматики, существует местная (локальная), которая напрямую зависит от локализации глиомы.
Для всех больных, страдающих развитием опухоли характерно следующее:
частые головные боли;
судороги;
парезы конечностей;
изменение настроения;
нарушение координации;
скачки давления;
ухудшение зрения (слуха);
дезориентация в пространстве.
Кроме того, опухоль по мере роста начинает сдавливать участки головного мозга, где она локализована, что приводит к появлению у больного тех или иных отклонений:
При локализации в височной доле – ухудшаются обонятельные рефлексы, зрение, вкус. Больной чувствует снижение способности к запоминанию больших объемов информации, возможны проблемы с внятностью произношения.
При локализации в лобной доле – отмечается постепенное изменение поведения больного, частичный или полный паралич конечностей.
При локализации в теменной доле – у пациента могут возникнуть проблемы с письмом, простейшие функции организма, относящиеся к мелкой моторике рук будут вызывать серьезные трудности.
При локализации в мозжечке – человек может потерять ориентацию в пространстве, кроме того будут проблемы с движениями в целом и их координацией.
При локализации в правом или левом полушарии – больной утрачивает способность осознанно контролировать противоположную часть тела
Чем запущенней опухоль, тем серьезней изменения происходят в организме тем ярче симптомы.
Необходима диагностика!
МРТ — как это выглядит
Существует огромное количество способов диагностировать опухоль головного мозга, и как правило для более точного анализа применяется комплексный подход.
Так, обычно назначают:
магнитно-резонансную томографию (МРТ);
компьютерную томографию (КТ);
биопсию головного мозга;
неврологические тесты;
позитронно-эмисионная томография;
ангиография.
С помощью МРТ, как правило доктор определяет наличие опухоли. Принцип действия данного исследования основан на действии магнитных волн, которые отражаются от более плотной структуры опухоли делают ее видимой, на фоне мозга.
В случае, если после проведения МРТ остались сомнения, можно подтвердить или опровергнуть наличие анапластической или любой другой астроцитомы головного мозга с помощью КТ. В данном случае задействуются лучи рентгена.
Позитронно-эмисионная томография заключается во введении специального радиоактивного раствора (основу которого составляет глюкоза) человеку. После чего с помощью рентгена изучают головной мозг. В местах скопления раствора с точностью до 90% располагается злокачественная опухоль, чем больше глюкозы будет поглощено, тем меньше уровень злокачественности.
С помощью ангиографии определяют через какие сосуды происходит питание глиомы, что позволяет спланировать операбельный способ лечения.
Кроме вышеперечисленного может применятся биопсия мозга, заключающаяся в отщеплении небольших тканей опухоли для их изучения.
Некогда тянуть, приступаем к лечению…
Асторцитома является болезнью, для которой в большинстве случаев показан операбельный способ лечения, или другими ловами – операция по удалению глиомы.
В случае же если операция не помогает и опухоль прогрессирует врач применяет другие методы лечения, в частности:
лучевая терапия;
химиотерапия;
радиохирургия.
Хирургическое вмешательство
Когда же показано хирургическое вмешательство? Обычно в случае разрастания опухоли, причем если опухоль глиома доброкачественная, она полностью удаляется.
Другой вопрос, если астроцитома злокачественная. В данной ситуации врач старается по максимуму убрать новообразование, не задев здоровые клетки, и тут не обойтись без вспомогательных методов лечения.
Как правило, если речь идет о злокачественной опухоли, говорить о полном выздоровлении не приходится, поэтому врачи стараются по максимуму продлить жизнь пациенту.
Лучевая терапия
Одна из самых опасных для здоровых клеток головного мозга терапия. Заключается она в облучении опухоли, как правило этому подвергаются глиобластома и анапластическая астроцитома головного мозга, в силу их злокачественности.
В результате лучевой терапии воздействию подвергаются и здоровые клетки, однако процент их восстановления достаточно велик. Глиома, на которую воздействуют с помощью лучевой терапией останавливается в развитии, а при самом благоприятном случае исчезает.
Химиотерапия
Данный вид лечения основывается на приеме химических препаратов, либо на помещение таких препаратов около места расположения астроцитомы. Обычно такой вид лечения показан детям, так как лучевая терапия может серьезно подорвать здоровье малыша, и химиопрепараты будет более предпочтительней.
Как и в случае с лучевой терапией воздействие оказывается не только на больные, но и на здоровые клетки мозга, но доктора уверяют, что здоровые клетки непременно восстановятся.
Радиохирургия
Радиохирургия что это? Это один из самых новых вариантов лечения глиом. Метод основан на использовании тонкого лазера, который точечно воздействует на пораженную область, тем самым исключается поражение здоровых участков.
Принцип работы радиохирургии
Главный на сегодняшний день недостаток – дороговизна. А в плане эффективности радиохирургия наиболее эффективный способ лечения опухоли.
Какие прогнозы, доктор?
Многие задаются вопросом если у меня астроцитома головного мозга каой прогноз жизни? Ответить на такой вопрос однозначно не возможно. Тут большую роль играет:
общее состояние здоровья человека;
возраст;
степень злокачественности;
наличие и количество рецидивов;
местонахождения глиомы;
время перехода опухоли из одной стадии в другую.
При самом благоприятном раскладе прогноз на будущее при доброкачественном новообразовании не превышает 10-ти летнего периода.
Чем больше стадия тем меньшие прогнозы даются. Так, на второй стадии продолжительность жизни составляет до 7 лет, при третьей – до 5, ну а при четвертой – не больше года.
Больной после операции
Но из любого правила всегда существуют исключения, и самое главное не переставать бороться и не оставлять болезни ни единого шанса.
Какие последствия готовит астроцитома
Как стало понятно глиома – это серьезное заболевание, которое не знает пощады, поэтому и последствия бывают не радостными:
нарушения двигательных функций
ослабление зрения;
пропадание вкусовых, обонятельных и др. функций;
необходимость применения инвалидной коляски;
неясность речи.
Все эти последствия могут развиться у человека переболевшего астроцитомой, как в комплексе, так и по отдельности. Бывали случаи полного отсутствия подобных проявлений.
Итак, основная рекомендация при обнаружении астроцитомы головного мозга – это незамедлительное обращение к врачу, которое в ближайшей перспективе сможет продлить вам жизнь. Не стоит играть со своим здоровьем, тем более при проявлении такого серьезного заболевания.
Диагностика анапластической астроцитомы по КТ, МРТ, ПЭТа) Терминология: б) Визуализация: 1. Общие характеристики анапластической астроцитомы: 2. КТ при анапластической астроцитоме:
3. МРТ при анапластической астроцитоме: 4. Радионуклидная диагностика при анапластической астроцитоме. ПЭТ: 5. Рекомендации по визуализации:
в) Дифференциальная диагностика анапластической астроцитомы: 1. Диффузная астроцитома низкой степени злокачественности: 2. Мультиформная глиобластома (МГБ): 3. Церебрит: 4. Ишемический инсульт: 5. Олигодендроглиома: 6. Эпилептический статус: 7. Герпетический энцефалит:
г) Патология: 1. Общие характеристики анапластической астроцитомы: 2. Стадирование и классификация анапластической астроцитомы: 3. Макроскопические и хирургические особенности: 4. Микроскопия: д) Клиническая картина: 1. Проявления анапластической астроцитомы: 2. Демография: 3. Течение и прогноз: 4. Лечение: е) Диагностическая памятка: ж) Список литературы:
— Также рекомендуем «Глиобластома на МРТ» Редактор: Искандер Милевски. Дата публикации: 27.3.2019 |