Атопический дерматит и иммунитет у детей
2 Апреля
В настоящее время атопический дерматит (АД) рассматривают как мультифакторный процесс, для которого характерен ряд клинических, анатомических, физиологических и фармакологических отклонений. Полагают, что атопический дерматит представляет собой форму иммунной недостаточности, проявляющуюся дисфункцией клеточно-гуморальных факторов иммунитета. Правда, полученные данные довольно разноречивы. Выявлены различные варианты дисгаммаглобулинемии, чаще выражающиеся в повышении уровня различных иммуноглобулинов. Однако D. I. Grove с соавторами (1975) отметил высокое преобладание атопии при синдромах дефицита иммуноглобулина Е. Иммуноглобулиновая недостаточность установлена у 7 % больных.
Средний процент Т-лимфоцитов у больных (АД) оказался значительно меньшим, а средние величины В-лимфоцитов были почти такими же, как в контрольной группе. Снижение уровня Т-лимфоцитов при атопическом дерматите является постоянным признаком, независимым от клинического состояния или концентрации IgE в сыворотке крови [5].
Показано, что у 85 % детей, в сыворотке крови которых при рождении был повышен уровень IgE, развивались аллергические и предположительно аллергические заболевания в течение первых 6 лет жизни [2]. Возможно, повышенный риск развития аллергического заболевания связан с врожденным нарушением способности Т-клеток вызывать супрессию IgE. И действительно, все авторы подчеркивают увеличение уровня IgE у больных (АД) [1, 4]. G. С. Maize (1976) отмечает, что снижение количества Т-клеток обратно пропорционально уровню IgE в сыворотке, что свидетельствует о нарушении в функциональном состоянии клеточно-опосредованного иммунитета.
Для лечения (АД) применяют различные препараты, действующие на патогенетические механизмы его возникновения. К ним следует отнести кортикостероиды, противозудные средства, транквилизаторы, препараты специфической гипосенсибилизации, а также средства, влияющие на Т-клеточный иммунитет. В качестве иммуномодуляторов пытаются применять левамизол, трасферфактор, тимозин, тимопоэтин [3].
Для лечения больных атопическим дерматитом мы использовали вилозен — лиофилизированный экстракт вилочковой железы, представляющий собой диализабельный фактор железы, полученный в Киевском НИИ эндокринологии и обмена веществ. Молекулярная масса ингредиентов, входящих в препарат, не превышает 992,1 а. е. м. (1000 дальтон). Введение диализабельного фактора вилочковой железы сенсибилизированным животным снижает образование реагинов IgE (И. А. Безвершенко и соавт., 1979).
Иммунологический статус больных оценивали по определению основных классов иммуноглобулинов (G, М и А) с помощью имму- нодиффузной методики; реакцию бласттрансформации лимфоцитов (РБТЛ) с фитогемагглютинином, используя методику G. Bach и соавторов (1969) в микромодификации, предложенной М. П. Григорьевым и И. И. Копеляном (1972); процентное содержание Т- и В-лимфоцитов (Е-РОК и ЕАС-РОК) — по I. Scand; определяли количество циркулирующих иммунных комплексов (ЦИК) методом дифференциальной преципитации в полиэтилен- гликоле. Уровень IgE определяли радиоиммунологическим способом с использованием коммерческого набора «Phadebas IgE PRIST», выпускаемого фирмой «Pharmacia Diagn». (Швеция).
Под нашим наблюдением находились 77 больных (АД) обоего пола в возрасте от 5 до 30 лет. Давность заболевания у 12 больных была от 1 года до 5 лет, у 47 — от 6 до 20 лет, у 18 больных свыше 20 лет. Пищевая аллергия отмечена у 26 больных, бытовая — у 1. Сопутствующие заболевания, в основном со стороны пищеварительной системы, выявлены у 25 больных. Сочетание кожной и респираторной (бронхиальная астма, вазомоторный ринит) атопии наблюдалось всего у 8 больных. Различные атопические заболевания в роду обнаружены у 37,6 % больных.
У 44 больных наблюдалась эритематозио — сквамозная с лихенификацией форма атопического дерматита. Кожный патологический процесс локализовался в области локтевых сгибов, подколенных ямках, на шее и тыле кистей. Кожа в очагах гиперемирована, сухая, лихенифицироваиа, с мелкими лихеноидпыми папулами, обильным мелкопластинчатым и отрубевидным шелушением. Лихеноидная форма была у 30 больных, выражалась она диффузной гиперемией, сухостью, лихенификацией, отеком, наличием по периферии лихеноидных папул, отрубевидным шелушением. Мучительный зуд приводил к множеству точечных экскориаций. Процесс локализовался на коже туловища, конечностей, лица, порой обострение приводило к генерализации поражения, вплоть до эритродермии. Пруригоподобная форма, в основном на разгибательных поверхностях конечностей, отмечена у 2, а эритематозно-сквамозная с локализацией на щеках — у 1 больного.
Все больные в прошлом неоднократно лечились с применением антигистаминных препаратов, кортикостероидов, неспецифической десенсибилизации, наружных средств. Многие получали курортное лечение.
Вилозен больные получали интраназально на протяжении 14 дней в виде водного раствора. Обследование проводили до лечения и по окончании 2-недельного курса. Контрольную группу составили 20 здоровых лиц. До лечения у больных атопическим дерматитом выявлены определенные изменения иммунологического статуса. Так, показатель Е-РОК был значительно снижен — 37,51 % ± 1,99 % при норме 52 % ± 1,8 % (Р<0,01), а ЕАС-РОК не имел существенного отличия и составлял 25,88 % ± 1,44 % в сравнении с контролем — 22,1 % ± 1,4% (Р>0,05). Следовательно, сниженным оказалось количество тимусзависимых лейкоцитов.
Одним из способов оценки иммунологической реактивности служит изучение РБТЛ, которая отражает способность клеток к пролиферации при внесении в культуру лимфоцитов митогена ФГА. У обследованных нами больных оказалась повышенной ответная реакция на неспецифический митоген — 66,68 % ± 1,31 % при норме 58,2 % ± 2,6 % (Р<0,05). Высота властной трансформации, вероятно, обусловлена напряженностью как клеточного, так и гуморального иммунитета либо связана с наличием биологически активных веществ, которые сами могут обладать митогенными свойствами. В норме ЦИК выводятся из кровотока благодаря фагоцитозу. Между тем при снижении активности лимфоидно-макрофагальной системы ЦИК фиксируются в организме. Уровень ЦИК (0,153 г/л ± 0,005 г/л) в сыворотке крови больных значительно превышал аналогичный показатель у здоровых (0,067 г/л ± 0,02 г/л; Р<0,01). До лечения установлен дефицит IgA, IgM, IgG—1,27 г/л ± 0,06 г/л; 0,95 г/л ± 0,12 г/л; 10,58 г/л ± 0,38 г/л против 2,06 г/л ± 0,17 г/л: 1,18 г/л ± 0,014 г/л; 17,85 г/л ± 0,97 г/л в норме. Этот факт указывает на нарушение в гуморальном (в клеточном) звене иммунной системы. Между тем уровень IgE оказался почти в три раза выше (50,29 кю/л ±76 кю/л), чем у здоровых лиц (18,32 кю/л ±5,19 кю/л при Р<0,01). При этом наблюдалась корреляция между тяжестью болезни, повышенным количеством IgE и снижением уровня Т-лимфоцитов. На 3—5-е сутки от начала лечения у больных уменьшился зуд, улучшились сон и самочувствие. На 8—10-й день зуд прекратился, уменьшилась гиперемия, начала уменьшаться инфильтрация, уплощались папулы. У 26 больных такое состояние наблюдалось и по окончании курса, а у 46 больных разрешались инфильтрация, шелушение — наступила ремиссия. Только у 5 больных не отмечено эффекта от проведенной терапии. Следовательно, у 93,5 % больных атопическим дерматитом констатировали клиническое выздоровление или улучшение кожного процесса. Осложнений и побочных явлений не наблюдали.
В результате анализа данных, полученных после лечения, выяснено, что уровень IgA, IgM, IgG не изменился и оставался достоверно сниженным по отношению к контролю, величина ЦИК также не претерпела изменений. Проведенная терапия не оказала воздействия на В-лимфоциты, относительное количество которых осталось в пределах нормы. Вместе с тем обращает на себя внимание значительное возрастание числа Т-лимфоцитов — с 37,51 % ± 1,99 % До 42,95 % ± 3,1 % (Р>0,05) и нормализация ответной реакции Т-лимфоцитов на неспецифический митоген — с 66,68 % ± 1,31 % до 60,56 % ±2,64 % при Р<0,05. Наиболее значимые изменения отмечены в уровне IgE после лечения, установлено, что в результате лечения вилозепом он снизился в два раза и достиг 22,14 кю/л ± 6,28 кю/л в сравнении с исходными данными 50,29 кю/л ± 7,6 кю/л (Р<0,05).
Высокий уровень IgE у больных атопическим дерматитом до лечения связан с особенностями механизмов его синтеза, а также с ослабленной супрессорной функцией Т-лимфоцитов, ограничивающих этот процесс. Известно, что вилозен ускоряет дифференциацию Т-лимфоцитов, способствуя увеличению количества клеток-супрессоров.
Таким образом, дефицит иммуноглобулинов классов А, М, G, снижение числа Т-лимфоцитов, изменение ответной реакции лимфоцитов на действие митогена, увеличение числа ЦИК и уровня IgE дают основание полагать, что у больных (АД) имеются нарушения в функциональном состоянии клеточно — опосредованного иммунитета. Вызываемое вилозеном увеличение количества Т-клеток, коррелирующее со снижением уровня IgE сыворотки крови больных (АД), свидетельствует о его влиянии на дифференциацию Т-лимфоцитов. Так как из-за недостаточности Т-клеток организм не в состоянии подавить реакции, ведущие к образованию IgE, применение вилозена у больных атопическим дерматитом представляется оправданным.
Атопический дерматит у детей: что к чему
Сперва — определимся в понятиях и терминах. Так уж сложилось, что в представлении большинства родителей «атопический дерматит», «аллергический дерматит» и «пищевая аллергия» — суть одно и то же. Видимо, причина возникновения этого ошибочного суждения — в схожих симптомах, которые присущи всем трем недугам: зуд, сыпь и ярко выраженные покраснения на коже.
Меж тем, все три болезненных состояния имеют разную природу и требует разного лечения.
Расставим все по местам:
Пищевая аллергия — это индивидуальная сверхчувствительность иммунной системы (другими словами — неадекватная реакция) организма на тот или иной пищевой продукт (точнее — на его составляющее вещество). Среди симптомов пищевой аллергии есть те, что присущи и атопическому дерматиту (зуд, воспаления на коже), но они этим не ограничиваются. Тяжелые аллергические реакции могут быть выражены и куда более страшными и опасными симптомами — затрудненным дыханием, анафилактическим шоком, отеком Квинке. Как и любая другая, пищевая аллергия, однажды дав о себе знать, остается с человеком на всю жизнь.
Аллергический дерматит у детей — это не заболевание, а в большей степени лишь симптом аллергической реакции, который проявляется в воспалении кожи. Иными словами, если у Васи (условно говоря) есть аллергия на клубнику, то при поедании этого продукта Вася может покрыться местами красной сыпью, может начать отчаянно чесаться и даже занести инфекцию в воспаленные участки кожи. По природе своей аллергический дерматит стоит очень близко с атопическим «собратом», и все же — есть различия.
Будучи аллергической реакцией, аллергический дерматит может возникнуть у человека в любом возрасте, неважно — ему 2 года или 102. Если аллерген попал в организм — вполне вероятно, возникнут проблемы с кожей. А вот атопический дерматит, помимо того, что он крайне редко возникает в ответ на какой-либо пищевой продукт, впервые проявляется только у детей до 2-х лет. Наиболее часто атопический дерматит является одной из форм непищевой аллергии у младенцев.
Первичные симптомы атопического дерматита (как правило, это зуд, покраснения и высыпания на коже) всегда проявляются в возрасте до 2-х лет. Это значит, что если у малыша до 2-х лет никаких поражений кожи не наблюдалось, а в более старшем возрасте его «чем-то обсыпало» — то это наверняка не атопический дерматит, а аллергическая реакция.
Более того: если аллергический дерматит, как симптом, остается с человеком на всю жизнь, то атопический дерматит у детей, в большинстве случаев, при адекватной терапии и профилактике проходит к 3-5 годам.
Атопический дерматит — это незаразное поражение кожи воспалительного характера. Которое обусловлено генетическими факторами, индивидуальными особенностями строения кожи, а также климатом, в котором живет ребенок.
Если один из родителей малыша в детстве страдал от атопического дерматита — у ребенка он тоже проявится с вероятностью 50 на 50. Если у обоих родителей наблюдалось это заболевание в детстве — вероятность возрастает до 80%.
Первые признаки атопического дерматита проявляются у малыша до 2-х лет (в 90% случаев). Если его правильно лечить — он проходит бесследно примерно к 5 годам. Но если заболевание игнорировать, оно перерастает в более тяжелую и хроническую форму, которая может сопровождать человека на протяжении всей жизни.
Атопический дерматит у детей: симптомы и признаки
Атопический имеет ярко выраженные симптомы:
- сильный зуд;
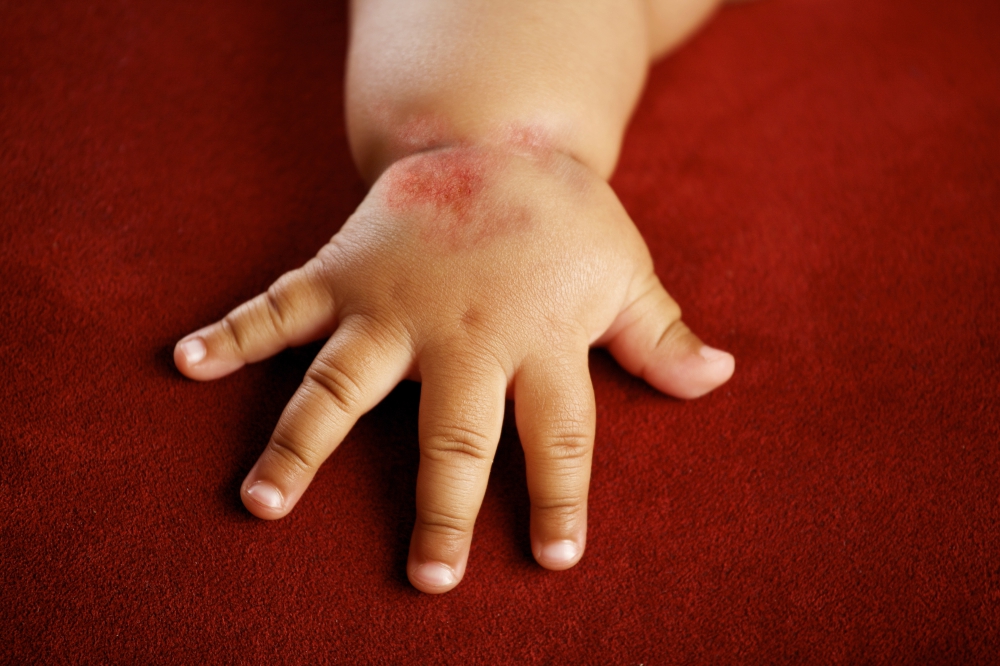
- покраснения в тех местах, где кожа наиболее тонкая: на сгибах рук и ног, на шее, в складках кожи;
- нередко — сыпь на теле и гнойничковые образования на лице;
Причем, самый тревожный и опасный симптом атопического дерматита у детей — это сильный зуд. Степень покраснения и размер высыпаний не так страшны, как «маниакальное» бесконтрольное расчесывание воспаленных участков кожи.
Опасность зуда в том, что регулярное расчесывание кожи приводит к появлению на ней микроранок, в которые почти мгновенно попадают бактерии или грибки, вызывая так называемую вторичную инфекцию.
Аллергия или атопический дерматит: как узнать
Типичная ситуация: первые признаки (сыпь, зуд, покраснения на коже) возникли у малыша в период введения первого прикорма — около 6-8 месяцев. Вы, родители, а возможно и педиатры, которые наблюдают вашего ребенка, логично заключили, что налицо проявления пищевой аллергии — некоторые новые продукты воспринимаются организмом малыша крайне негативно. И постепенно вы выводите из рациона ребенка: сначала все яркое , затем все цветное, а после, возможно и ценный белок в виде молока и яиц, и т.д. Порой ситуация «зашкаливает» до крайности, оставляя в рационе несчастного ребенка лишь рисовую кашу и сушеные яблоки…
Однако, время от времени вспышки покраснения и высыпаний на коже случаются все равно. Вы грешите на то, что малыш где-то «урвал» украдкой кусочек запретного продукта, что и вызвало обострение болезни.
Но на самом деле, периодическое ухудшение состояния кожи демонстрирует вам совсем иное — это явный сигнал о том, что главный «возбудитель кожного неспокойствия» вы по-прежнему так и не удалили из окружающей среды ребенка. И что, скорее всего, речь идет не столько о пищевой аллергии, сколько об атопическом дерматите, «возбудителем» которого продукты являются крайне редко. Почему? Объясним чуть ниже.
Известный детский врач, доктор Комаровский: «Это типичное обывательское заблуждение — будто обострение атопического дерматита происходит в ответ на те или иные съеденные продукты. На самом деле, не существует никакой принципиальной связи между атопическим дерматитом и качеством (составом) продуктов».
Действительно, в ответ на некоторые продукты может возникнуть аллергическая реакция организма со схожими, как у атопического дерматита, симптомами: зудом, покраснением и сыпью на коже. Однако, симптомы при подобной аллергии должны проявиться максимум в первые 24 часа с момента, как был съеден продукт. Но если сыпь и зуд возникли спустя два дня после того, как ваш Митя, условно говоря, поел арахис, то дело тут отнюдь не в арахисе! И на лицо не аллергия, а именно атомический дерматит.
Доктор Комаровский: «В 85 % случаев появления зуда и экзем на коже у детей до 2-х лет (а чаще всего — у детей от 6 месяцев до года) — это не аллергия на некие продукты, которые съел ребенок или съела кормящая мама, а ничто иное как атопический дерматит, который никак не связан с едой».
Не хлебом единым…
Чтобы перестать грешить на еду, надо понять, каким образом происходит поражение кожи. И в первую очередь — как устроена кожа. В верхнем (роговом) слое кожи мы имеем особый липидный барьер, который защищает наше кожу от проникновения в ее глубины вредных факторов извне, а также крайне важный слой, состоящий из молекул воды, которые удерживает в коже особое вещество (по сути — комплекс органических молекул). Молекулы воды в коже обеспечивают ее эластичность, упругость и дополнительно защищают ее от воздействия внешних вредных факторов.
Если ребенок большую часть времени проводит в помещении с теплым и сухим микроклиматом, если его наряжают постоянно в капустном стиле, или если его одежка имеет в своем составе не натуральные раздражающие волокна — все это приводит к чрезмерному испарению влаги из кожи, к разрушению липидного барьера и, соответственно, к крайней уязвимости. В итоге — кожа становится сухой и гиперчувствительной. А значит — слишком «открытой» для атаки вредных внешних факторов: аллергенов, токсинов, различных химических веществ, загрязнений, бактерий и грибков и т.п.
При малейшем воспалении в чувствительной коже образуются микроскопические пузырьки, которые со временем лопаются и покрываются корочкой — они и вызывают сильнейший нестерпимый зуд, который многократно усиливается ночью, во время сна.
Последствия и осложнения длительного атопического дерматита у детей
Если малыш-атопик постоянно бесконтрольно расчесывает пораженные участки кожи, на ней неминуемо возникают трещинки и ранки, в которых легко «поселяются» и активно размножаются бактерии. Возникает гнойничковая инфекция (пиодермия), при лечении которой уже прибегают к антибактериальной терапии. Это ухудшает не только непосредственно качество кожи, но и качество жизни малыша — он плохо спит, не высыпается, ему доставляют болезненный дискомфорт движение, купание, ношение одежды.
Кроме бактериальной инфекции на фоне атопического дерматита могут развиться также вирусные и грибковые инфекции. Нередко все три вида инфекций могут «наброситься» на малыша разом — таким образом у маленького страдальца могут одновременно появиться «простуда» герпеса, молочница рта (как у новорожденных) и гнойное воспаление.
Однако, не отчаивайтесь прежде времени! Таких страшных осложнений вполне можно избежать — не великими усилиями и с прекрасными шансами на полное выздоровление. Как? В первую очередь соблюдая все профилактические меры против атопического дерматита.
Профилактика атопического дерматита
В случае с атопическим дерматитом меры профилактики этой болезни являются одним из важнейших условий эффективного лечения. А посему, о них — детально и по пунктам.
- Устраните факторы, приводящие к пересушиванию кожи. А именно — поддерживайте влажный и прохладный климат в детской, проводите больше времени на природе, не кутайте ребенка во время прогулок. Следите, чтобы ребенок достаточно много пил жидкости — особенно жарким летом.
Доктор Комаровский: «Пересыхание кожи — это самый главный фактор (естественно, неблагоприятный), который делает клетки кожи гиперчувствительными к всевозможным внешним факторам. Как только вы решите вопрос потери влажности кожи, вы тут же решите и проблему атопического дерматита.
- Следите, чтобы ребенок-атомик не переедал. Как и в случае с диатезом, избыток съеденной пищи, которому просто не хватает ферментов для переваривания, почти всегда приводит к негативным реакциям на коже — пересыханию, растрескиванию, покраснению, высыпаниям и острому зуду. В этом случае кожа испытывает атаку токсинов и других вредных веществ не снаружи, а изнутри.
Забавный парадокс: диатез, который по сути является лишь склонностью организма к той или иной болезни, вылечить принципиально невозможно. Тогда как атопический дерматит (который в обиходе то и дело называют диатезом), лечится весьма успешно.
- Не будьте «маниакальной» чистюлей! Как это ни обидно слышать «образцовым мамам», но дети, которых моют часто и до скрипа, страдают от атопического дерматита в разы чаще, чем «чумазята». Частое мытье, и особенно — с мылом, разрушает защитный липидный слой на коже, что делает ее более уязвимой к внешним факторам и более «пористой» для потери собственной влаги. Оптимальный режим купания грудничка до года — раз в день и только с помощью специальной «неагрессивной» детской косметики. После года можно купать и того реже — раз в два дня.
- Выбирайте для малыша качественную одежду. По большому счету, глобальных претензий к детской одежде существует только три:
- она должна быть из натуральных материалов (прежде всего — хлопок);
- она должна отвечать правилу трех «не»: не трет, не жмет, не давит;
- она должна стираться с помощью специальных средств (маркер на упаковке — «для стирки детских вещей») и хорошо прополаскиваться.
Способы лечения атопического дерматита у детей
Главные принципы в лечении атопического дерматита следующие:
- Устранение провоцирующих факторов;
- Вспомогательная терапия (цель — увлажнение кожи);
- Основное лечение: применение кортикостероидов местного назначения (мази);
- В редких случаях — УФ-облучение и более сильные лекарственные средства.
Провоцирующие факторы
По сути к провоцирующим факторам относятся все вышеперечисленные обстоятельства (сухой и жаркий климат в детской, переедание, чрезмерно частое мытье кожи с помощью «агрессивной» косметики и т.п.), которые ухудшают состояние кожи ребенка, делая ее уязвимой и склонной к воспалению. Профилактика атопического дерматита как раз и направлена на устранение провоцирующих факторов.
Вспомогательная (поддерживающая) терапия
Вспомогательная терапия, как правило, заключается в различных методиках увлажнения кожи. С этой целью используются специальные гигиенические препараты — эмоленты. Другими словами — жиры и жиросоставляющие косметические вещества, которые удерживаются лишь в роговом слое кожи и не проникают вглубь, к живым клеткам.
Главное назначение эмолентов — смягчать поверхность кожи и повышать процент влаги в ее слоях. Сами по себе эти средства, конечно же, не увлажняют кожу (странно было бы ожидать подобного от жирной субстанции), но они успешно пресекают потерю той влаги, что еще в коже осталась.
Существует три группы эмолентов:
- средства для нанесения на кожу;
- средства для мытья;
- и средства для ванны.
Средства внутри этих групп тоже можно классифицировать в зависимости от действующих средств. Какой именно наилучшим образом подойдет вашему ребенку — подскажет врач. Его рекомендация напрямую зависит от интенсивности сухости и воспаления, от наличия (или отсутствия) вторичной инфекции и от прочих факторов.
Обычно эмолент наносят на кожу ребенка-атопика 2 раза в день, один из которых обязательно — после купания (как раз для того, чтобы сохранить максимальное количество влаги в коже).
Как купать малыша-атопика перед использованием эмолента. Увы, но для ребенка с атопическим дерматитом, хоть он и должен ежедневно принимать водные процедуры, ритуал купания несколько отличается от обычного. Вода для купания должна быть чуть теплой — около 32-33° С. При этом малыша не рекомендуется держать в воде дольше 8-10 минут. После того, как младенца вынули из ванны — ни в коем случае нельзя его активно вытирать, даже если вы обладаете самым невесомым и мягким в мире полотенцем. Какими бы деликатными ни были ваши движения — вы все равно нанесете микротравмы сухой воспаленной коже. Не трите! Просто слегка промакните кожу банной или обычной простыней, и не более того. И затем не мешкая нанесите на кожу эмолент, чтобы заблокировать потерю влаги.
И не надо «жадничать»! Врачи настаивают на следующих нормах: в неделю для ухода за годовалым карапузом с атопическими экземами понадобится около 250-300 мл крема. Значит, в месяц — 1 литр! Другими словами, если вы столкнулись с атопическим дерматитом — забудьте об экономии на косметических средствах для ухода за кожей ребенка, их использовать нужно щедро — только тогда они эффективны.
Основное лечение атопического дерматита
Лечение воспалений при атопическом дерматите обычно заключается в применении местных кортикостероидов (так называемые противовоспалительные гормоны местного действия). Они строго назначаются врачом-педиатром, и никакая самодеятельность в их выборе и использовании недопустима.
Вышеперечисленных способов лечения атопического дерматита, примененных вместе, в «букете», обычно уже достаточно, чтобы избавить малыша от болезни. В 98% случаев такая стратегия более чем эффективна.
Оставшимся 2% детей, страдающим тяжелой формой атопического дерматита, требуются более серьезные меры атаки на болезнь. В этих случаях врачи вынуждены прибегнуть к применению других фармакологических средств (антигистаминные препараты, различные сорбенты, местные и общие иммуномодуляторы и некоторые другие средства), а также ультра-фиолетового облучения.
Как минимизировать риск при использовании кортикостероидов
Чтобы риск от применения местных гормонов был нулевым или ничтожно малым, следует придерживаться особых правил применения этих препаратов:
- Кортикостероиды наносятся на кожу до использования эмолентов. В противном случае жировая пленка не пропустит лекарственный препарат к коже.
- Кортикостероиды делятся на несколько групп, в зависимости от силы и активности их действия. Очень важно подобрать для ребенка такое лекарственное средство из разряда кортикостероидов, сила воздействия которого точно соответствовала бы степени тяжести атопического дерматита у малыша.
- На лицо и шею наносятся только самые слабоактивные кортикостероиды.
- Обрабатывать кортикостероидами можно только новые высыпания, с момента появления которых прошло не более 2-х суток.
- Воспаленные участки кожи обрабатываются местными гормонами не чаще 2-х раз в день.
- Конкретный препарат (или группу препаратов), а также режим и график их нанесения необходимо согласовать с педиатром.
Как правило, атопический дерматит носит характер возрастного заболевания — и у ребятишек 3-5-летнего возраста проявления этого заболевания уже резко снижаются. Особенно — если вы адекватные, благоразумные, не ленивые, ответственные и любящие родители…
